الخلاصة الطبية: هشاشة العظام هي حالة مرضية تتميز بانخفاض كثافة العظام وتدهور بنيتها المجهرية، مما يجعلها ضعيفة وهشة وعرضة للكسور بسهولة حتى من إصابات طفيفة. غالبًا ما تظل صامتة بدون أعراض واضحة حتى يحدث كسر، ويشمل علاجها تعديلات نمط الحياة والأدوية لتقوية العظام وتقليل مخاطر الكسور.
هشاشة العظام: دليلك الشامل للوقاية والتشخيص والعلاج في اليمن مع الأستاذ الدكتور محمد هطيف
1. مقدمة شاملة حول هشاشة العظام
تُعد هشاشة العظام، أو ما يُعرف طبيًا بـ "Osteoporosis"، حالة مرضية مزمنة تصيب الهيكل العظمي، وتتميز بانخفاض تدريجي في كثافة العظام وتدهور في بنيتها المجهرية، مما يجعلها ضعيفة وهشة للغاية وعرضة للكسور بسهولة بالغة، حتى من إصابات طفيفة قد لا تُسبب أي ضرر لعظام شخص سليم. هذه الحالة، التي غالبًا ما تُلقب بـ "المرض الصامت"، لا تُظهر عادةً أي أعراض واضحة في مراحلها المبكرة، مما يجعل اكتشافها صعبًا قبل حدوث كسر مؤلم ومُعيق. ومع ذلك، فإن تأثيرها على جودة الحياة والصحة العامة للمرضى يمكن أن يكون عميقًا ومدمرًا، خاصةً مع التقدم في العمر.
تُعتبر هشاشة العظام مشكلة صحية عالمية واسعة الانتشار، وتُشكل عبئًا كبيرًا على الأنظمة الصحية والمجتمعات على حد سواء. في اليمن، وعلى الرغم من نقص الإحصائيات الدقيقة، إلا أن عوامل الخطر المرتبطة بها مثل سوء التغذية، ونقص التعرض لأشعة الشمس (الذي يؤدي إلى نقص فيتامين د)، والأنماط الحياتية التي تفتقر إلى النشاط البدني، بالإضافة إلى التحديات الصحية العامة، تُشير إلى أن نسبة الإصابة قد تكون مرتفعة، خاصةً بين كبار السن والنساء بعد انقطاع الطمث. إن فهم هذه الحالة، والوعي بأسبابها، وطرق الوقاية منها، وأهمية التشخيص المبكر، يُعد أمرًا بالغ الأهمية للحد من انتشارها وتخفيف وطأتها على الأفراد والأسر.
تُصيب هشاشة العظام بشكل رئيسي كبار السن، وتُعد النساء بعد سن اليأس الفئة الأكثر عرضة للإصابة بها، وذلك بسبب الانخفاض الحاد في مستويات هرمون الإستروجين الذي يلعب دورًا حيويًا في الحفاظ على كثافة العظام. ومع ذلك، يمكن أن تُصيب الرجال أيضًا، وكذلك الأشخاص الأصغر سنًا نتيجة لبعض الحالات الطبية أو استخدام أدوية معينة. إن أهمية التشخيص المبكر لا تكمن فقط في بدء العلاج المناسب في الوقت المناسب لمنع تفاقم الحالة، بل أيضًا في تقليل مخاطر الكسور التي يمكن أن تُسبب آلامًا مزمنة، وإعاقة جسدية، وفقدانًا للاستقلالية، وفي بعض الحالات قد تُهدد الحياة، خاصةً كسور الورك التي غالبًا ما تتطلب تدخلًا جراحيًا وتُصاحبها فترة تعافٍ طويلة ومُعقدة.
في هذا الدليل الشامل، سنسلط الضوء على كل جانب من جوانب هشاشة العظام، بدءًا من فهم التشريح الأساسي للعظام، مرورًا بالأسباب وعوامل الخطر التي تُساهم في تطورها، وصولًا إلى الأعراض التي قد تُنذر بوجودها، وأحدث طرق التشخيص الدقيقة، وخيارات العلاج المتاحة، بالإضافة إلى أهمية التعافي وإعادة التأهيل. نهدف من خلال هذا المحتوى إلى تزويد المرضى وعائلاتهم بالمعلومات الضرورية لاتخاذ قرارات مستنيرة بشأن صحتهم، ونؤكد على أن الاستشارة الطبية المتخصصة، مثل تلك التي يُقدمها الأستاذ الدكتور محمد هطيف في صنعاء، تُعد حجر الزاوية في إدارة هذه الحالة بفعالية. إن الوعي والمعرفة هما خط الدفاع الأول ضد هشاشة العظام وتداعياتها الخطيرة.
2. التشريح المبسط لفهم المشكلة
لفهم هشاشة العظام بشكل مبسط ومُيسر للمرضى، من الضروري أن نُلقي نظرة سريعة على التركيب الأساسي للعظام وكيفية عملها. العظام ليست مجرد هياكل صلبة جامدة تدعم الجسم، بل هي أنسجة حية وديناميكية تتجدد باستمرار طوال حياتنا. يتكون الهيكل العظمي البشري من حوالي 206 عظمة، تُشكل معًا إطارًا قويًا يُوفر الدعم والحماية للأعضاء الداخلية، ويُمكننا من الحركة، ويُخزن المعادن الأساسية مثل الكالسيوم والفوسفور، ويُنتج خلايا الدم في نخاع العظم.
تتكون كل عظمة من طبقتين رئيسيتين: الطبقة الخارجية الصلبة الكثيفة تُسمى "العظم القشري" أو "العظم المكتنز" (Cortical Bone)، وهي تُشكل حوالي 80% من كتلة الهيكل العظمي وتُوفر القوة والمتانة. أما الطبقة الداخلية، فتُسمى "العظم التربيقي" أو "العظم الإسفنجي" (Trabecular Bone)، وهي أقل كثافة وتتكون من شبكة معقدة من الصفائح العظمية الرقيقة التي تُشبه الإسفنج، وتُوفر المرونة وتُساعد على امتصاص الصدمات. هذه الشبكة الإسفنجية هي الأكثر تأثرًا بهشاشة العظام.
تُعد العظام نسيجًا حيًا يتجدد باستمرار من خلال عملية تُسمى "إعادة تشكيل العظام" (Bone Remodeling). هذه العملية تتضمن نوعين رئيسيين من الخلايا: "بانيات العظم" (Osteoblasts) التي تُبني عظمًا جديدًا، و"ناقضات العظم" (Osteoclasts) التي تُزيل العظم القديم أو التالف. في مرحلة الطفولة والمراهقة، تكون عملية بناء العظم أسرع من عملية إزالة العظم، مما يؤدي إلى زيادة في كثافة العظام وحجمها. نصل إلى ذروة كتلة العظام (Peak Bone Mass) عادةً في أواخر العشرينات أو أوائل الثلاثينات من العمر. بعد هذه المرحلة، تبدأ عملية إزالة العظم في التغلب تدريجيًا على عملية بناء العظم، مما يؤدي إلى فقدان بطيء ومستمر لكثافة العظام.
في حالة هشاشة العظام، يختل هذا التوازن الدقيق بين بناء العظم وإزالته. تُصبح ناقضات العظم أكثر نشاطًا أو تُصبح بانيات العظم أقل كفاءة، مما يؤدي إلى فقدان سريع لكثافة العظام. تُصبح الطبقة الإسفنجية داخل العظام أقل كثافة، وتتسع الفراغات بين الصفائح العظمية، مما يُضعف البنية الداخلية للعظم ويُقلل من قدرته على تحمل الضغوط الميكانيكية. هذا الضعف الهيكلي هو ما يجعل العظام هشة وعرضة للكسور بسهولة بالغة، حتى من مجرد السقوط البسيط أو حتى من الأنشطة اليومية العادية مثل السعال أو الانحناء. فهم هذه العملية يُساعد المرضى على إدراك أن هشاشة العظام ليست مجرد "عظام ضعيفة" بل هي اضطراب في الدورة الطبيعية لتجديد العظام، وأن التدخل المبكر يمكن أن يُساعد في استعادة هذا التوازن أو على الأقل إبطاء عملية التدهور.
3. الأسباب وعوامل الخطر
تُعد هشاشة العظام حالة معقدة تنجم عن تفاعل مجموعة واسعة من العوامل الوراثية والبيئية ونمط الحياة. فهم هذه الأسباب وعوامل الخطر يُعد خطوة أساسية نحو الوقاية والتشخيص المبكر. بشكل عام، يحدث المرض عندما يكون هناك خلل في عملية إعادة تشكيل العظام، حيث تتجاوز عملية إزالة العظم القديم عملية بناء العظم الجديد، مما يؤدي إلى فقدان تدريجي في كثافة العظام وقوتها.
الأسباب الرئيسية وعوامل الخطر التي تُساهم في تطور هشاشة العظام تشمل ما يلي:
- العمر المتقدم: يُعد التقدم في العمر هو عامل الخطر الأكثر شيوعًا. مع مرور السنوات، تتراجع قدرة الجسم على بناء عظم جديد بكفاءة، وتزداد وتيرة فقدان العظام بشكل طبيعي.
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصةً بعد انقطاع الطمث.
- انقطاع الطمث (سن اليأس): يُعد انخفاض مستويات هرمون الإستروجين لدى النساء بعد انقطاع الطمث هو السبب الرئيسي لزيادة خطر الإصابة بهشاشة العظام. الإستروجين يلعب دورًا حاسمًا في الحفاظ على كثافة العظام.
- نقص هرمون التستوستيرون لدى الرجال: على الرغم من أن الرجال أقل عرضة، إلا أن انخفاض مستويات التستوستيرون لديهم يمكن أن يُساهم في فقدان كثافة العظام.
- التاريخ العائلي: إذا كان أحد الوالدين أو الأشقاء قد أصيب بهشاشة العظام أو كسر في الورك، فإن خطر الإصابة يزداد لديك، مما يُشير إلى وجود عامل وراثي.
- النحافة الشديدة أو صغر حجم الإطار العظمي: الأشخاص ذوو البنية النحيفة أو الإطار العظمي الصغير لديهم كتلة عظمية أقل للبدء بها، مما يجعلهم أكثر عرضة لتأثيرات فقدان العظام.
- نقص الكالسيوم وفيتامين د: يُعد الكالسيوم هو المكون الأساسي للعظام، وفيتامين د ضروري لامتصاص الكالسيوم. نقص أي منهما يُضعف العظام.
- الخمول البدني: قلة النشاط البدني، وخاصة التمارين التي تحمل وزن الجسم، تُضعف العظام لأنها لا تتعرض للتحفيز اللازم للحفاظ على قوتها.
- التدخين: يُساهم التدخين في ضعف العظام بعدة طرق، بما في ذلك تقليل تدفق الدم إلى العظام وتثبيط نشاط بانيات العظم.
- الإفراط في تناول الكحول: يُمكن أن يُعيق الكحول امتصاص الكالسيوم وفيتامين د، ويُؤثر سلبًا على خلايا بناء العظم.
-
بعض الحالات الطبية:
- أمراض الغدة الدرقية: فرط نشاط الغدة الدرقية أو الغدة الجار درقية يمكن أن يُسرع من فقدان العظام.
- أمراض الجهاز الهضمي: مثل مرض كرون والتهاب القولون التقرحي، التي تُعيق امتصاص الكالسيوم.
- أمراض الكلى والكبد المزمنة: تُؤثر على استقلاب فيتامين د والمعادن.
- التهاب المفاصل الروماتويدي: الالتهاب المزمن والأدوية المستخدمة لعلاجه يمكن أن تُضعف العظام.
- السكري: خاصة النوع الأول، يُمكن أن يزيد من خطر الإصابة.
- بعض أنواع السرطان: مثل المايلوما المتعددة.
-
بعض الأدوية:
- الكورتيكوستيرويدات (الكورتيزون): الاستخدام طويل الأمد لهذه الأدوية (مثل البريدنيزون) يُعد سببًا رئيسيًا لهشاشة العظام الثانوية.
- مثبطات مضخة البروتون (PPIs): المستخدمة لعلاج حرقة المعدة، قد تُقلل من امتصاص الكالسيوم.
- مضادات التخثر: مثل الهيبارين.
- بعض أدوية الصرع: مثل الفينيتوين.
- بعض أدوية علاج سرطان البروستاتا والثدي: التي تُقلل مستويات الهرمونات.
إن فهم هذه العوامل يُمكن أن يُساعد الأفراد على تقييم مخاطرهم واتخاذ خطوات استباقية للوقاية، أو طلب المشورة الطبية من متخصصين مثل الأستاذ الدكتور محمد هطيف في صنعاء إذا كانوا يُعانون من أي من هذه العوامل.
MANDATORY TABLE 1: عوامل الخطر القابلة للتعديل مقابل عوامل الخطر غير القابلة للتعديل
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| نقص الكالسيوم وفيتامين د: يمكن تعديله من خلال النظام الغذائي والمكملات. | العمر المتقدم: لا يمكن تغييره، يزداد الخطر مع التقدم في السن. |
| قلة النشاط البدني: يمكن تحسينه بممارسة التمارين الرياضية بانتظام. | الجنس (كونك أنثى): النساء أكثر عرضة للإصابة، خاصة بعد انقطاع الطمث. |
| التدخين: يمكن الإقلاع عنه لتقليل المخاطر. | التاريخ العائلي: وجود حالات هشاشة عظام أو كسور ورك في العائلة يزيد الخطر. |
| الإفراط في تناول الكحول: يمكن تقليل استهلاكه أو الإقلاع عنه. | العرق: الأشخاص من أصول قوقازية وآسيوية أكثر عرضة. |
| النحافة الشديدة أو سوء التغذية: يمكن تحسينها من خلال نظام غذائي صحي ومتوازن. | صغر حجم الإطار العظمي: الأشخاص ذوو البنية النحيفة لديهم كتلة عظمية أقل. |
| استخدام بعض الأدوية: يمكن مناقشة البدائل مع الطبيب (مثل الكورتيكوستيرويدات). | انقطاع الطمث المبكر: قبل سن 45 عامًا، يزيد من فترة نقص الإستروجين. |
| بعض الحالات الطبية: يمكن إدارتها وعلاجها لتقليل تأثيرها على العظام. | بعض الحالات الطبية المزمنة: مثل أمراض الغدة الدرقية أو الكلى التي لا يمكن الشفاء منها تمامًا. |
4. الأعراض والعلامات التحذيرية
تُعرف هشاشة العظام بـ "المرض الصامت" لسبب وجيه: في معظم الحالات، لا تُظهر أي أعراض واضحة في مراحلها المبكرة، مما يجعل اكتشافها تحديًا كبيرًا. يمكن أن تتطور الحالة لسنوات دون أن يُدرك الشخص المصاب بوجودها، حتى يحدث كسر مفاجئ وغير متوقع. هذا الكسر غالبًا ما يكون هو العلامة الأولى والوحيدة التي تُنذر بوجود هشاشة العظام الكامنة. ومع ذلك، هناك بعض العلامات والأعراض التي قد تُشير إلى تطور الحالة، والتي يجب الانتباه إليها، خاصةً إذا كنت ضمن الفئات الأكثر عرضة للخطر.
أعراض وعلامات هشاشة العظام التي قد تظهر في الحياة اليومية:
-
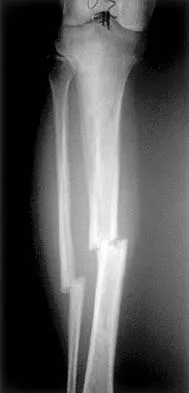
الكسور الناتجة عن إصابات طفيفة (كسور الهشاشة): هذه هي العلامة الأكثر شيوعًا وخطورة. قد يحدث كسر في العظام نتيجة لسقوط بسيط من ارتفاع الوقوف، أو حتى من مجرد السعال القوي، أو الانحناء، أو رفع شيء خفيف. المناطق الأكثر شيوعًا لهذه الكسور هي العمود الفقري (الفقرات)، الورك، والرسغ.
-
كسور العمود الفقري (الفقرات):
تُعد كسور الانضغاط في الفقرات من أكثر كسور الهشاشة شيوعًا. قد لا تُسبب هذه الكسور ألمًا حادًا دائمًا، وقد تُفسر خطأً على أنها آلام ظهر عادية. ومع ذلك، يمكن أن تُؤدي إلى:
- آلام الظهر المزمنة: ألم في الظهر يزداد سوءًا مع الوقوف أو المشي ويتحسن مع الاستلقاء.
- فقدان الطول تدريجيًا: مع تكرار كسور الانضغاط في الفقرات، قد يُلاحظ الشخص انخفاضًا في طوله بمرور الوقت، أحيانًا يصل إلى عدة سنتيمترات.
- انحناء الظهر (الحداب أو "حدبة الأرملة"): يُمكن أن تُسبب كسور الفقرات المتعددة انحناءً للأمام في الجزء العلوي من الظهر، مما يُغير من شكل الجسم ويُؤثر على التوازن.
- كسور الورك: تُعد كسور الورك من أخطر مضاعفات هشاشة العظام، وغالبًا ما تتطلب جراحة وتُصاحبها فترة تعافٍ طويلة، وقد تُؤدي إلى فقدان الاستقلالية أو حتى زيادة خطر الوفاة، خاصةً لدى كبار السن.
- كسور الرسغ: غالبًا ما تحدث نتيجة للسقوط على يد ممدودة.
-
كسور العمود الفقري (الفقرات):
تُعد كسور الانضغاط في الفقرات من أكثر كسور الهشاشة شيوعًا. قد لا تُسبب هذه الكسور ألمًا حادًا دائمًا، وقد تُفسر خطأً على أنها آلام ظهر عادية. ومع ذلك، يمكن أن تُؤدي إلى:
-
آلام الظهر غير المبررة: على الرغم من أن هشاشة العظام نفسها لا تُسبب الألم عادةً، إلا أن كسور الانضغاط الصغيرة في الفقرات، حتى لو كانت غير حادة، يمكن أن تُؤدي إلى آلام ظهر مزمنة ومُزعجة. قد يشعر المريض بألم حاد ومفاجئ في الظهر بعد حركة بسيطة، أو ألم خفيف ومستمر يزداد سوءًا مع النشاط.
-
تغيرات في وضعية الجسم: مع تقدم المرض وتكرار كسور الفقرات، قد يُلاحظ الشخص أو المحيطون به تغيرًا في وضعية الجسم. قد يبدأ الظهر في الانحناء للأمام، وتُصبح الأكتاف مستديرة، مما يُعطي مظهرًا مُحدبًا. هذا التغيير لا يُؤثر فقط على المظهر الجمالي، بل يمكن أن يُؤثر أيضًا على التوازن ويزيد من خطر السقوط.
-
صعوبة في التنفس: في الحالات الشديدة من انحناء الظهر بسبب كسور الفقرات المتعددة، قد يُصبح هناك ضغط على الرئتين، مما يُسبب صعوبة في التنفس أو ضيقًا في الصدر.
-
آلام العظام والمفاصل: على الرغم من أن هشاشة العظام لا تُصيب المفاصل بشكل مباشر، إلا أن ضعف العظام المحيطة بالمفاصل يمكن أن يُساهم في آلام عامة في العظام أو يُزيد من حساسية المفاصل للألم.
-
تراجع اللثة وفقدان الأسنان: تُشير بعض الدراسات إلى وجود علاقة بين هشاشة العظام وفقدان كثافة عظم الفك، مما قد يُؤدي إلى تراجع اللثة وفقدان الأسنان.
من المهم جدًا عدم تجاهل هذه العلامات، خاصةً إذا كنت تُعاني من عوامل خطر معروفة لهشاشة العظام. إن استشارة طبيب متخصص، مثل الأستاذ الدكتور محمد هطيف في صنعاء، عند ظهور أي من هذه الأعراض يُمكن أن يُحدث فرقًا كبيرًا في التشخيص المبكر وبدء العلاج المناسب لمنع المزيد من التدهور والكسور.
5. طرق التشخيص الدقيقة
نظرًا لأن هشاشة العظام غالبًا ما تكون "مرضًا صامتًا" ولا تُظهر أعراضًا واضحة في مراحلها المبكرة، فإن التشخيص الدقيق والمبكر يُعد أمرًا بالغ الأهمية لمنع تطورها وتجنب الكسور الخطيرة. يعتمد تشخيص هشاشة العظام على مزيج من التقييم السريري، التاريخ الطبي للمريض، الفحص البدني، وعدد من الفحوصات التصويرية والمخبرية المتخصصة.
الخطوات الرئيسية في طرق التشخيص الدقيقة لهشاشة العظام تشمل ما يلي:
-
التاريخ الطبي والفحص البدني:
- التاريخ الطبي: سيسأل الطبيب عن تاريخك الصحي الكامل، بما في ذلك أي كسور سابقة، تاريخ عائلي لهشاشة العظام، الأدوية التي تتناولها (خاصة الكورتيكوستيرويدات)، عادات نمط الحياة (التدخين، الكحول، النشاط البدني)، والنظام الغذائي (تناول الكالسيوم وفيتامين د). سيتم أيضًا السؤال عن أي حالات طبية مزمنة قد تُساهم في فقدان العظام.
- الفحص البدني: قد يُجري الطبيب فحصًا بدنيًا لتقييم وضعية الجسم، وجود أي انحناء في العمود الفقري (حداب)، وفحص القوة العضلية والتوازن. قد يُلاحظ الطبيب فقدانًا في الطول أو ألمًا عند الضغط على مناطق معينة من العمود الفقري.
-
فحص كثافة المعادن في العظام (BMD) - DEXA Scan:
- يُعد فحص امتصاص الأشعة السينية ثنائي الطاقة (Dual-energy X-ray Absorptiometry)، المعروف اختصارًا بـ "DEXA Scan" أو "DXA Scan"، هو المعيار الذهبي لتشخيص هشاشة العظام. إنه فحص سريع وغير مؤلم ويستخدم جرعة منخفضة جدًا من الإشعاع لقياس كثافة المعادن في العظام في مناطق محددة، عادةً الورك والعمود الفقري السفلي، وهما المنطقتان الأكثر عرضة للكسور بسبب هشاشة العظام.
-
كيف يعمل:
يُمرر الجهاز شعاعين من الأشعة السينية عبر العظام، ويُقاس مدى امتصاص العظام لهذين الشعاعين. تُترجم هذه القياسات إلى درجة تُسمى "درجة T" (T-score) و"درجة Z" (Z-score).
-
درجة T:
تُقارن كثافة عظامك بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
- درجة T من -1.0 أو أعلى: كثافة عظام طبيعية.
- درجة T بين -1.0 و -2.5: تُشير إلى "قلة العظم" (Osteopenia)، وهي مرحلة سابقة لهشاشة العظام حيث تكون كثافة العظام أقل من الطبيعي ولكنها ليست شديدة بما يكفي لتُصنف على أنها هشاشة عظام.
- درجة T من -2.5 أو أقل: تُشير إلى هشاشة العظام.
- درجة Z: تُقارن كثافة عظامك بمتوسط كثافة عظام الأشخاص من نفس العمر والجنس والحجم. تُستخدم هذه الدرجة بشكل خاص للأطفال والشباب والنساء قبل انقطاع الطمث.
-
درجة T:
تُقارن كثافة عظامك بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
- يُوصى بإجراء فحص DEXA للنساء بعد سن 65 عامًا، وللرجال بعد سن 70 عامًا، وللأشخاص الأصغر سنًا الذين لديهم عوامل خطر متعددة أو تاريخ من كسور الهشاشة.
-
الفحوصات المخبرية (تحاليل الدم والبول):
-
على الرغم من أن تحاليل الدم لا تُشخص هشاشة العظام بشكل مباشر، إلا أنها تُساعد في استبعاد الأسباب الثانوية لفقدان العظام وتحديد أي نقص في العناصر الغذائية. قد تشمل هذه التحاليل:
- مستويات الكالسيوم والفوسفور في الدم: لتقييم توازن المعادن.
- مستويات فيتامين د: لتحديد ما إذا كان هناك نقص يُؤثر على امتصاص الكالسيوم.
- هرمون الغدة الدرقية (TSH) وهرمون الغدة الجار درقية (PTH): لتقييم وظيفة الغدد التي تُؤثر على استقلاب العظام.
- اختبارات وظائف الكلى والكبد: لاستبعاد الأمراض التي تُؤثر على صحة العظام.
- علامات دوران العظام (Bone Turnover Markers): مثل N-telopeptide (NTX) أو C-telopeptide (CTX)، والتي تُشير إلى معدل بناء العظم وتكسيره، وقد تُستخدم لمراقبة فعالية العلاج.
-
على الرغم من أن تحاليل الدم لا تُشخص هشاشة العظام بشكل مباشر، إلا أنها تُساعد في استبعاد الأسباب الثانوية لفقدان العظام وتحديد أي نقص في العناصر الغذائية. قد تشمل هذه التحاليل:
-
الأشعة السينية التقليدية (X-rays):
- لا تُستخدم الأشعة السينية التقليدية لتشخيص هشاشة العظام في مراحلها المبكرة، حيث لا تُظهر فقدان العظام إلا بعد أن يكون قد حدث فقدان كبير (أكثر من 30%). ومع ذلك، تُعد مفيدة جدًا في تأكيد وجود كسور في العظام، خاصةً كسور الانضغاط في العمود الفقري، وتحديد شدتها.
-
التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT Scan):
- في بعض الحالات، قد تُستخدم هذه الفحوصات لتوفير صور أكثر تفصيلاً للعظام والمناطق المحيطة بها، خاصةً عند الشك في وجود كسور معقدة أو لاستبعاد أسباب أخرى للألم.
إن التشخيص المبكر والدقيق، الذي يُقدمه خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء، يُمكن أن يُغير مسار المرض بشكل كبير، ويُمكن المريض من بدء خطة علاجية مُناسبة تُقلل من خطر الكسور وتُحسن من جودة حياته.
6. خيارات العلاج الشاملة
يهدف علاج هشاشة العظام إلى تقوية العظام، منع المزيد من فقدان كثافتها، وتقليل خطر الكسور. يعتمد اختيار العلاج على عدة عوامل، بما في ذلك شدة هشاشة العظام، عمر المريض، جنسه، تاريخه الطبي، ووجود أي حالات طبية أخرى. يمكن تقسيم خيارات العلاج إلى فئتين رئيسيتين: العلاج التحفظي (غير الجراحي) والتدخل الجراحي (الذي يُستخدم عادةً لعلاج الكسور الناتجة عن هشاشة العظام).
أ. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول والأكثر شيوعًا في إدارة هشاشة العظام، ويُركز على تعديلات نمط الحياة، المكملات الغذائية، والأدوية.
-
تعديلات نمط الحياة:
- النظام الغذائي الغني بالكالسيوم وفيتامين د: يُعد تناول كميات كافية من الكالسيوم وفيتامين د أمرًا حيويًا لصحة العظام. يُوصى بتناول الأطعمة الغنية بالكالسيوم مثل منتجات الألبان قليلة الدسم، الخضروات الورقية الخضراء الداكنة (مثل السبانخ والبروكلي)، الأسماك الدهنية (مثل السلمون والسردين)، والحبوب المدعمة. أما فيتامين د، فيُمكن الحصول عليه من التعرض لأشعة الشمس باعتدال، وبعض الأطعمة المدعمة، والأسماك الدهنية.
- المكملات الغذائية:
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.