الخلاصة الطبية السريعة: متلازمة النفق الرصغي الأمامي هي حالة طبية تنتج عن انضغاط العصب الشظوي العميق في مقدمة الكاحل والقدم. تسبب ألما وتنميلا بين الإصبعين الأول والثاني. يشمل العلاج تغيير الأحذية، حقن الكورتيزون، أو التدخل الجراحي لتحرير العصب وإزالة الضغط تماما واستعادة وظيفة القدم.
مقدمة عن متلازمة النفق الرصغي الأمامي
تعد آلام القدم والكاحل من أكثر الشكاوى الطبية شيوعا في عيادات جراحة العظام، ولكن هناك بعض الحالات الدقيقة التي قد تتشابه أعراضها مع مشاكل أخرى، مما يجعل تشخيصها تحديا حقيقيا. من بين هذه الحالات تبرز متلازمة النفق الرصغي الأمامي كواحدة من المشكلات العصبية المتخصصة التي غالبا ما يتم إغفالها أو تأخر تشخيصها. تحدث هذه المتلازمة نتيجة انضغاط العصب الشظوي العميق أثناء مروره أسفل شريط ليفي ضيق في مقدمة الكاحل يُعرف باسم القيد السفلي لباسطات القدم.
على الرغم من أن متلازمة النفق الرصغي الخلفي والتي تؤثر على العصب الظنبوبي هي الأكثر شهرة وشيوعا بين المرضى والأطباء على حد سواء، إلا أن متلازمة النفق الرصغي الأمامي تمثل تحديا ميكانيكيا حيويا وتشخيصيا فريدا. يعاني المريض المصاب بهذه الحالة من مجموعة مزعجة من الأعراض، أبرزها الشعور بالحرقة والتنميل في المسافة الفاصلة بين إصبع القدم الكبير والإصبع الثاني، بالإضافة إلى آلام قد تمتد صعودا نحو مقدمة الساق، وضعف محتمل في بعض العضلات الدقيقة في القدم.
يتطلب الإدارة الناجحة لهذه الحالة فهما عميقا للتشريح الدقيق للمنطقة، وتقييما سريريا وكهربائيا دقيقا للأعصاب، بالإضافة إلى مهارة جراحية فائقة في حال فشل العلاجات التحفظية. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه المتلازمة، بدءا من الأسباب والأعراض، وصولا إلى أحدث طرق التشخيص والخيارات العلاجية المتاحة لضمان عودتك إلى ممارسة حياتك الطبيعية بدون ألم.
التشريح المبسط لفهم انضغاط العصب
لكي نتمكن من فهم كيفية حدوث متلازمة النفق الرصغي الأمامي، يجب علينا أولا التعرف على المسار التشريحي المعقد للعصب الشظوي العميق. هذا الفهم ليس مهما للطبيب فحسب، بل يساعد المريض أيضا على إدراك سبب الأعراض التي يشعر بها وكيفية علاجها.
يبدأ العصب الشظوي العميق رحلته كانقسام من العصب الشظوي المشترك عند مستوى عنق عظمة الشظية في الجزء الخارجي من الساق. ينزل هذا العصب عبر الحيز الأمامي للساق، حيث يقوم بمهمة حيوية تتمثل في تزويد مجموعة من العضلات الهامة بالإشارات العصبية، بما في ذلك العضلة الظنبوبية الأمامية، والعضلة الباسطة الطويلة للأصابع، والعضلة الباسطة الطويلة لإصبع القدم الكبير.
مع اقتراب العصب من مفصل الكاحل، يمر في مسار ضيق بين أوتار العضلات الباسطة، ويرافقه في هذا المسار الشريان الظنبوبي الأمامي. عند مستوى الكاحل، يمر العصب أسفل شريط ليفي يُعرف بالقيد العلوي لباسطات القدم، ثم يدخل إلى ما يُعرف تشريحيا باسم النفق الرصغي الأمامي الحقيقي، والذي يقع أسفل القيد السفلي لباسطات القدم.
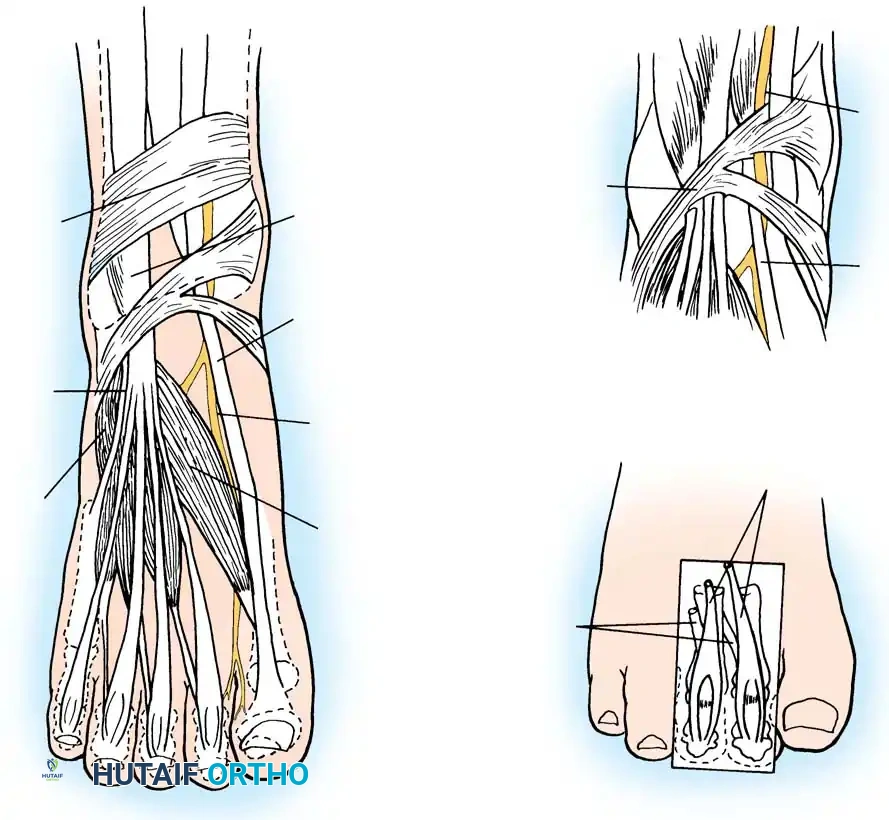
بمجرد تجاوز العصب لمفصل الكاحل، ينقسم إلى فرعين نهائيين رئيسيين، وكل فرع له وظيفة محددة:
الفرع النهائي الجانبي وهو فرع حركي يتجه نحو الجزء الخارجي من القدم ليمر أسفل العضلة الباسطة القصيرة للأصابع، ويوفر لها التغذية العصبية الحركية الأساسية. انضغاط هذا الفرع تحديدا يؤدي إلى ضعف وضمور في هذه العضلة.
الفرع النهائي الأوسط وهو فرع حسي بحت يكمل مساره إلى الأمام بجوار شريان ظهر القدم، ومهمته الوحيدة هي توفير الإحساس للمسافة الفاصلة بين إصبع القدم الكبير والإصبع الثاني.
تكمن المشكلة الأساسية في أن العصب الشظوي العميق يكون عرضة للانضغاط بشكل كبير بسبب موقعه السطحي فوق البروزات العظمية في منتصف القدم، وبسبب انحصاره الشديد أسفل الألياف القوية للقيد السفلي لباسطات القدم. هذا التكوين التشريحي يجعله فريسة سهلة لأي ضغط خارجي أو تغيرات هيكلية داخلية.
الأسباب وعوامل الخطر المؤدية للمتلازمة
تتعدد الأسباب التي قد تؤدي إلى تضييق هذا النفق التشريحي الدقيق والضغط على العصب. وقد أشار كبار جراحي العظام إلى أن هذه المتلازمة تكثر بشكل خاص بين الرياضيين وخاصة العدائين، أو لدى المرضى الذين يعانون من تغيرات تنكسية في هيكل القدم. يكون الانضغاط عادة ميكانيكيا، وينتج إما عن ضغط خارجي أو عن وجود كتل تشغل حيزا داخل النفق.
مناطق الانضغاط الشائعة في القدم
هناك مناطق تشريحية محددة تعتبر نقاط اختناق للعصب الشظوي العميق، وتشمل:
أسفل القيد السفلي لباسطات القدم مباشرة.
فوق المفصل الكاحلي الزورقي، خاصة في حال وجود نتوءات عظمية ظهرية.
عند التمفصل بين عظام مشط القدم والعظام الإسفينية.
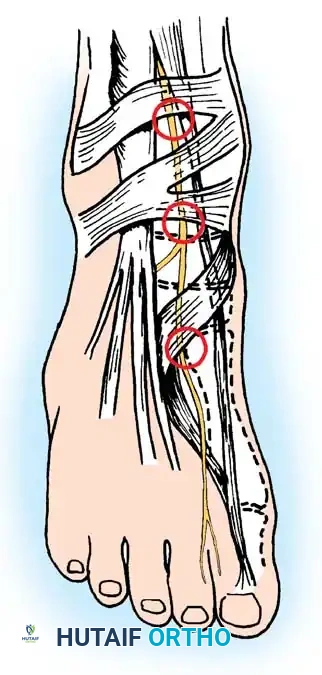
العوامل المسببة المباشرة
النتوءات العظمية الظهرية تعتبر من أهم الأسباب، حيث إن خشونة المفاصل أو التغيرات التنكسية في مفصل الكاحل أو مفاصل منتصف القدم يمكن أن تؤدي إلى نمو زوائد عظمية. هذه الزوائد تعمل كسطح صلب وقاس ينضغط العصب ضده، خاصة عند ارتداء الأحذية أو تحت ضغط الأربطة العلوية.
الضغط الخارجي المستمر يلعب دورا كبيرا، فارتداء الأحذية الضيقة جدا، أو أحذية التزلج الصلبة، أو حتى ربط حذاء الجري بقوة شديدة يمكن أن يسبب ضغطا حادا أو مزمنا على العصب السطحي.
الإصابات الدقيقة المتكررة تؤثر بشكل مباشر، فعلى سبيل المثال، قيام الرياضي بتثبيت قدميه تحت قضيب معدني أو مقعد أثناء أداء تمارين البطن يضع ضغطا مباشرا ومتكررا على منطقة النفق الرصغي الأمامي، مما يؤدي إلى التهاب وتورم الأنسجة المحيطة بالعصب.
الآفات الشاغلة للحيز تمثل سببا داخليا للانضغاط، مثل ظهور الأكياس الزلالية العقدية والتي قد تصاحب النتوءات العظمية، أو الأورام الشحمية، أو أورام غمد العصب المحيطي الحميدة. هذه الكتل تقلل بشكل كبير من المساحة المتاحة داخل النفق، مما يؤدي إلى انضغاط شديد للعصب وتدهور في وظيفته.
الأعراض والعلامات التحذيرية
غالبا ما تبدأ أعراض متلازمة النفق الرصغي الأمامي بشكل تدريجي وماكر، مما يجعل المريض يتجاهلها في البداية ظنا منه أنها مجرد إرهاق عابر. يصف المرضى عادة شعورا بألم خفيف ومستمر يتركز على ظهر منتصف القدم، ويترافق هذا الألم مع نوبات من الوخز الحاد والحرقة التي تمتد إلى المسافة الفاصلة بين إصبع القدم الكبير والإصبع الثاني.
العلامات السريرية البارزة
العجز الحسي يعتبر العلامة الأكثر تمييزا لهذه المتلازمة، حيث يلاحظ المريض أو الطبيب انخفاضا في القدرة على الإحساس باللمس الخفيف أو وخز الدبوس، ويكون هذا النقص الحسي محصورا بدقة في المسافة بين الإصبعين الأول والثاني والأطراف المتقابلة لهما.
علامة تينيل الإيجابية هي اختبار سريري هام يقوم به الطبيب، حيث يؤدي النقر الخفيف على مسار العصب الشظوي العميق أسفل الرباط الحافظ أو فوق أي نتوء عظمي بارز إلى إحداث شعور بصدمة كهربائية خفيفة أو وخز يمتد نحو الأصابع.
العجز الحركي قد يظهر في الحالات المتقدمة، حيث يحدث ضمور وضعف في العضلة الباسطة القصيرة للأصابع. يمكن ملاحظة هذا الضمور بالعين المجردة على شكل تقعر أو انخفاض في الجزء الخارجي من ظهر القدم عند مقارنته بالقدم السليمة.
الانتشار العكسي للألم هو ظاهرة يختبرها بعض المرضى، حيث لا يقتصر الألم والتنميل على القدم فقط، بل يمتد صعودا نحو الحيز الأمامي للساق، وهو ما يُعرف طبيا بظاهرة فالييه، مما قد يربك التشخيص ويوحي بوجود مشكلة أعلى الساق.
طرق التشخيص الطبي الدقيق
نظرا لتشابه أعراض هذه المتلازمة مع مشاكل أخرى مثل الانزلاق الغضروفي في أسفل الظهر أو التهابات الأوتار، فإن التقييم الطبي الدقيق يعتبر الخطوة الأهم نحو العلاج الصحيح. يعتمد التشخيص على مزيج من التاريخ المرضي، الفحص السريري، والتصوير الطبي، وتخطيط الأعصاب.
الفحص السريري والتاريخ المرضي
يبدأ الطبيب بالاستماع بعناية لوصف المريض لطبيعة الألم، متى بدأ، وما هي العوامل التي تزيده أو تخففه. يتم فحص القدم بحثا عن أي تورمات، نتوءات عظمية، أو ضمور عضلي. كما يتم إجراء اختبارات الإحساس واختبار تينيل لتحديد موقع الانضغاط بدقة.
التصوير الطبي الإشعاعي
الأشعة السينية أثناء الوقوف تعتبر ضرورية جدا لتحديد وجود أي نتوءات عظمية ظهرية في مفاصل القدم، والتي غالبا ما تكون الجاني الرئيسي في إحداث الضغط الميكانيكي على العصب.
التصوير بالرنين المغناطيسي يوصى به بشدة إذا كان الطبيب يشتبه في وجود كتلة تشغل حيزا داخل النفق، مثل كيس زلالي أو ورم عصبي حميد. يوفر الرنين المغناطيسي صورا عالية الدقة توضح حجم الكتلة، امتدادها، وموقعها الدقيق بالنسبة للعصب والأوعية الدموية المجاورة.
التخطيط الكهربائي للأعصاب والعضلات
تعتبر الدراسات الكهربائية المعيار الذهبي لتأكيد تشخيص متلازمة النفق الرصغي الأمامي واستبعاد أي آفات أو انضغاطات في أماكن أعلى من القدم، مثل انضغاط العصب في الظهر أو عند الركبة.
تخطيط كهربية العضل يظهر وجود نشاط كهربائي غير طبيعي مثل الرجفان والموجات الحادة الإيجابية، بالإضافة إلى انخفاض في جهد الفعل الحركي في العضلة الباسطة القصيرة للأصابع، مما يؤكد تأثر العصب المغذي لها.
دراسات توصيل العصب تظهر زيادة في زمن انتقال الإشارة العصبية الحركية والحسية عبر الكاحل، مع وجود سرعة توصيل طبيعية تماما للعصب في الجزء الممتد من الركبة وحتى الكاحل، مما يثبت أن المشكلة محصورة في منطقة القدم فقط.
من المهم جدا الانتباه إلى تحذير طبي بالغ الأهمية، وهو أن الانضغاط قد يحدث أحيانا بعد تفرع العصب الحركي. في هذه الحالات النادرة، سيعاني المريض من أعراض حسية فقط بين الأصابع، وسيكون تخطيط العضلات طبيعيا تماما. لذلك، لا ينبغي أن يؤدي التخطيط الطبيعي للعضلة إلى استبعاد وجود انضغاط في الفرع الحسي البعيد للعصب.
خيارات العلاج التحفظي بدون جراحة
في عالم جراحة العظام، القاعدة الذهبية هي استنفاد كافة الخيارات العلاجية التحفظية قبل التفكير في المشرط الجراحي، خاصة في الحالات التي يكون فيها الانضغاط ناتجا عن عوامل خارجية أو التهابات مؤقتة. يهدف العلاج التحفظي إلى تخفيف الضغط الميكانيكي وتقليل الالتهاب المحيط بالعصب.
تعديل الأحذية ونمط الحياة
الخطوة الأولى والأبسط هي التخلص من الأحذية الضيقة أو القاسية التي تضغط على ظهر القدم. يُنصح بارتداء أحذية واسعة ومريحة، وتجنب الأحذية ذات الأربطة المشدودة بقوة. يمكن استخدام تقنيات ربط بديلة للأحذية الرياضية لتجاوز منطقة منتصف القدم وتخفيف الضغط عنها تماما.
التثبيت وتقييد الحركة
في حالات الالتهاب الحاد، قد يوصي الطبيب بفترة قصيرة من التثبيت باستخدام حذاء مشي طبي خاص أو جبيرة خفيفة. يساعد هذا التثبيت على إراحة الأنسجة المتهيجة، وتقليل الاحتكاك المستمر للعصب مع الأنسجة المحيطة، مما يمنح العصب فرصة للتعافي وتقليل التورم.
الحقن الموضعية الموجهة
تعتبر حقن الكورتيكوستيرويد خيارا فعالا جدا في تخفيف الالتهاب الموضعي الشديد. يتم إجراء الحقن بدقة متناهية تحت توجيه الموجات فوق الصوتية لضمان وصول الدواء إلى المنطقة المحيطة بالعصب أسفل القيد السفلي لباسطات القدم. هذا الإجراء يعمل كأداة تشخيصية وعلاجية في نفس الوقت، حيث إن زوال الألم بعد الحقن يؤكد التشخيص ويمنح المريض راحة طويلة الأمد. يجب توخي الحذر الشديد لتجنب حقن الدواء داخل الوتر أو داخل نسيج العصب نفسه.
| نوع العلاج التحفظي | الهدف من العلاج | الحالات المناسبة |
|---|---|---|
| تعديل الأحذية | إزالة الضغط الخارجي المباشر | جميع الحالات المبدئية |
| حذاء المشي الطبي | إراحة الأنسجة وتقليل الالتهاب | الألم الحاد والمستمر |
| حقن الكورتيزون | تقليل التورم والالتهاب حول العصب | عدم الاستجابة لتعديل الأحذية |
التدخل الجراحي لتحرير العصب
عندما تفشل الإجراءات التحفظية في تخفيف الأعراض، أو عندما يكون السبب واضحا وملموسا مثل وجود كيس زلالي كبير أو نتوء عظمي يضغط بشدة على العصب، يصبح التدخل الجراحي هو الحل الأمثل والفعال. تهدف العملية الجراحية إلى تحرير العصب الشظوي العميق وإزالة أي أنسجة أو هياكل تضغط عليه.
التحضير للعملية الجراحية
تُجرى العملية عادة تحت التخدير الموضعي أو النصفي، ويستلقي المريض على ظهره. يتم استخدام عاصبة ضاغطة على الفخذ أو الساق لضمان بيئة جراحية خالية من النزيف، وهو أمر بالغ الأهمية لتمكين الجراح من رؤية الفروع العصبية الدقيقة والشريان المجاور بوضوح تام. كما يتم إعطاء المضادات الحيوية الوقائية قبل بدء الجراحة.
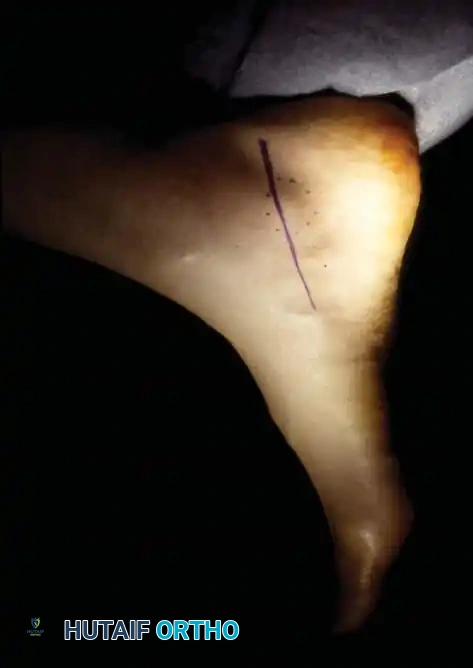
الشق الجراحي والتشريح السطحي
يقوم الجراح بعمل شق طولي دقيق على ظهر القدم، متمركزا فوق منطقة الألم الأقصى أو المنطقة التي أظهرت علامة تينيل الإيجابية. يمتد الشق عادة بشكل موازٍ للوتر الباسط لإصبع القدم الكبير. يتم إجراء التشريح السطحي بحذر شديد لتجنب إصابة الفروع العصبية السطحية التي تعبر في طبقة الأنسجة تحت الجلد.
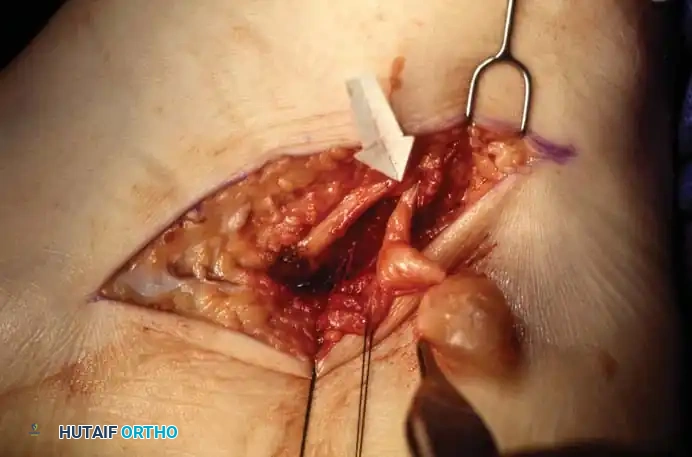
التشريح العميق وتحرير الرباط
يتم تحديد القيد السفلي لباسطات القدم، وهو الهيكل الليفي القوي الذي يربط الأوتار. يقوم الجراح بقطع هذا الرباط طوليا بدقة فوق حزمة الأوعية الدموية والأعصاب. بمجرد فتح النفق، يتم تحديد العصب الشظوي العميق الذي يقع بين أوتار العضلات ويجاوره الشريان الظنبوبي الأمامي. يقوم الجراح بتتبع العصب وفروعه إلى مسافة بعيدة لضمان عدم وجود أي نقاط اختناق أخرى.
التعامل مع الأكياس الزلالية والنتوءات العظمية
إذا كان سبب الانضغاط هو كيس زلالي أو ورم عصبي، يتطلب الأمر استخدام تقنيات الجراحة المجهرية الدقيقة لاستئصال الكتلة بالكامل دون الإضرار بألياف العصب الحساسة.
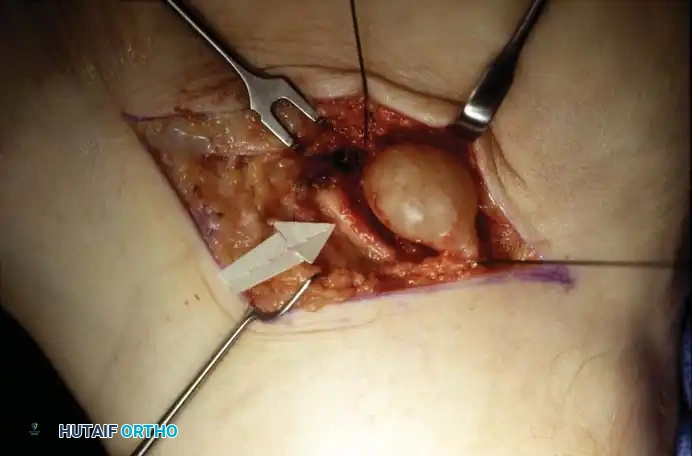
أما في حالة وجود نتوءات عظمية، فيتم إبعاد العصب والشريان برفق، ثم يتم إزالة النتوء العظمي باستخدام أدوات جراحية دقيقة حتى يصبح سطح العظم مستويا وطبيعيا. قد يستخدم الجراح شمع العظام لتقليل النزيف من العظم بعد القطع. وفي حال كان الغلاف الخارجي للعصب متضخما أو متليفا بشدة، قد يقوم الجراح بعمل شق دقيق في غلاف العصب لتحرير الألياف العصبية الداخلية.
إغلاق الجرح الجراحي
في نهاية الإجراء، يتم إزالة جزء صغير من الرباط الحافظ لمنع تكون تليفات مستقبلية قد تعيد الضغط على العصب. يتم فك العاصبة الضاغطة والتأكد من إيقاف أي نزيف دموي بدقة متناهية لتجنب تكون تجمع دموي يضغط على العصب مجددا. يتم خياطة الأنسجة تحت الجلد والجلد الخارجي فقط، ولا يتم إعادة خياطة الرباط القاسي فوق العصب. أخيرا، توضع ضمادة ضاغطة معقمة.
مرحلة التعافي وما بعد الجراحة
يعتبر الالتزام ببرنامج التعافي بعد الجراحة أمرا حاسما لضمان نجاح العملية ومنع تكون التصاقات حول العصب المحرر. تم تصميم بروتوكول ما بعد الجراحة للسماح للجرح بالالتئام دون شد أو توتر.
المرحلة الأولى (من اليوم الأول وحتى أسبوعين): يوضع المريض في ضمادة ضاغطة وجبيرة قصيرة أو حذاء مشي طبي. يتم الحفاظ على القدم في وضع محايد لتجنب التمدد المفرط للعصب والأنسجة المتعافية. يُسمح للمريض بالبدء في المشي وتحميل الوزن تدريجيا حسب قدرته على تحمل الألم باستخدام الحذاء الطبي.
إزالة الخيوط الجراحية: تتم إزالة الغرز الجراحية عادة بعد مرور 10 إلى 14 يوما من العملية، ويمكن استخدام شرائط لاصقة طبية لدعم التئام الجلد إذا لزم الأمر.
مرحلة استعادة الحركة: يتم التخلص من الحذاء الطبي بعد أسبوعين ما لم يكن هناك تورم أو ألم مستمر. يبدأ المريض في إجراء تمارين حركية نشطة وسلبية لأصابع القدم والكاحل. هذه التمارين ضرورية جدا لتعزيز انزلاق العصب بحرية ومنع التصاقه بالأنسجة المجاورة بسبب الندبات.
العودة للأنشطة الرياضية: بالنسبة للرياضيين، يمكنهم العودة تدريجيا للتدريبات والأنشطة الخاصة برياضتهم بعد حوالي 4 إلى 6 أسابيع من الجراحة، بشرط التئام الجرح تماما وعدم وجود أي أعراض ألم أثناء ممارسة الأنشطة التي تتطلب مجهودا.
على الرغم من أن جراحة تحرير النفق الرصغي الأمامي تعتبر ناجحة جدا وآمنة، إلا أنه يجب مراعاة بعض المضاعفات المحتملة مثل التحرير غير المكتمل للعصب، أو إصابة الأوعية الدموية المجاورة، أو حدوث ألم مزمن. الالتزام بتعليمات الطبيب واختيار جراح متمرس يقلل من هذه المخاطر بشكل كبير جدا.
الأسئلة الشائعة
طبيعة الألم في متلازمة النفق الرصغي الأمامي
يتميز الألم بأنه شعور بالحرقة والوخز المزعج، يتركز بشكل أساسي في المسافة بين إصبع القدم الكبير والإصبع الثاني. قد يصاحب هذا الشعور ألم مبهم على ظهر القدم يزداد مع ارتداء الأحذية الضيقة أو المشي لفترات طويلة.
الفرق بين النفق الرصغي الأمامي والخلفي
النفق الرصغي الأمامي يقع في مقدمة الكاحل ويؤثر على العصب الشظوي العميق مسببا ألما أعلى القدم وبين الأصابع الأولى. أما النفق الرصغي الخلفي فيقع في الجهة الداخلية للكاحل ويؤثر على العصب الظنبوبي، مسببا ألما وتنميلا في باطن القدم وكعبها.
مدة الشفاء من جراحة تحرير العصب
تستغرق عملية التئام الجرح الخارجي حوالي أسبوعين. ومع ذلك، يحتاج العصب إلى وقت أطول للتعافي الكامل واستعادة وظيفته الطبيعية. معظم المرضى يعودون لأنشطتهم الطبيعية خلال 4 إلى 6 أسابيع، ولكن التحسن الكامل في الإحساس قد يستغرق عدة أشهر.
تأثير الأحذية على انضغاط العصب في القدم
تلعب الأحذية دورا رئيسيا في هذه المتلازمة. الأحذية الضيقة جدا، أو تلك التي تحتوي على أربطة قاسية تضغط على ظهر القدم، تقوم بعصر العصب بين الحذاء من الخارج والعظام من الداخل، مما يؤدي إلى التهابه وظهور الأعراض.
دور العلاج الطبيعي في تحسين الحالة
العلاج الطبيعي مهم جدا، خاصة بعد التدخل الجراحي، حيث يساعد على استعادة المدى الحركي للكاحل والأصابع، ويمنع تكون الالتصاقات حول العصب المحرر، ويقوي العضلات المحيطة لضمان عودة القدم لوظيفتها الطبيعية بكفاءة.
خطورة إهمال علاج انضغاط العصب الشظوي
إهمال العلاج لفترات طويلة قد يؤدي إلى تلف دائم في ألياف العصب. هذا التلف يترجم سريريا إلى فقدان دائم للإحساس في المنطقة المصابة، وضعف وضمور لا رجعة فيه في عضلة القدم، مما يؤثر على ميكانيكية المشي.
نسبة نجاح العملية الجراحية
تعتبر نسبة نجاح جراحة تحرير العصب الشظوي العميق عالية جدا، خاصة إذا تم التشخيص بشكل دقيق وتم تحديد سبب الانضغاط بوضوح (مثل وجود نتوء عظمي أو كيس زلالي). معظم المرضى يشعرون بتحسن فوري في الألم بعد العملية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
