الخلاصة الطبية: كسور الفقرات هي انهيار العظم في العمود الفقري، غالبًا بسبب هشاشة العظام أو الصدمات، بينما تشوهات البالغين هي انحناءات غير طبيعية مثل الجنف أو الحداب. الأعراض تشمل الألم الشديد، فقدان الطول، وصعوبة الحركة، والعلاج يتراوح بين الراحة والعلاج الطبيعي والجراحة لاستعادة وظيفة العمود الفقري وتخفيف الألم.
1. مقدمة شاملة حول كسور وتشوهات العمود الفقري لدى البالغين
يُعد العمود الفقري محور الجسم ومركزه، فهو الهيكل العظمي الذي يدعم الجذع ويحمي الحبل الشوكي الحساس، مما يجعله ضروريًا للحركة، التوازن، والوظائف العصبية. عندما يتعرض هذا الهيكل المعقد للإصابة أو التغير، مثل كسور الفقرات أو التشوهات، فإن ذلك يمكن أن يؤثر بشكل عميق على جودة حياة الفرد، مسببًا الألم الشديد، الإعاقة، وفقدان القدرة على أداء الأنشطة اليومية البسيطة. كسور الفقرات هي حالات شائعة، خاصة بين كبار السن الذين يعانون من هشاشة العظام، حيث يمكن أن تحدث هذه الكسور حتى مع إصابات طفيفة أو حركات مفاجئة. تتميز هذه الكسور بانهيار جزء من الفقرة، مما يؤدي إلى فقدان ارتفاع العمود الفقري وتغيير في محاذاته الطبيعية. يمكن أن تتراوح شدتها من كسور بسيطة ومستقرة إلى كسور معقدة قد تهدد استقرار العمود الفقري وتضغط على الحبل الشوكي أو الأعصاب.
أما تشوهات العمود الفقري لدى البالغين، فهي مجموعة واسعة من الحالات التي تتضمن انحناءات غير طبيعية في العمود الفقري، مثل الجنف (انحناء جانبي)، الحداب (انحناء مفرط للأمام)، أو فقدان التوازن السهمي (عدم القدرة على الوقوف بشكل مستقيم). هذه التشوهات قد تكون نتيجة لتطور جنف الطفولة الذي لم يتم علاجه، أو قد تنشأ حديثًا في مرحلة البلوغ بسبب التغيرات التنكسية المرتبطة بالعمر، مثل تآكل الأقراص الفقرية والمفاصل، أو قد تكون ناجمة عن كسور سابقة لم تلتئم بشكل صحيح، أو حتى جراحات سابقة في العمود الفقري. تأثير هذه التشوهات لا يقتصر على المظهر الجسدي فحسب، بل يمتد ليشمل الألم المزمن، صعوبة التنفس، مشاكل في المشي، وحتى التأثير على وظائف الجهاز الهضمي.
إن فهم هذه الحالات المعقدة يتطلب خبرة طبية متخصصة، وهذا ما يقدمه الأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز الخبراء في جراحة العمود الفقري في صنعاء واليمن بشكل عام. بفضل سنوات خبرته الطويلة ومعرفته العميقة بأحدث التقنيات التشخيصية والعلاجية، يقدم الدكتور هطيف رعاية شاملة للمرضى الذين يعانون من كسور وتشوهات العمود الفقري. إن التشخيص المبكر لهذه الحالات أمر بالغ الأهمية، حيث يمكن أن يمنع تفاقم المشكلة ويحد من المضاعفات المحتملة. فكلما تم اكتشاف المشكلة في مراحلها الأولى، زادت فرص العلاج الفعال والتعافي الكامل، مما يقلل من الحاجة إلى تدخلات جراحية أكثر تعقيدًا ويحسن من جودة حياة المريض بشكل ملحوظ. يلتزم الأستاذ الدكتور محمد هطيف بتقديم أعلى مستويات الرعاية الطبية، مع التركيز على الخطط العلاجية المخصصة التي تلبي احتياجات كل مريض على حدة، مستخدمًا نهجًا شموليًا يجمع بين العلاج التحفظي والجراحي عند الضرورة، لضمان أفضل النتائج الممكنة للمرضى في اليمن.
2. التشريح المبسط لفهم المشكلة
لفهم كسور وتشوهات العمود الفقري، من الضروري أن نلقي نظرة مبسطة على تشريح هذه البنية المعقدة التي تُعد أساس دعم الجسم وحماية الجهاز العصبي المركزي. يتكون العمود الفقري البشري من سلسلة من العظام تُسمى الفقرات، والتي يبلغ عددها عادة 33 فقرة في الأطفال، ويندمج بعضها ليصبح 24 فقرة متحركة في البالغين. تُقسم هذه الفقرات إلى خمس مناطق رئيسية: الفقرات العنقية (الرقبة)، الفقرات الصدرية (الجزء العلوي من الظهر)، الفقرات القطنية (الجزء السفلي من الظهر)، العجز (منطقة الحوض)، والعصعص (نهاية العمود الفقري). كل فقرة تتكون من جسم فقري صلب في الأمام، وقوس فقري في الخلف يحيط بالقناة الشوكية التي يمر من خلالها الحبل الشوكي.
بين كل فقرة وأخرى، باستثناء العجز والعصعص، توجد وسائد مرنة تُعرف بالأقراص الفقرية. هذه الأقراص تعمل كممتصات للصدمات وتسمح بحركة العمود الفقري، وتتكون من حلقة خارجية ليفية قوية (الحلقة الليفية) ومركز هلامي ناعم (النواة اللبية). عندما تتآكل هذه الأقراص أو تتضرر، يمكن أن تفقد قدرتها على امتصاص الصدمات وتسبب الألم أو تساهم في تطور التشوهات. بالإضافة إلى الأقراص، تُربط الفقرات ببعضها البعض بواسطة شبكة معقدة من الأربطة القوية التي توفر الاستقرار وتحد من الحركة المفرطة، بينما تُحيط العضلات القوية بالعمود الفقري وتدعمه، مما يسمح بالحركة ويحافظ على الوضعية الصحيحة.
يُعد الحبل الشوكي، الذي يمر داخل القناة الشوكية المحمية بالفقرات، جزءًا حيويًا من الجهاز العصبي المركزي. تتفرع منه الأعصاب الشوكية التي تخرج من بين الفقرات لتصل إلى جميع أجزاء الجسم، ناقلة الإشارات الحسية والحركية. أي ضغط على الحبل الشوكي أو الأعصاب الشوكية نتيجة لكسر في الفقرة أو تشوه في العمود الفقري يمكن أن يؤدي إلى أعراض عصبية خطيرة مثل الألم، التنميل، الضعف، أو حتى الشلل. في حالة كسور الفقرات، قد يؤدي انهيار الجسم الفقري إلى تضييق القناة الشوكية أو الضغط المباشر على الحبل الشوكي. أما في التشوهات، فإن الانحناءات غير الطبيعية يمكن أن تضع ضغطًا غير متساوٍ على الأقراص والمفاصل والأعصاب، مما يؤدي إلى الألم المزمن وتدهور الوظيفة. إن فهم هذه المكونات وكيفية عملها معًا يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد مصدر المشكلة بدقة ووضع خطة علاجية فعالة تستهدف استعادة التوازن والوظيفة الطبيعية للعمود الفقري.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي تؤدي إلى كسور وتشوهات العمود الفقري لدى البالغين، وتتداخل هذه العوامل في كثير من الأحيان، مما يجعل التشخيص والعلاج أكثر تعقيدًا. من المهم جدًا فهم هذه الأسباب لتحديد أفضل مسار علاجي وللوقاية قدر الإمكان.
أولاً: أسباب وعوامل خطر كسور الفقرات:
تُعد كسور الفقرات من الإصابات الشائعة، خاصة مع التقدم في العمر. السبب الرئيسي لهذه الكسور هو ضعف العظام، والذي غالبًا ما يكون نتيجة لهشاشة العظام.
*
هشاشة العظام (Osteoporosis):
هذا هو السبب الأكثر شيوعًا لكسور الفقرات الانضغاطية. في هذه الحالة، تصبح العظام هشة وضعيفة لدرجة أنها يمكن أن تنكسر حتى مع ضغط بسيط، مثل السعال، العطس، رفع شيء خفيف، أو حتى مجرد حركة مفاجئة. النساء بعد انقطاع الطمث وكبار السن هم الأكثر عرضة للإصابة بهشاشة العظام.
*
الصدمات والإصابات:
الحوادث المرورية، السقوط من ارتفاع، أو الإصابات الرياضية يمكن أن تسبب كسورًا في الفقرات، خاصة في الأفراد الذين لا يعانون من هشاشة العظام. يمكن أن تكون هذه الكسور أكثر خطورة وتتطلب تدخلًا جراحيًا عاجلاً.
*
الأورام:
الأورام السرطانية التي تنتشر إلى العمود الفقري (النقائل) أو الأورام الأولية التي تنشأ في العظام يمكن أن تضعف الفقرات وتجعلها عرضة للكسر.
*
الالتهابات:
بعض الالتهابات البكتيرية أو الفطرية في العمود الفقري (مثل التهاب الفقار) يمكن أن تضعف بنية الفقرات وتؤدي إلى كسور.
*
الاستخدام طويل الأمد للكورتيكوستيرويدات:
هذه الأدوية، المستخدمة لعلاج مجموعة واسعة من الحالات الالتهابية، يمكن أن تساهم في ترقق العظام وزيادة خطر الإصابة بهشاشة العظام والكسور.
ثانياً: أسباب وعوامل خطر تشوهات العمود الفقري لدى البالغين:
تُعرف تشوهات العمود الفقري لدى البالغين بأنها انحناءات غير طبيعية في العمود الفقري تتطور أو تتفاقم بعد سن البلوغ.
*
التغيرات التنكسية المرتبطة بالعمر:
هذا هو السبب الأكثر شيوعًا للجنف والحداب لدى البالغين. مع التقدم في العمر، تتآكل الأقراص الفقرية وتفقد مرونتها، وتتضرر المفاصل الوجيهية، مما يؤدي إلى فقدان الاستقرار وتطور الانحناءات.
*
الجنف مجهول السبب في مرحلة الطفولة الذي يتفاقم:
بعض الأفراد الذين تم تشخيصهم بالجنف في مرحلة الطفولة قد يشهدون تفاقمًا للانحناء مع تقدمهم في العمر، خاصة إذا لم يتم علاجه بشكل فعال.
*
جراحة العمود الفقري السابقة:
المرضى الذين خضعوا لجراحة دمج الفقرات (Fusion) في الماضي قد يطورون تشوهات فوق أو تحت المنطقة المدمجة، وهي حالة تُعرف بالحداب المفصلي أو الجنف المفصلي.
*
كسور الفقرات غير المعالجة أو التي التئمت بشكل خاطئ:
الكسر الذي لا يلتئم بشكل صحيح يمكن أن يغير محاذاة العمود الفقري ويؤدي إلى تشوه.
*
الأمراض العصبية العضلية:
حالات مثل الشلل الدماغي، ضمور العضلات، أو شلل الأطفال يمكن أن تسبب ضعفًا في عضلات الظهر وتؤدي إلى تطور التشوهات.
*
الأورام والالتهابات:
كما هو الحال في الكسور، يمكن للأورام والالتهابات أن تضعف بنية العمود الفقري وتساهم في التشوهات.
إن فهم هذه العوامل يُمكن الأستاذ الدكتور محمد هطيف من تقييم حالة المريض بدقة وتقديم خطة علاجية شاملة، مع التركيز على الوقاية من المضاعفات المستقبلية.
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| نمط الحياة: | العمر: |
| - التدخين: يقلل من كثافة العظام ويعيق الشفاء. | - التقدم في العمر يزيد من خطر هشاشة العظام والتنكس. |
| - النظام الغذائي: نقص الكالسيوم وفيتامين د. | الجنس: |
| - النشاط البدني: قلة النشاط تضعف العظام والعضلات. | - النساء أكثر عرضة لهشاشة العظام بعد انقطاع الطمث. |
| - استهلاك الكحول المفرط: يؤثر سلبًا على صحة العظام. | التاريخ العائلي والوراثة: |
| الحالات الطبية: | - وجود تاريخ عائلي لهشاشة العظام أو الجنف. |
| - بعض الأدوية: الاستخدام طويل الأمد للكورتيكوستيرويدات. | الأمراض المزمنة: |
| - نقص الوزن الشديد: يرتبط بانخفاض كثافة العظام. | - أمراض الغدة الدرقية، الكلى، أو الجهاز الهضمي. |
| - التحكم في الأمراض المزمنة: مثل السكري غير المنضبط. | جراحة العمود الفقري السابقة: |
| - قد تزيد من خطر التشوهات فوق أو تحت المنطقة المدمجة. |
4. الأعراض والعلامات التحذيرية
تتنوع الأعراض والعلامات التحذيرية لكسور وتشوهات العمود الفقري لدى البالغين بشكل كبير، وتعتمد على شدة الحالة، موقع الإصابة أو التشوه، وما إذا كان هناك ضغط على الحبل الشوكي أو الأعصاب. من الضروري الانتباه لهذه العلامات والبحث عن استشارة طبية متخصصة، خاصة مع الأستاذ الدكتور محمد هطيف في صنعاء، لضمان التشخيص المبكر والعلاج الفعال.
أولاً: أعراض كسور الفقرات:
تتراوح أعراض كسور الفقرات من ألم خفيف إلى ألم شديد وموهن، وقد تظهر فجأة أو تتطور تدريجيًا.
*
الألم المفاجئ والشديد في الظهر:
غالبًا ما يكون هذا هو العرض الأول والأكثر وضوحًا. قد يصف المرضى الألم بأنه حاد أو طاعن، ويزداد سوءًا مع الحركة، الوقوف، المشي، أو رفع الأشياء، ويتحسن نسبيًا مع الاستلقاء. في الحياة اليومية، قد يجد المريض صعوبة في النهوض من السرير أو الكرسي، أو يشعر بألم حاد عند الانحناء لالتقاط شيء.
*
تفاقم الألم مع الأنشطة البسيطة:
حتى السعال، العطس، أو الضحك يمكن أن يسبب ألمًا شديدًا في موقع الكسر.
*
فقدان الطول:
مع انهيار الفقرات، يمكن أن يفقد المريض بضعة سنتيمترات من طوله بمرور الوقت، وقد يلاحظ الأقارب هذا التغير.
*
تغير في وضعية الجسم (الحداب):
قد يؤدي انهيار الفقرات إلى انحناء الظهر للأمام، مما يسبب ما يُعرف بـ "حداب الأرملة" أو "الحداب الشيخوخي"، حيث يصبح الظهر مستديرًا بشكل غير طبيعي. هذا التغير يؤثر على التوازن والمظهر الجسدي.
*
الألم المنتشر أو الخدر والضعف:
إذا ضغط الكسر على الحبل الشوكي أو الأعصاب الشوكية، قد يشعر المريض بألم ينتشر إلى الذراعين أو الساقين، أو تنميل، وخدر، وضعف في الأطراف. في الحالات الشديدة، قد يحدث فقدان للتحكم في المثانة أو الأمعاء، وهي علامة حمراء تتطلب تدخلًا طبيًا طارئًا.
*
صعوبة في التنفس:
في حالات نادرة، إذا كانت الكسور متعددة وشديدة في الفقرات الصدرية، قد تؤثر على سعة الرئة وتسبب صعوبة في التنفس.
ثانياً: أعراض تشوهات العمود الفقري لدى البالغين:
تتطور أعراض تشوهات العمود الفقري عادةً ببطء على مدى سنوات، وقد لا يلاحظها المريض في البداية.
*
الألم المزمن في الظهر:
يُعد الألم هو العرض الأكثر شيوعًا، وقد يكون موضعيًا في منطقة الانحناء أو ينتشر إلى الأرداف والساقين. يزداد الألم سوءًا مع الوقوف لفترات طويلة أو المشي، ويتحسن مع الجلوس أو الاستلقاء. قد يجد المريض صعوبة في أداء المهام المنزلية أو العمل بسبب الألم المستمر.
*
عدم التوازن الجسدي:
قد يلاحظ المريض أو الآخرون أن أحد الكتفين أعلى من الآخر، أو أن أحد جانبي الخصر أكثر بروزًا، أو أن الرأس لا يتمركز فوق الحوض بشكل صحيح. هذا يؤثر على المشي والوقوف ويجعل المريض يبدو مائلًا.
*
صعوبة في الوقوف بشكل مستقيم:
قد يجد المريض صعوبة في الحفاظ على وضعية مستقيمة، ويشعر بالحاجة إلى الانحناء للأمام (وضعية الانحناء الأمامي) لتخفيف الضغط على العمود الفقري.
*
التعب والإرهاق:
بسبب الجهد الإضافي الذي تبذله العضلات للحفاظ على التوازن والوضعية، قد يشعر المريض بتعب وإرهاق شديدين، حتى بعد الأنشطة الخفيفة.
*
الأعراض العصبية:
إذا كانت التشوهات تضغط على الأعصاب، فقد يعاني المريض من تنميل، وخدر، وضعف في الساقين، أو حتى مشاكل في المشي والتوازن. في حالات نادرة، قد تؤثر على وظائف المثانة والأمعاء.
*
مشاكل في الصورة الذاتية:
قد تؤثر التشوهات الواضحة على ثقة المريض بنفسه وصورته الجسدية، مما يؤثر على حالته النفسية.
إن أي من هذه الأعراض، خاصة إذا كانت مستمرة أو تتفاقم، تستدعي زيارة فورية للأستاذ الدكتور محمد هطيف، الذي سيقوم بتقييم شامل لتحديد السبب الدقيق ووضع خطة علاجية مناسبة.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لكسور وتشوهات العمود الفقري لدى البالغين على مزيج من الفحص السريري الشامل والتاريخ الطبي المفصل، بالإضافة إلى مجموعة واسعة من الفحوصات التصويرية المتقدمة. يولي الأستاذ الدكتور محمد هطيف أهمية قصوى لهذه المرحلة، حيث أن التشخيص الصحيح هو حجر الزاوية في وضع خطة علاجية فعالة ومخصصة لكل مريض.
1. التاريخ الطبي والفحص السريري:
تبدأ عملية التشخيص بمقابلة مفصلة مع المريض لجمع التاريخ الطبي الكامل. يسأل الدكتور هطيف عن الأعراض التي يعاني منها المريض (مثل طبيعة الألم، موقعه، متى بدأ، وما الذي يجعله أفضل أو أسوأ)، تاريخ الإصابات السابقة، الأمراض المزمنة (مثل هشاشة العظام، السكري)، الأدوية التي يتناولها، والتاريخ العائلي لأمراض العمود الفقري. بعد ذلك، يتم إجراء فحص سريري دقيق يتضمن:
*
تقييم الوضعية والمشية:
يلاحظ الدكتور هطيف كيفية وقوف المريض ومشيه، ويبحث عن أي انحرافات واضحة في العمود الفقري، مثل الجنف أو الحداب، أو عدم توازن الكتفين والحوض.
*
فحص نطاق الحركة:
يتم تقييم قدرة المريض على الانحناء، التمدد، والدوران في العمود الفقري، وملاحظة أي ألم أو قيود في الحركة.
*
الفحص العصبي:
يتضمن اختبار القوة العضلية، ردود الفعل الانعكاسية (المنعكسات)، والإحساس في الأطراف لتحديد ما إذا كان هناك أي ضغط على الحبل الشوكي أو الأعصاب الشوكية.
*
جس العمود الفقري:
يتم جس العمود الفقري لتحديد مناطق الألم أو الحساسية.
2. الفحوصات التصويرية:
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتحديد مدى الإصابة أو التشوه.
*
الأشعة السينية (X-rays):
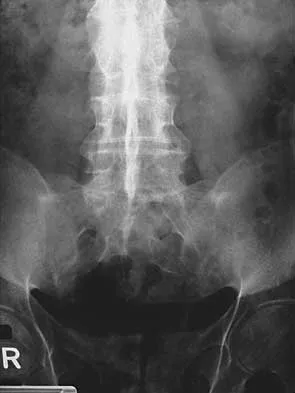
تُعد الأشعة السينية هي الخطوة الأولى والأكثر شيوعًا. يتم التقاط صور للعمود الفقري من زوايا مختلفة (أمامية، جانبية، ومائلة)، وغالبًا ما تُطلب صور الأشعة السينية أثناء الوقوف (Standing X-rays) لتقييم محاذاة العمود الفقري تحت تأثير الجاذبية. يمكن للأشعة السينية الكشف عن كسور الفقرات، درجة الانحناءات (مثل زاوية كوب للجنف)، وفقدان ارتفاع القرص، وتغيرات المفاصل.
*
التصوير بالرنين المغناطيسي (MRI):
يُعد التصوير بالرنين المغناطيسي أداة قوية لتقييم الأنسجة الرخوة مثل الحبل الشوكي، الأعصاب، الأقراص الفقرية، والأربطة. يُستخدم لتحديد ما إذا كان هناك ضغط على الحبل الشوكي أو الأعصاب بسبب كسر أو انزلاق غضروفي أو تضيق في القناة الشوكية. كما يمكنه الكشف عن الأورام أو الالتهابات.
*
التصوير المقطعي المحوسب (CT Scan):
يوفر التصوير المقطعي المحوسب صورًا تفصيلية للعظام، وهو ممتاز لتقييم الكسور المعقدة، وتحديد مدى استقرار الفقرات، وتخطيط الجراحة. يمكنه أيضًا الكشف عن تضيق القناة الشوكية بشكل أكثر دقة من الأشعة السينية.
*
قياس كثافة العظام (DEXA Scan):
يُوصى بهذا الفحص للمرضى الذين يُشتبه في إصابتهم بهشاشة العظام، خاصة بعد كسر فقري، لتقييم كثافة العظام وتحديد خطر الإصابة بكسور مستقبلية.
*
التصوير المقطعي بالإصدار البوزيتروني (PET Scan) أو مسح العظام:
قد يُستخدمان في حالات الاشتباه بوجود أورام أو التهابات في العمود الفقري.
من خلال الجمع بين هذه الأدوات التشخيصية، يتمكن الأستاذ الدكتور محمد هطيف من بناء صورة شاملة ودقيقة لحالة العمود الفقري للمريض، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة تهدف إلى استعادة الوظيفة وتخفيف الألم.
6. خيارات العلاج الشاملة
تتطلب كسور وتشوهات العمود الفقري لدى البالغين نهجًا علاجيًا شاملًا ومتعدد الأوجه، يهدف إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة حياة المريض. يعتمد اختيار العلاج على عدة عوامل، بما في ذلك نوع وشدة الكسر أو التشوه، عمر المريض وصحته العامة، وجود أعراض عصبية، وتفضيلات المريض. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءًا من التدخلات التحفظية وصولًا إلى الجراحات المتقدمة، مع التركيز على الخطة العلاجية الأكثر ملاءمة لكل حالة.
أ. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخيار الأول للعديد من حالات كسور الفقرات المستقرة وتشوهات العمود الفقري الخفيفة إلى المتوسطة، خاصة إذا لم تكن هناك أعراض عصبية خطيرة.
*
الراحة وتعديل النشاط:
في حالات كسور الفقرات، قد يُنصح بالراحة في الفراش لفترة قصيرة وتجنب الأنشطة التي تزيد الألم. بالنسبة للتشوهات، يُنصح بتعديل الأنشطة اليومية لتجنب الحركات التي تزيد من الضغط على العمود الفقري.
*
الأدوية:
*
مسكنات الألم:
مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
*
مرخيات العضلات:
للمساعدة في تخفيف التشنجات العضلية المصاحبة للألم.
*
أدوية الأعصاب:
مثل الجابابنتين أو البريجابالين للألم العصبي.
*
أدوية هشاشة العظام:
في حالات كسور الفقرات الناتجة عن هشاشة العظام، تُعد أدوية تقوية العظام (مثل البيسفوسفونات) ضرورية لمنع كسور مستقبلية.
*
العلاج الطبيعي وإعادة التأهيل:
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يهدف إلى:
*
تقوية عضلات الجذع والظهر:
لتحسين دعم العمود الفقري واستقراره.
*
تحسين المرونة ونطاق الحركة:
من خلال تمارين الإطالة.
*
تعليم الوضعيات الصحيحة:
للمساعدة في تقليل الضغط على العمود الفقري أثناء الأنشطة اليومية.
*
العلاج بالحرارة والبرودة:
لتخفيف الألم والتشنج.
*
الدعامات أو الأحزمة الظهرية (Bracing):
في بعض حالات كسور الفقرات المستقرة أو التشوهات، قد تُستخدم دعامات الظهر لتوفير الدعم، تقليل الحركة، وتخفيف الألم، مما يسمح للفقرة بالالتئام أو يمنع تفاقم الانحناء.
*
حقن العمود الفقري:
يمكن استخدام حقن الستيرويدات فوق الجافية أو حقن المفاصل الوجيهية لتخفيف الألم الموضعي والالتهاب، خاصة إذا كان الألم ناتجًا عن ضغط عصبي أو التهاب المفاصل.
*
رأب الفقرات (Vertebroplasty) ورأب الحدبة (Kyphoplasty):
هذه إجراءات طفيفة التوغل تُستخدم لعلاج كسور الفقرات الانضغاطية المؤلمة، خاصة تلك الناتجة عن هشاشة العظام. يتم حقن مادة إسمنتية طبية في الفقرة المكسورة لتثبيتها وتخفيف الألم. في رأب الحدبة، يتم نفخ بالون داخل الفقرة أولاً لاستعادة بعض من ارتفاعها قبل حقن الإس
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.