هشاشة العظام وكسور الفقرات: الأسباب، الأعراض، والعلاج
الخلاصة الطبية
تعرف معنا على تفاصيل هشاشة العظام وكسور الفقرات: الأسباب، الأعراض، والعلاج، هي حالة ينخمص فيها جزء الفقرة الظهرية على نفسه ليصبح مضغوطًا أو على شكل وتد. تنجم غالبًا عن هشاشة العظام لدى كبار السن بقوة خفيفة، وقد لا تسبب أعراضًا. عند ظهور الألم، يتفاقم بالمشي أو الوقوف. تُشخص بالأشعة السينية، وتشمل المعالجة السنادات وتدابير الراحة أو حقن الملاط العظمي.
هشاشة العظام وكسور الفقرات: فهم شامل للتشخيص والعلاج المتقدم
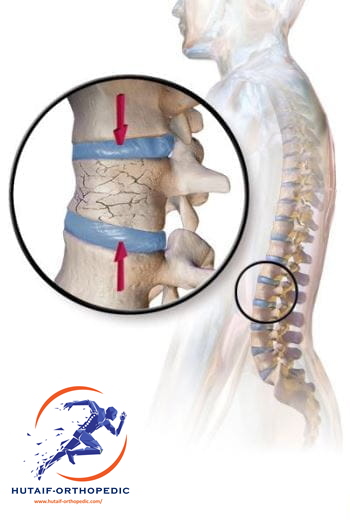
تُعد هشاشة العظام وكسور الفقرات الانضغاطية من المشكلات الصحية الشائعة التي تؤثر بشكل كبير على جودة حياة الملايين حول العالم، خاصة مع التقدم في العمر. إنها حالة مزمنة تتسم بضعف وهشاشة العظام، مما يجعلها أكثر عرضة للكسور حتى من جراء إصابات طفيفة أو حتى بدون قوة واضحة. تُعرف كسور الفقرات الانضغاطية بأنها انهيار جزء من الفقرة الظهرية، مما يؤدي إلى تشوهها على شكل وتد، وغالبًا ما تحدث في العمود الفقري الصدري أو القطني.
في هذا الدليل الشامل، سنتعمق في فهم هذه الحالات، بدءًا من التشريح الدقيق للعمود الفقري، مرورًا بالأسباب المحتملة والأعراض المميزة، وصولاً إلى أحدث طرق التشخيص والعلاج، مع التركيز بشكل خاص على الخبرة الرائدة للأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري في اليمن، والمعروف بخبرته التي تتجاوز العقدين في استخدام أحدث التقنيات الجراحية مثل الجراحة الميكروسكوبية والمناظير 4K وجراحة المفاصل.
فهم تشريح العمود الفقري ودوره الحيوي
العمود الفقري هو المحور المركزي للجسم، وهو بنية معقدة ومرنة توفر الدعم الهيكلي، وتحمي الحبل الشوكي الحساس، وتسمح بمجموعة واسعة من الحركات. يتكون العمود الفقري البشري من 33 فقرة (عظمة ظهر) في المراحل المبكرة من الحياة، حيث تلتحم بعض الفقرات لتكوين 24 فقرة منفصلة في البالغين (7 فقرات عنقية، 12 فقرة صدرية، 5 فقرات قطنية)، بالإضافة إلى العجز (Sacrum) والعصعص (Coccyx) المكونين من فقرات ملتحمة.
كل فقرة تتكون من:
* جسم الفقرة (Vertebral Body): الجزء الأمامي الأكبر والأكثر تحملًا للوزن، وهو على شكل طبلة.
* القوس الفقري (Vertebral Arch): يقع خلف جسم الفقرة ويحيط بالحبل الشوكي.
* النواتئ العظمية (Processes): بروزات عظمية متعددة (نواتئ شوكية، نواتئ مستعرضة، نواتئ مفصلية) توفر نقاط ارتباط للعضلات والأربطة وتشارك في حركة المفاصل.
بين كل فقرة وجسم فقرة آخر، توجد الأقراص الفقرية (Intervertebral Discs)، وهي هياكل غضروفية ليفية تعمل كوسائد امتصاص للصدمات وتسمح بالمرونة في العمود الفقري. يمر الحبل الشوكي (Spinal Cord) داخل القناة الفقرية المحمية بالفقرات، وتتفرع منه الأعصاب الشوكية التي تغذي جميع أجزاء الجسم.
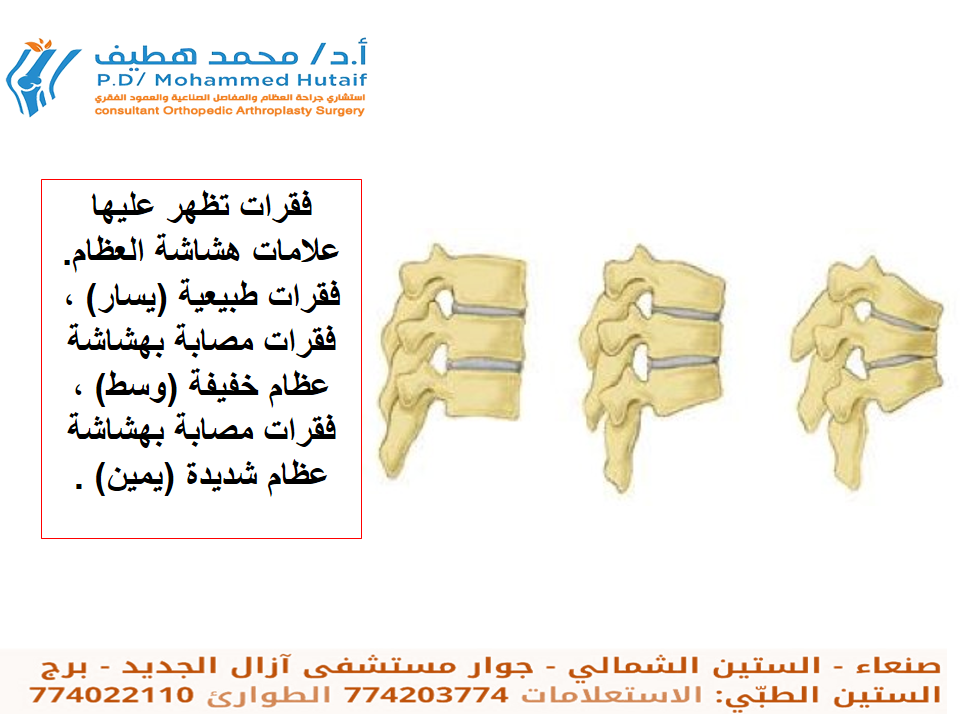
في حالة هشاشة العظام، يصبح النسيج العظمي داخل جسم الفقرة ضعيفًا ومساميًا، مما يجعله غير قادر على تحمل الضغوط اليومية العادية. عندما يتجاوز الضغط قدرة العظم الضعيف على التحمل، حتى لو كان ضغطًا خفيفًا مثل السعال أو الانحناء، يمكن أن ينخسف جسم الفقرة على نفسه، مما يؤدي إلى الكسر الانضغاطي. غالبًا ما تحدث هذه الكسور في الفقرات الصدرية والقطنية لأنها تحمل معظم وزن الجسم وتتعرض لضغوط أكبر.
الأسباب والعوامل المؤدية لهشاشة العظام وكسور الفقرات الانضغاطية
تُعد هشاشة العظام السبب الرئيسي لكسور الفقرات الانضغاطية، ولكن هناك عوامل أخرى تزيد من خطر الإصابة. فهم هذه الأسباب ضروري للوقاية والتشخيص المبكر.
هشاشة العظام (Osteoporosis)
هي حالة تتميز بانخفاض كثافة العظام وتدهور في بنيتها المجهرية، مما يؤدي إلى زيادة هشاشتها وضعفها.
العوامل الرئيسية المؤدية لهشاشة العظام:
1. العمر المتقدم: مع التقدم في العمر، تتراجع قدرة الجسم على بناء العظام بشكل طبيعي، ويزداد معدل فقدان العظام.
2. الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث، بسبب الانخفاض الحاد في مستويات هرمون الإستروجين الذي يلعب دورًا حاسمًا في الحفاظ على كثافة العظام.
3. التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة.
4. النظام الغذائي:
* نقص الكالسيوم: الكالسيوم هو المكون الأساسي للعظام.
* نقص فيتامين د: ضروري لامتصاص الكالسيوم في الأمعاء وتثبيته في العظام.
5. نمط الحياة:
* الخمول البدني: قلة النشاط البدني، وخاصة التمارين التي تحمل الوزن، تضعف العظام.
* التدخين: يضر بالخلايا المنتجة للعظام ويقلل من امتصاص الكالسيوم.
* الإفراط في تناول الكحول: يؤثر سلبًا على صحة العظام ويزيد من خطر السقوط.
6. الحالات الطبية:
* أمراض الغدة الدرقية (فرط نشاط الغدة الدرقية).
* أمراض الغدة الجار درقية (فرط نشاط الغدة الجار درقية).
* أمراض الجهاز الهضمي التي تؤثر على امتصاص العناصر الغذائية (مثل مرض كرون، الداء الزلاقي).
* أمراض الكلى المزمنة.
* التهاب المفاصل الروماتويدي.
* بعض أنواع السرطان التي تنتشر إلى العظام (الكسور المرضية).
7. الأدوية:
* الكورتيكوستيرويدات (الكورتيزون) عند استخدامها لفترات طويلة.
* بعض أدوية الصرع.
* بعض أدوية علاج السرطان (مثل مثبطات الأروماتاز).
* بعض أدوية حرقة المعدة (مثبطات مضخة البروتون).
كسور الفقرات الانضغاطية (Vertebral Compression Fractures - VCFs)
تحدث هذه الكسور عندما ينهار جسم الفقرة على نفسه.
أسباب كسور الفقرات الانضغاطية:
* هشاشة العظام (السبب الأكثر شيوعًا): تحدث الكسور غالبًا من قوة خفيفة جدًا، أو حتى من دون أي قوة واضحة (مثل السعال، العطس، الانحناء، رفع شيء خفيف).
* الإصابات الرضية: السقوط من ارتفاع، حوادث السيارات، أو أي صدمة قوية على العمود الفقري يمكن أن تسبب كسورًا انضغاطية حتى في العظام السليمة.
* الأورام الخبيثة (الكسور المرضية): انتشار السرطان إلى العمود الفقري (النقائل) يمكن أن يضعف العظم بشكل كبير، مما يجعله عرضة للكسور الانضغاطية.
* العدوى: بعض الالتهابات الشديدة في العمود الفقري يمكن أن تضعف الفقرات.
الأعراض والعلامات التحذيرية لكسور الفقرات الانضغاطية
يمكن أن تتراوح أعراض كسور الفقرات الانضغاطية من عدم وجود أعراض على الإطلاق إلى ألم شديد ومُنهِك. غالبًا ما تُشخص هذه الكسور بالصدفة أثناء تصوير العمود الفقري لأسباب أخرى.
الأعراض الشائعة:
1. الألم المفاجئ في الظهر: غالبًا ما يكون الألم حادًا ومفاجئًا، ويتفاقم عند الوقوف أو المشي أو الجلوس لفترات طويلة. قد يقل الألم عند الاستلقاء. يمكن أن يكون الألم موضعيًا في منطقة الكسر أو ينتشر إلى الجانبين.
2. تفاقم الألم مع الحركة: أي حركة تتضمن ثني أو لف الجذع يمكن أن تزيد من شدة الألم.
3. فقدان الطول: مع تكرار الكسور الانضغاطية في فقرات متعددة، يمكن أن ينحني العمود الفقري ويصبح مستديرًا (حداب)، مما يؤدي إلى فقدان ملحوظ في الطول بمرور الوقت.
4. تغيرات في الموقف (الحداب): انحناء الظهر العلوي بشكل مفرط، والمعروف باسم "حداب الأرملة" أو "حداب سن اليأس"، هو علامة شائعة على كسور فقرات متعددة.
5. الألم المزمن في الظهر: حتى بعد التئام الكسر الأولي، قد يعاني المرضى من آلام مزمنة في الظهر بسبب التغيرات في ميكانيكا العمود الفقري.
6. محدودية الحركة: صعوبة في الانحناء أو الدوران أو أداء الأنشطة اليومية.
7. أعراض عصبية (نادرًا): في حالات نادرة جدًا، إذا كان الكسر شديدًا وتسبب في ضغط على الحبل الشوكي أو الأعصاب الشوكية، قد تظهر أعراض مثل ضعف في الأطراف، خدر، تنميل، أو مشاكل في التحكم بالمثانة والأمعاء. هذه حالة طارئة تتطلب تدخلًا طبيًا فوريًا.
جدول 1: علامات وأعراض كسور الفقرات الانضغاطية
| الأعراض الشائعة | الوصف |
|---|---|
| ألم الظهر الحاد والمفاجئ | يزداد مع الحركة والوقوف والجلوس المطول، ويتحسن بالاستلقاء. |
| فقدان الطول تدريجيًا | نتيجة انهيار الفقرات المتعددة وتغير شكل العمود الفقري. |
| تغيرات في وضعية الجسم (الحداب) | انحناء الظهر العلوي للأمام بشكل مفرط، مما يعطي مظهرًا مستديرًا. |
| محدودية الحركة والمرونة | صعوبة في الانحناء، الدوران، أو أداء الأنشطة اليومية البسيطة. |
| ألم مزمن في الظهر | يستمر حتى بعد التئام الكسر، نتيجة التغيرات في ميكانيكا العمود الفقري. |
| أعراض عصبية (نادرة) | خدر، تنميل، ضعف في الأطراف، أو مشاكل في التحكم بالمثانة/الأمعاء (تتطلب تدخلًا فوريًا). |
التشخيص الدقيق: حجر الزاوية في العلاج الفعال
يعتمد التشخيص الدقيق لكسور الفقرات الانضغاطية وهشاشة العظام على مزيج من التاريخ المرضي المفصل، الفحص السريري، والتصوير الطبي المتخصص. الأستاذ الدكتور محمد هطيف، بصفته خبيرًا رائدًا، يتبع نهجًا شموليًا لضمان أدق تشخيص ممكن.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي: يسأل الطبيب عن الأعراض (بداية الألم، شدته، العوامل التي تزيده أو تخففه)، التاريخ الطبي (وجود هشاشة عظام سابقة، استخدام أدوية معينة، أمراض مزمنة)، التاريخ العائلي، ونمط الحياة.
- الفحص السريري: يتضمن تقييم وضعية الجسم، مدى حركة العمود الفقري، وجود أي نقاط مؤلمة عند اللمس، وتقييم الجهاز العصبي للتحقق من وجود أي ضغط على الأعصاب.
2. التصوير الطبي
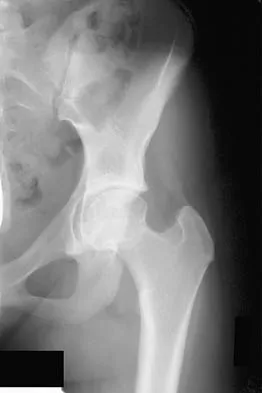
- الأشعة السينية (X-ray): هي الخطوة الأولى لتشخيص كسور الفقرات الانضغاطية. يمكن أن تظهر الأشعة السينية الفقرات المنهارة وتغيرات شكلها. كما يمكن أن توضح درجة الحداب.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا مقطعية مفصلة للعمود الفقري، مما يسمح بتقييم أفضل لدرجة الكسر، وجود أي شظايا عظمية، وتحديد ما إذا كان هناك أي ضغط على الحبل الشوكي أو الأعصاب.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي الأداة الأكثر حساسية لتحديد ما إذا كان الكسر حديثًا أم قديمًا، ووجود أي وذمة في العظم (تشير إلى كسر حديث)، وتقييم الحبل الشوكي والأنسجة الرخوة المحيطة به بشكل مفصل للكشف عن أي ضغط عصبي.
- قياس كثافة العظام (DEXA Scan): لتشخيص هشاشة العظام، يُجرى فحص DEXA (امتصاص الأشعة السينية ثنائي الطاقة) الذي يقيس كثافة المعادن في العظام، عادةً في الورك والعمود الفقري. هذا الفحص ضروري لتأكيد تشخيص هشاشة العظام وتقييم شدتها.
3. الفحوصات المخبرية
قد يطلب الأستاذ الدكتور محمد هطيف بعض الفحوصات الدموية لاستبعاد الأسباب الثانوية لهشاشة العظام أو لتقييم الصحة العامة للمريض، مثل مستويات الكالسيوم، فيتامين د، وظائف الكلى والكبد، وهرمونات الغدة الدرقية.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي المتقدم
يهدف علاج كسور الفقرات الانضغاطية وهشاشة العظام إلى تخفيف الألم، استعادة الوظيفة، منع المزيد من الكسور، وتحسين جودة حياة المريض. يتبع الأستاذ الدكتور محمد هطيف نهجًا علاجيًا فرديًا، بدءًا من الخيارات التحفظية وصولاً إلى التدخلات الجراحية المتقدمة عند الضرورة، مع التركيز على السلامة والفعالية باستخدام أحدث التقنيات.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي الخط الأول لمعظم كسور الفقرات الانضغاطية، خاصة إذا لم تكن هناك أعراض عصبية أو عدم استقرار كبير في العمود الفقري.
- الراحة والحد من النشاط: يُنصح بالراحة في الفراش لفترة قصيرة (أيام قليلة) لتخفيف الألم، ولكن يُشجع على الحركة المبكرة والتدريجية لتجنب المضاعفات مثل ضعف العضلات وتدهور كثافة العظام.
- إدارة الألم:
- المسكنات: مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب، ومسكنات الألم الخفيفة أو الأفيونية (لفترات قصيرة وتحت إشراف طبي) للآلام الشديدة.
- مرخيات العضلات: قد تُستخدم لتخفيف التشنجات العضلية المصاحبة.
- العلاج الحراري والبرودة: الكمادات الدافئة أو الباردة يمكن أن تساعد في تخفيف الألم والشد العضلي.
- الدعامات والجبائر (Bracing): قد يوصي الأستاذ الدكتور محمد هطيف باستخدام دعامة للظهر لتقليل الحركة في العمود الفقري المصاب، مما يساعد على تخفيف الألم ويدعم التئام الكسر. ومع ذلك، لا يُنصح بارتداء الدعامات لفترات طويلة لأنها قد تضعف عضلات الظهر.
- العلاج الطبيعي والتأهيل: بمجرد أن يهدأ الألم الحاد، يلعب العلاج الطبيعي دورًا حيويًا في:
- تقوية عضلات الظهر والبطن (العضلات الأساسية).
- تحسين المرونة والتوازن.
- تعليم المريض الوضعيات الصحيحة للجسم وطرق الحركة الآمنة لتقليل الضغط على العمود الفقري.
- برامج التمارين الخفيفة التي تحمل الوزن لتعزيز صحة العظام (مثل المشي).
- تعديل نمط الحياة والتغذية:
- نظام غذائي غني بالكالسيوم وفيتامين د: يُنصح بتناول الأطعمة الغنية بالكالسيوم (منتجات الألبان، الخضروات الورقية الخضراء) وفيتامين د (الأسماك الدهنية، الأطعمة المدعمة).
- مكملات الكالسيوم وفيتامين د: قد يصفها الطبيب لضمان الحصول على الكميات الكافية.
- الإقلاع عن التدخين وتقليل الكحول: لتحسين صحة العظام بشكل عام.
- الوقاية من السقوط: تعديل البيئة المنزلية، استخدام وسائل مساعدة للمشي، وتمارين التوازن.
- الأدوية الخاصة بهشاشة العظام: لعلاج هشاشة العظام ومنع الكسور المستقبلية، قد يصف الأستاذ الدكتور محمد هطيف أدوية مثل:
- البيسفوسفونات (Bisphosphonates): تقلل من معدل فقدان العظام.
- دينوسوماب (Denosumab): حقنة تحت الجلد كل ستة أشهر.
- تيريباراتيد (Teriparatide): هرمون درقي يحفز تكوين العظام (للحالات الشديدة).
- رانيليت السترونتيوم (Strontium Ranelate): يحفز تكوين العظم ويقلل من ارتشافه.
ثانياً: العلاج الجراحي (التدخلات طفيفة التوغل)
إذا لم يستجب الألم للعلاج التحفظي، أو إذا كان الألم شديدًا ومُنهِكًا، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخلات الجراحية طفيفة التوغل، والتي تُعرف بفعاليتها في تخفيف الألم واستقرار الكسر. تُجرى هذه الإجراءات تحت إشرافه وبخبرته الواسعة، مع الاستفادة من أحدث التقنيات لضمان أفضل النتائج.
-
رأب الفقرات (Vertebroplasty):
- الإجراء: يتم إدخال إبرة رفيعة عبر الجلد إلى الفقرة المكسورة تحت توجيه الأشعة السينية. ثم يُحقن ملاط عظمي خاص (أسمنت عظمي) في جسم الفقرة لتقويتها وتثبيتها.
- الهدف: تخفيف الألم بسرعة عن طريق استقرار الكسر ومنع المزيد من الانهيار.
- المميزات: إجراء سريع، طفيف التوغل، تخفيف فوري للألم غالبًا.
- الاستخدام: غالبًا للكسور المؤلمة غير المستقرة.
-
رأب الحداب (Kyphoplasty):
- الإجراء: مشابه لرأب الفقرات، ولكن قبل حقن الملاط العظمي، يتم إدخال بالون صغير (أو بالونين) في الفقرة المكسورة ونفخه لاستعادة ارتفاع الفقرة المفقود وتكوين تجويف. ثم يُزال البالون ويُحقن الملاط العظمي في التجويف الذي أنشأه البالون.
- الهدف: بالإضافة إلى تخفيف الألم واستقرار الكسر، يهدف رأب الحداب إلى استعادة جزء من ارتفاع الفقرة المفقود وتقليل الحداب (الانحناء) الناتج عن الكسر.
- المميزات: يمكن أن يساعد في تصحيح التشوه وتقليل فقدان الطول، بالإضافة إلى تخفيف الألم.
- الاستخدام: للكسور التي تسببت في فقدان كبير لارتفاع الفقرة أو تشوه حدابي.
جدول 2: مقارنة بين رأب الفقرات (Vertebroplasty) ورأب الحداب (Kyphoplasty)
| الميزة | رأب الفقرات (Vertebroplasty) | رأب الحداب (Kyphoplasty) |
|---|---|---|
| الهدف الأساسي | تخفيف الألم وتثبيت الكسر. | تخفيف الألم، تثبيت الكسر، واستعادة ارتفاع الفقرة المفقود. |
| التقنية | حقن الملاط العظمي مباشرة في الفقرة المكسورة. | إدخال بالون ونفخه لاستعادة الارتفاع قبل حقن الملاط العظمي. |
| استعادة الارتفاع | لا يستعيد ارتفاع الفقرة المفقود بشكل فعال. | يمكن أن يستعيد جزءًا من ارتفاع الفقرة ويصحح الحداب. |
| معدل تسرب الملاط | قد يكون أعلى نسبيًا بسبب الحقن المباشر في الفقرة المنهارة. | قد يكون أقل نسبيًا بسبب إنشاء تجويف محدد للأسمنت. |
| فترة التعافي | سريعة جدًا، غالبًا ما يعود المريض للمنزل في نفس اليوم. | سريعة جدًا، غالبًا ما يعود المريض للمنزل في نفس اليوم. |
| الاستخدام المفضل | للكسور المؤلمة التي لا تتطلب استعادة الارتفاع بشكل كبير. | للكسور التي تسببت في فقدان كبير لارتفاع الفقرة أو تشوه حدابي. |
ثالثًا: التدخلات الجراحية الأخرى (في حالات نادرة)
في حالات نادرة جدًا، إذا كان الكسر شديدًا جدًا، أو تسبب في عدم استقرار كبير في العمود الفقري، أو ضغط على الحبل الشوكي أو الأعصاب الشوكية، قد تكون هناك حاجة لإجراءات جراحية أكثر تعقيدًا مثل:
* جراحة تثبيت العمود الفقري (Spinal Fusion): تتضمن دمج فقرتين أو أكثر معًا باستخدام مسامير وقضبان معدنية لإنشاء استقرار دائم.
* إزالة الضغط عن الأعصاب (Decompression Surgery): لإزالة أي ضغط على الحبل الشوكي أو جذور الأعصاب.
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في هذه الإجراءات المتقدمة، حيث يستخدم تقنيات الجراحة الميكروسكوبية والمناظير 4K التي تضمن دقة عالية وتدخلًا طفيفًا، مما يقلل من فترة التعافي ويحسن النتائج.
الإجراء الجراحي خطوة بخطوة: رأب الفقرات ورأب الحداب (مثال)
عند اتخاذ قرار باللجوء إلى رأب الفقرات أو رأب الحداب، يتم الإجراء عادةً في غرفة العمليات تحت التخدير الموضعي أو العام، ويستغرق حوالي ساعة لكل فقرة. يشرف الأستاذ الدكتور محمد هطيف شخصيًا على كل خطوة لضمان الدقة والسلامة.
قبل الإجراء:
- التقييم الشامل: يراجع الأستاذ الدكتور محمد هطيف جميع الصور التشخيصية (الأشعة السينية، CT، MRI) ويجري فحصًا سريريًا لتقييم حالة المريض وتحديد أفضل مسار للعلاج.
- المناقشة مع المريض: يشرح الإجراء بالتفصيل، المخاطر المحتملة، الفوائد المتوقعة، وخطة التعافي. يتم التأكيد على الشفافية والصدق الطبي.
- التحضير: قد يُطلب من المريض التوقف عن تناول بعض الأدوية (مثل مميعات الدم) قبل الإجراء. يتم تزويد المريض بتعليمات حول الصيام قبل الجراحة.
أثناء الإجراء:
- التخدير: يُعطى المريض تخديرًا موضعيًا مع مهدئ خفيف، أو تخديرًا عامًا حسب حالة المريض وتفضيل الطبيب.
- الوضع: يُوضع المريض على بطنه على طاولة الجراحة.
- التعقيم: يتم تنظيف وتعقيم منطقة الظهر جيدًا.
- تحديد الموقع: باستخدام جهاز الأشعة السينية المتنقل (Fluoroscopy)، يحدد الأستاذ الدكتور محمد هطيف الموقع الدقيق للفقرة المكسورة.
- إدخال الإبرة: يتم عمل شق صغير جدًا في الجلد، ثم تُدخل إبرة رفيعة خاصة (تروكار) بدقة عبر عضلات الظهر إلى جسم الفقرة المكسورة.
- نفخ البالون (في رأب الحداب فقط): إذا كان الإجراء هو رأب الحداب، يتم إدخال بالون عبر الإبرة إلى جسم الفقرة ونفخه بعناية لاستعادة ارتفاع الفقرة المفقود وإنشاء تجويف.
- حقن الملاط العظمي: بعد سحب البالون (في رأب الحداب) أو مباشرة بعد إدخال الإبرة (في رأب الفقرات)، يُحقن الملاط العظمي (ميثيل ميثاكريليت) ببطء وحذر في جسم الفقرة. يتصلب هذا الملاط بسرعة، مما يثبت الكسر ويقوي الفقرة.
- سحب الإبرة وإغلاق الجرح: بعد تصلب الملاط، تُسحب الإبرة، ويُغلق الشق الصغير بضمادة لاصقة.
بعد الإجراء:
- المراقبة: يُنقل المريض إلى منطقة الإفاقة للمراقبة لبضع ساعات.
- تخفيف الألم: غالبًا ما يلاحظ المرضى تحسنًا فوريًا في الألم.
- الخروج: يمكن لمعظم المرضى العودة إلى المنزل في نفس اليوم أو في صباح اليوم التالي.
- التعافي: يُنصح بالراحة الخفيفة لبضعة أيام وتجنب رفع الأثقال أو الأنشطة الشاقة. يبدأ برنامج إعادة التأهيل تدريجيًا.
دليل شامل لإعادة التأهيل والتعافي بعد العلاج
إعادة التأهيل جزء لا يتجزأ من عملية التعافي، سواء بعد العلاج التحفظي أو الجراحي، وتهدف إلى استعادة القوة والمرونة والوظيفة، ومنع الكسور المستقبلية.
1. إدارة الألم المستمرة
- يستمر الأستاذ الدكتور محمد هطيف في متابعة الألم ووصف الأدوية اللازمة، مع التركيز على تقليل الاعتماد على المسكنات الأفيونية.
- تقنيات العلاج الطبيعي مثل التدليك، العلاج بالحرارة/البرودة، والتحفيز الكهربائي يمكن أن تساعد.
2. العلاج الطبيعي وتقوية العضلات
- تمارين التقوية: التركيز على تقوية عضلات الظهر والبطن (الجذع) لتحسين الدعم للعمود الفقري وتقليل الضغط على الفقرات المكسورة.
- تمارين المرونة: لتحسين نطاق حركة العمود الفقري والأطراف.
- تمارين التوازن: لتقليل خطر السقوط، وهو أمر حيوي لمرضى هشاشة العظام.
- تمارين حمل الوزن: مثل المشي والرقص، لتعزيز كثافة العظام.
3. تعديل نمط الحياة والوقاية من السقوط
- بيئة منزلية آمنة: إزالة السجاد الزلق، استخدام إضاءة جيدة، تركيب مقابض دعم في الحمامات.
- الأحذية المناسبة: ارتداء أحذية داعمة ومريحة لتجنب التعثر.
- المشايات أو العصي: قد تكون ضرورية للمرضى الذين يعانون من ضعف في التوازن.
- تجنب الأنشطة عالية الخطورة: مثل رفع الأثقال الثقيلة أو الحركات المفاجئة التي تضغط على العمود الفقري.
4. التغذية والمكملات الغذائية
- الاستمرار في نظام غذائي غني بالكالسيوم وفيتامين د.
- الالتزام بتناول مكملات الكالسيوم وفيتامين د الموصوفة من قبل الأستاذ الدكتور محمد هطيف.
5. متابعة هشاشة العظام
- متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لتقييم كثافة العظام (بفحص DEXA) وضبط خطة علاج هشاشة العظام.
- الالتزام بتناول الأدوية الموصوفة لهشاشة العظام.
6. الدعم النفسي
قد تؤثر كسور الفقرات الانضغاطية على الحالة النفسية للمريض. الدعم من العائلة والأصدقاء، وفي بعض الحالات، الاستشارة النفسية، يمكن أن يساعد في التغلب على القلق والاكتئاب.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
لطالما كان الأستاذ الدكتور محمد هطيف منارة أمل للمرضى الذين يعانون من آلام العمود الفقري والعظام في اليمن والمنطقة. بفضل خبرته التي تتجاوز العقدين، وتفانيه في استخدام أحدث التقنيات والالتزام بالصدق الطبي، فقد ساعد عددًا لا يحصى من المرضى على استعادة حياتهم الطبيعية.
قصة نجاح 1: السيدة فاطمة (68 عامًا) - كسر انضغاطي شديد
"كنت أعاني من آلام مبرحة في ظهري، لدرجة أنني لم أعد أستطيع الوقوف أو المشي. شخصني الأطباء بكسر انضغاطي في الفقرة الصدرية، وكنت خائفة جدًا من الجراحة. عندما قابلت الأستاذ الدكتور محمد هطيف، شرح لي كل شيء بتفصيل وصراحة. أوصى بإجراء رأب الحداب. بفضل الله ثم بمهارة الدكتور هطيف، استعدت جزءًا كبيرًا من طولي الذي فقدته، والأهم أن الألم اختفى تمامًا. أصبحت أستطيع المشي والصلاة كالسابق. إنه بالفعل أفضل جراح عم
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك