إجابة سريعة (الخلاصة): كسر الفقرات العنقية هو إصابة خطيرة في عظام الرقبة قد تؤثر على النخاع الشوكي. يشمل العلاج التثبيت الجراحي أو غير الجراحي، ويهدف إلى استعادة الاستقرار والوظيفة، مع فترة تعافٍ تتضمن العلاج الطبيعي والمتابعة الطبية الدقيقة.
مقدمة: فهم إصابات كسر الفقرات العنقية
تُعد الرقبة، أو ما يُعرف طبيًا بالعمود الفقري العنقي، هيكلاً معقدًا وحيويًا يحمي النخاع الشوكي، ويُمكننا من تحريك رؤوسنا في جميع الاتجاهات، كما يدعم وزن الجمجمة. إن أي إصابة في هذه المنطقة، خاصة الكسور، يمكن أن تكون كارثية وتُهدد الحياة، أو تُسبب إعاقة دائمة إذا لم تُعالج بشكل فوري وصحيح. كسر الفقرات العنقية هو كسر في إحدى العظام السبع التي تُشكل الجزء العلوي من العمود الفقري. تُعرف هذه العظام باسم الفقرات العنقية، وهي C1 إلى C7.
في هذا الدليل الشامل، نهدف إلى تبسيط المعلومات المعقدة حول كسور الفقرات العنقية وتقديمها بلغة واضحة ومُطمئنة لجمهورنا من المرضى الكرام في اليمن والخليج العربي. سنتناول الأسباب الشائعة لهذه الإصابات، الأعراض التي يجب الانتباه إليها، خيارات العلاج المتوفرة – سواء الجراحية أو غير الجراحية – بالإضافة إلى رحلة التعافي وإعادة التأهيل الشاملة. نُدرك أن مواجهة مثل هذه التشخيصات قد تكون مُخيفة، لكننا هنا لنُؤكد لكم أن التقدم الطبي الحديث، وخبرة الأطباء المتخصصين، يُقدمان أملًا كبيرًا في التعافي والعودة لحياة طبيعية قدر الإمكان.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وسجله الحافل بالنجاحات في جراحة العظام والعمود الفقري، مرجعًا رئيسيًا في معالجة هذه الحالات الدقيقة. يُقدم الدكتور هطيف وفريقه المتخصص في صنعاء، اليمن، رعاية فائقة تتوافق مع أعلى المعايير العالمية، مُركزين على سلامة المريض وراحته طوال رحلة العلاج والتعافي.
التشريح المبسّط للرقبة: حارس النخاع الشوكي
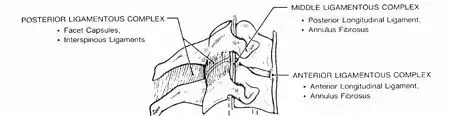
لفهم كسر الفقرات العنقية، يجب أن نفهم أولاً كيف تُبنى الرقبة وما هي وظيفتها. تخيل رقبتك كجسر قوي ومرن في نفس الوقت، يتكون من سبعة "مكعبات" عظمية صغيرة مُرتبة فوق بعضها البعض. هذه المكعبات هي الفقرات العنقية (Cervical Vertebrae)، وتُرمز لها من C1 إلى C7 بدءًا من الأعلى.
مكونات الرقبة الأساسية:
-
الفقرات (العظام): هي الهيكل الأساسي للرقبة، وتحمي الممر الحيوي للنخاع الشوكي.
- الفقرة الأطلس (C1): هي الفقرة الأولى، وتُشبه الحلقة. لا تحتوي على جسم فقري مثل باقي الفقرات، بل تتكون من كتلتين جانبيتين كبيرتين تُشكلان نقطة الاتصال الرئيسية بين الجمجمة والعمود الفقري. هي المسؤولة بشكل كبير عن حركة إيماء الرأس (للأعلى وللأسفل).
- الفقرة المحور (C2): هي الفقرة الثانية، وتُعرف أيضًا بـ "المحور" لأنها تحتوي على نتوء عظمي يُسمى "النتوء السني" (Odontoid Process) يمتد للأعلى ليدخل في الحلقة الأمامية للفقرة الأطلس. هذا الترتيب يسمح للرأس بالدوران من جانب لآخر. يُحافظ على استقرار هاتين الفقرتين أربطة قوية مثل الرباط المستعرض.
- الفقرات من C3 إلى C7: تُشبه هذه الفقرات معظم فقرات العمود الفقري الأخرى، وتتكون من جسم فقري في الأمام وقوس فقري في الخلف، وتفصل بينها أقراص غضروفية لامتصاص الصدمات وتوفير المرونة.
-
الأقراص الغضروفية: توجد بين كل فقرة وأخرى (باستثناء C1 و C2)، وتعمل كوسائد لامتصاص الصدمات وتسمح بحركة سلسة بين الفقرات.
-
الأربطة: هي أنسجة قوية تُشبه الحبال، تربط الفقرات ببعضها البعض وتوفر الثبات للعمود الفقري. من أهمها الرباط المستعرض الذي يُثبت الفقرة المحور في الأطلس، والأغشية والروابط الوردية التي تُساهم في استقرار منطقة التقاء الرأس بالرقبة.
-
العضلات: تُحيط بالعمود الفقري وتُوفر القوة اللازمة للحركة، بالإضافة إلى دعم وحماية الفقرات.
-
النخاع الشوكي: هو الأهم والأكثر حساسية. يمتد النخاع الشوكي داخل قناة عظمية تحميها الفقرات. هو بمثابة "طريق سريع" للمعلومات بين الدماغ وبقية الجسم، حيث يُرسل الدماغ الأوامر للعضلات ويستقبل الإحساس من جميع أجزاء الجسم. أي ضغط أو إصابة لهذا النخاع يمكن أن يُؤثر على وظائف الأعضاء تحت مستوى الإصابة، مما يُبرز خطورة كسور الرقبة.
-
الشرايين الفقرية: تمر هذه الشرايين الحيوية عبر فتحات خاصة في الفقرات العنقية لتُغذي الدماغ بالدم. يمكن أن تتأثر هذه الشرايين في حالة الكسر، مما قد يؤدي إلى مضاعفات خطيرة مثل السكتة الدماغية.
تُساهم هذه المكونات معًا في جعل الرقبة قوية بما يكفي لحمل الرأس ومرنة بما يكفي للسماح بمجموعة واسعة من الحركات. حوالي 50% من حركة ثني ومد الرقبة الكلية تحدث بين الجمجمة والفقرة المحور (C2)، مع 25 درجة عند التقاء الجمجمة بـ C1، و20 درجة عند التقاء C1 بـ C2. لذلك، أي كسر في هذه المنطقة يمكن أن يُهدد ليس فقط الاستقرار الهيكلي، ولكن أيضًا الوظيفة العصبية الحيوية.
الأسباب والأعراض: متى يجب عليك الانتباه؟
كسور الفقرات العنقية ليست مجرد إصابات عظام عادية؛ إنها حوادث خطيرة تتطلب اهتمامًا فوريًا. تُعد هذه الكسور عادةً نتيجة لآليات عالية الطاقة، مما يعني أنها تحدث بسبب قوة كبيرة تُؤثر على الرقبة. فهم الأسباب والأعراض أمر بالغ الأهمية للحصول على المساعدة الطبية في الوقت المناسب.
الأسباب الشائعة لكسور الفقرات العنقية:
كما ذكرنا سابقًا، تحدث غالبية كسور الفقرات العنقية نتيجة لقوى عنيفة ومُفاجئة. إليكم تفصيل لأبرز هذه الأسباب:
-
حوادث السيارات (45%): تُعد حوادث السيارات السبب الأكثر شيوعًا. يمكن أن تؤدي الاصطدامات القوية، خاصة تلك التي تُسبب "الارتداد المفاجئ" (Whiplash) أو الاصطدامات المباشرة للرأس، إلى انثناء أو تمدد مفرط للرقبة، أو قوة ضغط محورية تُسبب كسورًا خطيرة.
-
السقوط من ارتفاع (20%): السقوط من مكان مرتفع، مثل السقوط من السلالم، من على سطح منزل، أو حتى السقوط الشديد على الرأس أو الظهر يمكن أن يُولد قوة كافية لكسر فقرات الرقبة. هذه الإصابات شائعة بشكل خاص بين كبار السن الذين قد يكون لديهم هشاشة عظام.
-
الأنشطة الرياضية (15%): بعض الرياضات عالية التأثير تحمل مخاطر أعلى لكسور الرقبة. من الأمثلة الشائعة:
- رياضة الغوص: خاصة عند الغوص في المياه الضحلة والاصطدام بالقاع بالرأس أولاً.
- كرة القدم الأمريكية (أو أي رياضات احتكاك قوي): الاصطدامات المباشرة أو السقوط على الرأس أو الرقبة.
- الجمباز أو الرياضات البهلوانية: السقوط الخاطئ يمكن أن يُسبب إصابات خطيرة.
- ركوب الخيل أو الدراجات النارية: السقوط من علو أو التصادمات.
-
أعمال العنف (15%): الإصابات الناتجة عن الاعتداءات الجسدية، إطلاق النار، أو الطعن يمكن أن تُسبب كسورًا في الرقبة، خاصة إذا كانت الضربة مُباشرة وقوية على الرأس أو الرقبة.
-
أسباب أقل شيوعًا:
- الأمراض الكامنة: في بعض الحالات النادرة، قد تُضعف أمراض مثل هشاشة العظام الشديدة، أو الأورام، أو الالتهابات، الفقرات وتجعلها أكثر عرضة للكسر حتى مع صدمات خفيفة نسبيًا.
- الإصابات غير المباشرة: أحيانًا، قد لا تكون الضربة مُباشرة على الرقبة ولكن قوة الارتداد أو العصر الشديد للجسم قد تُسبب كسرًا.
الأعراض التي يجب الانتباه إليها:
تُعد الأعراض بعد كسر الفقرات العنقية شديدة ومتنوعة، وتعتمد على شدة الكسر وموقعه، وما إذا كان قد أثر على النخاع الشوكي أم لا. من الضروري طلب العناية الطبية الفورية إذا ظهرت أي من هذه الأعراض بعد حادث أو إصابة.
أعراض شائعة (قد لا تُشير بالضرورة إلى إصابة النخاع الشوكي):
- ألم شديد في الرقبة: غالبًا ما يكون حادًا ويزداد سوءًا مع الحركة.
- تصلب في الرقبة: صعوبة أو عدم القدرة على تحريك الرقبة.
- تشنجات عضلية: في عضلات الرقبة والكتفين.
- صداع: قد ينتشر إلى مؤخرة الرأس أو يُشير إلى إصابة أخرى.
- كدمات أو تورم: حول منطقة الرقبة.
- تشوه مرئي: في بعض الحالات الشديدة، قد تُلاحظ تشوهًا في الرقبة.
أعراض تُشير إلى إصابة النخاع الشوكي (تتطلب تدخلاً طارئًا للغاية):
تُصاب حوالي 40% من حالات كسور الفقرات العنقية بإصابة عصبية، وتُعد إصابات الجزء السفلي من الرقبة (C3-C7) أكثر ارتباطًا بتلف النخاع الشوكي مقارنةً بإصابات الجزء العلوي (C1-C2). إذا ظهرت هذه الأعراض، لا تُحاول تحريك المصاب أبدًا وانتظر وصول المسعفين.
- ضعف أو شلل في الذراعين أو الساقين: قد يكون جزئيًا أو كليًا، في جانب واحد من الجسم أو في كلا الجانبين (رباعي الشلل).
- تنميل، وخز، أو فقدان الإحساس: في أي جزء من الجسم تحت مستوى الإصابة.
- صعوبة في التنفس: خاصة في الكسور العليا، حيث تُتحكم عضلات التنفس من النخاع الشوكي في الرقبة.
- فقدان السيطرة على المثانة والأمعاء: سلس البول أو البراز.
- فقدان الوعي أو الدوخة الشديدة.
- صدمة عصبية: انخفاض في ضغط الدم وبطء في معدل ضربات القلب.
جدول 1: ملخص الأسباب الشائعة لكسور الفقرات العنقية واحتمال الإصابة العصبية
| السبب الرئيسي | النسبة التقريبية | وصف الإصابة المحتملة | احتمالية إصابة النخاع الشوكي |
|---|---|---|---|
| حوادث المركبات | 45% | تصادمات عالية السرعة، انقلاب السيارة، اصطدامات الرأس أو الرقبة المباشرة. | عالية |
| السقوط من ارتفاع | 20% | السقوط على الرأس، أو الظهر، أو القدمين مع ضغط محوري على العمود الفقري. | متوسطة إلى عالية |
| الأنشطة الرياضية | 15% | الغوص في المياه الضحلة، كرة القدم الأمريكية، الجمباز، ركوب الخيل. | متوسطة |
| أعمال العنف | 15% | ضربات قوية على الرقبة، طلقات نارية، إصابات الاختراق. | عالية |
| أسباب أخرى (أمراض...) | 5% | هشاشة العظام الشديدة، الأورام التي تُضعف العظام، الالتهابات. | منخفضة إلى متوسطة |
تذكر دائمًا: إذا كنت تشك في إصابة بكسر في الرقبة، فمن الأهمية بمكان عدم تحريك المصاب وتأمين الرقبة قدر الإمكان لمنع المزيد من الضرر للنخاع الشوكي. اتصل بالطوارئ فورًا. يُشدد الأستاذ الدكتور محمد هطيف على أن التشخيص المُبكر والتعامل السريع هما مفتاح النجاح في علاج هذه الحالات المعقدة وتقليل المضاعفات.
التشخيص: الطريق إلى فهم الإصابة
عندما يصل مريض يُشتبه في إصابته بكسر في الفقرات العنقية إلى المستشفى، يكون الهدف الأول للفريق الطبي هو تثبيت الرقبة ومنع أي حركة قد تُفاقم الإصابة. يتضمن التشخيص سلسلة من الإجراءات الدقيقة لتقييم مدى الضرر وتحديد خطة العلاج الأنسب.
خطوات التشخيص:
-
التقييم السريري الأولي:
- تثبيت الرقبة: يُوضع طوق عنقي صلب (Cervical Collar) على الفور لتثبيت الرقبة وتقييد حركتها.
- فحص الأعصاب: يقوم الطبيب بتقييم شامل للجهاز العصبي للمريض، بما في ذلك القوة العضلية في الأطراف، الإحساس باللمس والوخز، وردود الفعل الانعكاسية. هذا يُساعد على تحديد ما إذا كان النخاع الشوكي قد تضرر ومستوى الإصابة.
- تقييم الألم والتورم: ملاحظة أي ألم، كدمات، أو تشوهات واضحة في الرقبة.
-
التصوير الإشعاعي: هذه هي الأدوات الرئيسية لتأكيد وجود الكسر وتحديد نوعه وموقعه.
- الأشعة السينية (X-rays): تُعد الأشعة السينية أول خطوة سريعة لتقييم العظام. تُظهر عادةً الكسور الكبيرة أو التزحلق الواضح للفقرات. تُؤخذ عدة لقطات من زوايا مختلفة (أمامية، جانبية، مفتوحة الفم) لتقييم جميع الفقرات العنقية.
- التصوير المقطعي المحوسب (CT Scan): يُعد الفحص بالتصوير المقطعي المحوسب الأكثر حساسية لتحديد الكسور العظمية. يُقدم صورًا تفصيلية ثلاثية الأبعاد للفقرات، مما يُمكن الأطباء من رؤية الشقوق الصغيرة، شظايا العظام، ومدى استقرار الكسر بدقة بالغة. هو ضروري لتقييم الكسور المعقدة.
- التصوير بالرنين المغناطيسي (MRI): يُعتبر التصوير بالرنين المغناطيسي الأداة الأفضل لتقييم الأنسجة الرخوة، بما في ذلك النخاع الشوكي نفسه، والأربطة، والأقراص الغضروفية، والأوعية الدموية. يُمكنه الكشف عن وجود نزيف، تورم في النخاع الشوكي، ضغط على الأعصاب، أو تمزق في الأربطة، وهي إصابات لا تظهر بوضوح في الأشعة السينية أو الأشعة المقطعية. يُعد حاسمًا لتحديد الحاجة إلى التدخل الجراحي.
- تصوير الأوعية الدموية (Angiography): في بعض الحالات، خاصةً عند وجود اشتباه في إصابة الشرايين الفقرية التي تُغذي الدماغ، قد يُجرى تصوير للأوعية الدموية لتقييم سلامة تدفق الدم.
بعد اكتمال هذه الفحوصات، يُمكن للأستاذ الدكتور محمد هطيف وفريقه وضع خطة علاجية مُحددة بناءً على نوع الكسر، مدى استقراره، ووجود أو عدم وجود إصابة عصبية. يتم مناقشة جميع الخيارات مع المريض وعائلته بشفافية تامة لضمان اتخاذ القرار الأنسب.
خيارات العلاج الشاملة: من التحفظ إلى الجراحة
تعتمد خطة علاج كسر الفقرات العنقية على عدة عوامل، بما في ذلك نوع الكسر، استقرار الفقرات، ما إذا كان النخاع الشوكي أو الأعصاب قد تأثرت، والصحة العامة للمريض. الهدف الرئيسي هو تثبيت العمود الفقري العنقي، تخفيف الضغط عن النخاع الشوكي والأعصاب (إن وجد)، وتخفيف الألم، والسماح بالتعافي.
يُشرف الأستاذ الدكتور محمد هطيف على تقييم دقيق لكل حالة، ويُقدم خيارات علاجية مُصممة خصيصًا لتلبية احتياجات كل مريض.
1. العلاج غير الجراحي (التحفظي):
يُفضل العلاج غير الجراحي للكسور المستقرة التي لا تُسبب ضغطًا كبيرًا على النخاع الشوكي أو الأعصاب، ولا تُظهر علامات عدم الاستقرار. يُركز هذا النهج على تثبيت الرقبة للسماح للعظام بالالتئام بشكل طبيعي.
-
التثبيت بالجبيرة/الدعامة (Cervical Collar/Brace):
- طوق الرقبة الناعم (Soft Collar): يُستخدم عادةً في الحالات الخفيفة جدًا أو بعد فترة من العلاج بطوق صلب. يُوفر دعمًا خفيفًا ويُذكر المريض بتقييد الحركة.
- طوق الرقبة الصلب (Hard Collar/Philadelphia Collar): يُستخدم في معظم حالات الكسور المستقرة. يُوفر تثبيتًا جيدًا للرقبة ويُقلل من الحركة بشكل كبير. يجب ارتداؤه على مدار 24 ساعة يوميًا (باستثناء الاستحمام إذا سمح الطبيب) لفترة تتراوح عادةً بين 6 إلى 12 أسبوعًا، أو حسب توجيهات الدكتور هطيف.
- هالة التثبيت (Halo Vest): هذا هو أقوى أنواع التثبيت غير الجراحي. يتكون من حلقة معدنية (هالة) تُثبت في الجمجمة بواسطة مسامير صغيرة، وتتصل بسترة تُلبس حول الجسم. يُوفر تثبيتًا ممتازًا للفقرات العنقية، خاصة في الكسور غير المستقرة التي لا تحتاج إلى جراحة فورية، أو في حالات معينة من كسر الفقرة C1 (الأطلس) أو C2 (المحور). يُمكن أن يُستخدم لمدة تتراوح من 8 إلى 12 أسبوعًا.
-
الراحة: الراحة التامة من الأنشطة المُجهدة ضرورية للسماح للعظام بالالتئام. قد يُوصى بالراحة في الفراش لفترة قصيرة في البداية.
-
الأدوية:
- مسكنات الألم: الأدوية غير الستيرويدية المضادة للالتهابات (NSAIDs) أو الأدوية الأفيونية (بوصفة طبية فقط) لتخفيف الألم.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية.
- المضادات الحيوية: إذا كان هناك جروح مفتوحة أو خطر العدوى.
-
العلاج الطبيعي: بعد إزالة الجبيرة أو الهالة، يُعد العلاج الطبيعي جزءًا أساسيًا لاستعادة قوة العضلات، مرونة الحركة، وتقليل الألم.
2. العلاج الجراحي:
يُعد التدخل الجراحي ضروريًا في الحالات التي يكون فيها الكسر غير مستقر، أو هناك ضغط على النخاع الشوكي أو الأعصاب، أو عندما تفشل العلاجات غير الجراحية. الهدف من الجراحة هو تثبيت العمود الفقري وإزالة أي ضغط عن النخاع الشوكي أو جذور الأعصاب.
يقوم الأستاذ الدكتور محمد هطيف بتقييم دقيق لتحديد أفضل نهج جراحي لكل مريض.
-
دواعي الجراحة:
- كسور غير مستقرة تُهدد سلامة النخاع الشوكي.
- وجود إصابة في النخاع الشوكي أو ضغط على جذور الأعصاب مما يُسبب ضعفًا أو فقدانًا للإحساس.
- شظايا عظمية أو مواد أخرى تضغط على النخاع الشوكي.
- خلع الفقرات.
- فشل العلاج غير الجراحي.
-
أنواع العمليات الجراحية الشائعة:
-
تثبيت ودمج الفقرات (Spinal Fusion and Fixation): هذه هي العملية الأكثر شيوعًا.
- دمج الفقرات: تتضمن إزالة القرص الغضروفي المُتضرر أو أجزاء من الفقرة المكسورة، ثم وضع طعم عظمي (من جسم المريض أو مُتبرع أو صناعي) بين الفقرات المُتضررة. بمرور الوقت، تلتئم هذه الفقرات معًا لتُشكل كتلة عظمية صلبة واحدة، مما يُوفر استقرارًا دائمًا.
- التثبيت: لتعزيز الدمج الفوري وتوفير الاستقرار أثناء عملية الالتئام، تُستخدم الصفائح المعدنية والمسامير والقضبان لربط الفقرات ببعضها البعض. تُصنع هذه الأدوات غالبًا من التيتانيوم وتُترك بشكل دائم داخل الجسم.
- النهج الجراحي: يمكن إجراء الجراحة من الجزء الأمامي للرقبة (النهج الأمامي) أو من الخلف (النهج الخلفي)، أو أحيانًا من كلا الجانبين (360 درجة)، بناءً على موقع الكسر ومدى الضرر. يُفضل النهج الأمامي عادةً إذا كان هناك حاجة لإزالة ضغط من الأمام (مثل إزالة قرص أو عظم). يُفضل النهج الخلفي إذا كان الضغط من الخلف أو للحاجة إلى تثبيت خلفي قوي.
-
استئصال الصفيحة الفقرية (Laminectomy): تُجرى هذه العملية غالبًا من الخلف لإزالة جزء من العظم (الصفيحة الفقرية) الذي يُشكل السقف الخلفي للقناة الشوكية. الهدف هو تخفيف الضغط عن النخاع الشوكي المُضغوط بسبب الكسر أو التورم. غالبًا ما تُتبع هذه العملية بالتثبيت والدمج لضمان استقرار العمود الفقري.
-
-
ماذا تتوقع من الجراحة؟
- فترة المستشفى: قد تمتد من بضعة أيام إلى أسبوع أو أكثر، حسب نوع الجراحة وتعافي المريض.
- الألم بعد الجراحة: يُمكن التحكم فيه باستخدام الأدوية.
- طوق الرقبة بعد الجراحة: قد يحتاج المريض لارتداء طوق عنقي بعد الجراحة لدعم الرقبة أثناء مرحلة الالتئام.
- القيود على الحركة: ستكون هناك قيود على حركة الرقبة لعدة أسابيع أو أشهر بعد الجراحة.
جدول 2: مقارنة بين خيارات العلاج الرئيسية لكسور الفقرات العنقية
| المعيار | العلاج غير الجراحي (التحفظي) | العلاج الجراحي (التثبيت والدمج) |
|---|---|---|
| نوع الكسر الموصى به | كسور مستقرة، بدون إصابة عصبية، أو ضغط خفيف جدًا. | كسور غير مستقرة، مع إصابة عصبية (ضغط على النخاع/الأعصاب)، شظايا عظمية، خلع. |
| الأهداف الرئيسية | تثبيت خارجي، تخفيف الألم، السماح بالالتئام الطبيعي للعظام. | استعادة استقرار العمود الفقري، تخفيف الضغط عن النخاع/الأعصاب، تثبيت داخلي. |
| الطرق الشائعة | طوق رقبة صلب، هالة تثبيت (Halo Vest)، راحة، مسكنات ألم. | دمج الفقرات باستخدام طعم عظمي، تثبيت بمسامير وقضبان معدنية، استئصال الصفيحة. |
| فترة التعافي الأولية | عدة أسابيع إلى بضعة أشهر (مع الجبيرة/الهالة). | بضعة أيام إلى أسبوعين في المستشفى، ثم أشهر للتعافي الكامل. |
| المخاطر | عدم التئام الكسر، تيبس الرقبة، تدهور عصبي (نادر). | العدوى، النزيف، تلف الأعصاب، عدم التئام الدمج، مشاكل في التخدير. |
| النتيجة المتوقعة | استعادة الوظيفة مع قيود بسيطة (في الحالات البسيطة). | استقرار طويل الأمد، تحسين الوظيفة العصبية، تخفيف الألم. |
بغض النظر عن طريقة العلاج المُختارة، فإن متابعة تعليمات الأستاذ الدكتور محمد هطيف وفريقه أمر حيوي لتحقيق أفضل النتائج وتقليل مخاطر المضاعفات. التعافي هو رحلة، والصبر والالتزام ضروريان.
رحلة التعافي وإعادة التأهيل: خطوات نحو العودة للحياة
إن التعافي من كسر الفقرات العنقية هو رحلة طويلة وشاقة، ولكنها ممكنة ومُثمرة للغاية بفضل الرعاية الصحيحة والالتزام. تبدأ هذه الرحلة غالبًا في المستشفى وتستمر لأشهر طويلة في المنزل ومع جلسات العلاج الطبيعي. الهدف هو استعادة القوة، المرونة، الوظيفة، والحد من الألم، لمساعدة المريض على العودة إلى حياته الطبيعية قدر الإمكان.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا لبرامج إعادة التأهيل، مُدركًا أن نجاح الجراحة لا يكتمل إلا ببرنامج تعافٍ شامل ومُخصص.
1. المرحلة المبكرة من التعافي (في المستشفى):
- إدارة الألم: يُعد التحكم في الألم بعد الجراحة (أو خلال فترة التثبيت غير الجراحي) أولوية قصوى. يُوصف للمريض مسكنات قوية تُقلل تدريجياً.
- العناية بالجروح: إذا كانت هناك جراحة، تُراقب جروح العملية بعناية لمنع العدوى.
-
الحركة المبكرة (بإشراف):
بمجرد أن يُصبح المريض مستقرًا، يُبدأ بالعلاج الطبيعي المُبكر الخاضع للإشراف.
- تمارين التنفس: للمساعدة في منع مضاعفات الرئة، خاصةً إذا كانت الإصابة قد أثرت على عضلات التنفس.
- تحريك الأطراف: يُشجع المريض على تحريك الأطراف (الذراعين والساقين) برفق لتقوية العضلات ومنع التجلطات، ضمن نطاق حركة آمن تُحدده الجبيرة أو توجيهات الطبيب.
- الجلوس والوقوف: بمساعدة المعالج، يُساعد المريض على الجلوس ثم الوقوف تدريجيًا، مع الحفاظ على تثبيت الرقبة.
- التثبيت: يستمر ارتداء طوق الرقبة أو الهالة التثبيتية حسب توجيهات الدكتور هطيف، وهو أمر حيوي لدعم الالتئام.
- التوعية والتثقيف: يُقدم الفريق الطبي معلومات شاملة للمريض وعائلته حول كيفية العناية بالجروح، الأدوية، علامات الإنذار التي يجب الانتباه إليها، وكيفية التعامل مع الأنشطة اليومية مع تثبيت الرقبة.
2. مرحلة إعادة التأهيل المكثفة (بعد الخروج من المستشفى):
بمج
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.