الخلاصة الطبية السريعة: إصبع المطرقة المرن (Flexible Hammertoe) هو تشوه مؤلم وشائع في مفصل الإصبع الأوسط للقدم، يتميز بانثناء غير طبيعي يشبه المطرقة. يُعالج هذا التشوه في مراحله المرنة بشكل فعال للغاية عن طريق "عملية نقل الوتر من المثنية إلى الباسطة" (Flexor-to-Extensor Tendon Transfer). تُعد هذه العملية الجراحية الدقيقة بمثابة إعادة ضبط للميكانيكا الحيوية للقدم، حيث تعيد التوازن المفقود، وتخفف الألم المزمن، وتستعيد الوظيفة الطبيعية والجمالية للإصبع. في اليمن، يقود الأستاذ الدكتور محمد هطيف ريادة هذه الجراحات الدقيقة، مقدماً نسب نجاح تضاهي كبرى المراكز الطبية العالمية.
مقدمة شاملة حول إصبع المطرقة المرن وتأثيره العميق على جودة الحياة
أهلاً بكم في هذا الدليل الطبي الشامل والمفصل، والذي تم إعداده وفقاً لأعلى المعايير الطبية ليكون المرجع الأول لكل مريض يبحث عن الفهم الدقيق والحل النهائي. سنتناول اليوم حالة طبية شائعة جداً ولكنها للأسف غالبًا ما تُساء فهمها أو يتم تجاهلها في مراحلها الأولى حتى تتفاقم وتصبح معضلة حقيقية، وهي: تشوه إصبع المطرقة المرن في مقدمة القدم (Flexible Hammertoe).
لا يقتصر هذا التشوه على كونه مشكلة تجميلية مزعجة فحسب، بل هو حالة ميكانيكية حيوية (Biomechanics) معقدة يمكن أن تسبب ألمًا مبرحًا، وانزعاجًا كبيرًا، وتعيق قدرة المريض على ارتداء الأحذية الطبيعية. هذا الألم المستمر يؤثر بشكل مباشر وسلبي على جودة الحياة اليومية، والقدرة على المشي السليم، وممارسة الأنشطة الرياضية، أو حتى أداء المهام الوظيفية البسيطة التي تتطلب الوقوف لفترات طويلة.
يتمثل هدفنا الأساسي في هذا الدليل في تقديم فهم عميق وشامل لآلية تصحيح هذا التشوه المؤلم. يحدث هذا التشوه بشكل رئيسي نتيجة انثناء غير طبيعي في المفصل الداني بين السلاميات (PIP Joint) وفرط تمدد (Hyper-extension) مرتبط به في المفصل المشطي السلامي (MTP Joint). الهدف الجراحي والعلاجي الأسمى هو استعادة الميكانيكا الحيوية السليمة، وإعادة توزيع الضغط بشكل متساوٍ على باطن القدم، واستعادة وظيفة الإصبع الصغير لتجنب المضاعفات المستقبلية الخطيرة مثل التقرحات العميقة أو تحول التشوه من حالة "مرنة" قابلة للتعديل إلى حالة "صلبة" (Rigid) تتطلب تدخلات جراحية أكثر تعقيداً على مستوى العظام.
تُعد عملية نقل الوتر من العضلة المثنية إلى العضلة الباسطة (المعروفة طبياً بإجراء Girdlestone-Taylor) أداة جراحية قوية، وفعالة، ومثبتة علمياً ضمن خياراتنا العلاجية المتقدمة. وغالبًا ما تُستخدم هذه التقنية الدقيقة كإجراء مستقل بحد ذاته، أو كإجراء مكمل لتصحيح شامل لتشوهات القدم المتعددة (مثل ترافقه مع انحراف إصبع القدم الأكبر - Hallux Valgus).
في العاصمة صنعاء، يقدم الأستاذ الدكتور محمد هطيف (أستاذ جراحة العظام والمفاصل بجامعة صنعاء)، بخبرته الواسعة التي تتجاوز العشرين عاماً ومهاراته الجراحية المتميزة، حلولاً جراحية متقدمة ونهائية لعلاج هذه الحالات. يستند الدكتور هطيف في ممارسته اليومية إلى أحدث التقنيات العالمية، مثل الجراحات الميكروسكوبية الدقيقة، ومناظير المفاصل بتقنية 4K، وأفضل الممارسات الطبية القائمة على الأدلة (Evidence-Based Medicine) لضمان أفضل النتائج الوظيفية والتجميلية لمرضاه، مع الالتزام التام بالأمانة الطبية والمصداقية المطلقة في تقييم حاجة المريض الحقيقية للجراحة.
التشريح الحيوي للقدم: فهم الآلية المعقدة لأصابع القدم
لفهم كيف يحدث تشوه إصبع المطرقة المرن، وكيف تعمل عملية نقل الوتر على علاجه، يجب علينا أولاً أن نغوص في التشريح الدقيق والمعقد للقدم البشرية. القدم ليست مجرد كتلة عظمية، بل هي تحفة هندسية حيوية تتكون من شبكة معقدة من العظام، المفاصل، الأربطة، والأوتار التي تعمل بتناغم مذهل لامتصاص الصدمات ودفع الجسم للأمام أثناء المشي.
المفاصل الأساسية في أصابع القدم الصغرى
كل إصبع من أصابع القدم الصغرى (من الثاني إلى الخامس) يحتوي على ثلاثة مفاصل رئيسية:
1. المفصل المشطي السلامي (MTP Joint): وهو المفصل الذي يربط إصبع القدم بالقدم نفسها.
2. المفصل الداني بين السلاميات (PIP Joint): وهو المفصل الأوسط في الإصبع.
3. المفصل البعيد بين السلاميات (DIP Joint): وهو المفصل الأقرب إلى ظفر الإصبع.
في حالة إصبع المطرقة، يكون الخلل الأساسي متمركزاً في المفصل الأوسط (PIP)، حيث ينثني للأسفل بشكل غير طبيعي، بينما يرتفع المفصل المشطي السلامي (MTP) للأعلى.
الأوتار الديناميكية (Dynamic Stabilizers)
حركة أصابع القدم تتحكم فيها مجموعتان رئيسيتان من الأوتار:
* الأوتار الباسطة (Extensor Tendons): توجد على ظهر القدم، ووظيفتها سحب الأصابع للأعلى (التمدد).
* الأوتار المثنية (Flexor Tendons): توجد في باطن القدم، ووظيفتها سحب الأصابع للأسفل (الانثناء). وتتكون من أوتار مثنية طويلة (Flexor Digitorum Longus) وأوتار مثنية قصيرة (Flexor Digitorum Brevis).
التوازن الدقيق بين قوة السحب للأعلى (الباسطة) وقوة السحب للأسفل (المثنية) هو ما يحافظ على استقامة أصابع القدم أثناء الراحة والمشي. عندما يختل هذا التوازن، تبدأ التشوهات بالظهور.

فهم التشوه: تعريف المرض، آليته، وتطوره (Pathophysiology)
يُعرف "إصبع المطرقة" (Hammertoe) بشكل أساسي في القواميس الطبية لجراحة العظام على أنه انثناء (Flexion) غير طبيعي وثابت في المفصل الداني بين السلاميات (PIP)، وغالبًا ما يكون هذا الانثناء مصحوبًا بفرط تمدد (Hyperextension) في المفصل المشطي السلامي (MTP).
أما المفصل البعيد بين السلاميات (DIP - المفصل الأقرب للظفر) فيمكن أن يكون في أوضاع مختلفة بناءً على شدة الحالة ونوع التوازن العضلي: فقد يكون منثنيًا، أو ممتدًا، أو في وضع محايد.
تكمن المشكلة الأساسية والجذرية في هذا التشوه في اختلال التوازن الدقيق بين المثبتات الثابتة (الأربطة، الكبسولات المفصلية، واللوحة الأخمصية Plantar Plate) والمثبتات الديناميكية (الأوتار والعضلات) للقدم. عندما تتغلب قوة العضلات التي تثني الإصبع (Flexors) على قوة العضلات التي تبسطه (Extensors)، يبدأ التشوه بالظهور.
هذا الاختلال ليس حدثاً مفاجئاً، بل هو عبارة عن سلسلة من التغيرات الميكانيكية التي تزيد من تفاقم التشوه بمرور الوقت. في البداية، يكون التشوه "مرناً" (Flexible)، مما يعني أن المريض أو الطبيب يمكنه تقويم الإصبع ووضعه في شكله الطبيعي يدوياً وبسهولة. ولكن، إذا تُرك دون علاج، فإن الكبسولات المفصلية تتقلص، والأربطة تقصر، مما يحول التشوه إلى حالة "صلبة" (Rigid) تتصلب فيها المفاصل ولا يمكن فردها إطلاقاً إلا بتدخل جراحي معقد يتضمن قص العظام ودمج المفاصل (Arthrodesis).
لذلك، التدخل المبكر في المرحلة المرنة، كما يوصي دائماً الأستاذ الدكتور محمد هطيف، يجنب المريض جراحات العظام المعقدة ويحقق نتائج وظيفية أفضل بكثير عبر جراحات الأنسجة الرخوة (نقل الأوتار).
الأسباب العميقة وعوامل الخطر لتشكل إصبع المطرقة المرن
إن فهم الأسباب المؤدية إلى هذه الحالة هو الخطوة الأولى نحو العلاج الفعال والوقاية من تكرارها. لا يظهر إصبع المطرقة من فراغ، بل هو نتيجة لتفاعل معقد بين عدة عوامل بيئية، ووراثية، وميكانيكية:
- الأحذية غير المناسبة (السبب الأكثر شيوعاً):
ارتداء الأحذية الضيقة جداً من الأمام (Toe box)، أو الأحذية ذات الكعب العالي، يجبر أصابع القدم على الانحشار في مساحة ضيقة ويثنيها في وضع غير طبيعي. مع مرور الوقت، وبسبب الاستمرار في ارتداء هذه الأحذية، تقصر الأوتار والعضلات وتتكيف مع هذا الوضع المنثني، مما يؤدي إلى اختلال التوازن العضلي الدائم. - العوامل الوراثية والبيولوجية:
بعض الأشخاص يولدون بتركيبة ميكانيكية حيوية تجعلهم أكثر عرضة للإصابة. على سبيل المثال، وجود إصبع قدم ثانٍ أطول من إصبع القدم الكبير (Morton's Toe) يجعله عرضة للضغط المستمر داخل الحذاء، مما يؤدي إلى انثنائه. كذلك، أصحاب الأقدام المسطحة (Flat Feet) أو الأقدام ذات الأقواس العالية جداً (High Arches) يعانون من عدم استقرار في ميكانيكا القدم يؤدي لتشوهات الأصابع. - الاضطرابات العصبية والعضلية (Neuromuscular Disorders):
حالات مثل مرض شاركو-ماري-توث (Charcot-Marie-Tooth disease)، أو الشلل الدماغي، أو السكتات الدماغية، أو حتى التلف العصبي الناتج عن مرض السكري (الاعتلال العصبي السكري)، يمكن أن تؤدي إلى ضعف في عضلات معينة في القدم مقابل فرط نشاط في عضلات أخرى، مما ينتج عنه انقباض الأوتار وتشوه المطرقة. - الروماتيزم والتهابات المفاصل:
التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) يسبب تدميراً تدريجياً للكبسولات المفصلية والأربطة الداعمة في القدم، مما يؤدي إلى انحرافات شديدة في الأصابع، بما في ذلك إصبع المطرقة. - الإصابات والصدمات المباشرة:
التعرض لكسر سابق في إصبع القدم، أو تمزق في الأربطة، أو إصابة سحق، يمكن أن يغير من التوازن الميكانيكي للإصبع ويؤدي إلى تطور التشوه أثناء عملية الالتئام. - التقدم في العمر:
مع تقدمنا في العمر، تفقد الأربطة والأوتار مرونتها الطبيعية، وتصبح الكبسولات المفصلية أضعف، مما يزيد من احتمالية انهيار التوازن الدقيق في أصابع القدم.
جدول (1): مقارنة بين إصبع المطرقة المرن والصلب
| وجه المقارنة | إصبع المطرقة المرن (Flexible Hammertoe) | إصبع المطرقة الصلب (Rigid Hammertoe) |
|---|---|---|
| طبيعة المفصل | المفصل لا يزال يحتفظ بمرونته وقابليته للحركة. | المفصل متيبس تماماً ومثبت في وضع الانثناء. |
| التقويم اليدوي | يمكن للطبيب أو المريض تقويم الإصبع وفرده يدوياً بسهولة. | لا يمكن فرد الإصبع يدوياً بأي شكل من الأشكال. |
| مرحلة المرض | يمثل المرحلة المبكرة أو المتوسطة من التشوه. | يمثل المرحلة المتقدمة والمتأخرة من التشوه. |
| الألم | ألم متقطع، يزداد مع ارتداء الأحذية الضيقة والمشي لمسافات. | ألم مزمن وشديد، حتى أثناء الراحة في بعض الأحيان. |
| التدخل الجراحي المناسب | جراحات الأنسجة الرخوة (مثل نقل الأوتار، تحرير الأربطة). | جراحات العظام (قص العظام Osteotomy، دمج المفاصل Arthrodesis). |
| فترة التعافي | أسرع نسبياً، وأقل تعقيداً. | أطول، وتتطلب تثبيتاً بأسلاك معدنية (K-wires) لفترة أطول. |
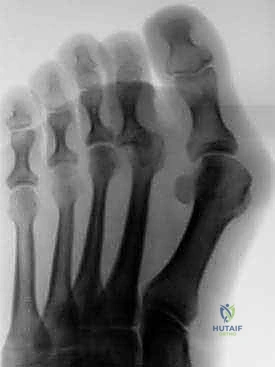
الأعراض السريرية: كيف تعرف أنك تعاني من إصبع المطرقة؟
الأعراض لا تقتصر فقط على الشكل المنثني للإصبع، بل تمتد لتشمل مجموعة من العلامات السريرية التي تؤثر على راحة المريض وقدرته على الحركة. في عيادة الأستاذ الدكتور محمد هطيف، يتم تقييم هذه الأعراض بدقة متناهية:
- ألم موضعي حاد: ألم في المفصل المنثني (PIP) يزداد سوءاً عند ارتداء الأحذية، وخاصة الأحذية المغلقة أو ذات المقدمة الضيقة.
- ظهور مسامير اللحم (Corns) والكالو (Calluses): نتيجة للاحتكاك المستمر بين المفصل المنثني البارز للأعلى وبين الجزء الداخلي من الحذاء، تتكون طبقات جلدية سميكة ومؤلمة جداً (مسامير لحم) على قمة المفصل. كما قد تظهر تقرحات أو كالو في طرف الإصبع (الذي يضغط بقوة على الأرض) أو تحت مشط القدم.
- احمرار وتورم: التهاب موضعي في المفصل المصاب نتيجة الاحتكاك الميكانيكي المستمر.
- صعوبة في المشي أو الجري: الألم وعدم الراحة يمنعان المريض من ممارسة أنشطته اليومية أو الرياضية بشكل طبيعي.
- تغير في طريقة المشي (Gait Alteration): في محاولة لتجنب الألم، قد يغير المريض من طريقة مشيته لا شعورياً، مما قد يؤدي لاحقاً إلى آلام في الركبة، الورك، أو أسفل الظهر.
- الإحراج النفسي والتجميلي: شكل القدم المشوه قد يسبب إحراجاً للمريض، مما يمنعه من ارتداء الأحذية المفتوحة أو الصنادل.
النهج التشخيصي الشامل مع الأستاذ الدكتور محمد هطيف
يبدأ العلاج الناجح بتشخيص دقيق لا يقبل الشك. في عيادات الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تشخيصي صارم يعتمد على أحدث المعايير الطبية العالمية:
- التاريخ الطبي المفصل (Anamnesis):
يستمع الدكتور هطيف بعناية لتاريخ المشكلة، متى بدأت؟ ما الذي يزيد الألم؟ ما هي طبيعة عمل المريض ونوع الأحذية التي يرتديها؟ وهل هناك أمراض مصاحبة مثل السكري أو الروماتيزم؟ - الفحص السريري الدقيق (Clinical Examination):
يتم فحص القدم أثناء الوقوف (تحمل الوزن) وأثناء الجلوس. يقوم الدكتور هطيف بإجراء اختبارات ديناميكية هامة، أبرزها اختبار كليكيان (Kelikian Push-up Test)، حيث يتم الضغط على أسفل مشط القدم لتقييم ما إذا كان الإصبع سيعود لاستقامته أم لا. هذا الاختبار حاسم جداً للتفريق بين إصبع المطرقة "المرن" الذي يستفيد من عملية نقل الوتر، وبين الإصبع "الصلب". - التصوير الشعاعي (X-rays):
يتم طلب صور أشعة سينية للقدم في وضعية الوقوف (Weight-bearing X-rays) من زوايا متعددة (أمامية خلفية، جانبية، ومائلة). هذه الأشعة تساعد في تقييم حالة المفاصل، استبعاد وجود التهاب مفاصل عظمي (Osteoarthritis)، التأكد من عدم وجود خلع جزئي، والتخطيط الدقيق للعملية الجراحية. - التقييم العصبي والوعائي:
فحص التروية الدموية للقدم والأعصاب، وهو أمر بالغ الأهمية لتجنب أي مضاعفات جراحية ولضمان التئام الجروح بشكل سليم.
الخيارات العلاجية التحفظية (غير الجراحية): متى تكون كافية؟
يؤمن الأستاذ الدكتور محمد هطيف بمبدأ "التدرج في العلاج"، حيث لا يتم اللجوء للجراحة إلا بعد استنفاد كافة الحلول التحفظية، أو إذا كانت الحالة متقدمة وتؤثر بشدة على حياة المريض. تشمل العلاجات التحفظية لإصبع المطرقة المرن ما يلي:
- تعديل الأحذية (Footwear Modification): الانتقال الفوري إلى أحذية ذات مقدمة عريضة وعميقة (Wide and Deep Toe Box) لتوفير مساحة كافية للأصابع ومنع الاحتكاك. تجنب الكعب العالي تماماً.
- الحشوات والوسائد الواقية (Padding): استخدام وسائد سيليكونية أو حشوات مخصصة توضع فوق المفصل البارز لحمايته من الاحتكاك المباشر مع الحذاء، مما يقلل من تكون مسامير اللحم.
- الأشرطة الطبية والجبائر (Strapping and Splinting): استخدام أشرطة لاصقة طبية أو جبائر ليلية لمحاولة سحب الإصبع إلى وضعه الطبيعي وإطالة الأوتار المتقلصة.
- النعال الطبية المخصصة (Custom Orthotics): تفصيل ضبانات طبية توضع داخل الحذاء لإعادة توزيع الضغط على باطن القدم، وتصحيح أي خلل ميكانيكي آخر (مثل القدم المسطحة) قد يكون مساهماً في المشكلة.
- العلاج الطبيعي وتمارين الإطالة: تمارين مخصصة لتقوية عضلات القدم وإطالة الأوتار المتقلصة (مثل تمرين التقاط الكرات الزجاجية بأصابع القدم، أو سحب المنشفة).
- إزالة مسامير اللحم (Debridement): الإزالة الدورية للجلد الميت المتراكم بواسطة أخصائي العناية بالقدم لتخفيف الألم الموضعي.
- الحقن الموضعية: في بعض حالات الالتهاب الشديد، قد يتم حقن الكورتيكوستيرويد موضعياً لتقليل التورم والألم، ولكن يتم استخدامها بحذر شديد.
ملاحظة هامة: العلاجات التحفظية لا "تعالج" التشوه بشكل نهائي ولا تعيد الإصبع لشكله الطبيعي بشكل دائم، بل هي تهدف إلى إدارة الأعراض، تخفيف الألم، وإبطاء تطور الحالة. الحل الجذري الوحيد لتصحيح التشوه الميكانيكي هو التدخل الجراحي.
الحل الجذري: عملية نقل الوتر من المثنية إلى الباسطة (Flexor-to-Extensor Tendon Transfer)
عندما تفشل العلاجات التحفظية في توفير الراحة المطلوبة، ويظل التشوه في مرحلته "المرنة"، تصبح الجراحة هي الخيار الأمثل والنهائي. تُعرف هذه العملية في الأوساط الطبية باسم إجراء (Girdlestone-Taylor)، وهي واحدة من أدق وأنجح جراحات القدم التي يجريها الأستاذ الدكتور محمد هطيف في صنعاء بنسب نجاح مبهرة.
ما هو المبدأ العلمي وراء هذه العملية؟
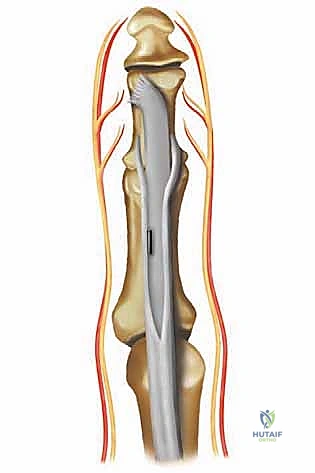
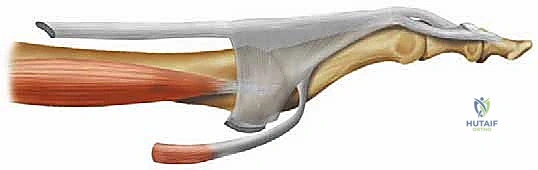
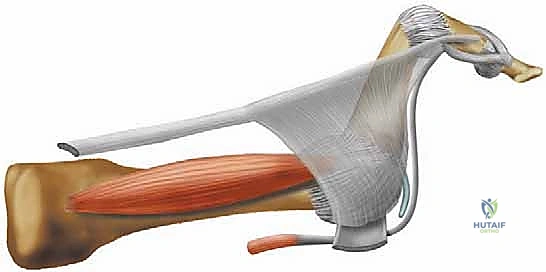
يعتمد المبدأ الجراحي على استغلال "الوتر المثني الطويل للأصابع" (Flexor Digitorum Longus - FDL)، وهو الوتر القوي الموجود في باطن القدم والذي يسحب الإصبع للأسفل مسبباً التشوه. في هذه العملية، يتم فصل هذا الوتر من نقطة اتصاله السفلية، وشقه إلى نصفين، ثم تمريره (نقله) إلى أعلى الإصبع، وخياطته في "الوتر الباسط" (Extensor Hood) على ظهر الإصبع.
النتيجة الميكانيكية الحيوية المذهلة هي: تحويل قوة الشد التي كانت تسبب انثناء الإصبع (قوة مشوهة Deforming Force) إلى قوة جديدة تسحب الإصبع للأسفل من قاعدته وتفرده (قوة مصححة Corrective Force). هذا يعيد التوازن الديناميكي المفقود بشكل عبقري.
دواعي إجراء العملية (Indications)
- إصبع مطرقة مرن (Flexible) غير مستجيب للعلاج التحفظي.
- ألم مزمن يعيق المشي وارتداء الأحذية.
- وجود مسامير لحم متكررة ومؤلمة فوق المفصل الأوسط أو في طرف الإصبع.
- عدم استقرار في المفصل المشطي السلامي (MTP Joint Instability).
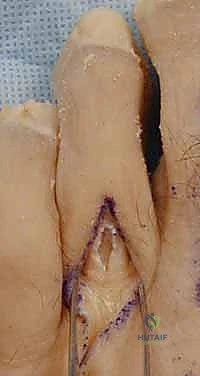
الخطوات الجراحية التفصيلية لعملية نقل الوتر (Step-by-Step Surgical Technique)
تُجرى هذه العملية تحت التخدير الموضعي أو النصفي أو العام، وتستغرق عادةً ما بين 30 إلى 45 دقيقة للإصبع الواحد. يتميز الدكتور محمد هطيف بأسلوبه الجراحي الدقيق الذي يحافظ على الأنسجة المحيطة (Minimally Invasive approach) لتقليل التورم وتسريع التعافي.
الخطوة الأولى: التخدير والتعقيم
يتم تطبيق بروتوكولات التعقيم الصارمة، وتخدير المريض لضمان عدم شعوره بأي ألم. يتم استخدام عاصبة (Tourniquet) لتقليل النزيف وتوفير رؤية واضحة جداً للجراح.
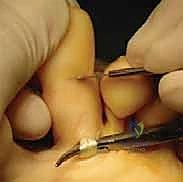
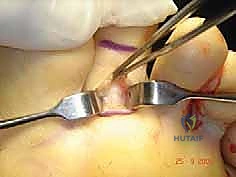
الخطوة الثانية: الشق الجراحي (The Incision)
يقوم الدكتور هطيف بعمل شق جراحي صغير ودقيق جداً. هناك عدة طرق للشق (إما شق طولي على باطن الإصبع، أو شقوق عرضية صغيرة، أو شق على ظهر الإصبع). يعتمد اختيار الشق على الحالة الفردية ورؤية الجراح التجميلية لتجنب الندبات المزعجة.
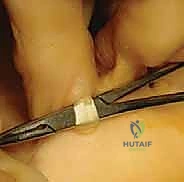
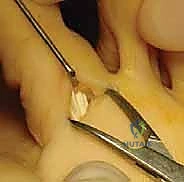
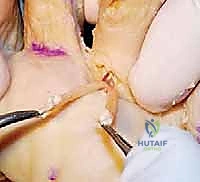
الخطوة الثالثة: عزل الوتر المثني (Isolating the Tendon)
يتم الوصول إلى غمد الوتر وفتحه بعناية فائقة. يقوم الجراح بتحديد الوتر المثني الطويل (FDL) والوتر المثني القصير (FDB). يتم سحب الوتر المثني الطويل وتحريره من ارتباطاته القاصية (عند المفصل الأخير DIP).
الخطوة الرابعة: شق الوتر (Splitting the Tendon)
هذه هي الخطوة الأكثر دقة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
