الخلاصة الطبية السريعة: عملية دمج مفاصل العمود الداخلي للقدم (Isolated Medial Column Arthrodesis) هي إجراء جراحي دقيق يهدف إلى تصحيح تشوهات القدم المسطحة الشديدة وتثبيت المفاصل المرتخية. تعتمد الجراحة على إزالة الغضاريف التالفة واستخدام مسامير طبية وشرائح وطعوم عظمية لاستعادة القوس الطبيعي للقدم، وتخفيف الألم المزمن، واستعادة القدرة على المشي بثبات. يُعد هذا الإجراء الحل الجذري الأمثل للحالات التي لم تستجب للعلاجات التحفظية.
مقدمة شاملة عن دمج مفاصل العمود الداخلي للقدم
تعتبر القدم من أعقد الهياكل التشريحية في جسم الإنسان، حيث تتحمل وزن الجسم كاملاً وتوفر التوازن والمرونة اللازمة للحركة وامتصاص الصدمات أثناء المشي والركض. في بعض الحالات الطبية المتقدمة، يتعرض القوس الداخلي للقدم للانهيار التام نتيجة لضعف الأوتار (خاصة الوتر الظنبوبي الخلفي) أو بسبب التهاب المفاصل التآكلي، مما يؤدي إلى تشوهات شديدة وآلام مزمنة تعيق قدرة المريض على ممارسة حياته اليومية بشكل طبيعي.
هنا يبرز دور الجراحة التقويمية المتقدمة، وتحديداً عملية دمج مفاصل العمود الداخلي للقدم، كحل جذري وفعال لاستعادة استقرار القدم ووظيفتها الميكانيكية. هذا الإجراء الجراحي الدقيق يهدف إلى تصحيح التشوهات وإعادة بناء القوس الطولي للقدم من خلال دمج عظام محددة في الجزء الداخلي من القدم، ليصبح كتلة عظمية واحدة صلبة قادرة على تحمل الضغط.
في العاصمة اليمنية صنعاء، يقود الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، ثورة في مجال جراحات القدم والكاحل. بخبرة تتجاوز 20 عاماً، واعتماده على أحدث التقنيات العالمية مثل الجراحة الميكروسكوبية، ومناظير المفاصل بتقنية 4K، والمفاصل الصناعية، يُصنف الدكتور هطيف كأفضل دكتور عظام في اليمن. يتميز الدكتور هطيف بالصدق الطبي والشفافية التامة مع مرضاه، مما يجعله المرجعية الأولى للحالات المعقدة التي تتطلب تدخلاً جراحياً دقيقاً لإيثاق مفاصل القدم.
التشريح الوظيفي للعمود الداخلي للقدم
لفهم أهمية هذه الجراحة المعقدة، يجب أولاً التعرف بعمق على البنية التشريحية للقدم. تنقسم القدم وظيفياً إلى عدة أعمدة طولية وعرضية، ويعتبر العمود الداخلي (الإنسي - Medial Column) هو الهيكل الأساسي المسؤول عن تشكيل القوس الطولي للقدم الذي يعمل كـ "زنبرك" طبيعي يمتص الصدمات ويوزع وزن الجسم.
يتكون العمود الداخلي من سلسلة من العظام والمفاصل المترابطة بدقة متناهية، وتشمل:
* عظمة الكاحل (Talus): نقطة الارتكاز العلوية.
* العظمة الزورقية (Navicular): حجر الزاوية في قوس القدم.
* العظام الإسفينية (Cuneiforms): وتحديداً العظمة الإسفينية الإنسية.
* عظمة المشط الأولى (First Metatarsal): العظمة الطويلة التي تتصل بإصبع القدم الكبير.
ترتبط هذه العظام ببعضها البعض عبر شبكة معقدة من الأربطة (مثل الرباط الزنبركي Spring Ligament) والأوتار، أهمها الوتر الظنبوبي الخلفي (Posterior Tibial Tendon) الذي يعمل كداعم ومحرك رئيسي لقوس القدم. عندما يحدث تمزق أو التهاب مزمن في هذا الوتر، أو تتآكل الغضاريف المبطنة لهذه المفاصل بسبب الروماتيزم أو الخشونة، يفقد العمود الداخلي استقراره. النتيجة الحتمية هي هبوط القوس، تسطح القدم، وانحراف الكاحل للداخل. تهدف جراحة إيثاق المفصل الإنسي المعزول إلى دمج هذه المفاصل المرتخية (تحديداً المفصل الزورقي الإسفيني والمفصل الرصغي المشطي الأول) لإعادة بناء هذا القوس المنهار.
الأسباب المؤدية لانهيار العمود الداخلي للقدم
هناك العديد من العوامل والأمراض التي تؤدي إلى تدمير مفاصل العمود الداخلي للقدم، مما يستدعي التدخل الجراحي من قبل خبير متمرس مثل الأستاذ الدكتور محمد هطيف. من أبرز هذه الأسباب:
- خلل الوتر الظنبوبي الخلفي (PTTD): هو السبب الأكثر شيوعاً. مع مرور الوقت، يضعف الوتر المسؤول عن رفع قوس القدم ويتمزق، مما يؤدي إلى تسطح القدم المكتسب لدى البالغين.
- التهاب المفاصل التنكسي (الخشونة - Osteoarthritis): تآكل الغضاريف التدريجي نتيجة التقدم في العمر أو الإجهاد المتكرر، مما يؤدي إلى احتكاك العظام ببعضها وتوليد ألم مبرح.
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض مناعي ذاتي يهاجم بطانة المفاصل، مما يسبب تشوهات شديدة وانهياراً في هيكل القدم.
- الإصابات والكسور السابقة (Post-traumatic Arthritis): الكسور التي لم تلتئم بشكل صحيح في منطقة منتصف القدم (مثل كسور ليسفرانك Lisfranc) تؤدي إلى خشونة مبكرة وعدم استقرار.
- القدم السكرية ومفصل شاركو (Charcot Arthropathy): في الحالات المتقدمة من السكري، يحدث تلف في الأعصاب وضعف في العظام يؤدي إلى انهيار كامل لقوس القدم، وهو ما يتطلب تقنيات تثبيت معقدة.
- التشوهات الخلقية: بعض الأشخاص يولدون بقدم مسطحة مرنة، ومع التقدم في العمر وزيادة الوزن، تتحول إلى قدم مسطحة صلبة ومؤلمة.
الأعراض والعلامات التحذيرية
المرضى الذين يحتاجون إلى عملية دمج مفاصل العمود الداخلي غالباً ما يعانون من تاريخ طويل من الألم والمعاناة. تشمل الأعراض الرئيسية ما يلي:
- ألم حاد ومزمن: يتركز في الجزء الداخلي من منتصف القدم والكاحل، ويزداد سوءاً مع الوقوف أو المشي لفترات طويلة.
- تورم مستمر: انتفاخ ملحوظ على طول مسار الوتر الظنبوبي الخلفي أو فوق المفاصل المصابة.
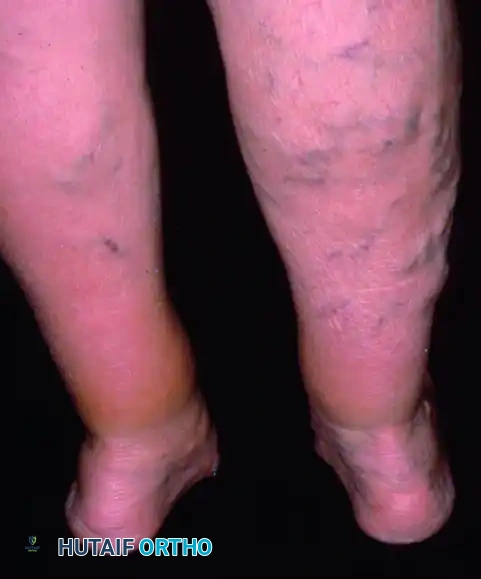
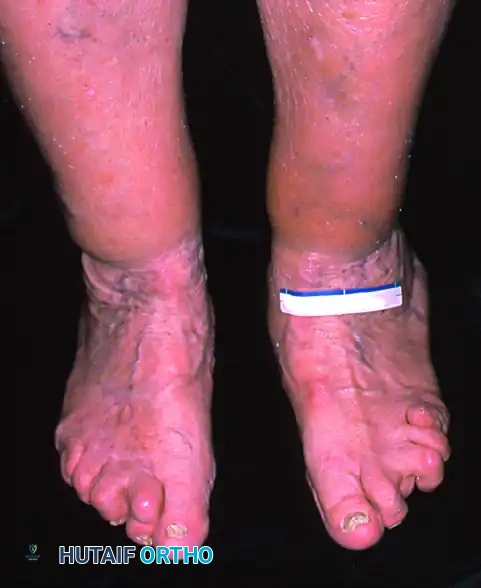
- تشوه بصري واضح: هبوط ملحوظ في قوس القدم (القدم المسطحة)، وانحراف الكعب نحو الخارج (Valgus deformity).
- صعوبة في الحركة: عدم القدرة على الوقوف على أطراف الأصابع (علامة كلاسيكية لضعف الوتر).
- آلام ثانوية: بسبب تغير الميكانيكا الحيوية للمشي، قد يبدأ المريض في الشعور بآلام في الركبة، الورك، وأسفل الظهر.
- صعوبة ارتداء الأحذية: تآكل غير متساوٍ في نعل الحذاء، وصعوبة في إيجاد أحذية مريحة بسبب بروز العظام من الجهة الداخلية للقدم.
طرق التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يعتمد الأستاذ الدكتور محمد هطيف في عيادته بصنعاء على بروتوكول تشخيصي صارم لضمان دقة تحديد المشكلة وتوجيه المريض نحو العلاج الأنسب بناءً على الصدق الطبي.
- الفحص السريري الدقيق: فحص طريقة مشي المريض، تقييم قوة الأوتار، واختبار الوقوف على أطراف الأصابع، بالإضافة إلى تحديد نقاط الألم بدقة.
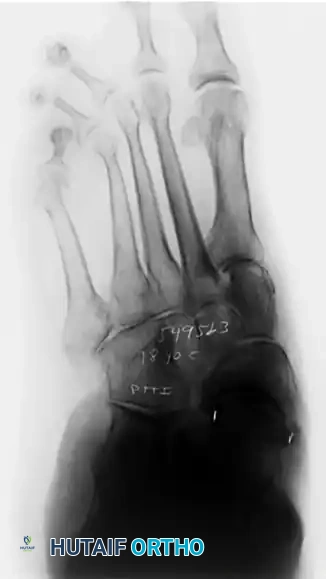
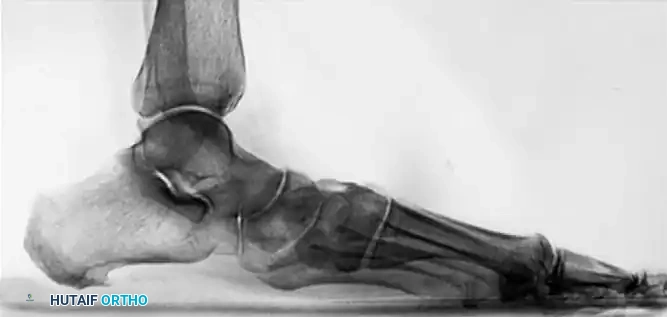
- الأشعة السينية (X-Rays) أثناء الوقوف: وهي خطوة حاسمة لتقييم زوايا العظام ودرجة هبوط القوس وتآكل الغضاريف تحت تأثير وزن الجسم.
- التصوير بالرنين المغناطيسي (MRI): لتقييم حالة الأنسجة الرخوة، خاصة الوتر الظنبوبي الخلفي والأربطة الزنبركية، واكتشاف أي التهابات خفية في نخاع العظم.
- الأشعة المقطعية (CT Scan): تُطلب في الحالات المعقدة للحصول على صورة ثلاثية الأبعاد للعظام، مما يساعد الجراح في التخطيط الدقيق للعملية وتحديد المفاصل التي تحتاج إلى دمج.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
قبل اللجوء إلى الجراحة، يتم تقييم خيارات العلاج التحفظي. يوضح الجدول التالي الفروق الجوهرية بين المسارين:
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (دمج مفاصل العمود الداخلي) |
|---|---|---|
| الهدف الأساسي | تخفيف الألم وتقليل الالتهاب دون تصحيح التشوه. | تصحيح التشوه، استعادة القوس، والقضاء على الألم نهائياً. |
| المرشح المثالي | الحالات المبكرة، كبار السن جداً، أو من لديهم موانع جراحية. | الحالات المتقدمة، الألم المستمر الذي لم يستجب للعلاج، انهيار القوس. |
| الأساليب المستخدمة | الأدوية المضادة للالتهابات، العلاج الطبيعي، الأحذية الطبية الداعمة، حقن الكورتيزون. | استئصال الغضاريف، إعادة محاذاة العظام، التثبيت بمسامير وشرائح تيتانيوم. |
| النتائج المتوقعة | تحسن مؤقت أو جزئي، ويتطلب التزاماً مدى الحياة بالأحذية الطبية. | حل جذري ودائم، استقرار ميكانيكي ممتاز، القدرة على ارتداء أحذية عادية لاحقاً. |
| فترة التعافي | مستمرة وتتطلب تعديلات في نمط الحياة. | من 3 إلى 6 أشهر للتعافي الكامل للعودة للنشاط الطبيعي. |
التحضير لعملية دمج مفاصل العمود الداخلي للقدم
التحضير الجيد هو مفتاح نجاح أي جراحة كبرى. يحرص فريق الأستاذ الدكتور محمد هطيف على تهيئة المريض جسدياً ونفسياً من خلال الخطوات التالية:
- التقييم الطبي الشامل: إجراء فحوصات الدم، تخطيط القلب، والتأكد من السيطرة على الأمراض المزمنة مثل السكري وضغط الدم.
- إيقاف بعض الأدوية: مثل مميعات الدم (بعد استشارة طبيب القلب) والأدوية المضادة للالتهابات غير الستيرويدية لتقليل خطر النزيف والتأثير على التئام العظام.
- الإقلاع عن التدخين: يُشدد الدكتور هطيف على ضرورة التوقف عن التدخين تماماً قبل الجراحة بأسابيع، حيث يقلل النيكوتين من تدفق الدم ويزيد بشكل كبير من خطر عدم التئام العظام (Non-union).
- تجهيز المنزل: ترتيب المنزل ليكون آمناً لحركة المريض بالعكازات أو الكرسي المتحرك بعد العودة من المستشفى.
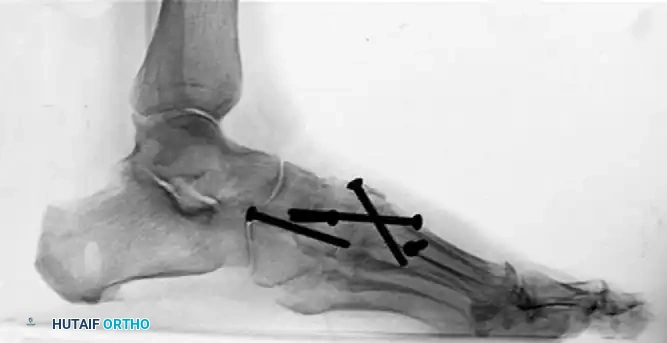
خطوات العملية الجراحية بالتفصيل (كيف يتم الدمج؟)
تُجرى عملية إيثاق مفصل العمود الداخلي المعزول تحت التخدير النصفي أو العام، وتستغرق عادةً من ساعتين إلى ثلاث ساعات، وتتطلب مهارة جراحية استثنائية. إليك الخطوات التفصيلية التي يقوم بها الأستاذ الدكتور محمد هطيف:
- الشق الجراحي: يتم عمل شق طولي على طول الجزء الداخلي (الإنسي) من القدم للوصول إلى المفاصل المستهدفة (المفصل الزورقي الإسفيني والمفصل الرصغي المشطي الأول).
- تنظيف المفاصل واستئصال الغضاريف: باستخدام أدوات دقيقة جداً، يقوم الجراح بإزالة جميع الغضاريف التالفة والمريضة من أسطح العظام المتقابلة حتى يصل إلى العظم الإسفنجي السليم (Bleeding bone)، وهي خطوة حاسمة لتحفيز العظام على الالتحام معاً.
- إعادة المحاذاة وتصحيح التشوه: يتم تعديل وضعية العظام ورفعها لاستعادة القوس الطولي الطبيعي للقدم. هذه الخطوة تتطلب خبرة هندسية حيوية لضمان توزيع الوزن بشكل صحيح مستقبلاً.
- التطعيم العظمي (Bone Grafting): في حالة وجود فجوات بين العظام بعد إعادة المحاذاة، يتم استخدام طعوم عظمية (تؤخذ غالباً من عظمة الكعب أو الساق للمريض نفسه، أو طعوم صناعية متطورة) لملء الفراغات وتسريع عملية الالتحام.
- التثبيت الداخلي (Internal Fixation): باستخدام أحدث التقنيات العالمية، يقوم الدكتور هطيف بتثبيت العظام في وضعها الجديد والمصحح باستخدام مسامير معدنية من التيتانيوم، أو شرائح، أو دبابيس طبية متخصصة. هذه القطع توفر ثباتاً مطلقاً يسمح للعظام بالاندماج لتصبح عظمة واحدة صلبة.
- إغلاق الجرح: يتم خياطة الأنسجة والجلد بعناية فائقة (بتقنيات تجميلية للحد من الندبات)، ثم توضع القدم في جبيرة صلبة لحمايتها.
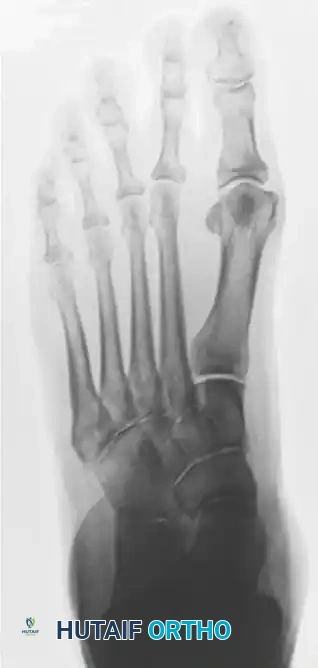
مرحلة التعافي وإعادة التأهيل: خارطة الطريق نحو الشفاء
النجاح في عملية دمج المفاصل يعتمد بنسبة 50% على مهارة الجراح، و50% على التزام المريض ببرنامج التعافي. يضع الدكتور هطيف بروتوكولاً تأهيلياً صارماً لضمان أفضل النتائج:
الأسابيع من 0 إلى 2 (المرحلة الحادة)
- البقاء في المستشفى لمدة يوم أو يومين للسيطرة على الألم.
- يُمنع منعاً باتاً وضع أي وزن على القدم المصابة (Non-weight bearing).
- الاعتماد على العكازات أو المشاية.
- رفع القدم فوق مستوى القلب لتقليل التورم.
- بعد أسبوعين، يتم فحص الجرح وإزالة الغرز الجراحية.
الأسابيع من 2 إلى 6 (مرحلة الحماية)
- يتم استبدال الجبيرة المبدئية بحذاء طبي داعم (CAM Boot) أو جبيرة ألياف زجاجية (Fiberglass cast).
- يستمر منع تحميل الوزن على القدم.
- يُسمح ببعض التمارين الخفيفة لتحريك الركبة والورك للحفاظ على قوة العضلات.
الأسابيع من 6 إلى 12 (مرحلة التحميل التدريجي)
- يتم إجراء أشعة سينية للتأكد من بدء التحام العظام.
- إذا كانت الأشعة مُطمئنة، يبدأ المريض في تحميل الوزن تدريجياً على القدم باستخدام الحذاء الطبي الواقي، وبمساعدة العكازات.
- يبدأ برنامج العلاج الطبيعي المكثف لاستعادة مرونة الكاحل (المفاصل التي لم يتم دمجها) وتقوية عضلات الساق والقدم.
من 3 أشهر إلى 6 أشهر (العودة للحياة الطبيعية)
- الانتقال لارتداء الأحذية الرياضية العادية، غالباً مع استخدام ضبانات (فرشات) طبية مخصصة لدعم القوس.
- اختفاء الألم بشكل شبه كامل.
- العودة للأنشطة اليومية، المشي لفترات أطول، والعمل.
- قد يستغرق التورم الخفيف مدة تصل إلى عام حتى يختفي تماماً.
جدول: فوائد ومخاطر عملية دمج مفاصل العمود الداخلي للقدم
الشفافية والصدق الطبي هما شعار الأستاذ الدكتور محمد هطيف. لذلك، يجب أن يكون المريض على دراية كاملة بفوائد الجراحة والمخاطر المحتملة:
| الفوائد المتوقعة (الإيجابيات) | المخاطر والمضاعفات المحتملة (السلبيات) |
|---|---|
| القضاء على الألم المزمن الناتج عن احتكاك المفاصل. | عدم التئام العظام (Non-union): خطر أعلى لدى المدخنين ومرضى السكري، وقد يتطلب جراحة مراجعة. |
| استعادة القوس الطولي للقدم وتصحيح التشوه البصري. | العدوى والالتهابات: خطر وارد في أي جراحة، ويتم الوقاية منه بالمضادات الحيوية والتعقيم الصارم. |
| توفير قاعدة ثابتة وقوية للمشي وتحمل الوزن. | تهيج من المسامير/الشرائح: قد يشعر بعض المرضى بالقطع المعدنية تحت الجلد، ويمكن إزالتها لاحقاً إذا لزم الأمر. |
| تحسين الميكانيكا الحيوية مما يقلل آلام الركبة والظهر. | تصلب المفاصل المجاورة: بسبب دمج بعض المفاصل، قد يزداد الضغط على المفاصل المجاورة بمرور الوقت. |
| القدرة على ارتداء الأحذية العادية وممارسة المشي بثبات. | تلف الأعصاب أو الأوعية الدموية: نادر جداً مع جراح متمرس مثل د. هطيف، ولكنه قد يسبب خدراً مؤقتاً. |
لماذا تختار الأستاذ الدكتور محمد هطيف لإجراء هذه الجراحة؟
عندما يتعلق الأمر بجراحة دقيقة مثل إيثاق مفاصل القدم، فإن اختيار الجراح هو القرار الأهم. يُعتبر الأستاذ الدكتور محمد هطيف الخيار الأول والأفضل في صنعاء واليمن لعدة أسباب جوهرية:
- المرجعية الأكاديمية والخبرة: بصفته أستاذ جراحة العظام في جامعة صنعاء، فهو يجمع بين أحدث الأبحاث العلمية والخبرة العملية التي تتجاوز العقدين في غرف العمليات.
- استخدام التكنولوجيا المتقدمة: يعتمد د. هطيف على أحدث تقنيات التثبيت الداخلي، والجراحة الميكروسكوبية، ومناظير 4K، مما يضمن دقة متناهية وتقليل حجم الشقوق الجراحية.
- الصدق الطبي المطلق: لا ينصح د. هطيف بالجراحة إلا إذا كانت هي الحل الأمثل والوحيد للمريض. هذا المستوى من النزاهة يجعله محل ثقة آلاف المرضى.
- الرعاية الشاملة: من التشخيص الأولي، مروراً بالتخطيط الجراحي الدقيق، وحتى المتابعة الحثيثة في مرحلة العلاج الطبيعي والتأهيل.
قصص نجاح واقعية من عيادة الدكتور هطيف
الحالة الأولى: استعادة القدرة على المشي بعد سنوات من المعاناة
"صالح"، معلم يبلغ من العمر 55 عاماً، عانى لسنوات من تسطح شديد في قدمه اليمنى بسبب تمزق الوتر الظنبوبي الخلفي وخشونة متقدمة في مفاصل العمود الداخلي. وصل الألم لمرحلة منعه من الوقوف في الفصل الدراسي. بعد تقييم دقيق من قبل الأستاذ الدكتور محمد هطيف، خضع صالح لعملية دمج مفاصل العمود الداخلي. اليوم، وبعد 6 أشهر من الجراحة، عاد صالح لعمله بدون ألم، ويستطيع المشي لمسافات طويلة مرتدياً حذاءً عادياً، معرباً عن امتنانه للبراعة والصدق الذي وجده في عيادة الدكتور هطيف.
الحالة الثانية: إنقاذ قدم رياضية سابقة
"فاطمة"، 42 عاماً، تعرضت لكسر قديم في منتصف القدم لم يلتئم جيداً، مما أدى لخشونة مبكرة وانهيار في قوس القدم. كانت تعاني من ألم مبرح يمنعها حتى من أداء المهام المنزلية البسيطة. أجرى لها الدكتور هطيف جراحة دقيقة لدمج المفصل الزورقي الإسفيني مع ترقيع عظمي. التزمت فاطمة ببرنامج التأهيل بحذافيره، وهي الآن تمارس رياضة المشي السريع يومياً دون أي شكوى.
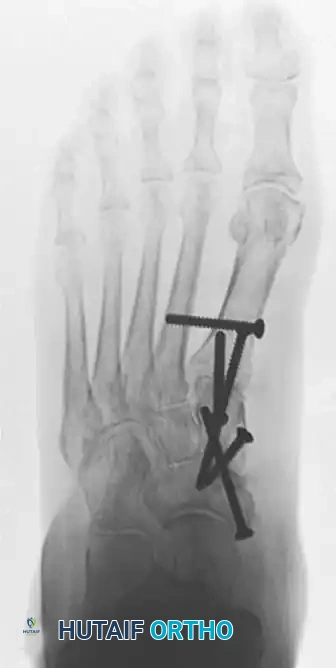
الأسئلة الشائعة (FAQ) حول عملية دمج مفاصل العمود الداخلي للقدم
لتوفير دليل طبي شامل، جمعنا لكم أكثر الأسئلة التي يطرحها المرضى في عيادة الأستاذ الدكتور محمد هطيف، مع إجابات طبية دقيقة:
1. ما هي نسبة نجاح عملية دمج مفاصل القدم؟
نسبة النجاح عالية جداً وتتراوح بين 85% إلى 90% في التخلص من الألم واستعادة استقرار القدم، خاصة عند إجرائها بواسطة جراح خبير وتطبيق تقنيات التثبيت الحديثة.
2. هل سأتمكن من ثني قدمي بعد عملية الدمج؟
المفاصل التي يتم دمجها (في منتصف القدم) هي مفاصل توفر الاستقرار
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
