علاج قدم شاركو المعقدة: تقنية التصحيح التدريجي بالحد الأدنى من التدخل الجراحي ودمج المفاصل

الخلاصة الطبية
قدم شاركو هي حالة مدمرة تؤثر على القدم بسبب الاعتلال العصبي. يتضمن علاجها المتقدم تصحيحًا تدريجيًا بالحد الأدنى من التدخل الجراحي باستخدام التثبيت الخارجي، يليه دمج المفاصل لضمان استقرار دائم، مما يقلل المضاعفات ويحسن جودة الحياة للمرضى.
الخلاصة الطبية الشاملة: تعد "قدم شاركو" (Charcot Foot) من أشد المضاعفات تدميراً التي تصيب القدم والكاحل نتيجة للاعتلال العصبي، وغالباً ما ترتبط بمرض السكري المتقدم. يتطلب علاج هذه الحالة المعقدة خبرة جراحية استثنائية لتجنب البتر. يمثل نهج الأستاذ الدكتور محمد هطيف المتمثل في "التصحيح التدريجي بالحد الأدنى من التدخل الجراحي باستخدام التثبيت الخارجي، يليه دمج المفاصل" ثورة طبية في اليمن. تضمن هذه التقنية استعادة المحاذاة التشريحية للقدم، وتوفير استقرار دائم للمفاصل، وتقليل الصدمة الجراحية للأنسجة الرخوة، مما يحمي المريض من المضاعفات الخطيرة ويعيد له القدرة على المشي وممارسة حياته الطبيعية بجودة عالية.

مقدمة شاملة: تحدي قدم شاركو والأمل المتجدد في جراحة العظام
أهلاً بكم في الدليل الطبي الأوسع والأكثر شمولاً في العالم العربي حول علاج واحدة من أعقد الحالات في جراحة العظام والقدم السكرية: قدم شاركو. في عالم الطب المتقدم، لا مجال للصدفة؛ بل تتلاقى الخبرة السريرية العميقة مع أحدث التقنيات الجراحية لتقديم حلول جذرية وفعالة لأصعب الحالات التي قد يظن البعض أنها بلا أمل، والتي طالما انتهت في الماضي ببتر الأطراف.
تعتبر "قدم شاركو" (الاعتلال المفصلي العصبي - Charcot Neuroarthropathy) حالة مرضية مدمرة تصيب عظام ومفاصل وأنسجة القدم والكاحل. وهي غالباً ما تكون النتيجة الحتمية لمضاعفات مرض السكري غير المنضبط أو أمراض الجهاز العصبي التي تؤدي إلى فقدان الإحساس الوقائي (الاعتلال العصبي المحيطي). عندما يفقد المريض الإحساس بالألم، تتراكم الرضوض والكسور الدقيقة دون أن يدرك، مما يؤدي إلى انهيار كامل لهيكل القدم وتغير شكلها بشكل جذري.
في مركزنا الرائد في العاصمة اليمنية صنعاء، وبقيادة الأستاذ الدكتور محمد هطيف—أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز وأمهر جراحي العظام والعمود الفقري في اليمن بخبرة تتجاوز العشرين عاماً—نتبنى فلسفة علاجية متطورة ومبتكرة لإنقاذ الأطراف من البتر. نقدم بفخر تقنية "التصحيح التدريجي بالحد الأدنى من التدخل الجراحي ودمج المفاصل". إنها ليست مجرد عملية جراحية تقليدية، بل هي استراتيجية هندسية طبية دقيقة تهدف إلى استعادة الشكل التشريحي للقدم ووظيفتها الحيوية (Biomechanics)، مع تقليص المخاطر والمضاعفات التي طالما ارتبطت بالجراحات المفتوحة الكبرى.

الفهم التشريحي والمرضي: ما هي قدم شاركو وكيف تتطور؟
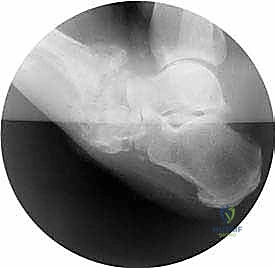
لفهم عبقرية العلاج الذي يقدمه الأستاذ الدكتور محمد هطيف، يجب أولاً أن نفهم طبيعة هذا المرض المدمر. قدم شاركو هي حالة مزمنة ومتقدمة تؤدي إلى تدمير تدريجي للعظام والمفاصل، خاصة في منطقة منتصف القدم (Midfoot) والكاحل (Ankle). إنها تمثل انهياراً ميكانيكياً كاملاً لهيكل القدم المعقد الذي يتكون من 26 عظمة و33 مفصلاً وأكثر من 100 وتر ورباط.
النظريات الطبية وراء تدمير القدم
يتفق المجتمع الطبي العالمي على أن هناك نظريتين رئيسيتين تفسران كيف يدمر مرض شاركو القدم، وغالباً ما تحدثان معاً:
- النظرية العصبية الرضية (Neurotraumatic Theory): بسبب تلف الأعصاب (الاعتلال العصبي الحسي والحركي)، يفقد المريض الإحساس بالألم والحرارة والضغط. علاوة على ذلك، يفقد القدرة على الإحساس بموضع قدمه في الفراغ (Proprioception). نتيجة لذلك، يتعرض المريض لالتواءات وكسور دقيقة متكررة أثناء المشي والوقوف دون أن يشعر بأي ألم تحذيري. يستمر المريض في المشي على قدم مكسورة، مما يؤدي إلى طحن العظام وتدمير المفاصل تدريجياً.
- النظرية العصبية الوعائية (Neurovascular Theory): يؤدي تلف الأعصاب اللاإرادية (Autonomic Neuropathy) إلى فقدان السيطرة على الأوعية الدموية، مما يؤدي إلى توسعها وزيادة تدفق الدم إلى القدم (فرط الدم - Hyperemia). هذا التدفق الزائد ينشط الخلايا الهادمة للعظم (Osteoclasts) بشكل مفرط، مما يؤدي إلى ارتشاف العظم وهشاشة العظام الموضعية (Osteopenia). تصبح العظام ضعيفة كالإسفنج، وعرضة للكسر والانهيار حتى تحت تأثير وزن الجسم الطبيعي دون أي صدمة خارجية.
عندما تتضافر هاتان النظريتان، ينهار قوس القدم الطولي تماماً، وتبرز العظام نحو الأسفل باتجاه الأرض، مما يخلق ما يُعرف طبياً بـ "قدم الكرسي الهزاز" أو "قدم الروكر" (Rocker-bottom Deformity)، حيث يصبح باطن القدم محدباً بدلاً من أن يكون مقعراً. هذا البروز العظمي يضغط بشدة على الجلد من الداخل، مما يؤدي سريعاً إلى تقرحات عميقة لا تلتئم، التهابات بكتيرية تصل إلى العظم (Osteomyelitis)، وتسمم الدم، وهو ما ينتهي غالباً بالبتر إذا لم يتم التدخل الجراحي المتخصص في الوقت المناسب.

مراحل تطور قدم شاركو (تصنيف إيخنهولتز - Eichenholtz Classification)
لا يحدث مرض شاركو بين عشية وضحاها، بل يمر بمراحل سريرية وإشعاعية محددة. يعتمد الأستاذ الدكتور محمد هطيف على التقييم الدقيق لهذه المراحل لتحديد التوقيت المثالي ونوع التدخل الطبي أو الجراحي:
المرحلة 0: المرحلة البادرية (Prodromal Stage)
- الأعراض: تورم مفاجئ، احمرار شديد، وارتفاع في درجة حرارة القدم المصابة مقارنة بالقدم السليمة. قد يشعر المريض بألم خفيف إذا كان لا يزال يحتفظ ببعض الإحساس.
- الأشعة السينية: غالباً ما تكون طبيعية ولا تظهر أي كسور، مما يجعل التشخيص الخاطئ (مثل تشخيص الحالة على أنها التهاب خلوي أو نقرس) أمراً شائعاً للأسف لدى الأطباء غير المتخصصين.
- التشخيص المتقدم: يتطلب الأمر خبرة الأستاذ الدكتور هطيف واستخدام التصوير بالرنين المغناطيسي (MRI) لاكتشاف وذمة نخاع العظم (Bone Marrow Edema) والكسور المجهرية المبكرة.
المرحلة 1: التطور والتفتت (Development / Fragmentation)
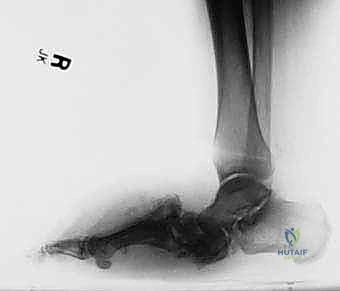
- الأعراض: يزداد التورم والاحمرار بشكل كبير. تبدأ القدم في فقدان شكلها الطبيعي ويصبح الانهيار واضحاً.
- الأشعة السينية: تظهر كسوراً متعددة حول المفاصل، تفتت العظام (Debris)، خلع أو خلع جزئي للمفاصل (Subluxation)، وانهيار واضح لقوس القدم. هذه هي المرحلة الأكثر تدميراً ونشاطاً للمرض.
المرحلة 2: الاندماج (Coalescence)
- الأعراض: يبدأ الاحمرار والتورم والحرارة في التراجع تدريجياً. الجسم يحاول إصلاح الضرر.
- الأشعة السينية: يظهر امتصاص لشظايا العظام الصغيرة، وتبدأ العظام المكسورة بالالتحام العشوائي (غالباً في وضعيات مشوهة وغير طبيعية)، وتتصلب حواف العظام (Sclerosis).
المرحلة 3: إعادة البناء والتوحيد (Reconstruction / Consolidation)
- الأعراض: يختفي الالتهاب تماماً وتعود حرارة القدم لطبيعتها. ومع ذلك، يترك المرض القدم مشوهة بشكل دائم (قدم الكرسي الهزاز)، مما يجعلها عرضة للتقرحات المتكررة بمجرد أن يبدأ المريض في ارتداء الأحذية العادية والمشي.
- الأشعة السينية: استقرار العظام والمفاصل في وضعها المشوه الجديد، مع تكوين عظام جديدة ناضجة، ولكن مع فقدان كامل للميكانيكا الحيوية السليمة للقدم.

الأسباب وعوامل الخطر: من هو المعرض للإصابة؟
الاعتلال العصبي هو العامل المشترك الأساسي في جميع حالات قدم شاركو. وتشمل الأسباب وعوامل الخطر ما يلي:
1. مرض السكري (النوع الأول والثاني): هو السبب الأكثر شيوعاً في جميع أنحاء العالم. السكري غير المنضبط لسنوات طويلة يدمر الأعصاب الطرفية.
2. أمراض النخاع الشوكي: مثل تكهف النخاع (Syringomyelia) أو إصابات الحبل الشوكي.
3. إدمان الكحول المزمن: يؤدي إلى اعتلال عصبي سام.
4. العدوى: مثل الجذام أو الزهري المتأخر (Tabes Dorsalis)، والتي كانت تاريخياً الأسباب الأولى للمرض قبل اكتشاف المضادات الحيوية.
5. الفشل الكلوي المزمن: خاصة المرضى الذين يخضعون لغسيل الكلى، حيث تتسارع لديهم وتيرة تلف الأعصاب وضعف العظام.
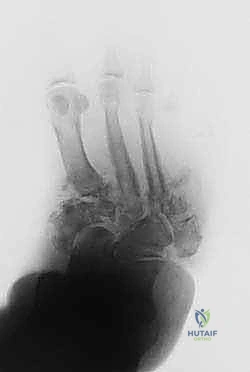
بروتوكول التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
"التشخيص المبكر هو الخط الفاصل بين إنقاذ القدم وبترها". هذه هي القاعدة الذهبية التي يطبقها الأستاذ الدكتور محمد هطيف في عيادته. يتضمن بروتوكول التشخيص الشامل:
- الفحص السريري الدقيق: فحص النبضات، قياس درجة حرارة الجلد (فارق أكثر من درجتين مئويتين بين القدمين ينذر بالخطر)، وتقييم الإحساس باستخدام خيوط مونو-فيلامينت (Monofilament test).
- الأشعة السينية الرقمية (Digital X-rays): لتقييم وضع العظام والمفاصل أثناء الوقوف (Weight-bearing X-rays).
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً ثلاثية الأبعاد للعظام، وهو ضروري جداً للتخطيط الجراحي الدقيق وتحديد أماكن وضع المسامير وتثبيت المفاصل.
- التصوير بالرنين المغناطيسي (MRI): الأداة الأفضل للتمييز بين التهاب العظم والنقي (Osteomyelitis) والتغيرات الناجمة عن قدم شاركو في مراحلها المبكرة.
الخيارات العلاجية: متى نلجأ للعلاج التحفظي ومتى نتدخل جراحياً؟
العلاج يعتمد بشكل أساسي على مرحلة المرض ودرجة التشوه. يوضح الجدول التالي الفروق الأساسية بين النهج التحفظي والجراحي:
جدول 1: مقارنة بين العلاج التحفظي والعلاج الجراحي لقدم شاركو
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي المتقدم (تقنية التصحيح التدريجي) |
|---|---|---|
| المرحلة المستهدفة | المرحلة 0 والمرحلة 1 (المرحلة الحادة والنشطة). | المرحلة 2 والمرحلة 3 (أو المرحلة 1 إذا كان الانهيار مهدداً للأطراف). |
| الأهداف الرئيسية | إيقاف تدمير العظام، تخفيف الالتهاب، منع تطور التشوه، حماية القدم. | تصحيح التشوه، إعادة بناء قوس القدم، تحقيق استقرار دائم للمفاصل، منع التقرحات المستقبلية. |
| الوسائل المستخدمة | قوالب الجبس التلامسية الكاملة (TCC)، أحذية CROW، تفريغ الوزن تماماً (Non-weight bearing). | أجهزة التثبيت الخارجي (External Fixators)، مسامير وشرائح دمج المفاصل (Internal Fixation). |
| المدة الزمنية | من 3 إلى 9 أشهر من تفريغ الوزن وارتداء الجبس. | الجراحة تستغرق ساعات، يليها فترة تأهيل وعلاج طبيعي من 3 إلى 6 أشهر. |
| المخاطر المحتملة | تطور التشوه رغم العلاج، تقرحات بسبب الجبس، ضمور العضلات بسبب عدم الحركة. | مخاطر التخدير، التهاب مكان المسامير (Pin tract infection)، عدم التئام العظام (Non-union). |
| النتائج المتوقعة | استقرار المرض ولكن غالباً مع بقاء القدم مشوهة تتطلب أحذية طبية مخصصة مدى الحياة. | استعادة شكل القدم الطبيعي (Plantigrade foot)، القدرة على ارتداء الأحذية العادية، تقليل خطر التقرحات بنسبة هائلة. |
الثورة الطبية: تقنية التصحيح التدريجي بالحد الأدنى من التدخل الجراحي ودمج المفاصل
عندما تفشل العلاجات التحفظية، أو عندما يراجع المريض العيادة بوضعية متأخرة وتتشوه القدم لدرجة تسبب تقرحات مزمنة والتهابات عظمية، يصبح التدخل الجراحي هو طوق النجاة الوحيد لمنع البتر. وهنا تتجلى براعة الأستاذ الدكتور محمد هطيف.
تعتمد الجراحات التقليدية القديمة على إجراء شقوق جراحية ضخمة لفتح القدم بالكامل، وكسر العظام وإعادة ترتيبها بقوة، ثم تثبيتها بشرائح ومسامير داخلية كبيرة. هذه الطريقة تحمل مخاطر كارثية لمرضى السكري، حيث يكون تدفق الدم ضعيفاً والجلد رقيقاً، مما يؤدي غالباً إلى فشل التئام الجروح والتهابات مميتة تنتهي بالبتر.
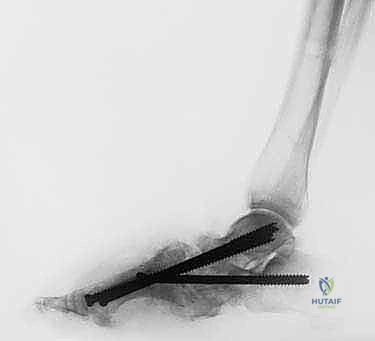
لذلك، أدخل الأستاذ الدكتور هطيف تقنية "التصحيح التدريجي بالحد الأدنى من التدخل الجراحي (Minimally Invasive Surgery - MIS) باستخدام التثبيت الخارجي، يليه دمج المفاصل (Arthrodesis)".
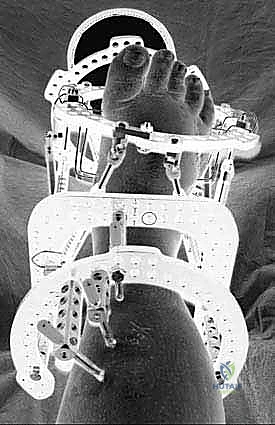
ما هو التثبيت الخارجي (External Fixation)؟
هو جهاز هندسي طبي متطور (مثل جهاز إليزاروف الإطار الدائري Ilizarov Apparatus أو إطار تايلور المكاني TSF) يتم تثبيته خارج القدم والساق، ويتصل بالعظام من خلال أسلاك ومسامير دقيقة جداً تخترق الجلد عبر ثقوب صغيرة لا تتجاوز ملليمترات، دون الحاجة لشقوق جراحية كبيرة.
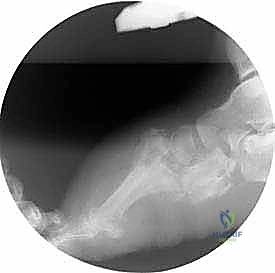
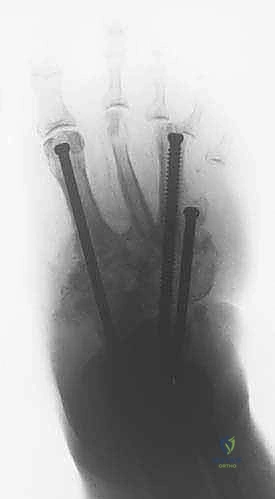
خطوات العملية الجراحية بالتفصيل:
- التخطيط الهندسي ثلاثي الأبعاد: قبل الجراحة، يقوم الدكتور هطيف بدراسة صور الأشعة المقطعية وتحديد زوايا التشوه بدقة هندسية متناهية، وبرمجة خطة التصحيح.
- الحد الأدنى من التدخل الجراحي (MIS): تحت التخدير المناسب، يتم إدخال أسلاك التثبيت الدقيقة عبر الجلد إلى العظام المحددة دون إحداث أضرار بالأنسجة الرخوة أو إعاقة الدورة الدموية الحساسة للقدم السكرية.
- إجراء قطع عظمي دقيق (Osteotomy): إذا لزم الأمر، يتم عمل شقوق صغيرة جداً لقطع العظام المشوهة وإعادة توجيهها، وذلك باستخدام أدوات جراحية دقيقة تحت توجيه الأشعة السينية المباشرة في غرفة العمليات (C-arm).
- التصحيح الميكانيكي التدريجي: لا يتم تصحيح التشوه المعقد في يوم واحد. بدلاً من ذلك، يتم ضبط جهاز التثبيت الخارجي ليقوم بسحب وتصحيح العظام تدريجياً (بمعدل 1 ملم يومياً). هذا التصحيح البطيء يسمح للأعصاب والأوعية الدموية والجلد بالتمدد والتأقلم دون أن تتمزق، وهو سر نجاح هذه التقنية.
- دمج المفاصل (Arthrodesis): بمجرد وصول القدم إلى الشكل التشريحي الصحيح (استعادة القوس الطولي واستقامة الكاحل)، يتم دمج (تلحيم) المفاصل التالفة باستخدام مسامير داخلية متطورة تضمن عدم عودة التشوه في المستقبل. يتم إزالة الغضاريف التالفة ووضع طعوم عظمية (Bone Grafts) لتحفيز التحام العظام ككتلة واحدة صلبة.
- مرحلة التصلب (Consolidation): يُترك الإطار الخارجي لفترة حتى تندمج العظام وتصبح صلبة قادرة على تحمل وزن الجسم.

جدول 2: الجراحة التقليدية المفتوحة مقابل تقنية التصحيح التدريجي (MIS)
| معيار المقارنة | الجراحة التقليدية المفتوحة | التصحيح التدريجي بالحد الأدنى من التدخل (د. هطيف) |
|---|---|---|
| حجم الشق الجراحي | شقوق كبيرة جداً (10-20 سم). | ثقوب دقيقة لأسلاك التثبيت وشقوق صغيرة جداً. |
| تلف الأنسجة الرخوة | مرتفع جداً، مما يهدد حيوية الجلد. | شبه معدوم، يحافظ على التروية الدموية للقدم. |
| خطر الالتهابات والعدوى | عالي جداً (خاصة لمرضى السكري). | منخفض جداً. |
| القدرة على تصحيح التشوهات الشديدة | محدودة، قد تتطلب استئصال أجزاء كبيرة من العظم. | فائقة، يمكن تصحيح أعقد التشوهات ثلاثية الأبعاد تدريجياً. |
| فترة بقاء المريض في المستشفى | طويلة. | قصيرة (غالباً يعود للمنزل خلال أيام قليلة). |
| السماح بتحميل الوزن | ممنوع تماماً لفترات طويلة جداً. | يمكن السماح بتحميل وزن جزئي مبكر بفضل صلابة الإطار الخارجي. |
لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول والأفضل في اليمن؟ (E-E-A-T)
عندما يتعلق الأمر بإنقاذ طرف من البتر، فإن اختيار الجراح هو القرار الأهم في حياة المريض. الأستاذ الدكتور محمد هطيف لا يمثل فقط قمة الهرم الأكاديمي كأستاذ لجراحة العظام والمفاصل في جامعة صنعاء، بل يجسد الخبرة السريرية والمهارة الجراحية الفائقة.
- خبرة تتجاوز العقدين: أكثر من 20 عاماً من التعامل مع أعقد حالات الإصابات، الكسور غير الملتئمة، تشوهات العظام، والقدم السكرية.
- استخدام أحدث التقنيات العالمية: عيادة الدكتور هطيف مجهزة بأحدث التقنيات، وهو رائد في استخدام الجراحات المجهرية (Microsurgery)، مناظير المفاصل بدقة 4K، والمفاصل الصناعية المتقدمة (Arthroplasty).
- الأمانة الطبية الصارمة: يُعرف الأستاذ الدكتور هطيف بأمانته الطبية المطلقة. لا يتم اللجوء إلى الجراحة إلا إذا كانت هي الخيار الأمثل والضروري لحالة المريض، مع تقديم شرح شفاف ومفصل للمريض وعائلته حول الخطة العلاجية ونسب النجاح.
- النهج الشامل والمتعدد التخصصات: يتعاون الدكتور هطيف مع أطباء الغدد الصماء، أطباء الأوعية الدموية، وأخصائيي العلاج الطبيعي
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
