الخلاصة الطبية الشاملة: تخلّق العظم الناقص (Osteogenesis Imperfecta)، والذي يُعرف شعبياً وطبياً بمرض "العظام الزجاجية"، هو اضطراب وراثي جيني معقد يتسبب في نقص أو تشوه في الكولاجين من النوع الأول، مما يؤدي إلى هشاشة عظام شديدة، كسور متكررة لأتفه الأسباب، وتشوهات قاسية ومؤلمة في العظام الطويلة (مثل عظم الفخذ وعظم القصبة). في الماضي، كان هؤلاء الأطفال محكومين بالجلوس في الكراسي المتحركة، ولكن بفضل التطور المذهل في جراحة عظام الأطفال، برزت تقنية بضع العظم المتعدد عبر الجلد (Percutaneous Osteotomy) وتثبيت العظام باستخدام المسامير التلسكوبية القابلة للتمدد (Fassier-Duval) كطوق نجاة حقيقي.
تعمل هذه التقنية الجراحية الثورية على تصحيح التشوهات بدقة متناهية، تقليل الألم المستمر، وتحسين الوظيفة الحركية للعظام الطويلة لدى الأطفال بشكل جذري. وما يميزها هو الحد الأدنى من التدخل الجراحي (Minimally Invasive)، مما يقلل النزيف والمضاعفات، والأهم من ذلك: يسمح المسمار التلسكوبي بالنمو والتمدد مع عظم الطفل الطبيعي، مما يقلل الحاجة لعمليات جراحية متكررة مستقبلاً.

مرحباً بكم في الدليل الطبي الأقوى والأكثر شمولية في العالم العربي حول علاج تشوهات العظام الطويلة لمرضى العظام الزجاجية. يواجه الأطفال المصابون بهذا المرض تحديات يومية هائلة؛ فالعناق البسيط أو السقوط الخفيف قد يؤدي إلى كسر مركب. هذه الحالة الوراثية لا تدمر الهيكل العظمي فحسب، بل تترك ندوباً نفسية عميقة، وتعيق قدرة الطفل على المشي، اللعب، والاندماج في المجتمع.
الأستاذ الدكتور محمد هطيف: المرجعية الأولى لجراحة عظام الأطفال في اليمن
عندما يتعلق الأمر بالتدخلات الجراحية المعقدة والدقيقة مثل علاج تخلّق العظم الناقص وتقويم العظام الطويلة باستخدام المسامير التلسكوبية، فإن اختيار الجراح يمثل الفارق الجوهري بين النجاح الباهر والشفاء التام، وبين المضاعفات المستمرة والعمليات الفاشلة.
في العاصمة اليمنية صنعاء، وبقيادة الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء، يجد المرضى الملاذ الآمن والخبرة العالمية. يُعتبر البروفيسور هطيف الخبير الأول والمرجعية الطبية الأعلى في اليمن في هذا التخصص الدقيق.
لماذا يُعد الأستاذ الدكتور محمد هطيف الخيار الأول؟
* خبرة تتجاوز 20 عاماً: تاريخ طويل من العمليات الجراحية الناجحة والمعقدة في تقويم تشوهات الأطفال.
* الدرجة العلمية الأرفع: أستاذ (بروفيسور) في جامعة صنعاء، مما يعكس التزامه بالبحث العلمي وتدريب الأجيال الجديدة من الأطباء.
* التقنيات الحديثة: ريادة في استخدام أحدث التقنيات العالمية مثل الجراحة الميكروسكوبية (Microsurgery)، مناظير المفاصل بتقنية 4K، والمفاصل الصناعية المتقدمة.
* الأمانة الطبية الصارمة: يُعرف الدكتور هطيف بصدقه وشفافيته التامة مع المرضى، حيث يضع مصلحة الطفل فوق كل اعتبار، ولا يوصي بالجراحة إلا إذا كانت هي الحل الأمثل والمؤكد لتحسين جودة حياة المريض.
نظرة تشريحية ومرضية: ما هو تخلّق العظم الناقص (Osteogenesis Imperfecta)؟
لفهم كيفية عمل الجراحة، يجب أولاً فهم طبيعة المرض. العظام الطبيعية ليست مجرد هياكل صلبة من الكالسيوم، بل هي نسيج حي يتكون من شبكة قوية من بروتين يُسمى "الكولاجين من النوع الأول" (Type I Collagen)، والذي يعمل كحديد التسليح داخل الخرسانة. الكالسيوم يمنح العظم صلابته، بينما يمنحه الكولاجين مرونته وقوته على تحمل الصدمات.
في الأطفال المصابين بتخلّق العظم الناقص، توجد طفرة جينية تمنع الجسم من إنتاج كمية كافية من الكولاجين، أو تجعله ينتج كولاجيناً مشوهاً وضعيفاً. النتيجة؟ عظام تشبه الزجاج؛ قاسية ربما، لكنها هشة جداً وتتحطم تحت أقل ضغط.
كيف تتشوه العظام الطويلة؟
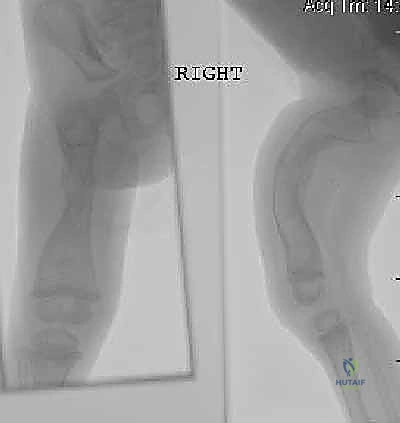
العظام الطويلة (عظم الفخذ Femur وعظم القصبة Tibia) هي التي تحمل وزن الجسم. مع تكرار الكسور الدقيقة (Micro-fractures) والكسور الكبيرة، ومع محاولة العظم للشفاء في وضعيات غير صحيحة، يبدأ العظم بالانحناء والتقوس (Bowing). هذا التقوس يغير من الميكانيكا الحيوية للمفاصل (الركبة والحوض)، مما يجعل الطفل غير قادر على الوقوف أو المشي، ويزيد من احتمالية حدوث كسور جديدة في حلقة مفرغة من الألم والإعاقة.

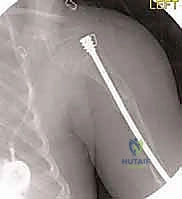
الأسباب العميقة والأعراض الشاملة
كما ذكرنا، السبب جذري وراثي. ينتقل المرض غالباً بنمط صبغي جسدي سائد (Autosomal Dominant)، مما يعني أن وراثة جين واحد معيب من أحد الوالدين تكفي لإصابة الطفل، رغم أن بعض الحالات تحدث كطفرات جينية جديدة (De novo mutations).
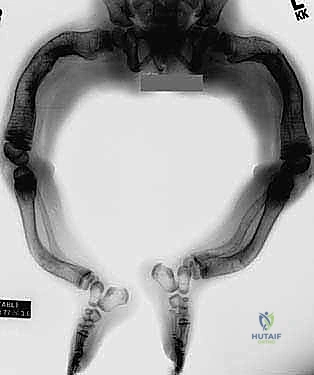
الأعراض الشائعة لتخلّق العظم الناقص:
لا يقتصر المرض على العظام، بل يمتد ليشمل أنسجة أخرى تحتوي على الكولاجين.
1. كسور متكررة: تحدث نتيجة صدمات خفيفة جداً أو حتى بدون سبب واضح.
2. تشوه وتقوس العظام: خاصة في الأطراف السفلية والعمود الفقري (الجنف Scoliosis).
3. تغير لون صلبة العين (Blue Sclera): يميل بياض العين إلى اللون الأزرق أو الرمادي بسبب رقة الأنسجة التي تظهر الأوعية الدموية تحتها.
4. فقدان السمع المبكر: يبدأ غالباً في أواخر مرحلة الطفولة أو أوائل البلوغ بسبب تصلب عظيمات الأذن الوسطى.
5. ضعف الأسنان (Dentinogenesis Imperfecta): أسنان هشة، متغيرة اللون، وعرضة للتساقط والتسوس.
6. رخاوة المفاصل وضعف العضلات.
7. قصر القامة الشديد: نتيجة الكسور المتكررة وتشوه العمود الفقري.
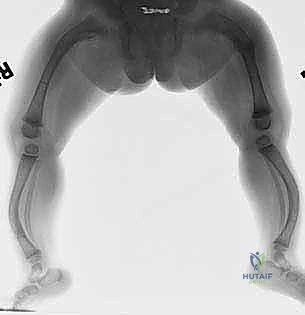
جدول (1): تصنيف شدة تخلّق العظم الناقص (أنواع OI)
| النوع (Type) | مستوى الشدة | الخصائص السريرية والأعراض المميزة | احتمالية الحاجة لجراحة المسامير التلسكوبية |
|---|---|---|---|
| النوع الأول (I) | خفيف (Mild) | كسور قليلة، صلبة عين زرقاء، قامة طبيعية تقريباً، تشوهات عظمية نادرة. | منخفضة (غالباً علاج تحفظي). |
| النوع الثاني (II) | مميت (Lethal) | كسور متعددة داخل الرحم، تشوهات شديدة جداً، الوفاة غالباً عند أو بعد الولادة بفترة قصيرة. | غير قابلة للتطبيق. |
| النوع الثالث (III) | شديد (Severe) | كسور متكررة جداً منذ الولادة، تقوس شديد في الأطراف، قصر قامة حاد، صلبة عين طبيعية أو متغيرة. | حتمية (أساسية لتمكين الطفل من الجلوس/المشي). |
| النوع الرابع (IV) | متوسط (Moderate) | تشوهات متوسطة إلى شديدة، كسور متكررة، قصر قامة، استجابة ممتازة للعلاج الجراحي. | عالية جداً. |
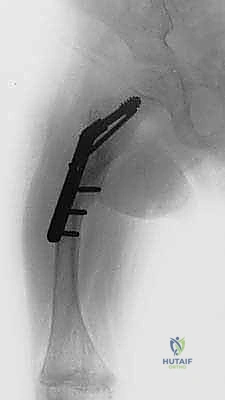

الخيارات العلاجية: بين العلاج التحفظي والتدخل الجراحي
علاج مرض العظام الزجاجية يتطلب فريقاً طبياً متكاملاً (طبيب غدد صماء، جراح عظام، أخصائي علاج طبيعي). الهدف من العلاج ليس "الشفاء" من المرض الجيني، بل إدارة المرض، تقليل الكسور، تصحيح التشوهات، ومنح الطفل استقلالية حركية.
1. العلاج التحفظي (الدوائي والطبيعي)
يعتمد بشكل أساسي على أدوية البايفوسفونيت (Bisphosphonates)، مثل الباميدرونات (Pamidronate) أو حمض الزوليدرونيك (Zoledronic acid). تعطى هذه الأدوية عن طريق الوريد، وتعمل على تثبيط الخلايا الهادمة للعظم (Osteoclasts)، مما يزيد من كثافة العظم ويقلل من معدل الكسور ويخفف آلام العظام بشكل سحري. بالإضافة إلى ذلك، يلعب العلاج الطبيعي المائي (Hydrotherapy) دوراً مهماً في تقوية العضلات دون وضع حمل زائد على العظام.
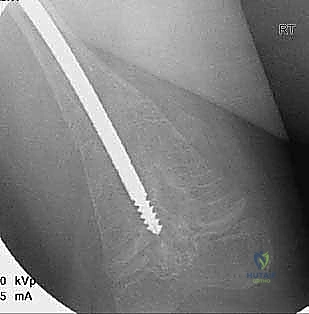
2. التدخل الجراحي (متى يكون ضرورياً؟)
على الرغم من فعالية الأدوية في زيادة كثافة العظام، إلا أنها لا تستطيع تصحيح العظام التي تقوست بالفعل. عندما يصل تقوس عظم الفخذ أو القصبة إلى درجة تمنع الطفل من المشي، أو تجعل العظم ينكسر مراراً وتكراراً في نفس النقطة (بسبب الإجهاد الميكانيكي الخاطئ)، يصبح التدخل الجراحي بقيادة خبير مثل الأستاذ الدكتور محمد هطيف أمراً لا مفر منه.
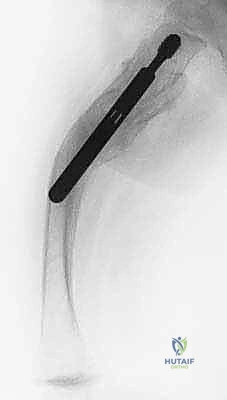
جدول (2): مقارنة بين تقنيات الجراحة القديمة والتقنية الحديثة (فاسييه-دوفال)
| وجه المقارنة | الجراحات التقليدية (الشرائح والمسامير الثابتة) | تقنية بضع العظم عبر الجلد + مسامير (فاسييه-دوفال) |
|---|---|---|
| حجم الشق الجراحي | فتح جراحي كبير على طول العظم (Open Surgery). | ثقوب صغيرة جداً عبر الجلد (Minimally Invasive). |
| النزيف ومخاطر العدوى | عالية نسبياً بسبب كشف العظم والأنسجة. | منخفضة جداً، أمان عالي للطفل. |
| التكيف مع نمو الطفل | المسامير الثابتة لا تنمو. العظم يطول ويتجاوز المسمار، مما يؤدي لكسور جديدة في الأطراف. | المسمار "تلسكوبي" يتمدد وينمو مع استطالة عظم الطفل. |
| الحاجة لعمليات متكررة | يحتاج الطفل لعملية كل سنتين لتغيير المسمار القصير. | قد يستمر المسمار لسنوات عديدة دون الحاجة لتغييره. |
| سرعة التعافي | بطيئة، ألم شديد بعد الجراحة. | سريعة جداً، ألم أقل بكثير، عودة أسرع للعلاج الطبيعي. |
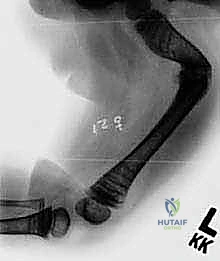

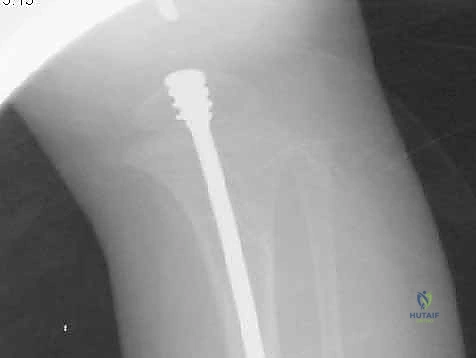
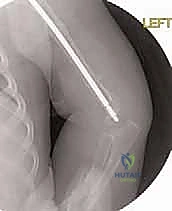
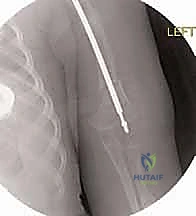
التقنية الجراحية الثورية: بضع العظم عبر الجلد والمسامير التلسكوبية (Fassier-Duval)
تُعد هذه التقنية المعيار الذهبي (Gold Standard) عالمياً في الوقت الحالي. تتكون من شقين أساسيين:
أولاً: بضع العظم المتعدد عبر الجلد (Multiple Percutaneous Osteotomies):
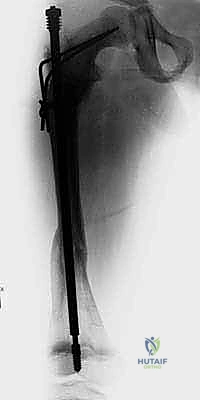
بدلاً من شق الفخذ بالكامل لكسر العظم المعوج وتعديله (ما يُعرف بتقنية صوفيل القديمة Sofield-Millar)، يقوم الأستاذ الدكتور محمد هطيف بإجراء فتحات صغيرة جداً (لا تتعدى السنتيمترات) في الجلد. باستخدام أدوات دقيقة جداً وجهاز الأشعة المرئي (C-arm)، يتم قص العظم المتقوس من الداخل في عدة نقاط استراتيجية. هذا يحول العظم المتقوس إلى عدة قطع مستقيمة يمكن ترتيبها على خط واحد كحبات المسبحة.
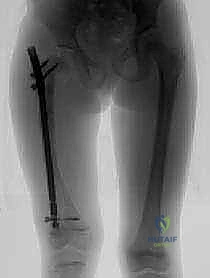
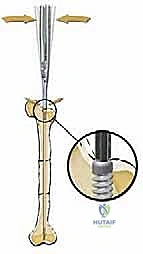
ثانياً: المسمار التلسكوبي (Fassier-Duval Telescopic Nail):
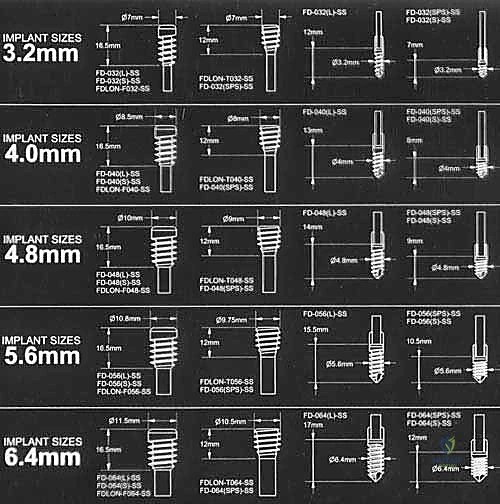
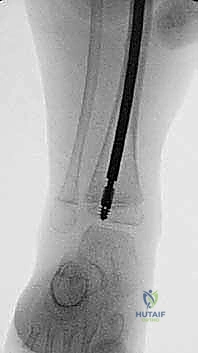
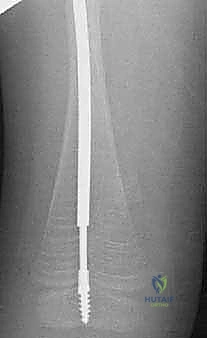
هو مسمار نخاعي ذكي يتكون من جزئين (جزء ذكر وجزء أنثى) يتداخلان مع بعضهما البعض مثل "التلسكوب" أو "قرن الاستشعار" القديم. يتم تثبيت الطرف العلوي للمسمار في الجزء العلوي من العظم (قرب مفصل الورك)، والطرف السفلي في الجزء السفلي (قرب الركبة) عند مراكز النمو (Epiphysis). عندما ينمو عظم الطفل ويطول، ينزلق الجزء الذكري داخل الجزء الأنثوي ليتمدد المسمار ويواكب طول العظم الجديد، مما يوفر دعامة داخلية مستمرة تحمي العظم من التقوس والكسر لسنوات.

خطوات العملية الجراحية بالتفصيل (Step-by-Step Guide)
إجراء هذه الجراحة يتطلب مهارة استثنائية وتخطيطاً دقيقاً. هكذا تتم العملية تحت إشراف البروفيسور محمد هطيف وفريقه الطبي المتخصص:
1. التخطيط المسبق للعملية (Pre-operative Planning)
يتم أخذ صور أشعة سينية دقيقة لكامل الطرف السفلي. يتم قياس زوايا التقوس بدقة هندسية، وتحديد الأماكن الدقيقة التي سيتم فيها بضع (قص) العظم. كما يتم قياس قطر القناة النخاعية لاختيار حجم المسمار التلسكوبي المناسب.
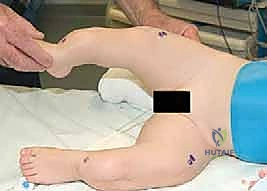
2. التخدير المتخصص
أطفال العظام الزجاجية يحتاجون لعناية تخديرية فائقة. أطباء التخدير في فريق الدكتور هطيف مدربون على التعامل مع هؤلاء الأطفال، حيث يتم تجنب أي حركات عنيفة للرقبة أو الأطراف أثناء نقل الطفل أو تنبيبه (وضع أنبوب التنفس) لتجنب أي كسور عرضية.

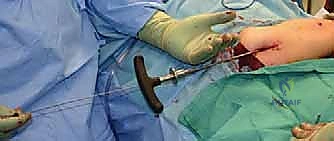
3. إدخال السلك الدليلي (Guide Wire)
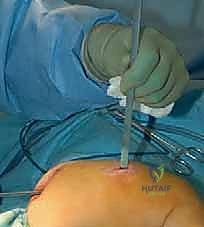
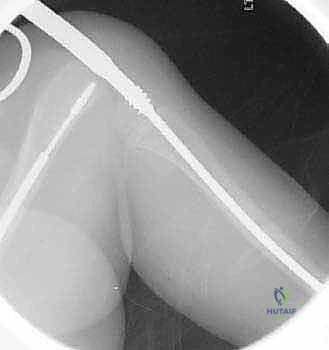
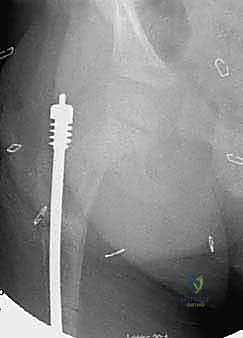
تحت التوجيه المستمر بجهاز الأشعة السينية (Fluoroscopy)، يتم عمل شق صغير جداً وإدخال سلك معدني رفيع داخل القناة النخاعية للعظم ليكون بمثابة الدليل للمسار الصحيح.
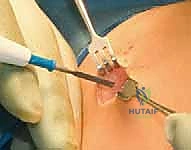
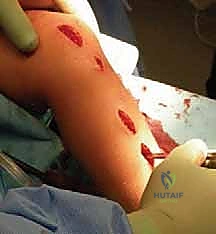
4. بضع العظم عبر الجلد (Osteotomies)
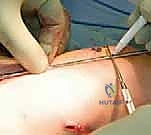
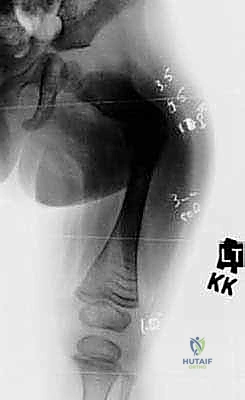
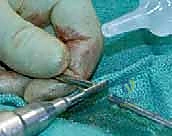
عندما يواجه السلك الدليلي منطقة التقوس ولا يستطيع المرور، يقوم الدكتور هطيف بعمل شق جلدي صغير (حوالي 1-2 سم) في تلك النقطة. باستخدام إزميل دقيق جداً (Osteotome) أو منشار صغير، يتم قص العظم. يتم تكرار هذه الخطوة في كل نقطة انحناء (قد يحتاج العظم إلى 2 إلى 4 قصات ليصبح مستقيماً).
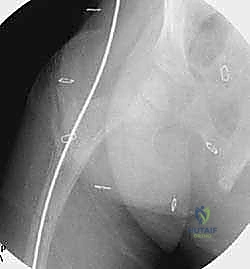
5. توسيع القناة النخاعية (Reaming)
نظراً لأن عظام هؤلاء الأطفال غالباً ما تكون ضيقة جداً أو مشوهة من الداخل، يتم استخدام موسعات مرنة (Flexible Reamers) لتوسيع القناة النخاعية بلطف شديد لتتسع للمسمار التلسكوبي.
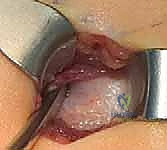
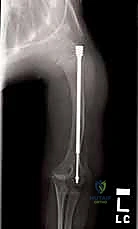
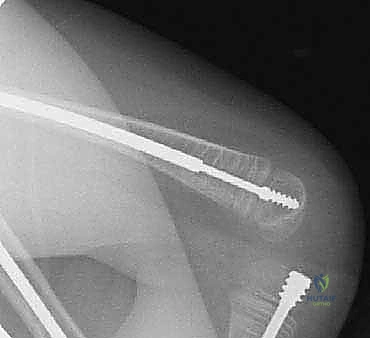
6. إدخال المسمار التلسكوبي (Fassier-Duval Insertion)
يتم إدخال المسمار عبر القناة النخاعية التي تم استعدالها. يتم تثبيت الجزء الأنثوي في مركز النمو العلوي (Proximal Epiphysis)، بينما يُدفع الجزء الذكري ليعبر كل قطع العظم حتى يصل ويثبت في مركز النمو السفلي (Distal Epiphysis).

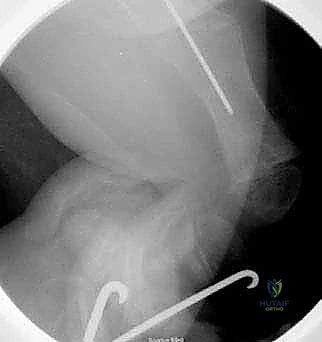
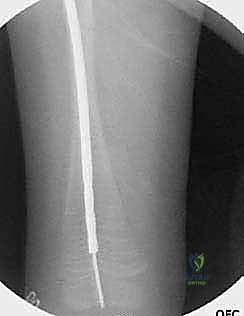
7. التأكد من الثبات والإغلاق
يتأكد الجراح من أن العظم أصبح مستقيماً تماماً وأن المسمار يعمل بكفاءة ومثبت جيداً في الأطراف. بعد ذلك، يتم إغلاق الشقوق الصغيرة بغرز تجميلية تذوب

آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
