الخلاصة الطبية: عرق النسا هو ألم حاد يمتد على طول المسار العصبي الوركي، من أسفل الظهر عبر الأرداف والساق، وينتج غالبًا عن انضغاط العصب بسبب انزلاق غضروفي أو تضيق. يتجلى بألم خدر ووخز وضعف عضلي، ويتطلب علاجه تحديد السبب بدقة، بدءًا بالراحة والعلاج الطبيعي وصولاً للجراحة في الحالات الشديدة.
1. مقدمة شاملة حول عرق النسا
يُعد عرق النسا، المعروف طبيًا باسم "الاعتلال العصبي الوركي"، حالة شائعة ومؤلمة تؤثر على شريحة واسعة من السكان حول العالم، وتتسبب في معاناة كبيرة للمرضى في اليمن، بما في ذلك العاصمة صنعاء. إنه ليس مرضًا بحد ذاته، بل هو عرض يشير إلى وجود مشكلة كامنة تضغط على العصب الوركي، وهو أطول وأسمك عصب في جسم الإنسان. يمتد هذا العصب الحيوي من أسفل الظهر، مرورًا بالأرداف، ثم يتفرع إلى أسفل الساقين وصولًا إلى القدمين. عندما يتعرض هذا العصب للضغط أو الالتهاب أو التلف في أي نقطة على طول مساره، تظهر مجموعة من الأعراض المميزة التي تُعرف مجتمعة باسم عرق النسا.
تتراوح شدة الألم المصاحب لعرق النسا من مجرد إحساس خفيف بالوخز أو الخدر إلى ألم حارق وشديد يمكن أن يعيق الأنشطة اليومية بشكل كامل. يمكن أن يظهر الألم فجأة أو يتطور تدريجيًا بمرور الوقت، وقد يتفاقم مع بعض الحركات مثل السعال أو العطس أو الجلوس لفترات طويلة. يؤثر عرق النسا بشكل خاص على البالغين في منتصف العمر وكبار السن، ولكنه يمكن أن يصيب أي شخص في أي عمر، خاصة أولئك الذين يمارسون أعمالًا تتطلب رفع الأثقال أو الجلوس لفترات طويلة أو التعرض لإصابات الظهر. إن فهم هذه الحالة المعقدة أمر بالغ الأهمية، ليس فقط لتخفيف الألم الفوري، ولكن أيضًا لمنع تفاقم المشكلة وتجنب المضاعفات طويلة الأمد التي قد تؤثر سلبًا على جودة حياة المريض.
تكمن أهمية التشخيص المبكر لعرق النسا في قدرته على تحديد السبب الجذري للألم بدقة، مما يسمح بوضع خطة علاجية مخصصة وفعالة قبل أن تتطور الحالة إلى مرحلة تتطلب تدخلات أكثر تعقيدًا. فالتأخر في التشخيص والعلاج يمكن أن يؤدي إلى تفاقم الضرر العصبي، مما قد ينتج عنه ضعف عضلي دائم، أو فقدان الإحساس، أو حتى مشاكل في التحكم في المثانة والأمعاء في الحالات الشديدة والنادرة. في صنعاء، يبرز الأستاذ الدكتور محمد هطيف كمرجع رائد في مجال جراحة العظام والعمود الفقري، حيث يقدم خبرته الواسعة ومعرفته المتعمقة في تشخيص وعلاج حالات عرق النسا باستخدام أحدث التقنيات والأساليب العلاجية المتاحة. إن نهجه الشامل والمبني على الأدلة يضمن للمرضى الحصول على أفضل رعاية ممكنة، بدءًا من التقييم الدقيق وصولًا إلى خطة التعافي المصممة خصيصًا لتلبية احتياجات كل فرد، بهدف استعادة الحركة الطبيعية وتخفيف الألم وتحسين جودة الحياة بشكل عام.
2. التشريح المبسط لفهم المشكلة
لفهم طبيعة عرق النسا وكيفية تأثيره على الجسم، من الضروري إلقاء نظرة مبسطة على التشريح البشري المتعلق بالعمود الفقري، الحوض، والأطراف السفلية، مع التركيز بشكل خاص على العصب الوركي ومحيطه. العمود الفقري هو الهيكل المحوري الذي يدعم الجسم ويحمي الحبل الشوكي، ويتكون من سلسلة من العظام تسمى الفقرات. في منطقة أسفل الظهر، توجد الفقرات القطنية (L1-L5) والفقرات العجزية (S1-S5) التي تندمج لتشكل عظم العجز. بين كل فقرة وأخرى، توجد أقراص غضروفية مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري. هذه الأقراص تتكون من حلقة خارجية قوية (الحلقة الليفية) ومركز هلامي ناعم (النواة اللبية).
من الحبل الشوكي، تخرج جذور الأعصاب الشوكية من خلال فتحات صغيرة بين الفقرات، وتتجمع هذه الجذور لتشكل الأعصاب الطرفية. العصب الوركي هو أكبر هذه الأعصاب، ويتكون من اتحاد جذور الأعصاب الشوكية التي تخرج من الفقرات القطنية السفلية (L4، L5) والفقرات العجزية (S1، S2، S3). بعد خروجه من العمود الفقري، يمر العصب الوركي عبر منطقة الأرداف، عادةً تحت عضلة الكمثري (Piriformis muscle)، ثم يمتد إلى الجزء الخلفي من الفخذ، حيث يتفرع إلى عصبين رئيسيين: العصب الشظوي المشترك والعصب الظنبوبي. هذه الفروع بدورها تتفرع لتغذي عضلات الساق والقدم وتوفر الإحساس للجلد في هذه المناطق.
تُعد المفاصل الرئيسية في هذه المنطقة حيوية أيضًا. فبالإضافة إلى المفاصل بين الفقرات نفسها، هناك المفصل العجزي الحرقفي الذي يربط العمود الفقري بالحوض، والذي يمكن أن يكون مصدرًا لألم عرق النسا في بعض الحالات. كما أن عضلات الأرداف والفخذين تلعب دورًا هامًا؛ فعلى سبيل المثال، يمكن أن تتسبب تشنجات أو التهابات في عضلة الكمثري في الضغط المباشر على العصب الوركي أثناء مروره من تحتها، وهي حالة تُعرف بمتلازمة الكمثري. إن أي خلل في هذه الهياكل التشريحية – سواء كان انزلاقًا غضروفيًا يضغط على جذر العصب، أو تضيقًا في القناة الشوكية، أو التهابًا في المفاصل، أو تشنجًا عضليًا – يمكن أن يؤدي إلى تهيج العصب الوركي وظهور أعراض عرق النسا. فهم هذا المسار التشريحي المعقد يساعد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تحديد نقطة الضغط بدقة وتوجيه العلاج نحو السبب الجذري للمشكلة، مما يضمن نتائج علاجية أفضل للمرضى.
3. الأسباب وعوامل الخطر
تتعدد الأسباب الكامنة وراء الإصابة بعرق النسا، وتتراوح من المشاكل الهيكلية في العمود الفقري إلى العوامل المتعلقة بنمط الحياة. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتشخيص المبكر والعلاج الفعال. السبب الأكثر شيوعًا لعرق النسا هو الانزلاق الغضروفي (Herniated Disc)، حيث يبرز الجزء الهلامي الداخلي للقرص الفقري عبر الحلقة الخارجية الضعيفة، مما يضغط مباشرة على جذر العصب الوركي القريب. يمكن أن يحدث هذا الانزلاق نتيجة لرفع الأثقال بطريقة خاطئة، أو حركات مفاجئة، أو ببساطة نتيجة للتآكل الطبيعي المرتبط بالتقدم في العمر.
سبب آخر مهم هو تضيق القناة الشوكية (Spinal Stenosis)، وهي حالة تتميز بضيق المساحات داخل العمود الفقري، مما يضغط على الحبل الشوكي والأعصاب التي تمر عبره. غالبًا ما يحدث هذا التضيق بسبب التغيرات التنكسية المرتبطة بالعمر، مثل نمو النتوءات العظمية (Osteophytes) أو سماكة الأربطة. بالإضافة إلى ذلك، يمكن أن يؤدي الانزلاق الفقاري (Spondylolisthesis)، حيث تنزلق فقرة واحدة للأمام فوق الفقرة التي تحتها، إلى انضغاط العصب الوركي. متلازمة الكمثري (Piriformis Syndrome) هي سبب أقل شيوعًا ولكنها مهمة، حيث تتشنج عضلة الكمثري الموجودة في الأرداف وتضغط على العصب الوركي الذي يمر من تحتها أو خلالها. يمكن أن تحدث هذه المتلازمة بسبب إصابة أو إجهاد متكرر أو حتى الجلوس لفترات طويلة على سطح صلب.
تتضمن الأسباب الأخرى الأورام الشوكية التي قد تضغط على الأعصاب، والالتهابات، وإصابات العمود الفقري الناتجة عن حوادث أو سقوط. في بعض الحالات، يمكن أن تسبب حالات مثل السكري (الاعتلال العصبي السكري) تلفًا للأعصاب الطرفية، مما يجعلها أكثر عرضة للضغط والالتهاب، وبالتالي يزيد من خطر الإصابة بأعراض مشابهة لعرق النسا. يُعد تحديد السبب الدقيق لعرق النسا أمرًا بالغ الأهمية لتوجيه خطة العلاج، وهو ما يتخصص فيه الأستاذ الدكتور محمد هطيف في صنعاء، حيث يستخدم تقنيات تشخيصية متقدمة لتحديد مصدر المشكلة بدقة.
عوامل الخطر التي تزيد من احتمالية الإصابة بعرق النسا:
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| السمنة وزيادة الوزن: تزيد من الضغط على العمود الفقري والأقراص. | العمر: تزداد احتمالية الإصابة مع التقدم في العمر بسبب التغيرات التنكسية. |
| المهن التي تتطلب جهدًا بدنيًا: رفع الأثقال، الانحناء المتكرر، أو الجلوس لفترات طويلة. | الجنس: لا يوجد فرق كبير، لكن بعض الدراسات تشير إلى زيادة طفيفة لدى الذكور. |
| الجلوس لفترات طويلة: يضع ضغطًا كبيرًا على أسفل الظهر، خاصة مع الوضعيات الخاطئة. | التاريخ العائلي: قد يكون هناك استعداد وراثي لمشاكل العمود الفقري. |
| قلة النشاط البدني: ضعف عضلات الظهر والبطن يقلل من دعم العمود الفقري. | الإصابات السابقة: حوادث الظهر أو الإصابات القديمة تزيد من المخاطر. |
| التدخين: يقلل من تدفق الدم إلى الأقراص الفقرية، مما يسرع من تدهورها. | بعض الأمراض المزمنة: مثل التهاب المفاصل الروماتويدي أو السكري. |
| الوضعية السيئة: الجلوس أو الوقوف أو النوم بوضعيات غير صحيحة. | التشوهات الخلقية في العمود الفقري: مثل الجنف أو الحداب. |
| عدم استخدام تقنيات الرفع الصحيحة: عند رفع الأشياء الثقيلة. |
4. الأعراض والعلامات التحذيرية
تتنوع أعراض عرق النسا بشكل كبير من شخص لآخر، وتعتمد شدتها وموقعها على مكان ودرجة الضغط على العصب الوركي. ومع ذلك، هناك مجموعة من الأعراض المميزة التي تشير عادةً إلى هذه الحالة. العرض الأساسي والأكثر شيوعًا هو الألم الذي يمتد على طول مسار العصب الوركي. يبدأ هذا الألم عادةً في أسفل الظهر، ثم ينتشر إلى الأرداف، ويمتد إلى الجزء الخلفي من الفخذ، وقد يصل إلى الساق والقدم. يمكن أن يكون الألم حادًا ومفاجئًا، أو حارقًا، أو يشبه الصدمة الكهربائية، أو مجرد خدر ووخز مزعج. في بعض الأحيان، قد يشعر المريض بألم شديد لدرجة أنه يجد صعوبة في المشي أو الوقوف أو حتى الجلوس بشكل مريح.
في الحياة اليومية، قد يلاحظ المريض تفاقم الألم عند القيام بأنشطة معينة. على سبيل المثال، قد يزداد الألم سوءًا عند الجلوس لفترات طويلة، خاصة على الأسطح الصلبة، مما يجعل العمل المكتبي أو القيادة لمسافات طويلة أمرًا لا يطاق. كما أن السعال أو العطس أو الضحك يمكن أن يزيد من الضغط داخل البطن والعمود الفقري، مما يؤدي إلى تفاقم الألم بشكل مفاجئ. قد يجد بعض المرضى صعوبة في الانحناء أو رفع الأشياء، وحتى أبسط الحركات مثل ربط الحذاء يمكن أن تثير نوبة ألم حادة. النوم قد يصبح تحديًا كبيرًا، حيث يصعب العثور على وضعية مريحة لا تضغط على العصب، مما يؤدي إلى الأرق والإرهاق.
بالإضافة إلى الألم، قد يعاني المرضى من أعراض حسية أخرى مثل الخدر (فقدان الإحساس) أو الوخز (إحساس بالدبابيس والإبر) في الساق أو القدم المتأثرة. يمكن أن تظهر هذه الأحاسيس في مناطق مختلفة من الساق اعتمادًا على جذر العصب المتأثر. في بعض الحالات الأكثر شدة، قد يحدث ضعف عضلي في الساق أو القدم، مما يؤثر على القدرة على رفع القدم (Foot Drop) أو المشي بشكل طبيعي. هذا الضعف يمكن أن يجعل المريض يتعثر بسهولة أو يجد صعوبة في صعود السلالم. من العلامات التحذيرية التي تستدعي عناية طبية فورية هي فقدان السيطرة على المثانة أو الأمعاء، أو ضعف شديد ومتزايد في الساقين، أو خدر حول منطقة الأعضاء التناسلية والشرج (متلازمة ذيل الفرس). هذه الأعراض تشير إلى انضغاط شديد للأعصاب وتتطلب تدخلًا طبيًا طارئًا. في صنعاء، يشدد الأستاذ الدكتور محمد هطيف على أهمية الانتباه لهذه الأعراض وعدم تجاهلها، حيث أن التشخيص المبكر يمكن أن يمنع تفاقم الحالة ويحسن بشكل كبير من فرص التعافي الكامل.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لعرق النسا على تقييم شامل يجمع بين التاريخ المرضي المفصل، الفحص البدني الدقيق، وفي بعض الأحيان، فحوصات التصوير المتقدمة. يبدأ الأستاذ الدكتور محمد هطيف في صنعاء عملية التشخيص بالاستماع بعناية إلى وصف المريض للأعراض، بما في ذلك متى بدأت، مدى شدتها، ما الذي يزيدها سوءًا أو يحسنها، وأي إصابات سابقة أو حالات طبية ذات صلة. هذه المعلومات الأولية حاسمة لتوجيه الفحص البدني وتحديد الأسباب المحتملة.
خلال الفحص البدني، سيقوم الطبيب بتقييم قوة العضلات وردود الأفعال الحسية في الساقين والقدمين. سيطلب من المريض أداء حركات معينة، مثل المشي على أطراف الأصابع أو الكعبين، أو رفع الساق المستقيمة (Straight Leg Raise Test)، حيث يستلقي المريض على ظهره ويرفع الطبيب ساقه المستقيمة. إذا تسبب هذا الاختبار في ألم يمتد إلى أسفل الساق، فقد يشير ذلك إلى انضغاط العصب الوركي. كما سيتم فحص مدى مرونة العمود الفقري والحوض، والبحث عن أي نقاط ألم عند اللمس. يهدف هذا الفحص إلى تحديد جذر العصب المتأثر وموقع الضغط المحتمل.
بعد الفحص البدني، قد يطلب الأستاذ الدكتور محمد هطيف فحوصات تصويرية لتأكيد التشخيص وتحديد السبب الجذري بدقة:
- الأشعة السينية (X-rays): على الرغم من أن الأشعة السينية لا تظهر الأقراص الغضروفية أو الأعصاب، إلا أنها يمكن أن تكشف عن التغيرات العظمية في العمود الفقري، مثل تضيق القناة الشوكية، أو الانزلاق الفقاري، أو النتوءات العظمية (التي قد تضغط على الأعصاب)، أو الكسور. إنها مفيدة لاستبعاد الأسباب العظمية الكبيرة للألم.
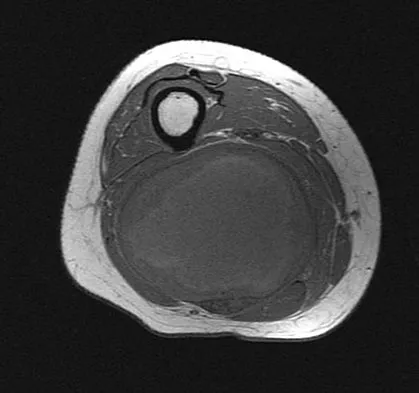
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي الأداة التشخيصية الأكثر فعالية لتحديد سبب عرق النسا. يستخدم هذا الفحص موجات راديو ومجالًا مغناطيسيًا قويًا لإنشاء صور مفصلة للأنسجة الرخوة، بما في ذلك الأقراص الغضروفية، الأعصاب، والأربطة. يمكن للرنين المغناطيسي أن يكشف بوضوح عن الانزلاق الغضروفي، تضيق القناة الشوكية، الأورام، أو أي التهاب يضغط على العصب الوركي.
- التصوير المقطعي المحوسب (CT Scan): في بعض الحالات التي لا يمكن فيها إجراء الرنين المغناطيسي (مثل وجود أجهزة معدنية في الجسم)، يمكن استخدام التصوير المقطعي المحوسب. يوفر هذا الفحص صورًا مقطعية مفصلة للعظام والأنسجة الرخوة، ويمكن أن يكون مفيدًا في الكشف عن المشاكل العظمية التي تضغط على العصب.
- دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography - NCS/EMG): هذه الفحوصات ليست ضرورية دائمًا، ولكنها قد تكون مفيدة في الحالات المعقدة أو عندما يكون هناك شك في وجود تلف عصبي. تقيس دراسات التوصيل العصبي مدى سرعة انتقال الإشارات الكهربائية عبر الأعصاب، بينما يقيم تخطيط كهربية العضل النشاط الكهربائي للعضلات. يمكن أن تساعد هذه الفحوصات في تحديد مدى تلف العصب وتحديد ما إذا كان الألم ناتجًا عن انضغاط العصب أو حالة أخرى.
من خلال الجمع بين هذه الأدوات التشخيصية، يستطيع الأستاذ الدكتور محمد هطيف في صنعاء تقديم تشخيص دقيق وشامل، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة لكل مريض.
6. خيارات العلاج الشاملة
تتنوع خيارات علاج عرق النسا بشكل كبير، وتعتمد على السبب الكامن وراء الحالة، شدة الأعراض، واستجابة المريض للعلاجات الأولية. يهدف العلاج بشكل عام إلى تخفيف الألم، تقليل الالتهاب، إزالة الضغط عن العصب الوركي، وتحسين وظيفة العمود الفقري والأطراف السفلية. في صنعاء، يتبع الأستاذ الدكتور محمد هطيف نهجًا علاجيًا متدرجًا، يبدأ عادةً بالخيارات التحفظية غير الجراحية، وينتقل إلى التدخلات الجراحية فقط عندما تكون الأعراض شديدة، أو لا تستجيب للعلاج التحفظي، أو عندما تكون هناك علامات على تلف عصبي متقدم.
العلاج التحفظي (غير الجراحي)
معظم حالات عرق النسا تستجيب بشكل جيد للعلاج التحفظي، والذي يركز على تخفيف الأعراض وتمكين الجسم من الشفاء الذاتي.
- الراحة المعدلة: لا تعني الراحة التامة في الفراش، بل تجنب الأنشطة التي تزيد الألم سوءًا. يُنصح بالبقاء نشطًا قدر الإمكان مع تجنب الحركات المفاجئة أو رفع الأثقال.
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل الإيبوبروفين والنابروكسين، التي تساعد في تقليل الألم والالتهاب.
- مرخيات العضلات: قد توصف لتخفيف التشنجات العضلية التي قد تساهم في الألم.
- مضادات الالتهاب غير الستيرويدية (NSAIDs) بوصفة طبية: بجرعات أقوى للتحكم في الالتهاب الشديد.
- مضادات الاكتئاب ثلاثية الحلقات أو مضادات الاختلاج: قد تستخدم بجرعات منخفضة لعلاج الألم العصبي المزمن.
- الستيرويدات الفموية: في بعض الحالات، قد توصف دورة قصيرة من الكورتيكوستيرويدات لتقليل الالتهاب الحاد.
-
العلاج الطبيعي (Physiotherapy):
يُعد العلاج الطبيعي حجر الزاوية في علاج عرق النسا. يضع أخصائي العلاج الطبيعي برنامجًا مخصصًا يشمل:
- التمارين العلاجية: لتقوية عضلات الظهر والبطن والأرداف، وتحسين مرونة العمود الفقري، وتخفيف الضغط على العصب.
- الشد اللطيف: للمساعدة في إطالة العضلات المشدودة وتخفيف الضغط.
- العلاج اليدوي: مثل التدليك وتقنيات التعبئة المشتركة لتحسين حركة المفاصل.
- العلاج بالحرارة والبرودة: لتخفيف الألم والالتهاب.
- التثقيف حول الوضعيات الصحيحة: لتعليم المريض كيفية الجلوس والوقوف ورفع الأشياء بطريقة صحيحة لتجنب تفاقم الحالة.
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): يتم حقن الكورتيكوستيرويدات مباشرة في الفراغ فوق الجافية حول الحبل الشوكي والأعصاب. تساعد هذه الحقن في تقليل الالتهاب والألم بشكل مؤقت، مما يتيح للمريض المشاركة بفعالية أكبر في العلاج الطبيعي. يتم إجراؤها عادةً تحت توجيه الأشعة السينية لضمان الدقة.
- العلاج بالوخز بالإبر (Acupuncture): قد يجد بعض المرضى راحة من الألم من خلال الوخز بالإبر، وهو علاج تكميلي يهدف إلى تحفيز نقاط معينة في الجسم.
التدخل الجراحي
يُعد التدخل الجراحي الخيار الأخير لعلاج عرق النسا، ويُوصى به فقط عندما تفشل العلاجات التحفظية في تخفيف الأعراض بعد فترة معقولة (عادةً 6-12 أسبوعًا)، أو عندما تكون الأعراض شديدة جدًا وتؤثر بشكل كبير على جودة حياة المريض، أو في حالات الطوارئ مثل متلازمة ذيل الفرس. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء هذه العمليات الجراحية المعقدة في صنعاء.
أنواع الجراحة الشائعة لعرق النسا:
-
استئصال القرص المجهري (Microdiscectomy):
- الوصف: هذه هي الجراحة الأكثر شيوعًا لعلاج عرق النسا الناتج عن الانزلاق الغضروفي. يقوم الجراح بعمل شق صغير في الظهر، ثم يستخدم مجهرًا جراحيًا وأدوات دقيقة لإزالة الجزء المنزلق من القرص الذي يضغط على العصب الوركي.
-
الخطوات:
- التخدير: يتم تخدير المريض تخديرًا عامًا.
- الشق: يتم عمل شق صغير (حوالي 2-3 سم) في منتصف الظهر فوق الفقرات المتأثرة.
- الوصول إلى العمود الفقري: يتم إزاحة العضلات بلطف للوصول إلى العظم الفقري.
- إزالة جزء من العظم (Laminectomy/Laminotomy): قد يتم إزالة جزء صغير من الصفيحة الفقرية (Laminectomy) أو عمل فتحة صغيرة (Laminotomy) للوصول إلى العصب والقرص.
- إزالة القرص المنزلق: باستخدام المجهر والأدوات الدقيقة، يتم تحديد العصب المضغوط وإزالة الجزء البارز من القرص الغضروفي الذي يضغط عليه.
- الإغلاق: يتم إعادة العضلات إلى مكانها وإغلاق الشق بالخيوط الجراحية.
- التعافي: عادة ما يعود المريض إلى المنزل في نفس اليوم أو في اليوم التالي. يبدأ التعافي النشط بعد بضعة أسابيع، مع تجنب رفع الأثقال والالتواء. يمكن لمعظم المرضى العودة إلى الأنشطة الخفيفة في غضون 2-4 أسابيع، والتعافي الكامل يستغرق عدة أشهر.
-
استئصال الصفيحة الفقرية (Laminectomy):
- الوصف: تُجرى هذه الجراحة عادةً لعلاج تضيق القناة الشوكية. تتضمن إزالة جزء كبير من الصفيحة الفقرية (الجزء الخلفي من الفقرة) لتوسيع القناة الشوكية وتخفيف الضغط عن الحبل الشوكي والأعصاب.
- الخطوات: مشابهة لاستئصال القرص المجهري، ولكن يتم إزالة جزء أكبر من العظم لتوسيع القناة.
- التعافي: قد يكون التعافي أطول قليلاً من استئصال القرص المجهري، وقد يتطلب إقامة أطول في المستشفى.
-
دمج الفقرات (Spinal Fusion):
- الوصف: في حالات نادرة ومعقدة، مثل الانزلاق الفقاري الشديد أو عدم استقرار العمود الفقري، قد يوصى بدمج الفقرات. تتضمن هذه الجراحة ربط فقرتين أو أكثر معًا بشكل دائم باستخدام طعوم عظمية وألواح ومسامير معدنية، مما يمنع الحركة بينهما ويزيل الضغط عن الأعصاب.
- التعافي: هذه الجراحة أكثر توغلاً وتتطلب فترة تعافٍ أطول بكثير، قد تمتد لعدة أشهر أو حتى سنة.
يُعد اختيار نوع الجراحة قرارًا مشتركًا بين المريض والأستاذ الدكتور محمد هطيف، بناءً على التشخيص الدقيق، شدة الأعراض، وتوقعات المريض.
مقارنة بين العلاج التحفظي والتدخل الجراحي:
| الميزة | العلاج التحفظي (Conservative Treatment)
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.