الخلاصة الطبية: تُعد كسور العظام، وخلل التنسج النمائي للورك (DDH)، والجنف من أبرز مشاكل العظام لدى الأطفال، والتي تتطلب تشخيصًا مبكرًا وعلاجًا متخصصًا لضمان نمو سليم. يختص الأستاذ الدكتور محمد هطيف في صنعاء بتقديم رعاية متكاملة لهذه الحالات، بدءًا من التشخيص الدقيق وصولاً إلى خطط العلاج الفعالة.
1. مقدمة شاملة حول مشاكل العظام والمفاصل لدى الأطفال
تُعد صحة العظام والمفاصل لدى الأطفال حجر الزاوية في نموهم السليم وتطورهم الحركي، فهي الأساس الذي يبنون عليه قدرتهم على اللعب، التعلم، واستكشاف العالم من حولهم. إن أي خلل أو إصابة في الجهاز العظمي للطفل يمكن أن يكون له تأثيرات بعيدة المدى على جودته حياته المستقبلية، مما يجعل فهم هذه المشاكل والتعامل معها بجدية أمرًا بالغ الأهمية. تختلف مشاكل العظام لدى الأطفال بشكل كبير عن تلك التي تصيب البالغين، وذلك بسبب وجود صفائح النمو النشطة، ومرونة العظام، والقدرة العالية على إعادة التشكيل، مما يتطلب نهجًا علاجيًا متخصصًا يتناسب مع هذه الخصائص الفريدة. إن عظام الأطفال في طور النمو ليست مجرد نسخ مصغرة من عظام الكبار؛ بل هي هياكل ديناميكية تتغير وتتطور باستمرار، مما يجعلها عرضة لأنواع معينة من الإصابات والاضطرابات التي قد لا تظهر بنفس الشكل أو الشدة لدى البالغين. من هنا، تبرز أهمية التخصص في جراحة عظام الأطفال، حيث يمتلك الأطباء المتخصصون فهمًا عميقًا لفسيولوجيا نمو العظام والمفاصل لدى الصغار، وكيفية تأثير الأمراض والإصابات عليها.
من بين أبرز وأكثر مشاكل العظام والمفاصل شيوعًا التي قد تواجه الأطفال، نجد كسور العظام، والتي تحدث نتيجة للحوادث أو السقوط المتكرر أثناء اللعب والأنشطة اليومية، وتتطلب تقييمًا دقيقًا لضمان التئامها بشكل صحيح دون التأثير على صفائح النمو. كما يبرز خلل التنسج النمائي للورك (Developmental Dysplasia of the Hip - DDH) كحالة تطورية تؤثر على مفصل الورك، حيث لا يتشكل المفصل بشكل صحيح، مما قد يؤدي إلى خلع الورك أو عدم استقراره. هذه الحالة، إذا لم تُشخص وتُعالج مبكرًا، يمكن أن تسبب إعاقة دائمة ومشاكل في المشي. أما الجنف (Scoliosis)، فهو انحناء جانبي غير طبيعي في العمود الفقري، والذي قد يظهر في مراحل مختلفة من الطفولة والمراهقة، ويتراوح في شدته من حالات بسيطة لا تتطلب سوى المراقبة إلى حالات شديدة تستدعي التدخل الجراحي. إن التشخيص المبكر لهذه الحالات الثلاث، وغيرها من مشاكل العظام، يلعب دورًا حاسمًا في تحديد مدى نجاح العلاج وتقليل المضاعفات المحتملة. فكلما تم اكتشاف المشكلة في مرحلة مبكرة، زادت فرص العلاج الفعال والتعافي الكامل، وقلت الحاجة إلى إجراءات أكثر تعقيدًا أو تدخلات جراحية واسعة النطاق.
في اليمن، وبالتحديد في صنعاء، يُعد الأستاذ الدكتور محمد هطيف من أبرز الكفاءات الطبية المتخصصة في جراحة عظام الأطفال، حيث يقدم رعاية طبية متكاملة ومتقدمة لهذه الحالات الدقيقة. يمتلك الدكتور هطيف خبرة واسعة في تشخيص وعلاج مجموعة واسعة من مشاكل العظام والمفاصل لدى الأطفال، مستخدمًا أحدث التقنيات والبروتوكولات العلاجية العالمية، مع مراعاة الظروف الخاصة لكل طفل وأسرته. إن التزامه بتقديم أفضل رعاية ممكنة، بدءًا من التقييم الشامل وصولاً إلى خطط العلاج المخصصة والمتابعة الدقيقة، يجعله مرجعًا موثوقًا للآباء والأمهات الذين يبحثون عن حلول لمشاكل أطفالهم العظمية. إن هذا الدليل الشامل يهدف إلى توفير معلومات مفصلة وموثوقة حول هذه المشاكل الشائعة، لمساعدة الأسر على فهمها بشكل أفضل، والتعرف على علاماتها التحذيرية، وخطوات التشخيص والعلاج المتاحة، مؤكدين على أهمية الاستشارة الطبية المتخصصة في كل خطوة.
2. التشريح المبسط لفهم المشكلة
لفهم مشاكل العظام والمفاصل لدى الأطفال، من الضروري أن نلقي نظرة مبسطة على التركيب التشريحي للجهاز الهيكلي لديهم، مع التركيز على الفروقات الأساسية بين عظام الأطفال وعظام البالغين. يتكون الجهاز الهيكلي للطفل من العظام، المفاصل، الأربطة، والأوتار، وكلها تعمل بتناغم لدعم الجسم، حمايته، وتمكين الحركة. ما يميز عظام الأطفال بشكل خاص هو وجود "صفائح النمو" أو "المشاش" (Epiphyseal Plates)، وهي مناطق غضروفية تقع عند نهايات العظام الطويلة، وتكون مسؤولة عن نمو العظم في الطول. هذه الصفائح تكون أكثر ليونة وأقل مقاومة للصدمات من بقية العظم، مما يجعلها عرضة للإصابة في حال الكسور، وقد يؤثر أي ضرر بها على نمو العظم المستقبلي. كما أن عظام الأطفال تتميز بمرونة أكبر وقدرة أعلى على إعادة التشكيل (Remodeling) بعد الإصابة، وهي عملية طبيعية تسمح للعظم بإصلاح نفسه وتصحيح بعض التشوهات البسيطة مع مرور الوقت.
عند الحديث عن الكسور، فإن العظم هو النسيج الأساسي المتضرر. العظم هو نسيج حي، صلب، ومرن إلى حد ما، يتكون من خلايا عظمية ومصفوفة غنية بالكالسيوم والفوسفور. يحيط بالعظم غشاء رقيق يسمى السمحاق (Periosteum)، وهو غني بالأوعية الدموية والأعصاب، ويلعب دورًا حيويًا في تغذية العظم وإصلاحه بعد الكسر. في الأطفال، يكون السمحاق أكثر سمكًا ونشاطًا، مما يساهم في سرعة التئام الكسور لديهم. أما بالنسبة لخلل التنسج النمائي للورك (DDH)، فإن المشكلة تتركز في مفصل الورك، وهو مفصل كروي حقي يربط عظم الفخذ (Femur) بالحوض. يتكون المفصل من رأس عظم الفخذ الكروي الذي يستقر داخل تجويف حقي (Acetabulum) في عظم الحوض. في حالة DDH، قد يكون التجويف الحقي ضحلًا جدًا، أو قد يكون رأس الفخذ غير مستقر داخله، مما يؤدي إلى خلع جزئي أو كلي للمفصل. الأربطة المحيطة بالمفصل، والتي تعمل على تثبيته، قد تكون أيضًا متراخية أو ممتدة، مما يزيد من عدم استقرار الورك.
أما الجنف، فهو اضطراب يؤثر على العمود الفقري، وهو الهيكل العظمي المركزي الذي يدعم الجسم ويحمي الحبل الشوكي. يتكون العمود الفقري من سلسلة من الفقرات (Vertebrae) المتراصة فوق بعضها البعض، ويفصل بينها أقراص غضروفية تعمل كممتصات للصدمات وتسمح بالمرونة. في الحالة الطبيعية، يكون العمود الفقري مستقيمًا عند النظر إليه من الخلف. في حالة الجنف، يحدث انحناء جانبي غير طبيعي للعمود الفقري، وغالبًا ما يكون مصحوبًا بدوران للفقرات، مما يؤدي إلى بروز أحد جانبي القفص الصدري أو الكتف. يمكن أن يؤثر الجنف على أي جزء من العمود الفقري، ولكنه غالبًا ما يصيب المنطقة الصدرية (الظهر العلوي) أو القطنية (الظهر السفلي). إن فهم هذه المكونات التشريحية الأساسية وكيفية تأثرها بهذه الحالات المرضية يساعد الآباء على استيعاب طبيعة المشكلة وأهمية التدخل الطبي المتخصص الذي يقدمه الأستاذ الدكتور محمد هطيف في صنعاء، والذي يمتلك المعرفة العميقة بهذه التفاصيل الدقيقة لضمان أفضل النتائج العلاجية.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي تؤدي إلى مشاكل العظام والمفاصل لدى الأطفال، وتختلف هذه العوامل باختلاف الحالة المرضية، فبعضها قد يكون وراثيًا، وبعضها الآخر بيئيًا أو مرتبطًا بنمط الحياة. إن فهم هذه الأسباب والعوامل يساعد في الوقاية، والتشخيص المبكر، وتحديد خطة العلاج الأنسب. بشكل عام، يمكن تقسيم الأسباب إلى فئات رئيسية تشمل العوامل الوراثية، العوامل التنموية، والإصابات الخارجية.
بالنسبة لكسور العظام لدى الأطفال، فإن السبب الرئيسي هو التعرض لإصابات مباشرة أو غير مباشرة نتيجة للسقوط، الحوادث الرياضية، أو حوادث السيارات. عظام الأطفال، على الرغم من مرونتها، ليست محصنة ضد القوى الشديدة. يمكن أن تحدث الكسور أيضًا نتيجة لإجهاد متكرر (كسور الإجهاد)، خاصة في الأطفال الرياضيين. في بعض الحالات النادرة، قد تكون الكسور مؤشرًا على وجود حالة طبية كامنة تضعف العظام، مثل هشاشة العظام الأولية (Osteogenesis Imperfecta) أو نقص فيتامين د الشديد، أو قد تكون علامة على سوء المعاملة (Child Abuse)، وهي حالات تتطلب تقييمًا دقيقًا وشاملًا. إن طبيعة اللعب النشط للأطفال، وحبهم للاستكشاف والمغامرة، يجعلهم عرضة بشكل طبيعي للسقوط والاصطدامات، مما يزيد من احتمالية تعرضهم للكسور. كما أن عدم كفاية الإشراف من قبل البالغين، أو اللعب في بيئات غير آمنة، يمكن أن يزيد من هذه المخاطر.
أما خلل التنسج النمائي للورك (DDH)، فهو حالة معقدة تتأثر بمجموعة من العوامل الوراثية والبيئية. من أبرز عوامل الخطر: الولادة المقعدية (Breech Presentation)، حيث يكون الطفل في وضعية مقلوبة داخل الرحم، مما يزيد الضغط على الوركين. كما أن التاريخ العائلي للإصابة بـ DDH يزيد من احتمالية حدوثها لدى الطفل، مما يشير إلى وجود مكون وراثي. الإناث أكثر عرضة للإصابة بـ DDH من الذكور، ويعتقد أن ذلك يعود إلى تأثير الهرمونات الأنثوية التي قد تزيد من ارتخاء الأربطة. الأطفال البكر (First-born) أيضًا أكثر عرضة، ربما بسبب ضيق المساحة داخل الرحم. قلة السائل الأمنيوسي (Oligohydramnios) أثناء الحمل، ولف الطفل بإحكام شديد (Swaddling) بطريقة تقيد حركة الوركين، يمكن أن يزيدا من خطر الإصابة أو تفاقم الحالة. هذه العوامل تؤثر على التطور الطبيعي لمفصل الورك، مما يمنعه من التشكيل السليم ويجعله غير مستقر.
وبالنسبة للجنف (Scoliosis)، فإن الغالبية العظمى من الحالات (حوالي 80-85%) تُصنف على أنها "جنف مجهول السبب" (Idiopathic Scoliosis)، مما يعني أن السبب الدقيق غير معروف. ومع ذلك، يُعتقد أن هناك عوامل وراثية تلعب دورًا، حيث يزداد خطر الإصابة إذا كان أحد أفراد العائلة مصابًا بالجنف. يمكن أن يظهر الجنف في مراحل مختلفة من الطفولة، مثل الجنف الطفولي (Infantile Scoliosis) الذي يظهر قبل سن 3 سنوات، والجنف اليافع (Juvenile Scoliosis) الذي يظهر بين 3 و 10 سنوات، والجنف المراهق (Adolescent Idiopathic Scoliosis) وهو الأكثر شيوعًا ويظهر بعد سن 10 سنوات. هناك أنواع أخرى من الجنف ذات أسباب معروفة، مثل الجنف الخلقي (Congenital Scoliosis) الذي ينجم عن تشوهات في الفقرات منذ الولادة، والجنف العصبي العضلي (Neuromuscular Scoliosis) الذي يحدث نتيجة لحالات تؤثر على الأعصاب والعضلات مثل الشلل الدماغي أو الحثل العضلي. كما يمكن أن ينجم الجنف عن أورام أو إصابات في العمود الفقري، أو عن متلازمات وراثية معينة.
إن فهم هذه الأسباب المتنوعة وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف في صنعاء على إجراء تقييم شامل لكل حالة، وتقديم المشورة المناسبة للوقاية والعلاج.
جدول 1: عوامل الخطر القابلة للتعديل مقابل عوامل الخطر غير القابلة للتعديل
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| التغذية غير الكافية: نقص الكالسيوم وفيتامين د يضعف العظام ويزيد خطر الكسور. | العوامل الوراثية: تاريخ عائلي لـ DDH أو الجنف يزيد من احتمالية الإصابة. |
| النشاط البدني المفرط أو غير الآمن: يزيد من خطر كسور الإجهاد والإصابات الحادة. | الجنس: الإناث أكثر عرضة للإصابة بـ DDH والجنف مجهول السبب. |
| عدم كفاية الإشراف: ترك الأطفال دون مراقبة في بيئات خطرة يزيد من حوادث السقوط. | الولادة المقعدية: وضعية الجنين في الرحم تؤثر على تطور مفصل الورك. |
| طرق لف الأطفال الخاطئة: تقييد حركة الوركين بشدة يزيد من خطر DDH. | الولادة المبكرة أو المتأخرة: قد تؤثر على تطور الجهاز الهيكلي. |
| البيئات غير الآمنة: عدم وجود حواجز حماية، أسطح زلقة، أو معدات لعب غير آمنة. | التشوهات الخلقية: عيوب في الفقرات أو المفاصل موجودة منذ الولادة. |
| السمنة: تزيد الضغط على المفاصل والعظام، وتزيد من خطر الإصابات. | الحالات العصبية العضلية: مثل الشلل الدماغي أو السنسنة المشقوقة، تسبب الجنف. |
| نقص التعرض لأشعة الشمس: يؤدي إلى نقص فيتامين د الضروري لصحة العظام. | العمر: بعض الحالات مثل الجنف المراهق تظهر في فترات نمو معينة. |
4. الأعراض والعلامات التحذيرية
تُعد القدرة على التعرف على الأعراض والعلامات التحذيرية لمشاكل العظام والمفاصل لدى الأطفال أمرًا حيويًا للآباء والأمهات، حيث أن التشخيص المبكر غالبًا ما يكون مفتاح العلاج الناجح والتعافي الكامل. تختلف هذه الأعراض باختلاف الحالة وعمر الطفل، وقد تكون خفية في بعض الأحيان، مما يتطلب يقظة وملاحظة دقيقة من قبل الوالدين.
بالنسبة لكسور العظام، فإن الأعراض غالبًا ما تكون واضحة ومفاجئة. قد يلاحظ الوالدان أن الطفل يعاني من ألم شديد ومفاجئ في المنطقة المصابة، مما يجعله يبكي بشدة ويرفض استخدام الطرف المصاب. على سبيل المثال، إذا كان الكسر في الساق، فقد يرفض الطفل المشي أو الوقوف، أو قد يعرج بشكل واضح. في حال كسر الذراع، قد يمتنع عن تحريكها أو يحملها بطريقة غير طبيعية. قد يظهر تورم واضح في المنطقة المصابة، وقد يصاحبه كدمات أو تغير في لون الجلد. في بعض الحالات، قد يكون هناك تشوه مرئي في شكل العظم أو الطرف، مثل انحناء غير طبيعي أو قصر في الطرف. حتى لو لم يكن هناك تشوه واضح، فإن أي ألم مستمر، أو صعوبة في الحركة بعد إصابة، يجب أن يدفع الوالدين لطلب العناية الطبية الفورية. في الأطفال الصغار جدًا الذين لا يستطيعون التعبير عن الألم، قد تكون العلامة الوحيدة هي البكاء المستمر، أو عدم استخدام طرف معين، أو تهيج عند لمس المنطقة.
أما خلل التنسج النمائي للورك (DDH)، فقد تكون أعراضه أكثر دقة وتتطلب فحصًا طبيًا متخصصًا، خاصة في الرضع. في الأطفال حديثي الولادة والرضع، قد لا يظهر الطفل أي ألم، ولكن قد يلاحظ الوالدان بعض العلامات مثل عدم تناظر في طيات الجلد في الفخذين أو الأرداف عند فرد الساقين. قد يكون هناك أيضًا تحديد في حركة الورك عند محاولة فتح ساقي الطفل (تباعد الوركين)، حيث تكون إحدى الساقين أقل قدرة على الفتح من الأخرى. في بعض الحالات، قد يسمع صوت "طقطقة" أو "فرقعة" عند تحريك ورك الطفل أثناء تغيير الحفاضات، وهي علامة قد تشير إلى عدم استقرار المفصل. مع تقدم الطفل في العمر وبدء المشي، قد تظهر علامات أكثر وضوحًا مثل العرج، أو المشي بطريقة متمايلة (Waddling Gait)، أو أن تكون إحدى الساقين أقصر من الأخرى. إن ملاحظة أي من هذه العلامات، حتى لو كانت خفيفة، تستدعي استشارة طبيب الأطفال أو أخصائي العظام لتقييم الحالة.
وبالنسبة للجنف (Scoliosis)، فإن الأعراض غالبًا ما تكون تدريجية وقد لا يلاحظها الوالدان إلا بعد أن يصبح الانحناء واضحًا. من أبرز العلامات التي يجب الانتباه إليها: عدم تناظر الكتفين، حيث يكون أحد الكتفين أعلى من الآخر. قد يلاحظ الوالدان أيضًا أن أحد لوحي الكتف (Scapula) يبدو أكثر بروزًا من الآخر. عند وقوف الطفل بشكل مستقيم، قد يبدو أحد جانبي الخصر أكثر انحناءً، أو قد يميل الجسم كله إلى جانب واحد. في بعض الحالات، قد تبدو الأضلاع على أحد جانبي الظهر أكثر بروزًا عند انحناء الطفل إلى الأمام (اختبار آدم). قد يلاحظ الوالدان أيضًا أن ملابس الطفل لا تتناسب معه بشكل صحيح، حيث تكون إحدى أرجل البنطال أقصر من الأخرى، أو أن الياقة لا تستقر بشكل متساوٍ. على الرغم من أن الجنف نادرًا ما يسبب الألم في الأطفال الصغار، إلا أن الحالات الشديدة قد تؤدي إلى آلام في الظهر أو صعوبة في التنفس بسبب الضغط على الرئتين. إن الفحص الدوري للظهر، خاصة خلال فترات النمو السريع، يمكن أن يساعد في اكتشاف الجنف مبكرًا. إن الأستاذ الدكتور محمد هطيف في صنعاء يؤكد على أهمية هذه الملاحظات الأبوية الدقيقة، حيث أنها تمثل الخطوة الأولى نحو التشخيص والعلاج الفعال.
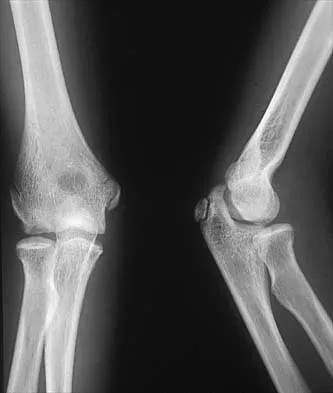
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لمشاكل العظام والمفاصل لدى الأطفال على مجموعة من الخطوات المنهجية التي تبدأ بالفحص السريري الشامل، وتستكمل بالاستعانة بتقنيات التصوير الطبي المتقدمة. إن دقة التشخيص هي المفتاح لوضع خطة علاجية فعالة وتجنب المضاعفات المحتملة، خاصة وأن عظام الأطفال في طور النمو وتتطلب اهتمامًا خاصًا.
تبدأ عملية التشخيص دائمًا بالفحص السريري المفصل الذي يجريه طبيب متخصص في جراحة عظام الأطفال، مثل الأستاذ الدكتور محمد هطيف في صنعاء. يتضمن هذا الفحص أخذ تاريخ مرضي مفصل من الوالدين، يشمل معلومات حول الأعراض، متى بدأت، شدتها، أي إصابات سابقة، التاريخ العائلي لأمراض العظام، وتفاصيل حول الحمل والولادة. بعد ذلك، يقوم الطبيب بإجراء فحص بدني دقيق للطفل، حيث يلاحظ طريقة مشيه (إن كان يمشي)، ويتحقق من تناظر الأطراف، ويقوم بتحريك المفاصل لتقييم نطاق حركتها، والبحث عن أي ألم، تورم، تشوه، أو أصوات غير طبيعية (مثل الطقطقة في الورك). على سبيل المثال، في حالات الاشتباه بكسر، سيقوم الطبيب بفحص المنطقة المصابة بحذر لتقييم الألم والتورم والتشوه. في حالات DDH، سيجري الطبيب مناورات خاصة مثل اختبار أورتولاني (Ortolani) وبارلو (Barlow) لتقييم استقرار مفصل الورك لدى الرضع. أما في حالات الجنف، فسيطلب من الطفل الانحناء إلى
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.