الخلاصة الطبية: إعادة بناء واستبدال مفاصل الورك والركبة هي إجراءات جراحية متقدمة تهدف إلى تخفيف الآلام الشديدة واستعادة وظيفة المفاصل المتضررة بسبب التآكل أو الإصابات. تتضمن هذه الجراحات استبدال الأجزاء التالفة بمكونات اصطناعية، مما يتيح للمرضى استعادة حركتهم ونوعية حياتهم.
دليل شامل لإعادة بناء واستبدال مفاصل الورك والركبة: الحلول المتقدمة لآلام المفاصل المزمنة في اليمن
1. مقدمة شاملة حول إعادة بناء واستبدال مفاصل الورك والركبة
تُعد آلام المفاصل المزمنة، خاصة في الورك والركبة، من أكثر المشكلات الصحية إرهاقًا وتأثيرًا على جودة حياة الأفراد في جميع أنحاء العالم، بما في ذلك اليمن. هذه الآلام لا تقتصر على مجرد إزعاج بسيط، بل غالبًا ما تتطور لتصبح عائقًا حقيقيًا يمنع المصابين من أداء أبسط الأنشطة اليومية، مثل المشي، صعود الدرج، أو حتى النهوض من السرير دون مساعدة أو ألم شديد. إن تدهور حالة المفاصل يمكن أن يؤدي إلى فقدان الاستقلالية، العزلة الاجتماعية، وتراجع كبير في الصحة النفسية والجسدية. في كثير من الحالات، عندما تفشل العلاجات التحفظية في توفير الراحة الكافية أو استعادة الوظيفة المفقودة، يصبح التدخل الجراحي ضرورة حتمية. هنا يأتي دور جراحات إعادة بناء واستبدال مفاصل الورك والركبة، والتي تمثل ثورة حقيقية في مجال جراحة العظام، مقدمةً أملًا جديدًا للمرضى الذين يعانون من هذه الحالات المستعصية. هذه الإجراءات الجراحية المتقدمة لا تهدف فقط إلى تخفيف الألم، بل تسعى بشكل أساسي إلى استعادة الحركة الطبيعية للمفصل، تحسين القدرة الوظيفية، وبالتالي استعادة جودة الحياة التي فقدها المريض.
تتضمن جراحات إعادة بناء واستبدال المفاصل إزالة الأجزاء التالفة من المفصل، سواء كانت غضاريف متآكلة أو عظام متضررة، واستبدالها بمكونات اصطناعية مصنوعة من مواد متينة ومتوافقة حيويًا مثل المعادن، البلاستيك عالي الجودة، أو السيراميك. هذه المكونات مصممة لتقليد وظيفة المفصل الطبيعي، مما يسمح بحركة سلسة وخالية من الألم. إن فهم هذه الإجراءات، من أسباب الحاجة إليها إلى تفاصيل التعافي، أمر بالغ الأهمية لكل مريض يفكر في هذا الخيار العلاجي. في اليمن، حيث تزداد الحاجة إلى الخبرات الطبية المتقدمة، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في مجال جراحة العظام، وخاصة في تخصص إعادة بناء واستبدال مفاصل الورك والركبة في صنعاء. بفضل خبرته الواسعة، مهاراته الجراحية المتميزة، والتزامه الثابت بتقديم أفضل رعاية صحية لمرضاه، أصبح الدكتور هطيف الخيار الأول للعديد من المرضى الذين يبحثون عن حلول فعالة ودائمة لآلام مفاصلهم. إنه يمثل منارة أمل للمرضى في اليمن، مقدمًا أحدث التقنيات الجراحية والمعايير الدولية في الرعاية، ومؤكدًا على أهمية التشخيص المبكر والتدخل العلاجي المناسب للحفاظ على صحة المفاصل وتجنب المضاعفات طويلة الأمد. هذا الدليل الشامل سيسلط الضوء على كافة جوانب هذه الجراحات المعقدة، موفرًا معلومات قيمة للمرضى وعائلاتهم.
2. التشريح المبسط لفهم المشكلة
لفهم طبيعة المشكلات التي تستدعي جراحات إعادة بناء واستبدال مفاصل الورك والركبة، من الضروري أولاً استيعاب التركيب التشريحي الأساسي لهذين المفصلين الحيويين بطريقة مبسطة ومفهومة للمرضى. إن مفصلي الورك والركبة هما من أكبر وأهم المفاصل في جسم الإنسان، حيث يتحملان وزن الجسم ويسهمان بشكل كبير في الحركة والتنقل.
مفصل الورك: يُعد مفصل الورك مفصلاً كرويًا حُقّيًا (ball-and-socket joint)، وهو مصمم لتوفير نطاق واسع من الحركة مع الحفاظ على استقرار كبير. يتكون هذا المفصل بشكل أساسي من رأس عظم الفخذ (الكرة) الذي يستقر داخل تجويف في عظم الحوض يُسمى الحُق (المقبس). يغطي سطح كل من رأس الفخذ والحُق طبقة ناعمة ومرنة من الغضروف المفصلي، وهي مادة بيضاء لامعة تسمح للعظام بالانزلاق فوق بعضها البعض بسلاسة ودون احتكاك، مما يمتص الصدمات ويقلل من الإجهاد على المفصل أثناء الحركة. يحيط بالمفصل كبسولة قوية من الأنسجة الضامة، وتدعمه مجموعة من الأربطة القوية التي تربط عظم الفخذ بالحوض، مما يوفر الاستقرار ويمنع خروج المفصل عن مكانه. بالإضافة إلى ذلك، تحيط بالمفصل عضلات قوية وأوتار تسمح بالحركة وتوفر الدعم اللازم. عندما يتآكل الغضروف المفصلي أو يتلف رأس الفخذ أو الحُق بسبب الأمراض أو الإصابات، يصبح الاحتكاك بين العظام مؤلمًا، وتفقد الحركة سلاستها، مما يؤدي إلى الألم والتيبس وصعوبة المشي.
مفصل الركبة: يُعد مفصل الركبة أكبر مفصل في الجسم وأكثرها تعقيدًا، وهو مفصل رزي (hinge joint) يسمح بالثني والمد بشكل أساسي، مع قدر محدود من الدوران. يتكون مفصل الركبة من ثلاثة عظام رئيسية: عظم الفخذ (الفخذ) في الأعلى، وعظم الساق (القصبة) في الأسفل، وعظم الرضفة (الداغصة) الذي يقع أمام المفصل. مثل مفصل الورك، تُغطى أطراف عظم الفخذ والقصبة والرضفة بطبقة من الغضروف المفصلي الذي يقلل الاحتكاك. داخل المفصل، توجد وسادتان غضروفيتان على شكل حرف C تُعرفان باسم الغضاريف الهلالية (menisci)، والتي تعمل كممتصات للصدمات وتساعد على توزيع الوزن بالتساوي عبر المفصل، بالإضافة إلى تحسين توافق أسطح العظام. يحيط بالمفصل أيضًا مجموعة معقدة من الأربطة التي توفر الاستقرار، مثل الرباط الصليبي الأمامي والخلفي (ACL و PCL) داخل المفصل، والأربطة الجانبية الإنسية والوحشية (MCL و LCL) على جانبي المفصل. تحيط بالمفصل أيضًا كبسولة مفصلية وعضلات قوية (مثل العضلة الرباعية وأوتار الركبة) التي تتحكم في حركته وتوفر له الدعم. عندما تتلف هذه المكونات، سواء كان ذلك بسبب تآكل الغضاريف، تمزق الأربطة أو الغضاريف الهلالية، أو تضرر العظام، فإن ذلك يؤدي إلى ألم شديد، تورم، تيبس، وعدم استقرار في الركبة، مما يعيق القدرة على المشي والقيام بالأنشطة اليومية بشكل طبيعي. فهم هذه التراكيب الأساسية يساعد المرضى على تقدير مدى تعقيد هذه المفاصل وأهمية التدخل الجراحي عند تعرضها لتلف لا يمكن إصلاحه بالطرق الأخرى.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي تؤدي إلى تدهور حالة مفاصل الورك والركبة، مما يستدعي في النهاية جراحات إعادة البناء أو الاستبدال. فهم هذه العوامل يساعد في الوقاية من بعض الحالات، وفي تحديد أفضل مسار علاجي للمرضى. إن تدهور الغضاريف والعظام في هذه المفاصل يمكن أن يكون نتيجة لمجموعة معقدة من العوامل الميكانيكية، البيولوجية، والوراثية التي تتفاعل مع بعضها البعض.
الأسباب الرئيسية:
- التهاب المفاصل التنكسي (Osteoarthritis - OA): يُعد السبب الأكثر شيوعًا للحاجة إلى استبدال المفاصل. يحدث هذا النوع من التهاب المفاصل عندما يتآكل الغضروف الواقي الذي يغطي نهايات العظام تدريجيًا بمرور الوقت. مع تآكل الغضروف، تحتك العظام ببعضها البعض مباشرة، مما يسبب ألمًا شديدًا، تيبسًا، وتورمًا. يمكن أن يؤثر التهاب المفاصل التنكسي على أي مفصل، ولكنه شائع بشكل خاص في الوركين والركبتين، وغالبًا ما يتفاقم مع التقدم في العمر.
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis - RA): هذا مرض مناعي ذاتي مزمن يهاجم فيه الجهاز المناعي للجسم بطانة المفاصل (الغشاء الزليلي)، مما يؤدي إلى التهاب وتورم وألم. بمرور الوقت، يمكن أن يؤدي هذا الالتهاب إلى تآكل الغضروف والعظام وتلف المفصل بشكل دائم، مما يستدعي التدخل الجراحي.
- التهاب المفاصل التالي للصدمة (Post-traumatic Arthritis): يمكن أن يحدث هذا النوع من التهاب المفاصل بعد إصابة خطيرة في المفصل، مثل الكسور أو التمزقات الرباطية. حتى لو تم علاج الإصابة الأولية بنجاح، فإن الضرر الذي لحق بالغضروف أو التغيرات في ميكانيكا المفصل يمكن أن يؤدي إلى تآكل الغضروف وتطور التهاب المفاصل بعد سنوات.
- النخر اللاوعائي (Avascular Necrosis - AVN): تُعرف هذه الحالة أيضًا باسم نخر العظم، وتحدث عندما ينقطع إمداد الدم إلى جزء من العظم، مما يؤدي إلى موت الخلايا العظمية وانهيار العظم. يمكن أن يؤثر النخر اللاوعائي على رأس عظم الفخذ في مفصل الورك، مما يسبب ألمًا شديدًا وتلفًا للمفصل. قد يكون سببه تعاطي الكورتيكوستيرويدات، الإفراط في شرب الكحول، أو الإصابات.
- خلل التنسج الوركي التطوري (Developmental Dysplasia of the Hip - DDH): هي حالة خلقية حيث لا يتشكل مفصل الورك بشكل صحيح عند الولادة أو أثناء الطفولة المبكرة. يمكن أن يؤدي هذا إلى عدم استقرار المفصل وتآكل مبكر للغضروف، مما يتطلب استبدال المفصل في سن مبكرة نسبيًا.
- التشوهات الخلقية أو المكتسبة: بعض التشوهات الهيكلية في العظام أو المفاصل، سواء كانت موجودة منذ الولادة أو تطورت لاحقًا، يمكن أن تضع ضغطًا غير طبيعي على المفصل وتؤدي إلى تآكله.
عوامل الخطر:
تتفاعل هذه الأسباب مع مجموعة من عوامل الخطر التي تزيد من احتمالية الإصابة بتلف المفاصل. يمكن تقسيم هذه العوامل إلى قابلة للتعديل وغير قابلة للتعديل:
- التقدم في العمر: كلما تقدم العمر، زادت احتمالية تآكل الغضاريف وتطور التهاب المفاصل التنكسي.
- السمنة وزيادة الوزن: تضع السمنة ضغطًا إضافيًا هائلاً على مفاصل تحمل الوزن، خاصة الركبتين والوركين، مما يسرع من تآكل الغضاريف ويزيد من خطر التهاب المفاصل.
- الإصابات السابقة: الكسور، التمزقات الرباطية، أو إصابات الغضروف الهلالي يمكن أن تزيد بشكل كبير من خطر الإصابة بالتهاب المفاصل في المستقبل.
- الوراثة: تلعب العوامل الوراثية دورًا في قابلية الشخص للإصابة بالتهاب المفاصل، حيث يميل التهاب المفاصل التنكسي والروماتويدي إلى الانتشار في العائلات.
- الجنس: بعض أنواع التهاب المفاصل، مثل التهاب المفاصل الروماتويدي، أكثر شيوعًا لدى النساء.
- المهن التي تتطلب جهدًا بدنيًا: المهن التي تتضمن رفع الأثقال المتكرر، الانحناء، أو الوقوف لفترات طويلة يمكن أن تزيد من الإجهاد على المفاصل.
- بعض الأمراض الأيضية: مثل النقرس، حيث تتراكم بلورات حمض اليوريك في المفاصل وتسبب التهابًا شديدًا.
إن فهم هذه الأسباب وعوامل الخطر يسمح للأفراد باتخاذ خطوات وقائية حيثما أمكن، مثل الحفاظ على وزن صحي وتجنب الإصابات المفرطة. وعندما تظهر الأعراض، فإن معرفة هذه العوامل تساعد في توجيه التشخيص والعلاج المناسبين، وهو ما يتقنه الأستاذ الدكتور محمد هطيف في تقييمه الشامل لحالات مرضاه.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| السمنة وزيادة الوزن: تزيد الضغط على المفاصل وتسرع التآكل. | التقدم في العمر: تآكل طبيعي للغضاريف مع مرور الزمن. |
| نمط الحياة الخامل: ضعف العضلات المحيطة بالمفصل يقلل من دعمه. | الاستعداد الوراثي: تاريخ عائلي للإصابة بالتهاب المفاصل. |
| الإصابات المتكررة أو غير المعالجة: تزيد من خطر التهاب المفاصل التالي للصدمة. | الجنس: بعض الأمراض مثل الروماتويد أكثر شيوعًا لدى النساء. |
| النظام الغذائي غير الصحي: قد يؤثر على صحة العظام والغضاريف. | التشوهات الخلقية: مثل خلل التنسج الوركي. |
| المهن التي تتطلب جهدًا بدنيًا عاليًا: تزيد من الإجهاد الميكانيكي على المفاصل. | بعض الأمراض المزمنة: مثل السكري الذي يؤثر على الأوعية الدموية (يزيد خطر النخر اللاوعائي). |
| التدخين واستهلاك الكحول المفرط: يمكن أن يؤثر على إمداد الدم للعظام (يزيد خطر النخر اللاوعائي). | الإصابات الشديدة السابقة: حتى بعد العلاج، قد تترك أثراً يؤدي إلى التهاب المفاصل. |
4. الأعراض والعلامات التحذيرية
إن التعرف المبكر على الأعراض والعلامات التحذيرية لتلف مفاصل الورك والركبة أمر بالغ الأهمية للحصول على التشخيص والعلاج المناسبين، مما قد يؤخر أو يمنع الحاجة إلى الجراحة في بعض الحالات، أو يضمن أفضل النتائج إذا كانت الجراحة ضرورية. هذه الأعراض غالبًا ما تتطور تدريجيًا، ولكنها يمكن أن تتفاقم بسرعة، مؤثرة بشكل كبير على الأنشطة اليومية ونوعية الحياة.
الألم المزمن:
يُعد الألم هو العرض الأكثر شيوعًا والأكثر إزعاجًا. في البداية، قد يكون الألم خفيفًا ويظهر فقط بعد النشاط البدني أو في نهاية اليوم. ومع تفاقم الحالة، يصبح الألم أكثر حدة واستمرارية، وقد يظهر حتى أثناء الراحة أو في الليل، مما يعيق النوم. في مفصل الورك، قد يشعر المريض بالألم في منطقة الأربية (الفخذ الداخلي)، أو الأرداف، أو الفخذ الخارجي، وقد يمتد الألم إلى الركبة. أما في مفصل الركبة، فيتركز الألم عادةً في المفصل نفسه، وقد يزداد عند صعود أو نزول الدرج، أو عند المشي لمسافات طويلة، أو عند الوقوف بعد فترة جلوس طويلة. هذا الألم المستمر يمكن أن يؤدي إلى تغييرات في طريقة المشي (العرج)، مما يضع ضغطًا إضافيًا على المفاصل الأخرى والعمود الفقري.
التيبس وفقدان نطاق الحركة:
يعاني العديد من المرضى من تيبس في المفصل، خاصة في الصباح الباكر أو بعد فترات طويلة من الجلوس أو عدم النشاط. قد يستغرق الأمر بعض الوقت "لتليين" المفصل قبل أن يتمكن المريض من التحرك بحرية. مع تقدم المرض، يصبح نطاق حركة المفصل محدودًا بشكل متزايد. في الورك، قد يجد المريض صعوبة في ربط حذائه، أو قص أظافر قدميه، أو حتى الجلوس بوضعيات معينة. في الركبة، قد يصبح من الصعب ثني الركبة بالكامل أو مدها بالكامل، مما يؤثر على القدرة على المشي بشكل طبيعي، أو الجلوس على الكراسي المنخفضة، أو أداء الأنشطة التي تتطلب ثني الركبة مثل الصلاة أو الجلوس القرفصاء.
التورم والحساسية للمس:
يمكن أن يحدث تورم حول المفصل المتضرر نتيجة للالتهاب وتراكم السوائل. قد يكون المفصل دافئًا عند اللمس وحساسًا عند الضغط عليه. هذا التورم يمكن أن يزيد من الألم ويحد من الحركة.
الأصوات الغريبة في المفصل:
قد يسمع المريض أصوات طقطقة، فرقعة، أو احتكاك (صرير) عند تحريك المفصل. هذه الأصوات، المعروفة باسم "الاحتكاك" (crepitus)، تشير غالبًا إلى تآكل الغضروف واحتكاك العظام ببعضها البعض.
ضعف العضلات وعدم الاستقرار:
مع الألم والتيبس، يميل المرضى إلى استخدام المفصل المتضرر بشكل أقل، مما يؤدي إلى ضعف العضلات المحيطة به (ضمور العضلات). هذا الضعف يمكن أن يساهم في الشعور بعدم الاستقرار في المفصل، حيث يشعر المريض بأن المفصل "سيتخلى عنه" أو "سينهار" أثناء المشي أو الوقوف، مما يزيد من خطر السقوط. في الركبة، قد يشعر المريض بأن ركبته "تتخلخل" أو "تتراجع" فجأة.
العرج أو تغيير في طريقة المشي:
لتجنب الألم، قد يغير المرضى طريقة مشيهم بشكل لا إرادي. في حالات الورك، قد يؤدي الألم إلى عرج واضح، حيث يميل المريض إلى تقصير الخطوات على الجانب المصاب. في الركبة، قد يؤدي الألم إلى مشية متصلبة أو غير متوازنة. هذه التغييرات في المشي يمكن أن تسبب آلامًا في الظهر أو المفاصل الأخرى نتيجة لتعويض الجسم.
تشوه المفصل:
في المراحل المتقدمة من التهاب المفاصل، قد يصبح المفصل مشوهًا بشكل واضح. في الركبة، قد تظهر تشوهات مثل "الركبة المقوسة" (bow-legged) أو "الركبة الروحاء" (knock-kneed). في الورك، قد يؤدي التلف الشديد إلى تقصير في الساق المصابة.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تؤثر على قدرتك على أداء الأنشطة اليومية، فمن الضروري استشارة طبيب متخصص في جراحة العظام. الأستاذ الدكتور محمد هطيف في صنعاء يشدد على أهمية عدم تجاهل هذه العلامات، حيث أن التدخل المبكر يمكن أن يحدث فرقًا كبيرًا في مسار المرض ونتائج العلاج.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لتلف مفاصل الورك والركبة على مجموعة شاملة من التقييمات التي تشمل التاريخ المرضي للمريض، الفحص السريري، والتصوير الطبي. هذه الخطوات ضرورية لتحديد مدى الضرر، السبب الكامن وراءه، وتحديد أفضل خطة علاجية، سواء كانت تحفظية أو جراحية. الأستاذ الدكتور محمد هطيف يتبع نهجًا دقيقًا ومنهجيًا لضمان تشخيص شامل لكل حالة.
1. التاريخ المرضي المفصل:
تبدأ عملية التشخيص بمحادثة مفصلة مع المريض حول تاريخه الطبي. يسأل الطبيب عن طبيعة الألم (متى بدأ، ما الذي يزيده أو يخففه، شدته)، الأعراض الأخرى المصاحبة (مثل التيبس، التورم، الأصوات)، أي إصابات سابقة، الأمراض المزمنة (مثل السكري، ارتفاع ضغط الدم، أمراض المناعة الذاتية)، الأدوية التي يتناولها المريض، وتاريخ العائلة لأمراض المفاصل. كما يتم الاستفسار عن نمط حياة المريض، مستوى نشاطه البدني، ومدى تأثير الأعراض على حياته اليومية وعمله. هذه المعلومات الأولية حاسمة في توجيه الفحص السريري واختيار الفحوصات التصويرية المناسبة.
2. الفحص السريري الشامل:
يقوم الطبيب بإجراء فحص بدني دقيق للمفصل المتضرر والمفاصل المحيطة. يتضمن الفحص السريري عدة جوانب:
*
الملاحظة:
يلاحظ الطبيب أي تشوهات واضحة في المفصل، تورم، احمرار، أو ضمور في العضلات المحيطة. كما يراقب طريقة مشي المريض (العرج) وقدرته على تحمل الوزن.
*
الجس:
يقوم الطبيب بلمس المفصل والمناطق المحيطة به لتحديد نقاط الألم، وجود تورم، أو ارتفاع في درجة الحرارة.
*
تقييم نطاق الحركة (Range of Motion - ROM):
يقيس الطبيب مدى قدرة المريض على تحريك المفصل في جميع الاتجاهات (الثني، المد، الدوران، التقريب، التبعيد)، سواء بشكل فعال (بواسطة المريض) أو بشكل سلبي (بواسطة الطبيب). يساعد هذا في تحديد مدى التيبس وفقدان المرونة.
*
اختبارات القوة والاستقرار:
يتم تقييم قوة العضلات المحيطة بالمفصل، ويُجرى الطبيب اختبارات خاصة لتقييم استقرار الأربطة في الركبة (مثل اختبارات الرباط الصليبي الأمامي والخلفي) أو الورك.
*
اختبارات وظيفية:
قد يطلب الطبيب من المريض أداء بعض الحركات الوظيفية مثل الوقوف، الجلوس، المشي، أو صعود الدرج لتقييم تأثير الألم على الأنشطة اليومية.
3. التصوير الطبي:
تُعد فحوصات التصوير الطبي أدوات أساسية لتأكيد التشخيص وتحديد مدى تلف المفصل.
*
الأشعة السينية (X-rays):
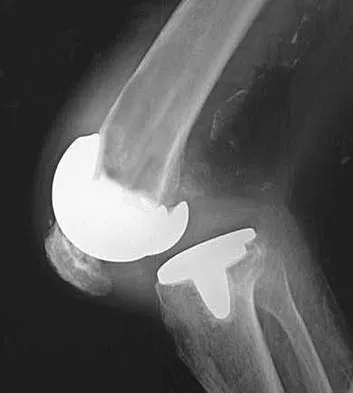
هي الفحص الأول والأكثر شيوعًا. تُظهر الأشعة السينية العظام بوضوح ويمكنها الكشف عن تضيق المسافة المفصلية (مؤشر على تآكل الغضروف)، وجود نتوءات عظمية (osteophytes)، تشوهات في شكل العظام، أو علامات التهاب المفاصل المتقدم. يمكن أن تُظهر أيضًا الكسور القديمة أو علامات النخر اللاوعائي.
*
التصوير بالرنين المغناطيسي (MRI):
يوفر الرنين المغناطيسي صورًا مفصلة للغاية للأنسجة الرخوة، بما في ذلك الغضاريف، الأربطة، الأوتار، الغضاريف الهلالية، والعضلات. يُستخدم لتحديد مدى تلف الغ
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.