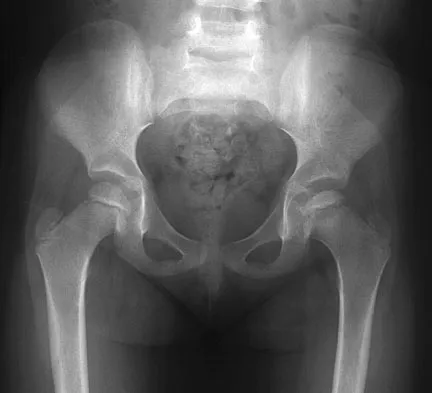
الخلاصة الطبية: تُعتبر صحة الجهاز العظمي والمفصلي للأطفال حجر الزاوية في نموهم السليم. خلل التنسج النمائي للورك هو حالة شائعة تتضمن عدم تطور مفصل الورك بشكل سليم، بينما انزلاق المشاش الفخذي الرأسي هو حالة طارئة تحدث عندما ينزلق رأس عظم الفخذ عن صفيحة النمو. على صعيد العمود الفقري، تشمل التشوهات الشائعة الجنف (انحناء جانبي) والحداب (انحناء أمامي مفرط). تتجلى هذه الحالات بأعراض متنوعة مثل العرج، الألم، صعوبة الحركة، أو انحناء الظهر الظاهر. يتطلب علاجها التدخل المبكر والدقيق لتجنب المضاعفات الخطيرة وطويلة الأمد التي قد تؤثر على جودة حياة الطفل مستقبلاً، مؤكدة على أهمية الخبرة المتخصصة في هذا المجال.
1. مقدمة شاملة حول أمراض وتشوهات العظام الشائعة لدى الأطفال: ركيزة النمو السليم
تُعد صحة عظام الأطفال ومفاصلهم ركيزة أساسية لنموهم السليم، وقدرتهم على الحركة، ومشاركتهم في الأنشطة اليومية والرياضية التي تُشكل جزءاً لا يتجزأ من طفولتهم. إن أي خلل أو تشوه في الجهاز العظمي خلال سنوات التكوين الحرجة يمكن أن يؤثر تأثيراً بالغاً على تطورهم البدني، وقد يمتد ليشمل الجوانب النفسية والاجتماعية. لذا، فإن فهم هذه الأمراض والتشوهات الشائعة، وتشخيصها المبكر، وعلاجها الفعال هو أمر بالغ الأهمية لكل أسرة ومقدم رعاية صحية.
في هذه المقالة، سنتعمق في استكشاف مجموعة من أبرز أمراض وتشوهات العظام التي تصيب الأطفال، مع التركيز على تلك المتعلقة بالورك، الفخذ، والعمود الفقري. سنتناول تعريف كل حالة، أسبابها، علاماتها وأعراضها المميزة، طرق التشخيص الحديثة، وخيارات العلاج المتاحة، بدءاً من الأساليب التحفظية وصولاً إلى التدخلات الجراحية المتقدمة. هدفنا هو توفير دليل شامل يساعد الآباء والأطباء على فهم هذه الحالات المعقدة وتحديد أفضل مسار رعاية لأطفالهم.
يتطلب التعامل مع هذه التشوهات خبرة متخصصة ودقيقة، لا سيما أن عظام الأطفال في طور النمو المستمر، مما يجعلها مختلفة تماماً عن عظام البالغين. وهنا يبرز الدور الحيوي لخبراء جراحة العظام الذين يمتلكون المعرفة والمهارة اللازمتين لتقديم أفضل رعاية ممكنة. وسنسلط الضوء بشكل خاص على الدور الريادي والخبرة الاستثنائية للأستاذ الدكتور محمد هطيف، الذي يُعد واحداً من أبرز الأسماء في جراحة العظام للأطفال والعمود الفقري في اليمن والمنطقة، بما يتمتع به من خلفية أكاديمية وخبرة عملية واسعة، والتزامه بأحدث التقنيات والمعايير العالمية.
2. فهم العظام والمفاصل عند الأطفال: نظرة تشريحية ووظيفية فريدة
تتميز عظام ومفاصل الأطفال بخصائص فريدة تختلف جذرياً عن مثيلاتها لدى البالغين، مما يجعلها أكثر عرضة لأنواع معينة من الإصابات والتشوهات. فهم هذه الفروقات التشريحية والوظيفية هو مفتاح تشخيص وعلاج أمراض العظام لدى الأطفال.
2.1. خصائص عظام الأطفال:
*
صفائح النمو (Growth Plates / Epiphyses):
هذه مناطق غضروفية توجد في نهايات العظام الطويلة، وهي المسؤولة عن نمو العظام في الطول. صفائح النمو حساسة للغاية للإصابات والالتهابات والأمراض، وأي ضرر بها يمكن أن يؤثر على النمو المستقبلي للعظم.
*
المرونة العالية:
عظام الأطفال أكثر مرونة وأقل هشاشة من عظام البالغين بسبب اختلاف تركيبها الكيميائي، مما يجعلها قادرة على الانحناء أكثر قبل الكسر. ومع ذلك، يمكن أن تتعرض لكسور خاصة تسمى "كسور الغصن الأخضر" حيث ينكسر جزء من العظم ويبقى الآخر سليماً.
*
قدرة عالية على إعادة التشكيل (Remodeling):
تتمتع عظام الأطفال بقدرة مذهلة على إعادة تشكيل نفسها وإصلاح التشوهات والكسور، خاصة في السنوات الأولى من العمر. هذه القدرة تقل مع التقدم في العمر.
*
سرعة الشفاء:
تلتئم كسور الأطفال عادةً أسرع من كسور البالغين، وذلك بفضل زيادة نشاط الخلايا العظمية وتدفق الدم الغزير.
2.2. تشريح ووظيفة مفصل الورك لدى الأطفال:
مفصل الورك هو مفصل كروي حقي يربط عظم الفخذ بالحوض. عند الأطفال، يتكون من:
*
رأس عظم الفخذ (Femoral Head):
الجزء الكروي العلوي من عظم الفخذ.
*
الحق (Acetabulum):
تجويف في عظم الحوض يستقبل رأس الفخذ.
*
المحفظة المفصلية والأربطة:
تُحيط بالمفصل وتوفر الثبات.
*
صفائح النمو:
موجودة في رأس الفخذ وأجزاء من الحوض.
في مرحلة الطفولة المبكرة، تكون هذه المكونات غضروفية بشكل كبير، وتتصلب تدريجياً لتصبح عظاماً. أي اضطراب في هذه العملية يمكن أن يؤدي إلى تشوهات مثل خلل التنسج النمائي للورك.
2.3. تشريح ووظيفة العمود الفقري لدى الأطفال:
يتكون العمود الفقري للطفل من فقرات غضروفية أكثر مرونة، وتنمو بشكل متسارع.
*
الفقرات (Vertebrae):
تتشكل من جسم الفقرة، الأقواس الفقرية، والنواتئ الشوكية.
*
الأقراص الفقرية (Intervertebral Discs):
تعمل كوسائد امتصاص للصدمات بين الفقرات.
*
الحبل الشوكي (Spinal Cord):
يمر داخل القناة الشوكية المحمية بالفقرات.
مرونة العمود الفقري تسمح بنمو سريع ولكنها تجعله أيضاً عرضة للتشوهات مثل الجنف والحداب، خاصة خلال طفرات النمو.
3. تشوهات الورك والفخذ الشائعة لدى الأطفال
تُعد تشوهات الورك والفخذ من أكثر الحالات شيوعاً التي تتطلب التدخل الطبي في مرحلة الطفولة، وتتفاوت خطورتها من حالات بسيطة يمكن علاجها تحفظياً إلى أخرى معقدة تستدعي الجراحة.
3.1. خلل التنسج النمائي للورك (Developmental Dysplasia of the Hip - DDH)
تعريف: هو مصطلح شامل يُشير إلى مجموعة من الاضطرابات التي تؤثر على نمو مفصل الورك، حيث لا يتشكل رأس عظم الفخذ والحُق (التجويف الذي يستقبله) بشكل سليم، مما يؤدي إلى عدم استقرار المفصل، أو خلع جزئي (Subluxation)، أو خلع كامل (Dislocation) لرأس الفخذ من تجويف الحُق. يُعد DDH أكثر شيوعاً في البنات، الأطفال الأول، والولادات المقعدية.
الأسباب وعوامل الخطر:
*
عوامل وراثية:
التاريخ العائلي للإصابة يزيد من خطر حدوثها.
*
الوضع داخل الرحم:
الوضعيات التي تحد من حركة الورك في الرحم (مثل الوضع المقعدي) تزيد الخطر.
*
ضغط الرحم:
خاصة في الولادات الأولى، حيث تكون مساحة الرحم أقل.
*
التفاف الجنين الضيق (Oligohydramnios):
نقص السائل الأمنيوسي.
*
عوامل هرمونية:
يعتقد أن الهرمونات الأنثوية التي تنتقل من الأم إلى الجنين قد تلعب دوراً في إرخاء الأربطة.
*
اللف الشديد للأطفال بعد الولادة (Swaddling):
إذا تم لف ساقي الطفل بشكل مستقيم ومشدود، فإنه قد يعيق النمو السليم للورك.
الأعراض والعلامات:
تختلف الأعراض باختلاف عمر الطفل وشدة الحالة.
*
عند الرضع (حديثي الولادة وحتى 6 أشهر):
* صعوبة في فتح ورك الطفل بالكامل (تقييد في تبعيد الورك).
* عدم تناظر في طيات الجلد في الفخذ أو الأرداف.
* سماع صوت "طقطقة" أو "فرقعة" عند تحريك ورك الطفل (يمكن أن يلاحظه الطبيب بالفحص السريري).
* قد لا تظهر أعراض واضحة في هذا العمر، مما يؤكد أهمية الفحص الروتيني.
*
عند الأطفال الأكبر (بعد المشي):
* العرج (Limping) عند المشي.
* قد يمشي الطفل على أطراف أصابعه في أحد الجانبين.
* اختلاف في طول الساقين.
* ميلان الحوض.
* مشية "البطة" (Waddling gait) إذا كانت الإصابة ثنائية.
* ألم في الورك أو الركبة (أقل شيوعاً).
التشخيص:
*
الفحص السريري:
يقوم الأستاذ الدكتور محمد هطيف بإجراء اختبارات خاصة مثل اختبار أورتولاني (Ortolani) وبارلو (Barlow) للتحقق من استقرار المفصل عند الرضع.
*
الموجات فوق الصوتية (Ultrasound):
هي الأداة التشخيصية المفضلة عند الرضع دون 6 أشهر، حيث تكون عظام الورك لا تزال غضروفية ولا تظهر بوضوح في الأشعة السينية.
*
الأشعة السينية (X-rays):
تُستخدم لتأكيد التشخيص وتقييم شدة التشوه عند الأطفال الأكبر سناً (بعد 6 أشهر) عندما تبدأ عظام الورك بالتكلس.
*
الرنين المغناطيسي (MRI):
قد يُستخدم في حالات نادرة لتقييم تفاصيل أكثر تعقيداً حول المفصل والأنسجة الرخوة.
خيارات العلاج:
يعتمد العلاج على عمر الطفل وشدة الخلع. التدخل المبكر يحسن النتائج بشكل كبير.
*
العلاج التحفظي (Conservative Treatment):
*
حمالة بافليك (Pavlik Harness):
تُستخدم لحديثي الولادة والرضع حتى 6 أشهر. تُبقي الحمالة ورك الطفل في وضعية "الضفدع" (مثني ومُبعد) مما يشجع على نمو الحُق ورأس الفخذ بشكل سليم. تُعد فعالة جداً في معظم الحالات عند استخدامها بشكل صحيح ومستمر.
*
التجبير (Casting):
إذا لم تنجح حمالة بافليك، قد يتم استخدام جبيرة صلبة (مثل جبيرة Spica) لتثبيت الورك في وضعية مناسبة لبضعة أشهر.
*
العلاج الجراحي (Surgical Treatment):
يُلجأ إليه في حالات الخلع التي لم تستجب للعلاج التحفظي، أو عند التشخيص المتأخر.
*
الرد المغلق (Closed Reduction):
يُجرى تحت التخدير العام حيث يقوم الجراح بإعادة رأس الفخذ إلى مكانه دون شق جراحي، ثم يتم تثبيت الورك بجبيرة Spica لعدة أشهر.
*
الرد المفتوح (Open Reduction):
إذا كان الرد المغلق غير ممكن، يتم إجراء شق جراحي لإزالة أي عوائق (مثل الأنسجة الرخوة أو الأربطة السميكة) التي تمنع عودة رأس الفخذ إلى مكانه، ثم يتم تثبيت المفصل.
*
قطع العظم (Osteotomy):
في حالات التشوهات الشديدة أو التشخيص المتأخر (خاصة بعد عمر سنة ونصف)، قد يتطلب الأمر إجراء قطع عظم في الحوض أو الفخذ لإعادة توجيه العظام وتحسين استقرار المفصل وتغطيته. الأستاذ الدكتور محمد هطيف يمتلك خبرة واسعة في هذه الإجراءات المعقدة.
مضاعفات عدم العلاج:
إذا تُرك DDH دون علاج، يمكن أن يؤدي إلى:
* تطور الفصال العظمي المبكر (التهاب المفاصل التنكسي) في مرحلة الشباب.
* العرج المزمن وتشوه المشي.
* اختلاف دائم في طول الساقين.
* الألم المزمن وصعوبة في الحركة.
3.2. انزلاق المشاش الفخذي الرأسي (Slipped Capital Femoral Epiphysis - SCFE)
تعريف: هي حالة طارئة تحدث عندما ينزلق رأس عظم الفخذ (المشاش) عن صفيحة النمو باتجاه الجزء السفلي والخلفي من عنق الفخذ. تعتبر هذه الحالة طارئة لأنها قد تؤدي إلى قطع إمداد الدم عن رأس الفخذ، مما يسبب نخرة (موت الأنسجة). تُصيب SCFE عادةً المراهقين الذين تتراوح أعمارهم بين 10 و 16 عاماً، وخاصة الذكور الذين يعانون من زيادة الوزن أو السمنة.
الأسباب وعوامل الخطر:
*
النمو السريع (Growth Spurt):
خلال طفرات النمو، تكون صفائح النمو ضعيفة.
*
السمنة أو زيادة الوزن:
تزيد الضغط الميكانيكي على صفيحة النمو.
*
اضطرابات الغدد الصماء:
مثل قصور الغدة الدرقية، نقص هرمون النمو، أو مرض السكري.
*
الصدمة الخفيفة أو المتكررة:
قد تؤدي إلى الانزلاق.
*
الوراثة:
قد يكون هناك عامل وراثي في بعض الحالات.
الأعراض:
*
ألم في الورك، الفخذ، أو الركبة:
غالباً ما يكون الألم في الركبة هو العرض الوحيد، مما قد يؤخر التشخيص.
*
العرج (Limping):
يصبح واضحاً مع تفاقم الألم.
*
تقييد في حركة الورك:
خاصة في الدوران الداخلي والتبعيد.
*
ميلان الساق المصابة للخارج (External Rotation):
يصبح أكثر وضوحاً عند ثني الورك.
*
عدم القدرة على تحمل الوزن:
في الحالات الشديدة أو الحادة.
التشخيص:
*
الفحص السريري:
يلاحظ الأستاذ الدكتور محمد هطيف تقييد الحركة والدوران الخارجي للساق المصابة.
*
الأشعة السينية (X-rays):
تُعد الأداة التشخيصية الأساسية. يجب أخذ صور في وضعيتين (الأمامية الخلفية والجانبية) لتقييم درجة الانزلاق بوضوح.
العلاج:
العلاج جراحي حصراً وهو ضروري لمنع تفاقم الانزلاق والمضاعفات.
*
التثبيت بالمسمار (In Situ Pinning/Screw Fixation):
يتم إدخال مسمار معدني واحد أو أكثر عبر عنق الفخذ لتثبيت رأس الفخذ في مكانه ومنع المزيد من الانزلاق. يُجرى هذا عادةً تحت توجيه الأشعة السينية. الأستاذ الدكتور محمد هطيف لديه خبرة واسعة في إجراء هذه العمليات بأقل تدخل جراحي.
*
إجراءات إضافية:
في حالات الانزلاق الشديدة أو المزمنة، قد تتطلب الحالة إجراء قطع عظم لإعادة توجيه رأس الفخذ.
مضاعفات عدم العلاج:
*
النخرة اللاوعائية لرأس الفخذ (Avascular Necrosis - AVN):
قطع إمداد الدم عن رأس الفخذ، مما يؤدي إلى موت العظام وانهيارها.
*
الفصال العظمي المبكر (Osteoarthritis):
نتيجة للتغيرات في شكل المفصل.
*
تحديد دائم في حركة الورك والألم المزمن.
*
الانزلاق في الورك الآخر:
يجب مراقبة الورك غير المصاب عن كثب، حيث أن حوالي 20-40% من الحالات تحدث في الوركين.
3.3. مرض بيرثيس (Legg-Calvé-Perthes Disease)
تعريف: هو اضطراب نادر يُصيب رأس عظم الفخذ لدى الأطفال، ويتميز بانقطاع مؤقت لإمداد الدم إلى رأس الفخذ، مما يؤدي إلى موت خلايا العظم (النخرة اللاوعائية) وانهيارها. تتراوح أعمار الأطفال المصابين عادةً بين 4 و 10 سنوات، وهو أكثر شيوعاً في الذكور.
الأسباب:
السبب الدقيق غير معروف، ولكن يُعتقد أنه مرتبط بعوامل وراثية، وعوامل تؤثر على تخثر الدم، وإصابات خفيفة متكررة تؤدي إلى اضطراب في الدورة الدموية لرأس الفخذ.
الأعراض:
*
عرج بدون ألم:
قد يكون العرض الأول، وقد يتفاقم ليصبح مصحوباً بألم خفيف في الورك أو الفخذ أو الركبة.
*
تقييد في حركة الورك:
خاصة في الدوران الداخلي والتبعيد.
*
اختلاف في طول الساقين:
في المراحل المتقدمة.
*
ضمور عضلات الفخذ:
في الجانب المصاب.
التشخيص:
*
الفحص السريري:
يلاحظ الطبيب العرج وتقييد الحركة.
*
الأشعة السينية (X-rays):
تُظهر تغيرات مميزة في رأس الفخذ مثل التصلب، التفتت، وإعادة التكلس.
*
الرنين المغناطيسي (MRI):
هو الأكثر حساسية للكشف عن التغيرات المبكرة في رأس الفخذ حتى قبل ظهورها في الأشعة السينية، ويساعد في تقييم مدى الإصابة.
العلاج:
الهدف من العلاج هو الحفاظ على شكل رأس الفخذ كروياً قدر الإمكان أثناء عملية الشفاء وإعادة التشكيل، لضمان حركة مفصلية سليمة وتجنب الفصال العظمي.
*
العلاج التحفظي:
*
الراحة وتخفيف التحميل:
قد يشمل استخدام العكازات أو الكرسي المتحرك لفترة.
*
العلاج الطبيعي:
للحفاظ على نطاق حركة الورك وتقوية العضلات.
*
الدعامات (Bracing):
في بعض الحالات، يمكن استخدام دعامات خاصة للمساعدة في إبقاء رأس الفخذ داخل الحُق.
*
العلاج الجراحي:
يُلجأ إليه إذا كانت الإجراءات التحفظية غير كافية أو إذا كان المرض متقدماً، ويشمل:
*
قطع العظم (Osteotomy):
في الحوض أو الفخذ، لإعادة توجيه العظام وتحسين تغطية رأس الفخذ بواسطة الحُق.
*
تثبيت المفصل (Arthrodiastasis):
إجراء لتقليل الضغط على المفصل.
تُقدم هذه العلاجات في مركز الأستاذ الدكتور محمد هطيف بأحدث التقنيات وأعلى مستويات الدقة لضمان أفضل النتائج الممكنة.
4. تشوهات العمود الفقري الشائعة لدى الأطفال
العمود الفقري هو محور الجسم وداعم للحبل الشوكي، وأي تشوه فيه يمكن أن يكون له عواقب وخيمة على الحركة والنمو.
4.1. الجنف (Scoliosis)
تعريف: هو انحناء جانبي غير طبيعي للعمود الفقري، مصحوباً غالباً بدوران للفقرات. يُشبه العمود الفقري حرف "S" أو "C" بدلاً من أن يكون مستقيماً. يُعد الجنف مجهول السبب (Idiopathic Scoliosis) هو النوع الأكثر شيوعاً، ويصيب المراهقين بشكل خاص، ولكن يمكن أن يحدث أيضاً عند الرضع والأطفال الصغار.
أنواع الجنف:
*
الجنف مجهول السبب (Idiopathic Scoliosis):
الأكثر شيوعاً (حوالي 80%)، ولا يوجد سبب واضح له. يُصنف حسب العمر (رضيعي، طفلي، مراهق).
*
الجنف الخلقي (Congenital Scoliosis):
ناتج عن تشوهات في الفقرات منذ الولادة، مثل عدم اكتمال نمو فقرة أو التحام فقرتين.
*
الجنف العصبي العضلي (Neuromuscular Scoliosis):
يحدث نتيجة لحالات عصبية أو عضلية تؤثر على التحكم في العضلات التي تدعم العمود الفقري (مثل الشلل الدماغي، ضمور العضلات، أو الشلل النصفي).
*
الجنف المتلازمي (Syndromic Scoliosis):
مرتبط بمتلازمات وراثية معينة.
الأسباب وعوامل الخطر:
بالنسبة للجنف مجهول السبب، لا يزال السبب غير معروف، ولكن يُعتقد أن العوامل الوراثية تلعب دوراً. تتفاقم الحالات عادةً خلال طفرات النمو السريع.
الأعراض والعلامات:
غالباً ما يكون الجنف غير مؤلم في مراحله المبكرة، ويُلاحظ من قبل الآباء أو أثناء الفحوصات المدرسية.
*
عدم تناظر الكتفين:
أحد الكتفين أعلى من الآخر.
*
عدم تناظر الوركين:
أحد الوركين يبرز أكثر.
*
بروز أحد لوحي الكتف:
يظهر أحد لوحي الكتف أكثر بروزاً.
*
تفاوت في المسافة بين الذراع والجذع:
عند الوقوف بشكل مستقيم.
*
انحناء جذع الجسم إلى أحد الجانبين.
*
بروز الأضلاع (Rib Hump):
يصبح واضحاً عند انحناء الطفل للأمام (اختبار آدم - Adam's Forward Bend Test).
*
ألم في الظهر:
قد يحدث في بعض الحالات، خاصةً مع تقدم التشوه.
*
مشاكل في التنفس:
في حالات الجنف الشديدة جداً التي تؤثر على سعة الرئة.
التشخيص:
*
الفحص السريري:
يقوم الأستاذ الدكتور محمد هطيف بفحص العمود الفقري للطفل وهو واقف ومنحني للأمام لتقييم درجة الانحناء والدوران (باستخدام مقياس الانحناء Scoliosmeter).
*
الأشعة السينية (X-rays):
ضرورية لتأكيد التشخيص، تحديد درجة الانحناء (باستخدام زاوية كوب - Cobb Angle)، ومراقبة تطور الحالة. تُؤخذ صور للعمود الفقري بالكامل واقفاً.
*
الرنين المغناطيسي (MRI):
قد يُطلب لاستبعاد الأسباب العصبية للجنف، خاصةً في حالات الجنف الخلقي أو إذا كانت هناك أعراض عصبية.
العلاج:
يعتمد العلاج على عمر الطفل، درجة الانحناء، وسبب الجنف، وإمكانية تطوره.
*
المراقبة (Observation):
للحالات البسيطة (أقل من 20 درجة)، يتم مراقبة الانحناء بانتظام للتأكد من عدم تفاقمه، خاصة خلال فترات النمو السريع.
*
العلاج الطبيعي والتمارين:
يمكن أن يساعد في تحسين قوة العضلات ومرونة العمود الفقري، ولكن لا يوقف تطور الجنف نفسه.
*
الدعامات (Bracing):
تُستخدم للحالات المتوسطة (20-45 درجة) لمنع تفاقم الانحناء، خاصةً عندما يكون الطفل في مرحلة النمو. يجب ارتداء الدعامة لساعات طويلة يومياً لتكون فعالة. يقوم الأستاذ الدكتور محمد هطيف بتقديم المشورة حول اختيار الدعامة المناسبة ومتابعة فعاليتها.
*
الجراحة (Surgery):
يُلجأ إليها في حالات الجنف الشديد (أكثر من 45-50 درجة) أو عندما يكون هناك تفاقم سريع للانحناء، أو إذا كانت هناك مشاكل عصبية أو تنفسية.
*
دمج الفقرات (Spinal Fusion):
هو الإجراء الجراحي الأكثر شيوعاً. يقوم الجراح بتصحيح الانحناء وتثبيت الفقرات المتأثرة باستخدام قضبان ومسامير معدنية، ثم يتم دمجها معاً لتصبح قطعة عظمية واحدة صلبة مع مرور الوقت. الأستاذ الدكتور محمد هطيف هو من الرواد في هذا المجال، ويستخدم أحدث التقنيات الجراحية لتقليل المخاطر وتحسين النتائج.
*
الأجهزة النامية (Growing Rods):
تُستخدم للأطفال الصغار جداً الذين يعانون من جنف شديد، حيث يتم تركيب قضبان يمكن إطالتها بانتظام دون الحاجة لعمليات دمج الفقرات المتكررة، مما يسمح للعمود الفقري بالنمو.
4.2. الحداب (Kyphosis)
تعريف: هو انحناء أمامي مفرط (تحدب) في العمود الفقري، غالباً ما يحدث في منطقة الصدر، مما يعطي الظهر مظهراً مستديراً (حدبة الظهر). في حين أن هناك درجة طبيعية من الحداب في العمود الفقري الصدري، يصبح مشكلة عندما يتجاوز الانحناء الحد الطبيعي.
أنواع الحداب:
*
الحداب الوضعي (Postural Kyphosis):
الأكثر شيوعاً، وينتج عن سوء الوضعية (الجلوس أو الوقوف بظهر منحني) وضعف عضلات الظهر. يمكن تصحيحه عادة بالتمارين.
*
مرض شيرمان (Scheuermann's Kyphosis):
هو حداب هيكلي أكثر شدة، يحدث في المراهقة، وينتج عن تشوهات في نمو الفقرات (تصبح الفقرات مثلثة الشكل).
*
الحداب الخلقي (Congenital Kyphosis):
ناتج عن تشوهات في الفقرات منذ الولادة، مثل عدم اكتمال تكوين الفقرة أو التحامها بشكل غير طبيعي.
*
الحداب الثانوي:
قد يحدث نتيجة لإصابات، عدوى، أورام، أو أمراض أخرى تؤثر على العمود الفقري.
الأسباب وعوامل الخطر:
*
سوء الوضعية:
السبب الرئيسي للحداب الوضعي.
*
الوراثة:
قد يكون هناك استعداد وراثي لمرض شيرمان.
*
مشاكل النمو:
في مرض شيرمان، تتأثر صفائح النمو في الفقرات.
*
التشوهات الخلقية:
في الحداب الخلقي.
الأعراض:
*
ظهر مستدير أو "حدبة" واضحة.
*
ألم في الظهر:
خاص في حالات مرض شيرمان أو الحداب الشديد.
*
تعب في الظهر:
خاصة بعد الجلوس أو الوقوف لفترات طويلة.
*
تصلب في العمود الفقري.
*
مشاكل تنفسية أو عصبية:
نادراً ما تحدث في الحالات الشديدة جداً.
التشخيص:
*
الفحص السريري:
يلاحظ الأستاذ الدكتور محمد هطيف الانحناء وتقييم مرونة العمود الفقري وقوة العضلات.
*
الأشعة السينية (X-rays):
تُظهر درجة الانحناء وشكل الفقرات (خاصة في مرض شيرمان).
*
الرنين المغناطيسي (MRI):
قد يُستخدم لاستبعاد الضغط على الحبل الشوكي أو الأسباب العصبية الأخرى.
العلاج:
*
المراقبة:
للحالات البسيطة، خاصة الحداب الوضعي.
*
العلاج الطبيعي والتمارين:
لتقوية عضلات الظهر وتحسين الوضعية والمرونة.
*
الدعامات (Bracing):
تُستخدم في مرض شيرمان لتقويم الانحناء ومنع تفاقمه أثناء النمو.
*
الجراحة (Surgery):
تُعد خياراً في حالات الحداب الشديد (أكثر من 70-80 درجة) أو الحداب الخلقي الذي يضغط على الحبل الشوكي، أو إذا كانت هناك آلام لا تستجيب للعلاج التحفظي. وتشمل جراحة دمج الفقرات (Spinal Fusion) المشابهة لتلك المستخدمة في الجنف.
4.3. الشوك المشقوق (Spina Bifida)
تعريف: هو عيب خلقي في العمود الفقري يحدث عندما لا تنغلق الأنابيب العصبية للجنين بشكل كامل خلال الأسابيع الأولى من الحمل، مما يؤدي إلى عدم اكتمال تكوين الفقرات المكافئة. تتراوح شدته من حالات خفيفة وغير مرئية إلى حالات شديدة تؤثر على الحبل الشوكي والأعصاب.
الأنواع:
*
الشوك المشقوق الخفي (Spina Bifida Occulta):
وهو النوع الأكثر شيوعاً والأقل خطورة، حيث يوجد فجوة صغيرة في الفقرات ولكن الحبل الشوكي والأعصاب لا تتأثر عادةً. قد لا تظهر أي أعراض، أو قد تظهر علامات خارجية مثل بقعة شعر، وحمة، أو انبعاج في الجلد فوق المنطقة المصابة.
*
القيلة السحائية (Meningocele):
تبرز الأغشية المحيطة بالحبل الشوكي عبر فتحة في العمود الفقري، لتشكل كيساً مملوءاً بالسائل، لكن الحبل الشوكي لا يكون جزءاً من هذا الكيس. قد لا تسبب مشاكل عصبية كبيرة.
*
القيلة النخاعية السحائية (Myelomeningocele):
وهو النوع الأكثر شدة، حيث يبرز الحبل الشوكي وأعصابه عبر الفتحة في العمود الفقري إلى كيس خارجي. يسبب هذا النوع إعاقات عصبية تتفاوت في شدتها، مثل ضعف العضلات، الشلل، مشاكل في المثانة والأمعاء، وتجمع السائل في الدماغ (استسقاء الرأس).
الأسباب وعوامل الخطر:
يعتقد أن الشوك المشقوق ينتج عن مجموعة معقدة من العوامل الوراثية والبيئية. نقص حمض الفوليك (Folic Acid) قبل الحمل وخلال بدايته هو عامل خطر رئيسي.
الأعراض:
تعتمد على شدة ونوع الشوك المشقوق، وتتراوح من غياب الأعراض تماماً إلى شلل في الأطراف السفلية، وفقدان الإحساس، ومشاكل في التحكم في المثانة والأمعاء.
التشخيص:
*
قبل الولادة:
يمكن الكشف عنه من خلال فحوصات الدم الروتينية، الموجات فوق الصوتية، أو بزل السائل الأمنيوسي.
*
بعد الولادة:
الفحص السريري، الأشعة السينية، الرنين المغناطيسي (MRI)، والتصوير المقطعي (CT scan) لتقييم مدى الضرر.
العلاج:
*
الجراحة للإصلاح:
في حالات القيلة السحائية والقيلة النخاعية السحائية، تُجرى جراحة لإغلاق الفتحة في العمود الفقري وحماية الحبل الشوكي والأعصاب المكشوفة. تُجرى هذه الجراحة عادةً خلال 24-48 ساعة من الولادة، وقد تُجرى أحياناً قبل الولادة.
*
إدارة المضاعفات:
يتضمن علاج الشوك المشقوق أيضاً إدارة المضاعفات مثل استسقاء الرأس (يتطلب تركيب تحويلة Shunt لتصريف السائل)، ومشاكل المثانة والأمعاء، والتشوهات العظمية مثل الجنف أو خلع الورك (تتطلب تدخلاً جراحياً وجهاز تقويمي).
*
العلاج الطبيعي والتأهيل:
ضروريان لتحسين الوظيفة والاعتماد على الذات.
مقارنة بين العلاج التحفظي والجراحي لتشوهات العظام الشائعة عند الأطفال
| الميزة | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| التعريف | يركز على التدخلات غير الجراحية لتقليل الأعراض أو تصحيح التشوه. | يتضمن شقاً جراحياً لإصلاح المشكلة الهيكلية. |
| الأمثلة | حمالة بافليك (لـ DDH)، الدعامات (لـ DDH، الجنف، الحداب)، العلاج الطبيعي، مسكنات الألم، الراحة. | الرد المغلق/المفتوح لـ DDH، تثبيت المشاش لـ SCFE، دمج الفقرات للجنف/الحداب، قطع العظم. |
| دواعي الاستخدام | الحالات المبكرة/الخفيفة، الأطفال الصغار جداً، عندما يكون التشوه مرناً وقابلاً للتصحيح. | الحالات الشديدة، عدم استجابة العلاج التحفظي، خطر المضاعفات، التشخيص المتأخر. |
| المخاطر | تهيج الجلد، عدم الالتزام بالعلاج، عدم نجاح العلاج مما يؤدي إلى الحاجة للجراحة لاحقاً. | العدوى، النزيف، إصابة الأعصاب، مشاكل التخدير، فشل الزرعات، الحاجة لجراحات مستقبلية. |
| فترة التعافي | غالباً ما تكون أطول ولكنها أقل شدة، وتتطلب متابعة مستمرة. | أقصر في بعض الأحيان ولكنها أكثر شدة، وتتطلب فترة تأهيل مكثفة. |
| النتائج المتوقعة | يمكن أن تكون ممتازة إذا تم البدء مبكراً والالتزام بالعلاج. | غالباً ما تكون ضرورية لتحقيق تصحيح دائم ومنع المضاعفات الخطيرة. |
| تكلفة العلاج | أقل عموماً، ولكن قد تتطلب معدات دعم (دعامات) والعلاج الطبيعي. | أعلى بشكل عام، وتشمل تكاليف المستشفى والجراح والتخدير. |
علامات وأعراض تشوهات الورك والعمود الفقري الشائعة لدى الأطفال
| الحالة | علامات وأعراض الورك والفخذ | علامات وأعراض العمود الفقري |
|---|---|---|
| خلل التنسج النمائي للورك (DDH) | - تقييد في تبعيد الورك (صعوبة فتح الساقين). - عدم تناظر في طيات الجلد في الفخذ/الأرداف. - سماع صوت طقطقة/فرقعة. - عرج أو مشية "بطة" (في الأطفال الأكبر). - اختلاف في طول الساقين. | - لا توجد أعراض مباشرة في العمود الفقري، ولكن قد يؤثر العرج على وضعية الجسم بشكل عام. |
| انزلاق المشاش الفخذي الرأسي (SCFE) | - ألم في الورك، الفخذ، أو الركبة (غالباً في الركبة فقط). - عرج، خاصة بعد النشاط. - تقييد في حركة الورك (خاصة الدوران الداخلي). - ميلان الساق المصابة للخارج. | - لا توجد أعراض مباشرة في العمود الفقري، ولكن قد يتأثر المشي والوضعية العامة. |
| مرض بيرثيس | - عرج متقطع أو مستمر. - ألم خفيف في الورك، الفخذ، أو الركبة. - تقييد في حركة الورك (خاصة الدوران الداخلي والتبعيد). - ضمور عضلات الفخذ. - اختلاف في طول الساقين (في المراحل المتقدمة). | - لا توجد أعراض مباشرة في العمود الفقري. |
| الجنف (Scoliosis) | - لا توجد أعراض في الورك أو الفخذ مباشرة. | - عدم تناظر الكتفين أو الوركين. - بروز أحد لوحي الكتف. - بروز الأضلاع عند الانحناء (حدبة ضلع). - انحناء جانبي للعمود الفقري. - ألم في الظهر (في بعض الحالات). |
| الحداب (Kyphosis) | - لا توجد أعراض في الورك أو الفخذ مباشرة. | - ظهر مستدير أو "حدبة" واضحة. - ألم في الظهر (خاصة في مرض شيرمان). - تصلب في العمود الفقري. - ضعف في وضعية الجسم. |
| الشوك المشقوق (Spina Bifida) | - ضعف أو شلل في الساقين (في القيلة النخاعية السحائية). - فقدان الإحساس في الأطراف السفلية. | - وجود كيس يبرز من الظهر (في القيلة السحائية والنخاعية السحائية). - بقعة شعر، وحمة، أو انبعاج في الجلد فوق العمود الفقري (في الشوك المشقوق الخفي). - تشوهات العمود الفقري مثل الجنف أو الحداب كعرض ثانوي. |
5. أهمية التشخيص المبكر والدور المحوري للأستاذ الدكتور محمد هطيف
يُعد التشخيص المبكر لأمراض وتشوهات العظام عند الأطفال أمراً حاسماً، فهو المفتاح لتحقيق أفضل النتائج العلاجية وتقليل احتمالية حدوث مضاعفات طويلة الأمد التي قد تؤثر على جودة حياة الطفل مستقبلاً. إن التدخل في المراحل الأولى، بينما لا تزال العظام في طور النمو وتتمتع بقدرة عالية على التشكيل، يسمح بتصحيح التشوهات بفعالية أكبر وأساليب أقل تدخلاً.
هنا يبرز الدور المحوري للخبرة والكفاءة المتخصصة في جراحة عظام الأطفال. في اليمن، يُعد الأستاذ الدكتور محمد هطيف اسماً لامعاً ومرجعاً علمياً وعملياً في هذا المجال الدقيق والحساس. بصفته أستاذاً في جامعة صنعاء ، يحمل الدكتور هطيف أرفع الدرجات الأكاديمية، مما يعكس عمق معرفته وخبرته العلمية. تضاف إلى ذلك أكثر من 20 عاماً من الخبرة العملية المتواصلة في علاج أمراض العظام والعمود الفقري والمفاصل، وخاصةً لدى الأطفال.
لماذا يُعد الأستاذ الدكتور محمد هطيف الخيار الأول والأمثل لعلاج طفلك؟
- الخبرة الأكاديمية والسريرية المزدوجة: كأستاذ جامعي وجراح ذي خبرة، يجمع الدكتور هطيف بين أحدث ما توصل إليه العلم في جراحة العظام والعمود الفقري وبين التطبيق العملي المتقن. هذا المزيج يضمن أن طفلك سيتلقى الرعاية المبنية على الأدلة العلمية الأحدث وأفضل الممارسات السريرية.
- التخصص الدقيق في عظام الأطفال والعمود الفقري: يعتبر هذا التخصص نادراً ويتطلب فهماً عميقاً لفسيولوجيا نمو الأطفال. الدكتور هطيف يمتلك هذا التخصص الدقيق، مما يجعله قادراً على التعامل مع الحالات الأكثر تعقيداً بدقة ومهارة.
-
استخدام التقنيات الجراحية المتقدمة:
يحرص الدكتور هطيف على مواكبة كل جديد في عالم جراحة العظام، ويطبق في مركزه أحدث التقنيات مثل:
- الجراحة المجهرية (Microsurgery): لعمليات العمود الفقري والأعصاب الدقيقة، مما يقلل من التدخل الجراحي ويحسن سرعة التعافي.
- منظار المفاصل 4K (Arthroscopy 4K): لتشخيص وعلاج مشاكل المفاصل بدقة فائقة وبأقل شق جراحي، مما يقلل الألم ويسرع الشفاء.
- تبديل المفاصل (Arthroplasty): عند الحاجة، خاصة في حالات التشوهات الشديدة أو الفصال المتقدم لدى المراهقين.
- الأمانة الطبية والمصداقية: يُعرف الأستاذ الدكتور محمد هطيف بالتزامه الشديد بأخلاقيات المهنة، ويضع مصلحة المريض فوق كل اعتبار. يقدم استشارات صادقة وموضوعية، ويشرح الخيارات العلاجية بوضوح، مما يمنح الأسر الثقة الكاملة في قراراته.
- سجل حافل بالنجاحات: على مدار سنوات، قام الدكتور هطيف بإجراء آلاف العمليات الجراحية المعقدة بنجاح، وساهم في استعادة حركة ونشاط العديد من الأطفال، مما أكسبه ثقة واحترام مجتمعه ومرضاه.
إن اختيار الجراح المناسب لطفلك هو قرار مصيري. مع الأستاذ الدكتور محمد هطيف، يمكنك الاطمئنان إلى أن طفلك في أيادٍ أمينة وخبيرة، وسيحظى بأفضل رعاية ممكنة في مركز يلتزم بأعلى معايير الجودة الطبية.
6. خيارات العلاج المتقدمة والحديثة في مركز الأستاذ الدكتور محمد هطيف
يُقدم مركز الأستاذ الدكتور محمد هطيف مجموعة متكاملة من خيارات العلاج المتقدمة، سواء التحفظية أو الجراحية، لضمان حصول كل طفل على الخطة العلاجية الأكثر ملاءمة لحالته الفريدة. يعتمد الدكتور هطيف وفريقه على أحدث الأبحاث والتقنيات لتقديم رعاية شاملة وفعالة.
6.1. العلاجات التحفظية المبتكرة
تُعد العلاجات التحفظية الخط الأول للكثير من تشوهات العظام عند الأطفال، وخاصة في المراحل المبكرة. يحرص الأستاذ الدكتور محمد هطيف على استكشاف جميع الخيارات غير الجراحية قبل التفكير في الجراحة.
*
العلاج الطبيعي والتأهيلي الموجه:
*
التمارين العلاجية المخصصة:
تُصمم لتقوية العضلات المحيطة بالمفاصل أو العمود الفقري، وتحسين نطاق الحركة والمرونة، وتصحيح الوضعيات الخاطئة. على سبيل المثال، تمارين خاصة لتقوية عضلات الجذع في حالات الجنف أو الحداب، أو تمارين لتحسين تبعيد الورك في DDH.
*
العلاج اليدوي (Manual Therapy):
تقنيات يدوية لتعبئة المفاصل وتخفيف التوتر العضلي.
*
العلاج بالوسائل الفيزيائية:
مثل الكمادات الحرارية أو الباردة، أو التحفيز الكهربائي لتقليل الألم وتحسين الدورة الدموية.
*
الدعامات والأجهزة التقويمية (Orthotics and Bracing):
*
حمالة بافليك (Pavlik Harness):
تستخدم لتصحيح DDH لدى الرضع. يتم تطبيقها ومتابعتها بدقة لضمان فعاليتها.
*
دعامات الجنف والحداب (Spinal Braces):
مثل دعامة ميلواكي (Milwaukee Brace) أو دعامة بوسطن (Boston Brace) التي تُصمم خصيصاً لكل طفل لإيقاف تطور الانحناء خلال فترة النمو. يتم قياسها وتعديلها بانتظام لضمان الملاءمة والفعالية.
*
أجهزة تقويمية أخرى:
مثل الأحذية الخاصة أو الأجهزة التي تساعد على تصحيح المشي أو دعم الأطراف.
*
الأدوية:
تُستخدم بشكل أساسي لتسكين الألم أو تقليل الالتهاب، مثل مسكنات الألم غير الستيرويدية المضادة للالتهاب (NSAIDs).
*
المراقبة الدورية:
في الحالات البسيطة، قد يكون النهج هو المراقبة الدقيقة للتأكد من عدم تفاقم الحالة، مع فحص دوري بالأشعة السينية.
6.2. التدخلات الجراحية المتقدمة
عندما لا تكون العلاجات التحفظية كافية أو في الحالات الشديدة، يمتلك الأستاذ الدكتور محمد هطيف الخبرة والتجهيزات اللازمة لإجراء مجموعة واسعة من العمليات الجراحية الدقيقة والمعقدة.
*
جراحة الورك والفخذ:
*
الرد المغلق والمفتوح لخلع الورك النمائي (DDH):
يُجرى الرد المغلق بإعادة المفصل إلى مكانه تحت التخدير دون شق، يليه التجبير. إذا تعذر ذلك، يُجرى الرد المفتوح لإزالة العوائق.
*
قطع العظم في الحوض أو الفخذ (Osteotomy):
تُجرى لتعديل شكل العظام وإعادة توجيهها لتحسين استقرار وتغطية مفصل الورك، وهي عمليات معقدة تتطلب تخطيطاً دقيقاً ومهارة عالية.
*
تثبيت المشاش الفخذي الرأسي (SCFE):
يُعد تثبيت رأس الفخذ بالمسمار في مكانه إجراءً طارئاً وضرورياً لمنع الانزلاق والتحكم في المضاعفات. يُجرى هذا بدقة باستخدام توجيه الأشعة السينية داخل غرفة العمليات.
*
عمليات ترميم رأس الفخذ في مرض بيرثيس:
قد تتضمن قطع عظم للحفاظ على رأس الفخذ داخل الحُق.
*
جراحة العمود الفقري:
*
دمج الفقرات (Spinal Fusion) للجنف والحداب:
هذه العمليات هي الأكثر شيوعاً لتصحيح الانحناءات الشديدة في العمود الفقري. يستخدم الدكتور هطيف أحدث تقنيات التثبيت بالبراغي والقضبان المعدنية (Pedicle Screw Fixation) لضمان أقصى درجات الثبات والتصحيح. وتُجرى تحت المراقبة العصبية الدقيقة للحفاظ على سلامة الحبل الشوكي.
*
جراحة الأجهزة النامية (Growing Rods):
للأطفال الصغار جداً المصابين بالجنف الشديد، تسمح هذه القضبان بالنمو مع إبقاء العمود الفقري مستقيماً، مما يؤجل الحاجة لدمج الفقرات حتى سن متقدمة.
*
جراحة إصلاح الشوك المشقوق:
يتم إغلاق الفتحة في العمود الفقري لحماية الحبل الشوكي وتقليل خطر العدوى والضرر العصبي.
*
التقنيات المتقدمة المستخدمة في مركز الدكتور هطيف:
*
الجراحة المجهرية (Microsurgery):
في عمليات العمود الفقري والأعصاب الدقيقة، لتقليل الضرر على الأنسجة المحيطة وتحسين دقة الجراحة.
*
منظار المفاصل 4K (Arthroscopy 4K):
يسمح بالتشخيص والعلاج الدقيق داخل المفصل من خلال شقوق صغيرة جداً، مما يقلل الألم ويختصر فترة التعافي.
*
التصوير المتقدم أثناء الجراحة:
استخدام أجهزة الأشعة السينية المحمولة (C-arm) ثلاثية الأبعاد لضمان وضع الزرعات بدقة متناهية.
*
تخطيط ما قبل الجراحة ثلاثي الأبعاد:
استخدام صور الأشعة المقطعية والرنين المغناطيسي لإنشاء نماذج ثلاثية الأبعاد للمنطقة المصابة، مما يسمح بتخطيط دقيق للعملية وتقليل المفاجآت.
يلتزم الأستاذ الدكتور محمد هطيف بتوفير بيئة رعاية آمنة ومتقدمة، مع فريق طبي وتمريضي متخصص في رعاية الأطفال، لضمان أفضل تجربة علاجية ونتائج مستدامة لأطفالكم.
7. دليل شامل للتعافي وإعادة التأهيل بعد العلاج
لا يقتصر نجاح علاج أمراض وتشوهات العظام عند الأطفال على الإجراء الجراحي أو التحفظي بحد ذاته، بل يمتد ليشمل مرحلة التعافي وإعادة التأهيل. هذه المرحلة حاسمة لاستعادة وظيفة الطرف أو العمود الفقري، وتحسين قوة العضلات، وضمان عودة الطفل إلى أنشطته الطبيعية. في مركز الأستاذ الدكتور محمد هطيف، يتم إعداد خطة تأهيل مخصصة لكل طفل، تُشرف عليها فريق متخصص من أخصائيي العلاج الطبيعي والتأهيل.
7.1. الرعاية الفورية بعد الجراحة
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام الأدوية المناسبة لضمان راحة الطفل وتشجيعه على البدء في الحركة المبكرة.
- العناية بالجروح: الحفاظ على نظافة وجفاف الجروح لمنع العدوى. يتم تقديم تعليمات مفصلة للوالدين حول كيفية العناية بالجرح في المنزل.
- المراقبة المستمرة: متابعة العلامات الحيوية، والحالة العصبية للأطراف، والتأكد من عدم وجود مضاعفات مبكرة.
- التعامل مع الجبيرة/الدعامة: في حال استخدام الجبائر أو الدعامات، يتم تزويد الوالدين بتعليمات حول كيفية التعامل معها، علامات المشاكل المحتملة (مثل الضغط، التورم، التغير في اللون)، وكيفية الحفاظ عليها.
7.2. برنامج العلاج الطبيعي وإعادة التأهيل
يبدأ العلاج الطبيعي مبكراً قدر الإمكان، وغالباً ما يكون في المستشفى قبل خروج الطفل. يتطور البرنامج تدريجياً عبر مراحل.
*
المرحلة الأولى: استعادة نطاق الحركة:
*
التمارين اللطيفة:
لبدء تحريك المفصل أو العمود الفقري ضمن نطاق آمن ومريح، مع تجنب أي قوى قد تؤثر على الشفاء.
*
العلاج اليدوي:
تقنيات لطيفة لتقليل التيبس وتحسين مرونة الأنسجة.
*
المرحلة الثانية: تقوية العضلات:
*
تمارين المقاومة التدريجية:
لتقوية العضلات المحيطة بالمنطقة المعالجة، مما يوفر الدعم والاستقرار.
*
التمارين الوظيفية:
التي تحاكي الحركات اليومية للطفل، مثل الجلوس، الوقوف، والمشي.
*
المرحلة الثالثة: استعادة التوازن والتنسيق:
*
تمارين التوازن والتناسق:
خاصة بعد جراحات العمود الفقري أو الورك، لتدريب الجسم على التحكم في الحركات.
*
تدريب المشي (Gait Training):
باستخدام العكازات أو المشايات في البداية، ثم الانتقال تدريجياً إلى المشي بدون مساعدة.
*
المرحلة الرابعة: العودة إلى الأنشطة:
*
التمارين الرياضية الخفيفة:
البدء بأنشطة بدنية تدريجية تناسب عمر الطفل وقدرته.
*
نصائح للوالدين والمعلمين:
حول كيفية دعم الطفل في المدرسة والأنشطة الاجتماعية.
7.3. دور الوالدين والأسرة
يُعد دعم الوالدين ومشاركتهم الفعالة أمراً بالغ الأهمية لنجاح عملية التأهيل.
*
الالتزام بخطة العلاج:
متابعة التمارين المنزلية بدقة وحضور جلسات العلاج الطبيعي.
*
التشجيع والدعم النفسي:
مساعدة الطفل على التعامل مع الألم والتحديات، وتحفيزه على الاستمرار.
*
المتابعة الدورية:
الالتزام بمواعيد المراجعة مع الأستاذ الدكتور محمد هطيف لتقييم التقدم والتأكد من عدم وجود مضاعفات.
7.4. المتابعة طويلة الأمد
بعد انتهاء برنامج التأهيل الأولي، قد يحتاج الأطفال إلى متابعة طويلة الأمد مع الأستاذ الدكتور محمد هطيف لعدة سنوات.
*
فحوصات دورية بالأشعة السينية:
لتقييم نمو العظام والتأكد من استقرار التصحيح الجراحي.
*
الكشف عن المضاعفات المتأخرة:
مثل الفصال العظمي المبكر أو تكرار التشوه.
*
تقديم المشورة:
حول الأنشطة الرياضية المناسبة ونمط الحياة الصحي لدعم صحة العظام والمفاصل.
من خلال هذا النهج الشامل والمتكامل، يضمن مركز الأستاذ الدكتور محمد هطيف أن يتمتع طفلك بأفضل فرصة للتعافي الكامل والعودة إلى حياة طبيعية ومليئة بالنشاط والحيوية.
8. قصص نجاح ملهمة من مركز الأستاذ الدكتور محمد هطيف
في مركز الأستاذ الدكتور محمد هطيف، لا نقدم العلاج فحسب، بل نُعيد الأمل ونصنع قصص نجاح تتلألأ في حياة أطفالنا وأسرهم. هذه بعض القصص الملهمة التي تعكس الخبرة والكفاءة والالتزام الذي نُقدمه:
8.1. أمل جديدة لمريم: التغلب على خلل التنسج النمائي للورك (DDH)
كانت مريم، طفلة تبلغ من العمر 4 أشهر، تعاني من خلل تنسج نمائي شديد في الورك الأيسر، لم يتم اكتشافه إلا بعد أن لاحظت والدتها صعوبة في تغيير حفاضها وعدم تناظر في طيات الفخذين. بعد زيارات متعددة لأطباء آخرين لم يقدموا حلاً واضحاً، وصل الوالدان القلقان إلى مركز الأستاذ الدكتور محمد هطيف.
بعد فحص دقيق بالموجات فوق الصوتية والفحص السريري، أكد الدكتور هطيف التشخيص وقام بتركيب حمالة بافليك لمريم. شرح الدكتور هطيف للوالدين بعناية كيفية استخدام الحمالة وأهمية الالتزام بها على مدار الساعة. بعد ثلاثة أشهر من الالتزام الدقيق والمتابعة المنتظمة مع الدكتور هطيف، أظهرت الأشعة فوق الصوتية تحسناً ملحوظاً في نمو مفصل الورك. اليوم، مريم تبلغ من العمر خمس سنوات، تمشي وتلعب وتجري كأي طفلة أخرى، دون أي علامة على حالتها السابقة. والداها يصفان الدكتور هطيف بأنه "منقذ ابنتهم" الذي أعاد لهم الأمل.
8.2. فارس يستعيد حريته: علاج انزلاق المشاش الفخذي الرأسي (SCFE)
فارس، شاب رياضي يبلغ من العمر 14 عاماً، بدأ يشكو من ألم في الركبة اليمنى وعرج خفيف، مما أثر على أدائه في كرة القدم. لأشهر، عولج فارس من "التهاب الركبة" دون تحسن. عندما تدهورت حالته وأصبح الألم شديداً، أحضره والداه إلى الأستاذ الدكتور محمد هطيف.
فحص الدكتور هطيف فارس بعناية، ولاحظ تقييداً في حركة الورك ودوراناً خارجياً للساق. على الفور، طلب أشعة سينية للورك، والتي كشفت عن انزلاق المشاش الفخذي الرأسي (SCFE) في وركه الأيمن. شرح الدكتور هطيف خطورة الحالة وضرورة التدخل الجراحي العاجل لمنع المضاعفات. أجرى الدكتور هطيف عملية تثبيت بالمسمار بنجاح تام، حيث قام بتثبيت رأس الفخذ في مكانه باستخدام مسمار واحد تحت توجيه الأشعة السينية. بعد فترة قصيرة من التعافي والعلاج الطبيعي المكثف، عاد فارس إلى الملاعب. اليوم، يلعب فارس كرة القدم بحيوية كاملة، وهو ممتن للدكتور هطيف الذي "رأى ما لم يره الآخرون وأعاده إلى حياته الطبيعية".
8.3. سارة تستقيم: قصة نجاح في علاج الجنف الشديد
سارة، فتاة تبلغ من العمر 12 عاماً، كانت تعاني من جنف مجهول السبب في العمود الفقري الصدري، بدرجة انحناء تجاوزت 55 درجة، مما كان يسبب لها آلاماً متزايدة في الظهر وشعوراً بالخجل بسبب بروز ظهرها. بعد استشارة عدة أطباء نصح بعضهم بالمراقبة دون جدوى، وصلت عائلتها إلى مركز الأستاذ الدكتور محمد هطيف.
أوضح الدكتور هطيف لعائلة سارة أن حجم الانحناء يتطلب تدخلاً جراحياً لتصحيح الجنف ومنع المزيد من التدهور. قام الدكتور هطيف، بالاعتماد على خبرته الطويلة واستخدامه لأحدث تقنيات جراحة العمود الفقري، بإجراء عملية دمج الفقرات لسارة. تضمنت العملية تصحيح الانحناء وتثبيت الفقرات باستخدام قضبان ومسامير معدنية دقيقة. كانت العملية معقدة ولكنها تمت بنجاح باهر. بعد الجراحة، خضعت سارة لبرنامج تأهيل مكثف. اليوم، تقف سارة مستقيمة، زاد طولها بشكل ملحوظ، واختفت آلام الظهر لديها. تصفها عائلتها بأنها "مفخرة للدكتور هطيف" الذي أعاد لها الثقة بنفسها ومستقبلها.
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف بتحقيق التميز في جراحة العظام ورعاية الأطفال، مؤكداً مكانته كأفضل دكتور عظام في صنعاء والمنطقة.
9. أسئلة شائعة حول أمراض وتشوهات العظام عند الأطفال (FAQ)
معرفة المزيد عن تشوهات العظام عند الأطفال يمكن أن يساعد الآباء على اتخاذ قرارات مستنيرة. هنا نجيب على بعض الأسئلة الأكثر شيوعاً:
س1: ما هي علامات الإنذار المبكرة التي يجب على الآباء الانتباه إليها لتشوهات العظام عند أطفالهم؟
ج1:
تتضمن علامات الإنذار المبكرة: عدم تناظر طيات الجلد في الفخذين أو الأرداف عند الرضع، صعوبة في تغيير الحفاض أو فتح ساقي الطفل بالكامل، العرج أو المشي غير الطبيعي، ميلان الكتفين أو الوركين، بروز أحد لوحي الكتف أو الأضلاع، الشكوى من آلام متكررة في الورك، الفخذ، الركبة، أو الظهر. أي من هذه العلامات تستدعي زيارة فورية للأستاذ الدكتور محمد هطيف للتشخيص.
س2: هل يمكن الوقاية من تشوهات العظام الخلقية؟
ج2:
بعض التشوهات الخلقية، مثل الشوك المشقوق، يمكن تقليل خطر حدوثها بشكل كبير بتناول حمض الفوليك (Folic Acid) قبل وأثناء الحمل. أما بالنسبة لتشوهات مثل خلل التنسج النمائي للورك، فإن الوعي بعوامل الخطر (مثل الوضع المقعدي، التاريخ العائلي) وتجنب اللف الشديد للرضع يمكن أن يساعد في الوقاية أو الكشف المبكر. الفحص الروتيني للورك عند الولادة وفي الفحوصات الدورية للطفل ضروري جداً.
س3: ما هو العمر الأمثل للبدء في علاج تشوهات مثل الجنف أو خلل التنسج النمائي للورك؟
ج3:
التشخيص والبدء في العلاج في أقرب وقت ممكن هو المفتاح لتحقيق أفضل النتائج. بالنسبة لخلل التنسج النمائي للورك (DDH)، يكون العلاج بحمالة بافليك أكثر فعالية عندما يبدأ في الأسابيع أو الأشهر الأولى من العمر. أما الجنف، فالمراقبة تبدأ فوراً، وقد يتطلب الأمر دعامة في سن مبكرة (المراهقة) أو جراحة قبل اكتمال نمو العمود الفقري. كلما كان التدخل مبكراً، كانت النتائج أفضل وأقل تدخلاً.
س4: هل سيتمكن طفلي من ممارسة الرياضة بشكل طبيعي بعد جراحة العمود الفقري أو الورك؟
ج4:
يعتمد ذلك على نوع الجراحة وشدة الحالة الأصلية. في كثير من الحالات، وخاصة مع التدخل الجراحي الفعال الذي يُجريه الأستاذ الدكتور محمد هطيف والعلاج الطبيعي الشامل، يمكن للأطفال العودة إلى معظم الأنشطة الرياضية. ومع ذلك، قد تكون هناك بعض القيود على الرياضات التي تتطلب احتكاكاً عالياً أو حركات التواء عنيفة بعد جراحة دمج الفقرات. الدكتور هطيف سيقدم إرشادات مفصلة حول الأنشطة الآمنة لطفلك.
س5: ما الفرق بين الجنف الوضعي والجنف الهيكلي؟
ج5:
الجنف الوضعي هو انحناء مؤقت يمكن تصحيحه بإرادة الطفل أو بتغيير وضعية الجسم، ولا يوجد فيه دوران للفقرات. غالباً ما يكون نتيجة لوضعية جلوس أو وقوف خاطئة. أما الجنف الهيكلي، فهو انحناء ثابت ومصحوب بدوران الفقرات، ولا يمكن تصحيحه بالإرادة، ويحتاج إلى تدخل طبي. الأستاذ الدكتور محمد هطيف لديه القدرة على التمييز بدقة بين النوعين وتحديد خطة العلاج المناسبة.
س6: هل يمكن أن تؤدي السمنة إلى مشاكل في عظام الأطفال؟
ج6:
نعم، السمنة عامل خطر كبير للعديد من مشاكل العظام عند الأطفال. فهي تزيد الضغط على صفائح النمو، مما يزيد من خطر حالات مثل انزلاق المشاش الفخذي الرأسي (SCFE). كما يمكن أن تفاقم مشاكل القدمين والركبتين والعمود الفقري. الحفاظ على وزن صحي هو جزء مهم من العناية بصحة عظام الأطفال.
س7: ما هي مدة التعافي بعد جراحة العمود الفقري للجنف؟
ج7:
تختلف مدة التعافي، ولكن بشكل عام، يتطلب التعافي الأولي من 4 إلى 6 أسابيع قبل العودة إلى المدرسة مع بعض القيود، ومن 6 أشهر إلى سنة للعودة الكاملة للأنشطة البدنية الأكثر شدة. الشفاء الكامل لدمج العظام يستغرق عادةً من 6 أشهر إلى سنة. يضع الأستاذ الدكتور محمد هطيف برنامجاً تأهيلياً مفصلاً لضمان تعافٍ آمن وفعال.
س8: هل الألم طبيعي بعد جراحة العظام عند الأطفال؟ وكيف يتم التعامل معه؟
ج8:
نعم، من الطبيعي أن يشعر الأطفال ببعض الألم بعد جراحة العظام. في مركز الأستاذ الدكتور محمد هطيف، نولي أهمية قصوى لإدارة الألم بفعالية باستخدام أحدث البروتوكولات. يتم استخدام مزيج من مسكنات الألم عن طريق الفم أو الوريد، وفي بعض الحالات يتم استخدام تقنيات مثل حقن المخدر الموضعي أو القسطرة فوق الجافية لضمان راحة الطفل وتشجيعه على الحركة المبكرة، وهو جزء حيوي من التعافي.
س9: هل هناك أي قيود على استخدام دعامات العمود الفقري؟
ج9:
دعامات العمود الفقري فعالة فقط إذا تم ارتداؤها وفقاً لتعليمات الطبيب، وعادة ما يكون ذلك لساعات طويلة يومياً (18-23 ساعة). قد يشعر الأطفال بعدم الراحة أو الخجل في البداية، ولكن الالتزام ضروري لنجاح العلاج. الدعامات لا تعالج الجنف، بل تهدف إلى إيقاف تفاقمه خلال فترة النمو. يتابع الدكتور هطيف بدقة مدى ملاءمة وفعالية الدعامة.
س10: متى يجب علي التفكير في استشارة جراح عظام متخصص في الأطفال؟
ج10:
يجب عليك استشارة جراح عظام متخصص في الأطفال مثل الأستاذ الدكتور محمد هطيف في أي وقت تلاحظ فيه:
* أي تشوه واضح في الأطراف أو العمود الفقري لطفلك.
* العرج المستمر أو المشي غير الطبيعي.
* شكوى الطفل من ألم مستمر في العظام أو المفاصل.
* عدم القدرة على استخدام طرف معين بشكل طبيعي.
* أي نتيجة غير طبيعية في الفحوصات الروتينية التي أجراها طبيب الأطفال.
* الاستشارة المبكرة يمكن أن تمنع الكثير من المضاعفات المستقبلية.
10. لماذا تختار الأستاذ الدكتور محمد هطيف؟ الخبرة التي تثق بها، الرعاية التي يستحقها طفلك
عندما يتعلق الأمر بصحة عظام أطفالنا، لا مجال للمساومة. إن اختيار الطبيب المناسب هو قرار مصيري يؤثر على مستقبلهم وقدرتهم على الحركة والنمو. في اليمن، يقف الأستاذ الدكتور محمد هطيف كعلامة فارقة في جراحة العظام للأطفال والعمود الفقري، بفضل مزيجه الفريد من الخبرة الأكاديمية والسريرية، والتزامه بأعلى معايير الرعاية.
الأستاذ الدكتور محمد هطيف ليس مجرد طبيب، بل هو مرجعية:
*
أستاذ في جامعة صنعاء:
يمتلك أعلى الدرجات العلمية، مما يؤكد عمق معرفته وخبرته التعليمية في هذا المجال المعقد.
*
أكثر من 20 عاماً من الخبرة:
عقود من الخبرة العملية في علاج أصعب الحالات، مما يضمن أن طفلك في أيدي جراح خبير وموثوق.
*
الريادة في التقنيات الحديثة:
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات الجراحية مثل
الجراحة المجهرية (Microsurgery)
، و
منظار المفاصل 4K (Arthroscopy 4K)
، و
تبديل المفاصل (Arthroplasty)
، لتقديم علاج دقيق بأقل تدخل جراحي وأسرع تعافٍ.
*
الأمانة الطبية والمصداقية:
يلتزم الدكتور هطيف بمعايير أخلاقية صارمة، ويقدم استشارات صادقة وشاملة، مما يبني جسراً من الثقة بينه وبين العائلات.
*
نتائج مثبتة:
سجل حافل بقصص النجاح التي تتحدث عن استعادة الأطفال لحياتهم الطبيعية بعد سنوات من الألم والقيود.
*
الرعاية الشاملة:
لا يقتصر دوره على الجراحة، بل يمتد ليشمل التشخيص الدقيق، والتخطيط العلاجي المفصل، والإشراف على برامج التأهيل الشاملة.
إن صحة عظام طفلك هي استثمار في مستقبله. دع الأستاذ الدكتور محمد هطيف يكون شريكك في هذه الرحلة، واضمن لطفلك أفضل رعاية طبية ممكنة في صنعاء.
آلام الورك المبرحة أو انحناءات العمود الفقري لدى طفلك ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لطفلك كامل وظائفه وحريته في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالة طفلك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف، أفضل دكتور عظام في صنعاء، والذي يمتلك خبرة تتجاوز 20 عاماً في جراحة العظام والعمود الفقري ومفاصل الأطفال والبالغين، ويستخدم أحدث التقنيات العالمية كالجراحة المجهرية ومنظار المفاصل 4K وتبديل المفاصل، مع التزام تام بالتشخيص الدقيق والأمانة الطبية:
الأستاذ الدكتور محمد هطيف - أستاذ في جامعة صنعاء، أفضل دكتور عظام في صنعاء، وجراح عمود فقري ومفاصل.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.