الخلاصة الطبية: تُقدم هذه المجموعة الثالثة من أسئلة AAOS لجراحة العمود الفقري مراجعة مكثفة للحالات التنكسية، إصابات العمود الفقري، والتشوهات. تستهدف الأطباء المقيمين والجراحين المتخصصين للتحضير لاختبارات البورد الأمريكي لجراحة العظام (ABOS) واختبار التعليم المقيم لجراحة العظام (OITE).
1. مقدمة شاملة حول أمراض العمود الفقري: الانحلالي، الإصابات، والتشوهات
يُعد العمود الفقري محور الجسم ومركزه، فهو ليس مجرد هيكل عظمي يدعم القوام، بل هو درع واقٍ للحبل الشوكي الحساس الذي يمثل الطريق السريع للرسائل العصبية بين الدماغ وبقية أجزاء الجسم. عندما يتعرض هذا الهيكل المعقد لأي خلل، سواء كان ذلك نتيجة لعمليات تنكسية مرتبطة بالتقدم في العمر، أو إصابات مفاجئة ناتجة عن حوادث، أو تشوهات هيكلية خلقية أو مكتسبة، فإن جودة حياة الفرد تتأثر بشكل كبير، وقد تتراوح المشاكل من آلام مزمنة ومزعجة إلى فقدان الوظيفة الحركية أو الحسية. إن فهم طبيعة هذه الأمراض وأسبابها وتأثيراتها هو الخطوة الأولى نحو العلاج الفعال والتعافي الكامل، وهو ما يؤكد عليه الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العمود الفقري في صنعاء واليمن، الذي يشدد دائمًا على أهمية الوعي المبكر والتدخل السليم.
تتعدد أمراض العمود الفقري وتتنوع، ويمكن تصنيفها بشكل عام إلى ثلاث فئات رئيسية: الأمراض الانحلالية، والإصابات الرضحية، والتشوهات. الأمراض الانحلالية هي تلك التي تتطور بمرور الوقت نتيجة للتآكل الطبيعي أو عوامل أخرى، وتشمل حالات مثل الانزلاق الغضروفي، وتضيق القناة الشوكية، والتهاب المفاصل التنكسي في العمود الفقري، والتي غالبًا ما تسبب ضغطًا على الأعصاب أو الحبل الشوكي، مما يؤدي إلى الألم والخدر والضعف. أما الإصابات الرضحية، فتحدث نتيجة لقوة خارجية مفاجئة، مثل حوادث السيارات، السقوط من ارتفاع، أو الإصابات الرياضية، وقد تتسبب في كسور الفقرات، خلع المفاصل، أو تمزق الأربطة، مما يستدعي تدخلًا فوريًا غالبًا لتجنب المضاعفات الخطيرة. وأخيرًا، تشمل التشوهات حالات مثل الجنف (انحناء جانبي للعمود الفقري) والحداب (انحناء مفرط للأمام)، والتي قد تكون خلقية أو تتطور في مراحل لاحقة من الحياة، وتؤثر على توازن الجسم ووظيفته.
إن التشخيص المبكر لهذه الحالات يلعب دورًا حاسمًا في تحديد مسار العلاج ونتائجه. فالتأخر في تشخيص وعلاج أمراض العمود الفقري يمكن أن يؤدي إلى تفاقم الأعراض، وزيادة الضرر العصبي، وصعوبة أكبر في التعافي. على سبيل المثال، يمكن أن يؤدي الضغط المستمر على الحبل الشوكي أو الأعصاب إلى تلف دائم، مما يجعل استعادة الوظيفة الطبيعية أكثر تحديًا حتى بعد الجراحة. لذلك، فإن الانتباه إلى العلامات التحذيرية، مثل الألم المستمر، الخدر، الضعف في الأطراف، أو صعوبة المشي، والبحث عن استشارة طبية متخصصة في أقرب وقت ممكن، هو أمر بالغ الأهمية. يؤكد الأستاذ الدكتور محمد هطيف على أن الفحص السريري الدقيق، بالإضافة إلى استخدام تقنيات التصوير المتقدمة، يمكن أن يكشف عن المشكلة في مراحلها الأولى، مما يفتح الباب أمام خيارات علاجية أكثر فعالية وأقل توغلاً، ويساهم في الحفاظ على جودة حياة المريض وتجنب المضاعفات طويلة الأمد. إن هذا الدليل الشامل يهدف إلى تزويد المرضى وأسرهم بالمعلومات الضرورية لفهم هذه الحالات المعقدة واتخاذ قرارات مستنيرة بشأن رعايتهم الصحية.
2. التشريح المبسط لفهم المشكلة
لفهم أمراض العمود الفقري، من الضروري أن نلقي نظرة مبسطة على تشريح هذا الهيكل المعقد الذي يمثل دعامة الجسم ودرعه الواقي. يمكن تخيل العمود الفقري كسلسلة مرنة وقوية تتكون من 33 فقرة عظمية، تتراص فوق بعضها البعض لتشكل عمودًا يدعم الرأس والجذع ويسمح بالحركة في اتجاهات متعددة. هذه الفقرات مقسمة إلى مناطق رئيسية: 7 فقرات عنقية في الرقبة، 12 فقرة صدرية في الجزء العلوي من الظهر، 5 فقرات قطنية في الجزء السفلي من الظهر، 5 فقرات عجزية ملتحمة لتشكل عظم العجز، و4 فقرات عصعصية ملتحمة لتشكل عظم العصعص. كل فقرة تتكون من جسم فقري صلب في الأمام وقوس فقري في الخلف، يحيطان معًا بقناة مركزية تسمى القناة الشوكية، وهي الممر الآمن للحبل الشوكي.
بين كل فقرتين متجاورتين (باستثناء العجز والعصعص)، توجد وسادة مرنة تسمى القرص الفقري أو الغضروف. يمكن تشبيه القرص الفقري بـ "ممتص صدمات" طبيعي، فهو يتكون من جزء خارجي ليفي صلب يسمى الحلقة الليفية، وجزء داخلي هلامي لين يسمى النواة اللبية. هذه الأقراص تسمح بامتصاص الصدمات التي يتعرض لها العمود الفقري أثناء الحركة والنشاطات اليومية، وتمنح العمود الفقري مرونته وقدرته على الانحناء والالتواء. عندما يتعرض القرص للتلف أو التآكل، كما يحدث في الأمراض الانحلالية، يمكن أن تبرز النواة اللبية أو تنزلق، مما يضغط على الأعصاب المجاورة ويسبب الألم.
يمتد الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي، داخل القناة الشوكية المحمية بالفقرات. من الحبل الشوكي، تتفرع الأعصاب الشوكية عبر فتحات صغيرة بين الفقرات تسمى الثقوب العصبية، لتصل إلى جميع أجزاء الجسم، ناقلة الأوامر الحركية من الدماغ إلى العضلات، ومستقبلة الإشارات الحسية من الجلد والأعضاء إلى الدماغ. أي ضغط على هذه الأعصاب، سواء كان بسبب انزلاق غضروفي، تضيق في القناة الشوكية، أو كسر فقري، يمكن أن يؤدي إلى أعراض مثل الألم، الخدر، الوخز، أو الضعف في الأطراف. بالإضافة إلى ذلك، هناك شبكة معقدة من الأربطة القوية التي تربط الفقرات ببعضها البعض وتوفر الاستقرار للعمود الفقري، وعضلات الظهر القوية التي تدعم العمود الفقري وتسمح بالحركة. فهم هذه المكونات الأساسية وكيفية عملها معًا يساعد المرضى على استيعاب طبيعة المشكلة التي يواجهونها وأهمية التدخل الطبي المتخصص الذي يقدمه الأستاذ الدكتور محمد هطيف وفريقه.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي تؤدي إلى أمراض العمود الفقري، وتختلف باختلاف نوع المشكلة، سواء كانت تنكسية، رضحية، أو تشوهية. فهم هذه العوامل يساعد في الوقاية من بعض الحالات وفي تحديد أفضل مسار علاجي. يؤكد الأستاذ الدكتور محمد هطيف على أن العديد من هذه العوامل يمكن التحكم بها أو تعديلها، بينما البعض الآخر لا يمكن تجنبه، مما يجعل التوعية الصحية أمرًا بالغ الأهمية.
أولاً: الأسباب وعوامل الخطر للأمراض الانحلالية:
تُعد الأمراض الانحلالية هي الأكثر شيوعًا وتتطور عادةً ببطء مع التقدم في العمر.
*
الشيخوخة الطبيعية:
مع مرور السنين، تفقد الأقراص الفقرية محتواها المائي وتصبح أقل مرونة، مما يجعلها أكثر عرضة للتلف والانزلاق. كما تتآكل الغضاريف التي تغطي المفاصل الفقرية، مما يؤدي إلى التهاب المفاصل التنكسي.
*
الوراثة:
تلعب العوامل الوراثية دورًا في مدى سرعة أو شدة تآكل الأقراص والمفاصل لدى بعض الأفراد. قد يكون هناك استعداد عائلي للإصابة بالانزلاق الغضروفي أو تضيق القناة الشوكية.
*
الجهد البدني المتكرر أو الخاطئ:
رفع الأثقال بطريقة غير صحيحة، أو الانحناء والالتواء المتكرر، أو الوظائف التي تتطلب اهتزازًا مستمرًا (مثل قيادة الشاحنات)، يمكن أن تزيد من الضغط على العمود الفقري وتسرع من تآكل الأقراص.
*
السمنة وزيادة الوزن:
الوزن الزائد يضع حملاً إضافيًا كبيرًا على العمود الفقري، خاصة الفقرات القطنية، مما يزيد من خطر الانزلاق الغضروفي وتآكل المفاصل.
*
التدخين:
يقلل التدخين من تدفق الدم إلى الأقراص الفقرية، مما يحرمها من العناصر الغذائية الأساسية ويجعلها أكثر عرضة للتلف والجفاف. كما يؤثر سلبًا على قدرة الجسم على إصلاح الأنسجة التالفة.
*
نمط الحياة الخامل:
قلة النشاط البدني وضعف عضلات الظهر والبطن الداعمة للعمود الفقري يزيد من خطر الإصابة بالآلام والمشاكل الانحلالية.
*
الإصابات السابقة:
قد تؤدي الإصابات القديمة، حتى لو كانت بسيطة، إلى تسريع عملية التنكس في المنطقة المصابة.
ثانياً: الأسباب وعوامل الخطر للإصابات الرضحية:
تحدث هذه الإصابات نتيجة لقوة خارجية مفاجئة وشديدة.
*
حوادث السيارات:
تُعد من الأسباب الرئيسية لإصابات العمود الفقري، خاصة في حوادث الاصطدام عالية السرعة.
*
السقوط من ارتفاع:
السقوط من السلالم، من الأسطح، أو أثناء ممارسة الرياضات الخطرة يمكن أن يسبب كسورًا أو خلعًا في الفقرات.
*
الإصابات الرياضية:
الرياضات التي تتضمن احتكاكًا جسديًا عنيفًا أو حركات مفاجئة (مثل كرة القدم، الجمباز، ركوب الخيل) قد تؤدي إلى إصابات في العمود الفقري.
*
أعمال العنف:
الطلقات النارية، الطعنات، أو الاعتداءات الجسدية يمكن أن تسبب إصابات مباشرة للعمود الفقري والحبل الشوكي.
*
حالات طبية كامنة:
بعض الحالات مثل هشاشة العظام أو الأورام يمكن أن تضعف الفقرات وتجعلها أكثر عرضة للكسور حتى مع إصابات طفيفة.
ثالثاً: الأسباب وعوامل الخطر للتشوهات:
تتضمن هذه الفئة حالات مثل الجنف والحداب.
*
الجنف مجهول السبب:
هو النوع الأكثر شيوعًا من الجنف، ويظهر عادةً في مرحلة المراهقة دون سبب واضح، ويعتقد أن العوامل الوراثية تلعب دورًا فيه.
*
الجنف الخلقي:
ينجم عن تشوهات في نمو الفقرات أثناء التطور الجنيني، ويكون موجودًا منذ الولادة.
*
الجنف العصبي العضلي:
يحدث نتيجة لحالات تؤثر على الأعصاب والعضلات، مثل الشلل الدماغي، ضمور العضلات، أو السنسنة المشقوقة، مما يؤدي إلى ضعف في دعم العمود الفقري.
*
الجنف التنكسي:
يتطور في الكبار نتيجة لتآكل الأقراص والمفاصل في العمود الفقري، مما يؤدي إلى انحناء تدريجي.
*
الحداب الوضعي:
غالبًا ما يكون نتيجة لوضعية الجلوس أو الوقوف الخاطئة لفترات طويلة.
*
حداب شيرمان (Scheuermann's Kyphosis):
حالة تصيب المراهقين وتتميز بتشوه في نمو الفقرات الصدرية، مما يؤدي إلى حداب صلب.
*
الحداب الخلقي:
يحدث بسبب تشوهات في الفقرات منذ الولادة.
*
الحداب ما بعد الصدمة:
يمكن أن يتطور بعد كسور الفقرات التي لا تلتئم بشكل صحيح.
إن فهم هذه العوامل يساعد الأفراد على اتخاذ خطوات وقائية، مثل الحفاظ على وزن صحي، ممارسة الرياضة بانتظام، الإقلاع عن التدخين، واتباع وضعيات صحيحة للجلوس والوقوف. وفي حال ظهور أي أعراض، فإن استشارة الأستاذ الدكتور محمد هطيف المتخصص في جراحة العمود الفقري في صنعاء يمكن أن توفر التشخيص الدقيق والعلاج المناسب.
جدول 1: مقارنة بين عوامل الخطر القابلة للتعديل وغير القابلة للتعديل لأمراض العمود الفقري
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| السمنة وزيادة الوزن: تزيد الضغط على العمود الفقري. | العمر: التقدم في العمر يزيد من التآكل الطبيعي للأقراص والمفاصل. |
| التدخين: يقلل من تدفق الدم ويؤثر على صحة الأقراص. | الوراثة: الاستعداد الوراثي لبعض الحالات مثل الانزلاق الغضروفي أو الجنف. |
| نمط الحياة الخامل: يضعف عضلات الظهر الداعمة. | الجنس: بعض الحالات مثل الجنف مجهول السبب أكثر شيوعًا لدى الإناث. |
| الوضعية الخاطئة: الجلوس أو الوقوف بطريقة غير صحيحة. | الإصابات السابقة الشديدة: قد تؤدي إلى ضعف هيكلي دائم. |
| الجهد البدني المفرط أو الخاطئ: رفع الأثقال بطريقة غير سليمة. | الأمراض الخلقية: تشوهات العمود الفقري الموجودة منذ الولادة. |
| النظام الغذائي غير الصحي: نقص الكالسيوم وفيتامين د يؤثر على صحة العظام. | بعض الأمراض المزمنة: مثل التهاب المفاصل الروماتويدي الذي يؤثر على المفاصل. |
| عدم ممارسة الرياضة بانتظام: يقلل من قوة ومرونة العمود الفقري. | التشوهات الهيكلية المتقدمة: التي لا يمكن تصحيحها بالكامل دون جراحة. |
| بعض المهن: التي تتطلب اهتزازًا مستمرًا أو رفع أثقال متكرر. | بعض الحالات العصبية العضلية: مثل الشلل الدماغي التي تؤثر على دعم العمود الفقري. |
4. الأعراض والعلامات التحذيرية
تتنوع أعراض أمراض العمود الفقري بشكل كبير وتعتمد على مكان المشكلة ونوعها وشدتها، ولكنها غالبًا ما تؤثر بشكل مباشر على الأنشطة اليومية للمريض، مما يحد من قدرته على العمل، النوم، أو حتى الاستمتاع بالهوايات البسيطة. من المهم جدًا الانتباه إلى هذه الأعراض وعدم تجاهلها، فبعضها قد يكون علامة تحذيرية لمشكلة خطيرة تتطلب تدخلًا طبيًا عاجلاً. يؤكد الأستاذ الدكتور محمد هطيف على أن الفهم الجيد للأعراض يساعد المرضى على طلب المساعدة الطبية في الوقت المناسب.
1. الألم:
*
ألم الظهر أو الرقبة:
هو العرض الأكثر شيوعًا. يمكن أن يكون الألم حادًا ومفاجئًا، أو مزمنًا ومستمرًا. قد يصفه البعض بأنه ألم حارق، طاعن، أو كأنه شد عضلي عميق. هذا الألم يمكن أن يجعل أبسط الحركات، مثل الانحناء لربط الحذاء أو الالتفاف لالتقاط شيء، مهمة مؤلمة ومستحيلة أحيانًا. قد يزداد الألم سوءًا مع النشاط ويتحسن مع الراحة، أو العكس.
*
الألم المنتشر (الخدر):
غالبًا ما ينتشر الألم من العمود الفقري إلى أجزاء أخرى من الجسم، مثل الذراعين أو الساقين أو الأرداف. على سبيل المثال، في حالة الانزلاق الغضروفي في الرقبة، قد يشعر المريض بألم يمتد إلى الكتف والذراع واليد، مصحوبًا بخدر أو وخز. أما في حالة الانزلاق الغضروفي القطني، فقد ينتشر الألم إلى الأرداف والساق والقدم، وهو ما يعرف بعرق النسا، مما يجعل المشي أو الوقوف لفترات طويلة أمرًا صعبًا للغاية.
2. الخدر والوخز:
* يُعد الخدر (فقدان الإحساس) والوخز (إحساس بالدبابيس والإبر) من الأعراض الشائعة التي تشير إلى ضغط على الأعصاب. قد يشعر المريض بخدر في جزء معين من اليد أو القدم، أو في منطقة واسعة من الساق، مما يؤثر على قدرته على الإحساس باللمس أو درجة الحرارة. هذا يمكن أن يجعل المهام اليومية مثل الإمساك بالأشياء أو المشي بثبات أمرًا محفوفًا بالمخاطر.
3. الضعف العضلي:
* قد يؤدي الضغط الشديد على الأعصاب إلى ضعف في العضلات التي تغذيها تلك الأعصاب. يمكن أن يلاحظ المريض صعوبة في رفع الذراع، أو ضعفًا في قبضة اليد، أو صعوبة في رفع مقدمة القدم (سقوط القدم)، مما يؤثر على قدرته على المشي بشكل طبيعي ويزيد من خطر السقوط. هذا الضعف يمكن أن يجعل الأنشطة التي تتطلب قوة عضلية، مثل حمل الأكياس أو صعود الدرج، مستحيلة.
4. صعوبة في المشي والتوازن:
* في حالات تضيق القناة الشوكية الشديد أو ضغط الحبل الشوكي، قد يواجه المريض صعوبة في المشي، حيث يشعر بثقل في الساقين أو عدم توازن. قد يحتاج إلى استخدام عصا أو مشاية للمساعدة في الحركة، وقد يلاحظ تغيرًا في طريقة مشيه (مشية غير مستقرة أو متشنجة). هذا يؤثر بشكل كبير على استقلالية المريض وقدرته على التنقل.
5. تشوهات مرئية:
* في حالات الجنف أو الحداب، قد يلاحظ المريض أو أفراد أسرته انحناءً غير طبيعي في العمود الفقري، مثل كتف أعلى من الآخر، أو ميلان في الجذع، أو بروز في الظهر. هذه التشوهات قد تكون واضحة للعيان وتؤثر على مظهر الجسم، بالإضافة إلى تأثيرها على وظيفة العمود الفقري.
6. علامات تحذيرية تستدعي التدخل الفوري (Red Flags):
*
فقدان السيطرة على المثانة أو الأمعاء:
هذه علامة خطيرة جدًا تشير إلى ضغط شديد على الحبل الشوكي أو أعصاب ذيل الفرس (Cauda Equina Syndrome)، وتتطلب تدخلًا طبيًا طارئًا.
*
ضعف متزايد أو خدر مفاجئ:
خاصة إذا كان يؤثر على كلا الساقين أو يتطور بسرعة.
*
ألم شديد لا يستجيب للمسكنات:
ويصاحبه حمى أو فقدان وزن غير مبرر، مما قد يشير إلى عدوى أو ورم.
*
صعوبة في المشي أو الوقوف بشكل مفاجئ:
مع عدم القدرة على تحريك الساقين.
إن ظهور أي من هذه الأعراض، خاصة العلامات التحذيرية، يستدعي استشارة فورية لطبيب متخصص في العمود الفقري مثل الأستاذ الدكتور محمد هطيف في صنعاء، لتقييم الحالة بدقة وتحديد خطة العلاج المناسبة قبل تفاقم المشكلة.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لأمراض العمود الفقري على مزيج من الفحص السريري الشامل، والتاريخ المرضي المفصل، واستخدام تقنيات التصوير المتقدمة. هذه الخطوات ضرورية لتحديد السبب الجذري للأعراض، وتحديد مدى الضرر، وتوجيه خطة العلاج. يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الصحيح هو حجر الزاوية لأي علاج ناجح، ويحرص على استخدام أحدث التقنيات لضمان أعلى مستويات الدقة.
1. التاريخ المرضي والفحص السريري:
*
التاريخ المرضي:
يبدأ الطبيب بسؤال المريض عن طبيعة الألم (متى بدأ، شدته، ما الذي يزيده أو يخففه)، الأعراض الأخرى المصاحبة (مثل الخدر، الوخز، الضعف)، التاريخ الطبي السابق (إصابات، أمراض مزمنة)، الأدوية التي يتناولها، ونمط حياته (العمل، النشاط البدني). هذه المعلومات الأولية تساعد الطبيب على تكوين فكرة مبدئية عن المشكلة المحتملة.
*
الفحص السريري:
يقوم الطبيب بإجراء فحص شامل للعمود الفقري والأطراف. يشمل ذلك:
*
تقييم الحركة:
ملاحظة كيفية مشي المريض، وقدرته على الانحناء، الالتواء، والوقوف.
*
فحص الجس:
لمس العمود الفقري والعضلات المحيطة لتحديد مناطق الألم أو التشنج.
*
الفحص العصبي:
اختبار قوة العضلات في الذراعين والساقين، ردود الأفعال (المنعكسات)، والإحساس باللمس والحرارة والوخز. هذا يساعد على تحديد الأعصاب المتأثرة ومستوى الضغط عليها.
*
اختبارات خاصة:
مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) الذي يستخدم للكشف عن عرق النسا.
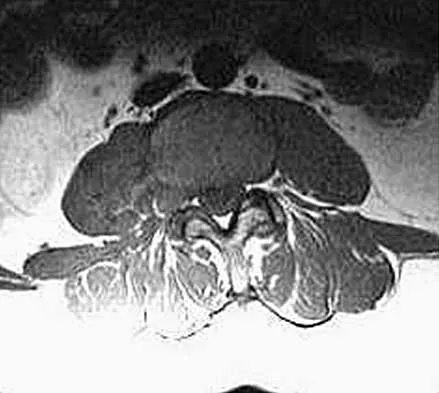
2. التصوير بالأشعة (Imaging Studies):
تُعد تقنيات التصوير أدوات لا غنى عنها لتأكيد التشخيص وتحديد مدى المشكلة.
* **الأشعة السينية
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.