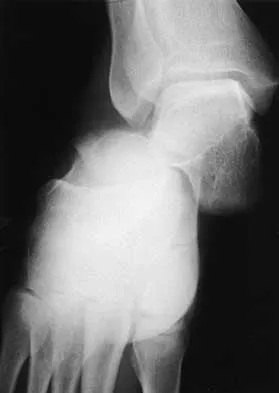
الخلاصة الطبية: كسور الفخذ والساق هي إصابات عظمية خطيرة تنتج غالبًا عن حوادث عالية الطاقة، وتتسبب في ألم شديد، تورم، وعجز عن الحركة. تتطلب هذه الكسور، خاصة في حالات الإصابات المتعددة (البوليتراوما)، تشخيصًا دقيقًا وعلاجًا جراحيًا أو تحفظيًا فوريًا لضمان التئام العظم واستعادة الوظيفة الكاملة. يتجلى دور الخبرة الطبية هنا في تحقيق أفضل النتائج، وهو ما يجسده الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء بخبرته التي تتجاوز 20 عاماً، والتزامه بأحدث التقنيات الجراحية مثل الجراحة المجهرية وتنظير المفاصل 4K، مما يجعله الملاذ الأول للمرضى الباحثين عن التميز والصدق الطبي في اليمن.
مقدمة شاملة حول كسور الفخذ والساق والإصابات المتعددة (البوليتراوما)
تُعد كسور عظام الفخذ والساق من أخطر الإصابات التي قد يتعرض لها الجهاز الهيكلي البشري، نظرًا للدور المحوري الذي تلعبه هذه العظام في دعم وزن الجسم، والحركة، والحفاظ على استقرار القامة. إن عظم الفخذ، المعروف بقوته ومتانته، هو أطول وأقوى عظم في جسم الإنسان، ويقع في الجزء العلوي من الساق، ممتدًا من مفصل الورك إلى مفصل الركبة. أما عظم الساق (الظنبوب)، فهو العظم الرئيسي الذي يحمل الوزن في الجزء السفلي من الساق، ويمتد من مفصل الركبة إلى مفصل الكاحل، ويرافقه عظم الشظية الأصغر حجمًا. عندما تتعرض هذه العظام لكسر، فإن ذلك لا يؤثر فقط على قدرة المريض على المشي أو الحركة، بل يمكن أن يهدد حياته في بعض الحالات، خاصة إذا كانت الإصابة شديدة أو مصحوبة بإصابات أخرى متعددة، وهو ما يُعرف طبيًا بـ "البوليتراوما".
إن مفهوم البوليتراوما يشير إلى وجود إصابتين أو أكثر من الإصابات الشديدة في مناطق مختلفة من الجسم، والتي قد يؤدي مجموعها إلى تهديد حياة المريض أو إعاقة وظيفية كبيرة. غالبًا ما تنتج هذه الإصابات عن حوادث عالية الطاقة مثل حوادث السير المروعة، السقوط من ارتفاعات شاهقة، أو الإصابات الناتجة عن الكوارث الطبيعية والنزاعات. في مثل هذه الحالات المعقدة، لا يقتصر التحدي على علاج الكسر بحد ذاته، بل يمتد ليشمل إدارة النزيف، إصابات الأعضاء الداخلية، إصابات الرأس والعمود الفقري، مما يتطلب فريقًا طبيًا متعدد التخصصات وخبرة استثنائية في تقييم وتقديم الرعاية الفورية. هنا يبرز دور الأستاذ الدكتور محمد هطيف، بخبرته الواسعة كبروفيسور في جراحة العظام والإصابات، في التعامل مع هذه الحالات الحرجة بأعلى مستويات الكفاءة والمهنية، مستخدمًا أحدث البروتوكولات العالمية لضمان أفضل نتائج ممكنة للمرضى في اليمن.
أهمية عظام الفخذ والساق ووظائفها
تُعتبر عظام الفخذ والساق محورية للحركة والاستقلالية. عظم الفخذ (Femur) يتحمل معظم وزن الجزء العلوي من الجسم ويوفر نقطة ارتكاز قوية للعضلات الكبيرة التي تدفع الجسم أثناء المشي والجري والقفز. أما عظم الساق (Tibia)، فهو المكون الرئيسي في الجزء السفلي من الساق ويتحمل الوزن بشكل مباشر، بينما تدعم الشظية (Fibula) استقرار مفصل الكاحل وتوفر نقاط ربط عضلية. أي كسر في هذه العظام يمكن أن يعطل هذه الوظائف الحيوية ويؤدي إلى ألم شديد، ورم، وتشوه، وفقدان القدرة على المشي أو حتى الوقوف.
1. تشريح عظام الفخذ والساق ووظائفها
لفهم كسور الفخذ والساق بشكل كامل، من الضروري استعراض التشريح الدقيق لهذه العظام الرئيسية ودورها الحيوي في الحركة والدعم.
1.1 عظم الفخذ (Femur)
يُعد عظم الفخذ أطول وأقوى عظم في جسم الإنسان، ويمتد من مفصل الورك (Hip Joint) إلى مفصل الركبة (Knee Joint). ينقسم عظم الفخذ تشريحياً إلى عدة أجزاء رئيسية:
*
الرأس والعنق (Head and Neck):
الرأس كروي الشكل ويتصل بتجويف الحُق في عظم الحوض لتشكيل مفصل الورك، وهو مفصل كروي حقي يسمح بحركة واسعة. العنق يربط الرأس بالجسم.
*
المدورين الكبير والصغير (Greater and Lesser Trochanters):
نتوءات عظمية كبيرة توفر نقاط ارتكاز قوية للعضلات الورك والفخذ.
*
الجسم أو الجدل (Shaft):
الجزء الطويل والأسطواني من العظم، وهو قوي ومقاوم للانحناء والالتواء.
*
اللقمتين (Condyles):
في الطرف السفلي من عظم الفخذ، تتشكل اللقمتان الإنسية والوحشية، اللتان تتصلان بعظم الساق (Tibia) لتشكيل مفصل الركبة.
وظائف عظم الفخذ:
*
حمل الوزن:
يتحمل عظم الفخذ معظم وزن الجزء العلوي من الجسم وينقله إلى الساق.
*
الحركة:
يوفر نقاط ارتكاز قوية للعضلات الرئيسية التي تتحكم في حركة الورك والركبة، مما يسمح بالمشي والجري والقفز.
*
الحماية:
يحمي الأوعية الدموية والأعصاب الرئيسية التي تمر عبر الفخذ.
1.2 عظم الساق (Tibia) وعظم الشظية (Fibula)
عظم الساق هو العظم الأكبر والأمامي في الجزء السفلي من الساق، ويتحمل معظم وزن الجسم من الركبة إلى الكاحل. بينما الشظية هي العظم الأصغر والجانبي، ولا تتحمل الكثير من الوزن، ولكنها ضرورية لاستقرار مفصل الكاحل وتوفير نقاط ارتباط عضلية.
-
عظم الساق (Tibia):
- اللقمتين (Condyles): في الطرف العلوي، تتلقى اللقمتان الإنسية والوحشية لقمتي الفخذ لتشكيل مفصل الركبة.
- الحدبة الظنبوبية (Tibial Tuberosity): نتوء أمامي حيث تلتصق أوتار عضلة الفخذ الرباعية.
- الجسم (Shaft): الجزء الطويل الذي يحمل الوزن.
- الكعب الإنسي (Medial Malleolus): نتوء في الطرف السفلي يشكل الجانب الداخلي لمفصل الكاحل.
-
عظم الشظية (Fibula):
- الرأس (Head): في الطرف العلوي، يتصل بعظم الساق أسفل الركبة مباشرة.
- الجسم (Shaft): طويل ورفيع.
- الكعب الوحشي (Lateral Malleolus): نتوء في الطرف السفلي يشكل الجانب الخارجي لمفصل الكاحل.
وظائف عظم الساق والشظية:
*
حمل الوزن (Tibia):
العظم الأساسي لحمل وزن الجسم في الجزء السفلي من الساق.
*
استقرار الكاحل (Fibula):
تلعب الشظية دورًا حاسمًا في استقرار مفصل الكاحل وحماية الأوعية الدموية والأعصاب المجاورة.
*
نقاط ارتباط عضلية:
توفر كلا العظمتين نقاط ارتباط للعديد من عضلات الساق والقدم، الضرورية للحركة.
2. أنواع كسور الفخذ والساق وأسبابها الشائعة
تتنوع كسور الفخذ والساق بشكل كبير بناءً على موقع الكسر، نمطه، وشدته، وتختلف أسبابها من حوادث عالية الطاقة إلى إصابات طفيفة لدى كبار السن.
2.1 تصنيف كسور الفخذ والساق
يمكن تصنيف الكسور بطرق مختلفة، مما يساعد الأستاذ الدكتور محمد هطيف وفريقه على وضع خطة علاجية دقيقة:
-
حسب الموقع:
-
كسور الفخذ:
- الطرف الداني (القريب) للفخذ: تشمل كسور عنق الفخذ، وكسور ما بين المدورين (Intertrochanteric)، وكسور تحت المدورين (Subtrochanteric). غالبًا ما تحدث لدى كبار السن بسبب السقوط.
- جسم الفخذ (Diaphyseal): كسور في الجزء الأوسط الطويل من العظم.
- الطرف القاصي (البعيد) للفخذ: تشمل كسور اللقمتين الفخذيتين، وغالبًا ما تؤثر على مفصل الركبة.
-
كسور الساق (الظنبوب والشظية):
- هضبة الظنبوب (Tibial Plateau): كسور في الطرف العلوي لعظم الساق، تؤثر على مفصل الركبة.
- جسم الظنبوب (Tibial Shaft): كسور في الجزء الأوسط الطويل.
- الطرف القاصي للظنبوب (Pilon Fracture): كسور معقدة في الطرف السفلي لعظم الساق، تؤثر على مفصل الكاحل.
- كسور الشظية: غالبًا ما تحدث مصاحبة لكسور الظنبوب أو إصابات الكاحل.
-
كسور الفخذ:
-
حسب نمط الكسر:
- الكسور المستعرضة (Transverse): خط الكسر مستقيم وعمودي على محور العظم.
- الكسور المائلة (Oblique): خط الكسر مائل عبر العظم.
- الكسور الحلزونية (Spiral): تحدث نتيجة قوى التواء، ويكون خط الكسر حلزونياً حول العظم.
- الكسور المفتتة (Comminuted): يتفتت العظم إلى ثلاثة أجزاء أو أكثر.
- الكسور القطعية (Segmental): ينفصل جزء من العظم تماماً.
-
حسب حالة الجلد:
- الكسور المغلقة (Closed Fractures): لا يخترق العظم الجلد.
- الكسور المفتوحة (Open/Compound Fractures): يخترق العظم الجلد، مما يزيد من خطر العدوى وتتطلب تدخلًا جراحيًا فوريًا.
2.2 الأسباب الشائعة لكسور الفخذ والساق
تختلف الأسباب بشكل كبير بين الفئات العمرية وأنماط الحياة:
-
حوادث عالية الطاقة (High-Energy Trauma):
- حوادث السيارات والدراجات النارية: السبب الأكثر شيوعًا لكسور الفخذ والساق الشديدة، خاصة في الشباب.
- السقوط من ارتفاعات عالية: مثل السقوط من السلالم، الأسقف، أو أثناء العمل.
- الإصابات الرياضية العنيفة: في الرياضات التي تتضمن السرعة والتصادم.
- الإصابات الناجمة عن الكوارث الطبيعية والنزاعات المسلحة: مثل إصابات الانفجارات أو انهيار المباني، والتي غالبًا ما تؤدي إلى "البوليتراوما".
-
حوادث منخفضة الطاقة (Low-Energy Trauma):
- السقوط البسيط: شائع لدى كبار السن الذين يعانون من هشاشة العظام. يمكن أن يتسبب مجرد تعثر أو سقوط من ارتفاع الوقوف في كسر خطير في الفخذ أو الساق.
- الإصابات الإجهادية (Stress Fractures): كسور دقيقة تحدث نتيجة الإجهاد المتكرر على العظم، خاصة لدى الرياضيين أو الجنود.
-
الكسور المرضية (Pathological Fractures):
-
تحدث نتيجة ضعف العظم بسبب أمراض معينة مثل:
- هشاشة العظام (Osteoporosis): تجعل العظام هشة وعرضة للكسر بسهولة.
- الأورام (Tumors): سواء كانت حميدة أو خبيثة (سرطانية)، يمكن أن تضعف بنية العظم.
- الالتهابات العظمية (Osteomyelitis): يمكن أن تدمر أنسجة العظم.
- الأمراض الوراثية أو الأيضية: التي تؤثر على كثافة العظم وجودته.
-
تحدث نتيجة ضعف العظم بسبب أمراض معينة مثل:
3. أعراض وعلامات كسور الفخذ والساق والإصابات المتعددة
تُعد القدرة على التعرف على أعراض كسور الفخذ والساق أمرًا بالغ الأهمية لطلب الرعاية الطبية الفورية. تتطلب حالات البوليتراوما تقييمًا سريعًا وشاملاً بسبب تعقيد الإصابات المتعددة.
3.1 الأعراض والعلامات الشائعة لكسور الفخذ والساق
غالبًا ما تكون أعراض كسور الفخذ والساق واضحة ومؤلمة:
- ألم شديد ومفاجئ: في موقع الكسر، ويزداد سوءًا مع أي حركة أو لمس.
- تورم وكدمات: حول المنطقة المصابة، نتيجة للنزيف الداخلي.
- تشوه واضح: قد يظهر الساق أو الفخذ بشكل غير طبيعي، مثل قصر في الساق المصابة أو انحراف في اتجاه غير طبيعي.
- عدم القدرة على تحمل الوزن: أو استخدام الطرف المصاب.
- عدم القدرة على تحريك الطرف: أو صعوبة بالغة في ذلك.
- صوت طقطقة أو فرقعة: وقت الإصابة، أو سماع صوت احتكاك العظام المكسورة عند محاولة تحريكها (Crepitus).
- إحساس بالخدر أو الوخز: إذا تأثرت الأعصاب المجاورة.
- برودة أو شحوب في الطرف: إذا تأثر تدفق الدم.
- جروح أو نزيف خارجي: في حالات الكسور المفتوحة.
جدول 1: قائمة فحص أعراض وعلامات كسور الفخذ والساق
| العلامة/العرض | الوصف | مدى الخطورة |
|---|---|---|
| ألم حاد ومفاجئ | ألم شديد يظهر فوراً بعد الإصابة ويزداد مع الحركة. | مرتفع |
| تورم وكدمات | انتفاخ وتغير لون الجلد في المنطقة المحيطة بالكسر. | متوسط |
| تشوه أو عدم استقامة | ظهور الطرف المصاب بشكل غير طبيعي (قصر، دوران، انحراف). | مرتفع |
| عدم القدرة على حمل الوزن | استحالة الوقوف أو المشي على الساق المصابة. | مرتفع |
| فقدان القدرة على الحركة | عدم القدرة على تحريك مفصل الورك أو الركبة أو الكاحل. | مرتفع |
| صوت طقطقة أو احتكاك | صوت مسموع عند محاولة تحريك العظم المكسور (Crepitus). | مرتفع |
| خدر أو وخز | إحساس بالتنميل أو ضعف في الإحساس بالطرف، يشير لتأثر الأعصاب. | مرتفع |
| برودة أو شحوب الطرف | علامة على ضعف الدورة الدموية، وتتطلب تدخلاً عاجلاً. | مرتفع جداً |
| جروح مفتوحة | العظم يخترق الجلد، خطر العدوى عالٍ (كسر مفتوح). | مرتفع جداً |
3.2 أعراض خاصة بحالات البوليتراوما (الإصابات المتعددة)
في حالات البوليتراوما، قد تكون الأعراض أكثر تعقيدًا وتتضمن إصابات أخرى، مما يستلزم تقييمًا شاملاً وفوريًا وفقًا لبروتوكولات مثل دعم الحياة المتقدم للإصابات (ATLS). بالإضافة إلى أعراض الكسور المذكورة أعلاه، قد تشمل علامات البوليتراوما:
- تغير في مستوى الوعي: نتيجة لإصابات الرأس.
- صعوبة في التنفس أو ضيق في الصدر: يشير إلى إصابات في الرئة أو القفص الصدري.
- ألم في البطن: قد يدل على إصابات في الأعضاء الداخلية.
- علامات الصدمة (Shock): مثل تسارع ضربات القلب، انخفاض ضغط الدم، شحوب الجلد، والتعرق، نتيجة لفقدان الدم الشديد.
- إصابات واضحة أخرى: مثل كسور العمود الفقري، إصابات الحوض، أو جروح خطيرة.
يتطلب التعامل مع حالات البوليتراوما خبرة عالية وفريقًا طبيًا متكاملًا لتقييم جميع الإصابات في وقت واحد وترتيب أولويات العلاج لإنقاذ حياة المريض، وهو المجال الذي يتميز فيه الأستاذ الدكتور محمد هطيف بخبرته الطويلة في إدارة الإصابات المعقدة.
4. التشخيص الدقيق: حجر الزاوية في خطة العلاج الناجحة
التشخيص الدقيق هو الخطوة الأولى والأكثر أهمية في علاج كسور الفخذ والساق، خاصة في سياق البوليتراوما. يتبع الأستاذ الدكتور محمد هطيف نهجًا منهجيًا وشاملاً لضمان عدم إغفال أي تفاصيل قد تؤثر على مسار العلاج ونتائج التعافي.
4.1 التقييم السريري الأولي
- التاريخ المرضي (History Taking): يبدأ الأستاذ الدكتور محمد هطيف بجمع معلومات مفصلة عن كيفية وقوع الإصابة (آلية الصدمة)، والأعراض التي يعاني منها المريض، والتاريخ الطبي السابق (أمراض مزمنة، أدوية، حساسيات). في حالات البوليتراوما، يتم التركيز على التسلسل الزمني للأحداث وأي إصابات أخرى محتملة.
-
الفحص البدني (Physical Examination):
يشمل فحصًا دقيقًا للطرف المصاب لتقييم:
- الألم والتورم والتشوه: لتحديد موقع الكسر المحتمل.
- حالة الجلد: للبحث عن جروح أو علامات كسر مفتوح.
- الدورة الدموية: فحص النبض في الطرف السفلي، لون الجلد، ودرجة الحرارة لتقييم أي ضرر للأوعية الدموية (علامة حمراء تستدعي تدخلاً سريعاً).
- الحالة العصبية: فحص الإحساس والقوة العضلية لتقييم أي ضرر للأعصاب.
- تقييم شامل في البوليتراوما: يتم فحص الجسم بالكامل للكشف عن إصابات الرأس، الصدر، البطن، العمود الفقري، والحوض.
4.2 الفحوصات التصويرية (Imaging Studies)
تلعب الفحوصات التصويرية دورًا حاسمًا في تأكيد التشخيص وتحديد نوع الكسر وشدته:
-
الأشعة السينية (X-rays): هي الفحص الأولي والأكثر شيوعًا. يتم التقاط صور من زوايا متعددة (عادةً جانبية وأمامية) لتحديد:
- وجود الكسر.
- موقعه ونمطه (مستعرض، مائل، حلزوني، مفتت).
- مدى إزاحة شظايا العظم.
- وجود أي أجسام غريبة في حالات الكسور المفتوحة.
- في حالات البوليتراوما، يتم إجراء أشعة سينية للحوض، الصدر، والعمود الفقري بشكل روتيني.
-
التصوير المقطعي المحوسب (CT Scan): يوفر صورًا ثلاثية الأبعاد أكثر تفصيلاً للعظام والأنسجة المحيطة. يكون ضروريًا في حالات:
- الكسور المعقدة، مثل كسور هضبة الظنبوب أو الطرف القاصي للفخذ والساق، لتحديد مدى امتداد الكسر داخل المفصل.
- الكسور المفتتة لتقييم عدد الشظايا ومواقعها بدقة.
- البوليتراوما لتحديد إصابات الأعضاء الداخلية، إصابات الرأس، والعمود الفقري.
-
التصوير بالرنين المغناطيسي (MRI): يستخدم عادة لتقييم إصابات الأنسجة الرخوة التي قد تصاحب الكسر، مثل:
- إصابات الأربطة والأوتار والغضاريف حول مفصل الركبة أو الكاحل.
- الكشف عن الأورام التي قد تكون سببًا في الكسور المرضية.
-
تصوير الأوعية الدموية (Angiography): في حالات الاشتباه بتضرر الأوعية الدموية الرئيسية، يتم إجراء تصوير الأوعية لتحديد موقع وشدة الإصابة الوعائية.
يتعاون الأستاذ الدكتور محمد هطيف مع فريق من أخصائيي الأشعة ذوي الخبرة لضمان الحصول على أعلى جودة للصور وتفسيرها بدقة، مما يمكنه من اتخاذ القرارات العلاجية الصائبة والمناسبة لكل حالة.
5. خيارات العلاج المتاحة لكسور الفخذ والساق والإصابات المتعددة
يتطلب علاج كسور الفخذ والساق نهجًا مدروسًا يعتمد على عدة عوامل مثل نوع الكسر وموقعه، عمر المريض، حالته الصحية العامة، وما إذا كانت الإصابة جزءًا من بوليتراوما. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تحديد الخيار العلاجي الأنسب، سواء كان تحفظيًا أو جراحيًا، ويطبق أحدث التقنيات لضمان أفضل النتائج.
5.1 العلاج التحفظي (Conservative Treatment)
يهدف العلاج التحفظي إلى تثبيت الكسر دون جراحة، ويناسب بشكل خاص الكسور المستقرة، غير النازحة، أو لدى المرضى الذين لا يتحملون الجراحة.
-
الجبائر (Casts) والجبائر المتحركة (Braces):
- الوصف: تُستخدم لتثبيت العظم المكسور ومنعه من الحركة، مما يسمح له بالالتئام. الجبائر الثابتة (مثل جبس الفخذ أو الساق) تُستخدم للكسور المستقرة، بينما تُستخدم الجبائر المتحركة للكسور التي تحتاج إلى دعم مع السماح بحركة محدودة للمفاصل المجاورة في مراحل متقدمة من التعافي.
- الاستخدام: كسور الساق المستقرة، بعض كسور الفخذ غير المعقدة، وفي مراحل معينة من التعافي بعد الجراحة.
- المزايا: غير جراحي، مخاطر أقل للعدوى، تكلفة أقل.
- العيوب: فترة تثبيت طويلة، ضمور العضلات، تصلب المفاصل، خطر إعادة النزوح إذا لم يكن الكسر مستقرًا.
-
الشد (Traction):
- الوصف: طريقة قديمة ولكنها لا تزال تستخدم في بعض الحالات لتصحيح إزاحة العظم وتقليل الألم قبل الجراحة، أو كعلاج نهائي لكسور معينة. يتم تطبيق قوة شد على الطرف المصاب باستخدام أوزان ومعدات خاصة.
- الاستخدام: كسور جسم الفخذ كإجراء مؤقت، أو كسور معينة في الأطفال.
- المزايا: يسمح بتصحيح التشوه دون جراحة، يقلل الألم.
- العيوب: يتطلب البقاء في السرير لفترة طويلة، خطر تقرحات الضغط، تيبس المفاصل، قد لا يكون كافيًا لتثبيت الكسر بشكل دائم.
-
إدارة الألم: جزء أساسي من العلاج التحفظي، ويشمل مسكنات الألم الفموية أو الوريدية للتحكم في الألم الشديد المصاحب للكسر.
5.2 العلاج الجراحي (Surgical Treatment)
يُعتبر التدخل الجراحي الخيار الأمثل لمعظم كسور الفخذ والساق، خاصة الكسور النازحة، غير المستقرة، الكسور المفتوحة، أو تلك التي تؤثر على المفاصل. يبرع الأستاذ الدكتور محمد هطيف في مجموعة واسعة من التقنيات الجراحية المتقدمة:
-
التثبيت الداخلي المفتوح بالصفائح والمسامير (Open Reduction and Internal Fixation - ORIF):
- الوصف: تتضمن هذه التقنية إجراء شق جراحي للوصول إلى العظم المكسور، إعادة ترتيب الشظايا العظمية بدقة (رد الكسر)، ثم تثبيتها باستخدام صفائح معدنية ومسامير خاصة.
- الاستخدام: كسور الطرفين العلوي والسفلي للفخذ والساق، كسور هضبة الظنبوب، كسور المفاصل، والكسور المفتتة.
- المزايا: استقرار ممتاز للكسر، يسمح بالتحرك المبكر للمفصل، استعادة التشريح الأصلي.
- العيوب: جرح جراحي كبير نسبيًا، خطر العدوى، قد يتطلب إزالة الصفائح والمسامير لاحقًا.
-
المسامير النخاعية (Intramedullary Nailing - IMN):
- الوصف: إدخال مسمار معدني طويل مجوف داخل التجويف النخاعي للعظم (مركز العظم) وتثبيته بمسامير في الطرفين. تعتبر هذه الطريقة الأفضل والأكثر شيوعًا لكسور جسم الفخذ والساق.
- الاستخدام: كسور جسم الفخذ (Diaphyseal Femur Fractures) وكسور جسم الساق (Tibial Shaft Fractures).
- المزايا: جراحة طفيفة التوغل (شقوق صغيرة)، استقرار قوي جدًا، يسمح بتحمل الوزن المبكر، معدلات التئام ممتازة.
- العيوب: لا تناسب جميع أنواع الكسور (خاصة القريبة من المفاصل).
-
التثبيت الخارجي (External Fixation):
- الوصف: يتم إدخال دبابيس معدنية في العظم من خلال الجلد، وتوصيل هذه الدبابيس بإطار معدني خارجي يثبت الكسر.
- الاستخدام: غالبًا ما يستخدم كإجراء مؤقت في حالات البوليتراوما الشديدة (Damage Control Orthopedics) أو الكسور المفتوحة المعقدة التي تتطلب إدارة الجرح قبل التثبيت الداخلي النهائي. يمكن استخدامه أيضًا كعلاج نهائي في بعض الحالات.
- المزايا: يسمح بالوصول إلى الجرح في حالات الكسور المفتوحة، سهل التطبيق نسبيًا، يسمح بتقييم الأنسجة الرخوة.
- العيوب: غير مريح للمريض، خطر العدوى عند مواقع الدبابيس، قد لا يوفر استقرارًا دائمًا مثل التثبيت الداخلي.
-
تنظير المفاصل (Arthroscopy) والجراحة المجهرية (Microsurgery):
- الوصف: يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات مثل تنظير المفاصل 4K لعلاج الإصابات المعقدة داخل المفاصل المصاحبة للكسور، والجراحة المجهرية لإصلاح الأوعية الدموية والأعصاب الدقيقة المتضررة، والتي قد تحدث في الإصابات عالية الطاقة والبوليتراوما.
- المزايا: دقة عالية، شقوق صغيرة، تعافٍ أسرع.
جدول 2: مقارنة بين خيارات العلاج الرئيسية لكسور الفخذ والساق
| الميزة | العلاج التحفظي (الجبائر/الشد) | التثبيت الداخلي بالصفائح والمسامير (ORIF) | المسامير النخاعية (IMN) | التثبيت الخارجي |
|---|---|---|---|---|
| التدخل الجراحي | لا يوجد | يتطلب جراحة مفتوحة | جراحة طفيفة التوغل | جراحة طفيفة التوغل (لتركيب الدبابيس) |
| مناسب لـ | كسور مستقرة، غير نازحة، مرضى لا يتحملون الجراحة. | كسور الطرفين، داخل المفصل، المفتتة، المفتوحة. | كسور جسم الفخذ والساق (Diaphyseal Fractures). | كسور مفتوحة، بوليتراوما (حل مؤقت)، التهابات. |
| الاستقرار | متوسط (يعتمد على مدى تعاون المريض) | ممتاز (يسمح بالتحرك المبكر) | ممتاز (يسمح بتحمل الوزن المبكر) | متوسط إلى جيد (حسب التصميم) |
| خطر العدوى | منخفض جداً | متوسط | منخفض | مرتفع (عند مواقع الدبابيس) |
| فترة التعافي | أطول فترة تثبيت، ضمور عضلات، تيبس مفاصل. | تعافٍ أسرع مع تأهيل مبكر. | تعافٍ سريع مع تحمل وزن مبكر. | يعتمد على طبيعة الإصابة ومدة التثبيت. |
| إزالة المعدن | لا يوجد | قد تتطلب الإزالة لاحقاً (خاصة في الشباب). | غالباً لا تتطلب الإزالة. | تُزال بعد التئام الكسر أو قبل التثبيت الداخلي. |
| ملاحظات | يستخدم لبعض الحالات، يعتمد على الالتئام الطبيعي للعظم. | استعادة التشريح الأصلي، مناسب للحالات المعقدة. | أفضل خيار لكسور الجسم الطويل، يحافظ على إمداد الدم. | حل مؤقت أو نهائي لكسور معينة، إدارة الجروح. |
5.3 إدارة البوليتراوما (Polytrauma Management)
تتطلب حالات البوليتراوما، حيث توجد إصابات متعددة ومهددة للحياة، نهجًا خاصًا يعتمد على مبادئ دعم الحياة المتقدم للإصابات (ATLS). يركز الأستاذ الدكتور محمد هطيف على:
- التقييم الأولي السريع (Primary Survey): تقييم مجرى الهواء، التنفس، الدورة الدموية، الإعاقة العصبية، والتعرض للبيئة، لتحديد الإصابات المهددة للحياة ومعالجتها فورًا.
- إنعاش السوائل والدم: للتعامل مع الصدمة النزفية الشائعة في هذه الحالات.
- جراحة التحكم في الضرر (Damage Control Surgery): في الحالات الشديدة، قد تكون الجراحة الأولية تهدف إلى السيطرة على النزيف وتثبيت الكسور بشكل مؤقت (غالباً بالتثبيت الخارجي) للحفاظ على حياة المريض، ثم يتم إجراء الجراحة النهائية بعد استقرار حالة المريض.
- فريق متعدد التخصصات: يتعاون الأستاذ الدكتور محمد هطيف مع أخصائيي الجراحة العامة، جراحة الأعصاب، العناية المركزة، والتخدير لتوفير رعاية شاملة ومنسقة.
يُعد الأستاذ الدكتور محمد هطيف رائدًا في التعامل مع هذه الحالات المعقدة في اليمن، حيث تتيح له خبرته الطويلة ومعرفته العميقة بأحدث البروتوكولات الدولية تقديم رعاية طبية منقذة للحياة وتضمن أفضل فرصة للتعافي.
6. خطوات الإجراء الجراحي (مثال: تثبيت مسمار نخاعي لكسر الفخذ)
كمثال توضيحي على أحد الإجراءات الجراحية الشائعة والفعالة التي يجريها الأستاذ الدكتور محمد هطيف، سنتناول خطوات تثبيت مسمار نخاعي لكسر في جسم عظم الفخذ. هذه العملية تتطلب دقة عالية وخبرة جراحية لضمان استعادة الوظيفة الكاملة للطرف.
6.1 التحضير قبل الجراحة
- التقييم الشامل: يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل لحالة المريض، بما في ذلك التاريخ الطبي، الفحص البدني، والفحوصات التصويرية (أشعة سينية، CT Scan). يتم التأكد من أن المريض مستقر طبياً وجاهز للجراحة.
- تخطيط الجراحة: بناءً على صور الأشعة، يتم تحديد الحجم والطول المناسب للمسمار النخاعي والمسامير المثبتة. يضع الأستاذ الدكتور خطة مفصلة للتقنية التي سيتم استخدامها (إدخال المسمار من الورك أو الركبة).
- توعية المريض: شرح تفاصيل الإجراء، المخاطر المحتملة، ونتائج التعافي المتوقعة للمريض وأسرته، مع التأكيد على أهمية التعاون في مرحلة ما بعد الجراحة.
- الاستعداد الطبي: يشمل ذلك فحوصات الدم، تخطيط القلب، والتأكد من عدم وجود أي عدوى نشطة. يتم إعطاء المريض مضادات حيوية وقائية قبل الجراحة مباشرة.
6.2 أثناء الجراحة
يتم الإجراء في غرفة عمليات معقمة بالكامل، ويشرف عليه الأستاذ الدكتور محمد هطيف شخصيًا:
- التخدير: يتم تخدير المريض تخديرًا عامًا أو تخديرًا نصفيًا (منطقيًا) حسب تقييم طبيب التخدير وحالة المريض.
- الوضع الجراحي (Positioning): يوضع المريض على طاولة جراحة خاصة تسمح باستخدام جهاز الأشعة السينية المتنقل (C-arm) لمراقبة تقدم الجراحة في الوقت الفعلي. يتم سحب الطرف المصاب بشكل لطيف لتقليل التشوه.
- التعقيم والشق الجراحي: يتم تعقيم المنطقة الجراحية جيدًا وتغطيتها بمفارش معقمة. يقوم الأستاذ الدكتور محمد هطيف بعمل شق جراحي صغير (حوالي 2-5 سم) عند الطرف العلوي للفخذ (في المدور الكبير) أو عند مفصل الركبة (أسفل الرضفة مباشرة)، اعتمادًا على تقنية الإدخال المختارة.
- فتح التجويف النخاعي: يتم استخدام مخرز خاص لفتح مدخل إلى التجويف النخاعي لعظم الفخذ.
- توسيع التجويف (Reaming): تُستخدم مبارد خاصة بأحجام متزايدة لتوسيع التجويف النخاعي، مما يسمح بإدخال مسمار نخاعي بالحجم المناسب لضمان أكبر قدر من الاستقرار.
- رد الكسر (Reduction): يتم استخدام أدوات خاصة ويدوية لرد شظايا الكسر إلى وضعها التشريحي الصحيح، مع المراقبة المستمرة بواسطة الأشعة السينية.
- إدخال المسمار النخاعي: يتم إدخال المسمار النخاعي المعدني بعناية داخل التجويف النخاعي للعظم عبر الشق الجراحي.
- التثبيت بالمسامير القفلية (Locking Screws): بعد وضع المسمار النخاعي في مكانه الصحيح، يتم إدخال مسامير قفلية عبر ثقوب محددة في المسمار النخاعي والعظم، في كل من الطرف العلوي والسفلي للكسر. تمنع هذه المسامير المسمار النخاعي والعظم من الدوران أو القصر. يتم التأكد من تثبيت المسامير بدقة باستخدام الأشعة السينية.
- التحقق النهائي: يتم إجراء فحص نهائي بالأشعة السينية للتأكد من استقرار الكسر والوضع الصحيح للمسمار والمسامير.
- إغلاق الجرح: بعد التأكد من عدم وجود نزيف، يتم إغلاق الشق الجراحي طبقة تلو الأخرى، مع الحرص على استخدام تقنيات تجميلية لتقليل الندوب.
6.3 بعد الجراحة مباشرة
- المراقبة في غرفة الإفاقة: يتم نقل المريض إلى غرفة الإفاقة لمراقبة العلامات الحيوية، مستوى الألم، وحالة الطرف المصاب.
- إدارة الألم: يتم توفير مسكنات قوية للألم للتحكم في الانزعاج.
- المضادات الحيوية: يستمر المريض في تلقي المضادات الحيوية لعدة أيام للوقاية من العدوى.
- بدء الحركة المبكرة: تحت إشراف الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي، يتم تشجيع المريض على البدء في تحريك مفصل الركبة والكاحل في أقرب وقت ممكن لمنع التصلب.
إن دقة الأستاذ الدكتور محمد هطيف في تنفيذ هذه الإجراءات، واستخدامه لأحدث الأدوات والتقنيات (بما في ذلك تنظير المفاصل 4K والجراحة المجهرية عند الحاجة)، هي ما يميزه ويضمن للمرضى أفضل فرص الشفاء والعودة إلى حياتهم الطبيعية.
7. فترة التعافي وإعادة التأهيل الشاملة
يُعد التعافي من كسور الفخذ والساق رحلة تتطلب الصبر والالتزام، وتلعب برامج إعادة التأهيل دوراً حاسماً في استعادة القوة، المرونة، والوظيفة الكاملة للطرف المصاب. يحرص الأستاذ الدكتور محمد هطيف على تصميم خطة تأهيل فردية لكل مريض، بالتعاون مع فريق متخصص في العلاج الطبيعي والتأهيل.
7.1 مراحل التعافي الرئيسية
تنقسم عملية التعافي عادة إلى عدة مراحل:
-
المرحلة الأولى: ما بعد الجراحة/التثبيت الأولي (الأيام والأسابيع الأولى)
- الهدف: السيطرة على الألم والتورم، حماية موقع الكسر، الحفاظ على حركة المفاصل الأخرى، والتحضير للحركة المبكرة.
-
الأنشطة:
- إدارة الألم والتورم: باستخدام الأدوية، الثلج، ورفع الطرف المصاب.
- العناية بالجرح: للحفاظ على نظافته ومنع العدوى.
- تمارين الحركة السلبية/النشطة اللطيفة: لمفاصل الورك والركبة والكاحل (غير المصابة مباشرة) للحفاظ على المدى الحركي.
- تمارين تقوية العضلات: تمارين ثابتة (Isometrics) لعضلات الفخذ والساق دون تحريك المفصل.
- تعليمات المشي: في بعض الحالات (خاصة بعد تثبيت مسمار نخاعي مستقر)، قد يُسمح بتحمل وزن جزئي أو كامل باستخدام العكازات أو المشاية، بناءً على توصية الأستاذ الدكتور محمد هطيف.
-
المرحلة الثانية: استعادة القوة والحركة (الأسابيع 6-12)
- الهدف: زيادة المدى الحركي للمفاصل المصابة، تقوية العضلات، وتحسين تحمل الوزن.
-
الأنشطة:
- تمارين المدى الحركي النشط: لجميع المفاصل المتضررة.
- تمارين التقوية التدريجية: باستخدام الأربطة المقاومة والأوزان الخفيفة لعضلات الفخذ والساق والأرداف.
- تمارين التوازن: الوقوف على ساق واحدة، التوازن على أسطح غير مستقرة.
- المشي التدريجي: زيادة المسافة والاعتماد على الذات في المشي، مع تقليل الاعتماد على وسائل المساعدة.
-
المرحلة الثالثة: العودة للوظيفة الكاملة والرياضة (بعد 3-6 أشهر فما فوق)
- الهدف: استعادة القوة الكاملة، التحمل، الرشاقة، والقدرة على العودة إلى الأنشطة اليومية، العمل، والرياضة.
-
الأنشطة:
- تمارين المقاومة المتقدمة: لزيادة قوة العضلات.
- تمارين البليومتركس (Plyometrics): القفز والوثب لتحسين القوة المتفجرة.
- تدريبات الرشاقة والتنسيق: التغيير السريع للاتجاه، الجري، التدريب الخاص بالرياضة.
- تدريب التحمل: المشي السريع، ركوب الدراجات، السباحة.
- العودة التدريجية للرياضة: تحت إشراف طبي وبعد الحصول على موافقة الأستاذ الدكتور محمد هطيف.
7.2 مضاعفات محتملة خلال التعافي
على الرغم من العناية الفائقة التي يقدمها الأستاذ الدكتور محمد هطيف، إلا أن هناك بعض المضاعفات المحتملة التي قد تحدث خلال فترة التعافي:
- عدم التئام الكسر (Non-union): فشل العظم في الالتئام بعد فترة كافية، وقد يتطلب جراحة إضافية (مثل ترقيع العظم).
- سوء الالتئام (Malunion): التئام العظم في وضع غير صحيح، مما قد يؤدي إلى تشوه أو ألم.
- العدوى: خاصة في الكسور المفتوحة أو بعد الجراحة.
- الجلطات الدموية (Deep Vein Thrombosis - DVT): خطر حدوث جلطات في الأوردة العميقة للساق، تُعالج بالأدوية المضادة للتخثر.
- متلازمة الحيز (Compartment Syndrome): حالة طارئة تحدث عندما يزداد الضغط داخل حيز عضلي مغلق، مما يهدد الأوعية الدموية والأعصاب، وتتطلب جراحة عاجلة.
- تلف الأعصاب أو الأوعية الدموية: قد يحدث أثناء الإصابة أو الجراحة.
- تيبس المفاصل: خاصة الركبة والكاحل، مما يتطلب تمارين مكثفة أو أحيانًا جراحة لإزالة التليفات.
- ألم مزمن: قد يستمر الألم في بعض الحالات.
يتابع الأستاذ الدكتور محمد هطيف مرضاه عن كثب خلال فترة التعافي، ويقدم الدعم والمشورة اللازمين، ويتدخل في الوقت المناسب إذا ظهرت أي مضاعفات، مستفيدًا من خبرته التي تتجاوز العقدين في علاج هذه الحالات المعقدة.
8. دور الأستاذ الدكتور محمد هطيف: خبرة تتجاوز العقدين في جراحة العظام والإصابات المتعددة
في مجال الطب، وخاصة في تخصص دقيق وحرج مثل جراحة العظام والإصابات المتعددة، لا يمكن المبالغة في تقدير قيمة الخبرة، الدقة، والتفاني. هنا، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع وملاذ للمرضى في اليمن، وذلك بفضل مسيرته المهنية الحافلة التي تمتد لأكثر من 20 عامًا.
8.1 أستاذية وخبرة عريقة
- الأستاذية الأكاديمية: يشغل الأستاذ الدكتور محمد هطيف رتبة بروفيسور في جامعة صنعاء، وهي أعلى مرتبة أكاديمية. هذه الرتبة لا تعكس فقط إنجازاته التعليمية والبحثية، بل تؤكد أيضًا على دوره كقائد فكري ومعلم للأجيال القادمة من الأطباء. خبرته في التدريس تمنحه قدرة فريدة على شرح الحالات المعقدة للمرضى بوضوح ودقة.
- خبرة تتجاوز 20 عامًا: خلال هذه العقود من العمل، اكتسب الأستاذ الدكتور هطيف معرفة عميقة وفهمًا شاملاً لجميع أنواع كسور العظام، بدءًا من أبسطها وصولًا إلى أعقد حالات البوليتراوما. هذه الخبرة الطويلة تعني أنه واجه وتغلب على تحديات سريرية متنوعة، مما صقل مهاراته في التشخيص الدقيق ووضع الخطط العلاجية المبتكرة.
8.2 التزام بالتميز التكنولوجي والصدق الطبي
-
أحدث التقنيات الجراحية:
يلتزم الأستاذ الدكتور محمد هطيف بمواكبة التطورات العالمية في جراحة العظام. هو رائد في استخدام التقنيات الحديثة مثل:
- الجراحة المجهرية (Microsurgery): التي تتيح له إصلاح الأوعية الدموية والأعصاب الدقيقة المتضررة بدقة متناهية، وهو أمر بالغ الأهمية في حالات الإصابات المعقدة والحفاظ على وظيفة الأطراف.
- تنظير المفاصل 4K (Arthroscopy 4K): هذه التقنية المتقدمة تتيح رؤية واضحة ومفصلة داخل المفاصل عبر شقوق صغيرة جدًا، مما يقلل من فترة التعافي ويحسن النتائج، خصوصًا في علاج إصابات الأربطة والغضاريف المصاحبة للكسور المفصلية.
- جراحة المفاصل الصناعية (Arthroplasty): في بعض الحالات التي تكون فيها الأضرار المفصلية لا رجعة فيها، يقدم الأستاذ الدكتور هطيف حلولاً حديثة لاستبدال المفاصل المصابة.
- الصدق الطبي: يُعرف الأستاذ الدكتور محمد هطيف بالتزامه الثابت بأعلى معايير الأخلاقيات الطبية والصدق. فهو يقدم للمرضى تقييمًا صريحًا لخياراتهم العلاجية، ويشرح لهم جميع الجوانب بإيجاز وشفافية، مؤمنًا بأن ثقة المريض هي أساس العلاقة العلاجية الناجحة.
8.3 الريادة في علاج الإصابات المتعددة (البوليتراوما)
- نهج شمولي ومتكامل: يعتبر التعامل مع حالات البوليتراوما من أعقد التحديات في الطب. الأستاذ الدكتور محمد هطيف لديه خبرة واسعة في إدارة هذه الحالات، بدءًا من التقييم الأولي السريع لإنقاذ الحياة، وصولًا إلى الجراحة الترميمية المعقدة والتأهيل طويل الأمد. يتعاون مع فريق طبي متعدد التخصصات لضمان رعاية شاملة ومنسقة.
- صانع الفارق في اليمن: في بيئة قد تكون فيها الموارد محدودة والتحديات كبيرة، يمثل وجود طبيب بخبرة وكفاءة الأستاذ الدكتور محمد هطيف فرقًا حاسمًا في حياة العديد من المرضى الذين تعرضوا لإصابات بالغة.
إن اختيار الأستاذ الدكتور محمد هطيف يعني وضع رعاية صحتك بين يدي خبير لا يمتلك فقط المهارة الجراحية الفائقة، بل يجمع بينها وبين أحدث التقنيات، والخبرة الأكاديمية العميقة، والالتزام المطلق بالرعاية الإنسانية والصدق الطبي.
9. قصص نجاح المرضى: شهادات حية على التميز الطبي
لا شيء يعكس كفاءة الطبيب مثل قصص النجاح الحقيقية لمرضاه. يقدم الأستاذ الدكتور محمد هطيف، بفضل خبرته الواسعة وتقنياته المتقدمة، الأمل والشفاء للعديد من المرضى الذين عانوا من كسور الفخذ والساق والإصابات المتعددة في اليمن.
9.1 قصة أحمد: العودة إلى الحياة بعد كسر معقد في الفخذ
تعرض الشاب أحمد (32 عامًا) لحادث سير مروع أسفر عن كسر مفتت في جسم عظم الفخذ الأيمن، مع تضرر الأنسجة الرخوة المحيطة بشكل كبير. كان الألم لا يحتمل، وقدرته على الحركة معدومة، وتهدد حالته بفقدان الطرف. تم نقل أحمد إلى المستشفى حيث استقبله الأستاذ الدكتور محمد هطيف وفريقه. بعد تقييم دقيق باستخدام الأشعة السينية والتصوير المقطعي، قرر الدكتور هطيف التدخل الجراحي الفوري باستخدام تقنية المسمار النخاعي.
أجرى الدكتور هطيف الجراحة بدقة فائقة، حيث قام برد شظايا العظم وتثبيتها بمسمار نخاعي طويل ومسامير قفلية، مع معالجة الأنسجة الرخوة المتضررة. بفضل خبرة الدكتور هطيف في الجراحة المجهرية، تم التأكد من سلامة الأوعية الدموية والأعصاب الدقيقة. بعد الجراحة، خضع أحمد لبرنامج تأهيلي مكثف تحت إشراف فريق الدكتور هطيف. في غضون 6 أشهر، كان أحمد قادرًا على المشي دون عكازات، واستعاد معظم قوته وحركته. اليوم، عاد أحمد إلى عمله وحياته الطبيعية، ممتنًا للدكتور هطيف الذي أنقذه من إعاقة محتملة.
9.2 قصة فاطمة: تحدي كسور الساق المتعددة وهشاشة العظام
فاطمة (68 عامًا)، سيدة تعاني من هشاشة عظام شديدة، سقطت سقوطًا بسيطًا في منزلها، مما أدى إلى كسر في هضبة الظنبوب الأيسر وكسر في الطرف القاصي للشظية. كانت حالتها تتطلب علاجًا دقيقًا نظرًا لضعف عظامها. استشار أهل فاطمة الأستاذ الدكتور محمد هطيف، الذي أوصى بالتثبيت الداخلي المفتوح بالصفائح والمسامير.
خلال الجراحة، استخدم الدكتور هطيف تقنيات خاصة للتعامل مع العظم الهش، حيث قام بتثبيت الكسور باستخدام صفائح ومسامير مصممة خصيصًا لدعم العظام الضعيفة. لقد كانت الجراحة ناجحة، وتمكنت فاطمة من بدء التأهيل المبكر بعد فترة وجيزة. بفضل رعاية الدكتور هطيف وتوجيهاته الدقيقة، بدأت فاطمة في المشي بمساعدة المشاية، ومع مرور الوقت، استعادت قدرتها على الحركة بأمان داخل منزلها. أكد الدكتور هطيف على أهمية متابعة علاج هشاشة العظام لمنع كسور مستقبلية، مما يعكس نهجه الشمولي في رعاية المرضى.
9.3 قصة يوسف: إنقاذ الأطراف في حالة بوليتراوما معقدة
وصل يوسف (25 عامًا) إلى المستشفى في حالة حرجة بعد تعرضه لحادث انفجار، مع إصابات متعددة تشمل كسرًا مفتوحًا ومفتتًا في جسم عظم الساق الأيمن، وكسورًا في الحوض، وإصابات داخلية. كانت حالته تُصنف ضمن "البوليتراوما" المهددة للحياة. كان الأستاذ الدكتور محمد هطيف على رأس فريق الطوارئ الذي تولى حالة يوسف.
بدأ الفريق بإنقاذ حياة يوسف، والسيطرة على النزيف، ثم قام الدكتور هطيف بتطبيق مبادئ جراحة التحكم في الضرر (Damage Control Orthopedics). تم إجراء تثبيت خارجي للساق المكسورة بشكل عاجل، مع تنظيف دقيق للجروح لمنع العدوى. بعد استقرار حالة يوسف في العناية المركزة، أجرى الدكتور هطيف الجراحة النهائية لإعادة بناء الساق، مستخدمًا المسمار النخاعي مع تقنيات متقدمة لإدارة الأنسجة الرخوة. لقد كانت رحلة يوسف طويلة ومليئة بالتحديات، ولكن بفضل مهارة الأستاذ الدكتور محمد هطيف وخبرته في إدارة حالات البوليتراوما، تم إنقاذ ساقه واستعاد يوسف قدرته على المشي، وإن كان مع بعض التحديات المتبقية. قصته هي شهادة على الخبرة الفائقة والالتزام الذي يقدمه الدكتور هطيف حتى في أصعب الظروف.
10. الوقاية من كسور الفخذ والساق
الوقاية دائمًا خير من العلاج. يمكن اتخاذ العديد من الخطوات لتقليل خطر كسور الفخذ والساق، خاصة لدى الفئات الأكثر عرضة للخطر.
-
تعزيز صحة العظام:
- الكالسيوم وفيتامين د: التأكد من الحصول على كميات كافية من الكالسيوم وفيتامين د من خلال النظام الغذائي والمكملات الغذائية إذا لزم الأمر، ففيتامين د ضروري لامتصاص الكالسيوم.
- ممارسة الرياضة بانتظام: تمارين تحمل الوزن (مثل المشي، الرقص، رفع الأثقال) تساعد على تقوية العظام وتحسين كثافتها.
-
منع السقوط، خاصة لدى كبار السن:
- إزالة المخاطر المنزلية: إزالة السجاد غير الثابت، الأسلاك المتناثرة، والحفاظ على إضاءة جيدة في المنزل.
- استخدام وسائل مساعدة: مثل قضبان الإمساك في الحمامات، والمشايات أو العكازات عند الحاجة.
- فحص النظر بانتظام: والتأكد من تحديث النظارات الطبية.
- مراجعة الأدوية: بعض الأدوية قد تسبب الدوار أو النعاس، مما يزيد من خطر السقوط. يجب استشارة الطبيب لمراجعة الأدوية.
- تمارين التوازن: مثل اليوجا والتاي تشي يمكن أن تحسن التوازن وتقلل من خطر السقوط.
-
السلامة على الطرقات وفي العمل:
- ارتداء حزام الأمان: عند القيادة أو الركوب في السيارة.
- القيادة الآمنة: الالتزام بقواعد المرور وعدم السرعة.
- ارتداء الخوذة: عند ركوب الدراجات النارية أو الهوائية.
- اتباع بروتوكولات السلامة في مواقع العمل: خاصة في الأماكن التي تتطلب التعامل مع آلات ثقيلة أو العمل على ارتفاعات.
-
التوعية بالأمراض:
- علاج الأمراض المزمنة التي تؤثر على صحة العظام مثل هشاشة العظام.
11. الأسئلة الشائعة حول كسور الفخذ والساق والإصابات المتعددة (FAQ)
يقدم الأستاذ الدكتور محمد هطيف إجابات وافية على أبرز الاستفسارات التي يطرحها المرضى حول كسور الفخذ والساق.
1. ما هي المدة التي يستغرقها التئام كسر الفخذ أو الساق؟
تختلف مدة الالتئام بشكل كبير حسب نوع الكسر، شدته، عمر المريض، وصحته العامة. بشكل عام، قد تستغرق كسور الفخذ من 4 إلى 6 أشهر للالتئام العظمي الأولي، وقد يمتد التعافي الكامل واستعادة الوظيفة إلى عام أو أكثر. كسور الساق قد تلتئم في 3 إلى 6 أشهر. سيقدم الأستاذ الدكتور محمد هطيف تقييماً دقيقاً لحالتك.
2. هل أحتاج إلى عملية جراحية لكل كسر في الفخذ أو الساق؟
ليس بالضرورة. تعتمد الحاجة إلى الجراحة على عدة عوامل، بما في ذلك نوع الكسر، موقعه، مدى إزاحة العظم، ما إذا كان الكسر مفتوحًا أم مغلقًا، وحالة المريض الصحية. بعض الكسور المستقرة وغير النازحة يمكن علاجها تحفظيًا بالجبس أو الجبائر. ومع ذلك، معظم كسور الفخذ والساق، خاصة تلك التي تؤثر على المفاصل أو التي تكون نازحة، تتطلب تدخلاً جراحياً لضمان أفضل نتائج التئام ووظيفية.
3. ما هي المخاطر المحتملة للجراحة؟
كأي إجراء جراحي، هناك مخاطر محتملة تتضمن العدوى، النزيف، تكون الجلطات الدموية، تلف الأعصاب أو الأوعية الدموية، مشاكل التخدير، عدم التئام الكسر (Non-union)، أو سوء الالتئام (Malunion). سيشرح لك الأستاذ الدكتور محمد هطيف هذه المخاطر بالتفصيل قبل الجراحة.
4. متى يمكنني البدء في المشي بعد الجراحة؟
يعتمد ذلك بشكل كبير على نوع الكسر، التقنية الجراحية المستخدمة، ومدى استقرار التثبيت. في كثير من الحالات بعد تثبيت مسمار نخاعي مستقر، قد يسمح الأستاذ الدكتور محمد هطيف بتحمل وزن جزئي أو كامل في وقت مبكر نسبيًا (خلال أسابيع قليلة) باستخدام العكازات أو المشاية. في حالات أخرى، قد تحتاج إلى عدم تحمل الوزن لعدة أسابيع أو أشهر.
5. هل سأحتاج إلى إزالة الصفائح والمسامير بعد الالتئام؟
في كثير من الحالات، لا يتطلب الأمر إزالة الصفائح والمسامير إذا لم تسبب أي أعراض. ومع ذلك، قد ينصح الأستاذ الدكتور محمد هطيف بإزالتها إذا كانت تسبب الألم، تهيجًا، أو كانت موجودة في المفاصل لدى المرضى الأصغر سنًا والأكثر نشاطًا. تتم هذه العملية عادة بعد التئام العظم بالكامل.
6. ما هو دور العلاج الطبيعي في التعافي؟
العلاج الطبيعي ضروري جداً للتعافي الكامل. يساعد في استعادة المدى الحركي للمفاصل، تقوية العضلات الضعيفة، تحسين التوازن، وتقليل التورم والألم. يبدأ برنامج التأهيل عادة بعد وقت قصير من الجراحة أو التثبيت، ويستمر لعدة أشهر لضمان استعادة الوظيفة الكاملة.
7. ما هي البوليتراوما ولماذا هي خطيرة؟
البوليتراوما (Polytrauma) هي حالة تتميز بوجود إصابتين أو أكثر من الإصابات الشديدة في مناطق مختلفة من الجسم، والتي قد يؤدي مجموعها إلى تهديد حياة المريض أو إعاقة وظيفية كبيرة. خطورتها تكمن في التعقيد والتهديد المتعدد للأجهزة الحيوية، مما يتطلب استجابة طبية فورية ومنسقة من فريق متعدد التخصصات لإنقاذ حياة المريض والتعامل مع جميع الإصابات.
8. هل يمكن أن يحدث الكسر مرة أخرى؟
بعد الالتئام الكامل، يصبح العظم قويًا عادة. ومع ذلك، إذا كانت هناك أسباب أساسية للكسر الأول (مثل هشاشة العظام)، فإن خطر حدوث كسر آخر في نفس الموقع أو في عظم آخر يزداد. لذلك، يشدد الأستاذ الدكتور محمد هطيف على أهمية معالجة الأسباب الكامنة واتخاذ إجراءات وقائية.
9. كيف يمكنني اختيار أفضل طبيب لكسور الفخذ والساق؟
عند اختيار طبيب لكسور الفخذ والساق، ابحث عن طبيب يتمتع بخبرة واسعة في جراحة العظام والإصابات، ولديه سجل حافل بالنجاحات، ويستخدم أحدث التقنيات. الأستاذ الدكتور محمد هطيف، بصفته بروفيسوراً في جراحة العظام وخبرة تتجاوز 20 عاماً، والتزامه بالجراحة المجهرية وتنظير المفاصل 4K، والصدق الطبي، يُعد الخيار الأمثل في اليمن.
10. متى يجب أن أرى الطبيب بعد إصابة محتملة في الفخذ أو الساق؟
يجب عليك طلب الرعاية الطبية الفورية إذا كنت تشعر بألم شديد، تورم، تشوه واضح، عدم القدرة على تحمل الوزن أو تحريك الطرف بعد إصابة في الفخذ أو الساق. التدخل المبكر والدقيق ضروري لضمان أفضل النتائج ومنع المضاعفات.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.