اكتشف أسرار الإدارة العظمية للشلل الدماغي: دليلك الحديث والشامل نحو حياة أفضل
الشلل الدماغي (Cerebral Palsy - CP) ليس مجرد تشخيص طبي، بل هو رحلة حياة تتطلب فهمًا عميقًا، رعاية متعددة التخصصات، وإدارة طبية دقيقة لتمكين الأفراد من تحقيق أقصى إمكاناتهم الحركية والوظيفية. إنه اضطراب عصبي مزمن يؤثر على الحركة والتوازن والوضعية، وينتج عن تلف في الدماغ النامي – سواء قبل الولادة، أثناءها، أو في السنوات الأولى من الحياة. في حين أن الشلل الدماغي بحد ذاته لا يتفاقم، إلا أن المشاكل العضلية الهيكلية المرتبطة به يمكن أن تتطور وتؤثر بشكل كبير على جودة حياة المريض إذا لم يتم التعامل معها بفعالية.
تُعد الإدارة العظمية حجر الزاوية في التعامل مع التحديات الجسدية للشلل الدماغي، حيث تركز على معالجة المشكلات المرتبطة بالعظام والمفاصل والعضلات والأوتار التي غالبًا ما تتأثر بسبب الخلل العصبي. من التقلصات العضلية إلى التشوهات العظمية واختلالات المشية، يمكن أن تُحدث التدخلات العظمية فرقًا جذريًا في قدرة المريض على الحركة، تقليل الألم، وتحسين الاستقلالية.
تهدف هذه المقالة الشاملة إلى تقديم دليل متعمق للإدارة العظمية للشلل الدماغي، مستعرضة أحدث التطورات والتقنيات العلاجية. ومع ذلك، لا يمكن الحديث عن التميز في هذا المجال دون الإشارة إلى قامات الخبرة والاختصاص. في اليمن، يُعتبر الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والعمود الفقري والمفاصل بجامعة صنعاء، رائدًا حقيقيًا في هذا التخصص. بخبرته الممتدة لأكثر من 20 عامًا، وتفرده في استخدام أحدث التقنيات العالمية مثل الجراحة الميكروسكوبية، والمناظير الجراحية بتقنية 4K، وجراحات استبدال المفاصل المتقدمة، يمثل الدكتور هطيف مرجعًا لا يُضاهى للآباء والمرضى الباحثين عن أفضل مستويات الرعاية والصدق الطبي. إن نهجه الشامل الذي يجمع بين العلم الحديث، الخبرة العميقة، والالتزام بأعلى معايير الرعاية يجعله الخيار الأول والأمثل في صنعاء والمنطقة.
فهم الشلل الدماغي: الأسباب، الأنواع، والتأثير على الجهاز العضلي الهيكلي
لفهم الإدارة العظمية للشلل الدماغي، يجب أولاً استيعاب طبيعة هذا الاضطراب وتأثيراته المتنوعة على الجسم.
تعريف الشلل الدماغي وأسبابه الجذرية
الشلل الدماغي هو مجموعة من الاضطرابات التي تؤثر على قدرة الشخص على الحركة وتوازن الجسم والوضعية. كلمة "شلل" تشير إلى ضعف الحركة، وكلمة "دماغي" تشير إلى الدماغ. يتسبب في هذا الاضطراب تلف أو تطور غير طبيعي في الدماغ، والذي يحدث عادة قبل الولادة أو أثناءها أو بعد الولادة مباشرة (خلال السنوات القليلة الأولى من الحياة). الدماغ المتضرر لا يستطيع إرسال الإشارات الصحيحة إلى العضلات، مما يؤدي إلى تصلب، ضعف، أو حركات غير منسقة.
الأسباب الرئيسية تشمل:
*
أسباب ما قبل الولادة:
*
الالتهابات:
مثل الحصبة الألمانية أو توكسوبلازما التي تصيب الأم أثناء الحمل.
*
الجلطات الدماغية داخل الرحم:
نزيف في دماغ الجنين.
*
التعرض للسموم:
مثل الكحول أو المخدرات أو بعض الأدوية أثناء الحمل.
*
العوامل الوراثية:
في حالات نادرة، قد تكون هناك استعدادات وراثية.
*
التشوهات الخلقية في الدماغ:
عدم تطور بعض أجزاء الدماغ بشكل صحيح.
*
أسباب أثناء الولادة:
*
نقص الأكسجين (Hypoxia):
لفترة طويلة أثناء الولادة، غالبًا ما يكون نتيجة لمشاكل في المشيمة أو الحبل السري.
*
الولادة المبكرة:
الأطفال الخدج أكثر عرضة للإصابة.
*
الوزن المنخفض عند الولادة.
*
الولادات الصعبة أو المؤلمة.
*
أسباب ما بعد الولادة:
*
الالتهابات الشديدة:
مثل التهاب السحايا أو التهاب الدماغ.
*
الإصابات الرأسية الشديدة:
نتيجة لحوادث أو سوء معاملة.
*
السكتات الدماغية في مرحلة الطفولة المبكرة.
*
اليرقان الشديد غير المعالج:
الذي يمكن أن يسبب تلفًا للدماغ.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم المبكر والدقيق لتحديد السبب المحتمل، حيث أن فهم الخلفية يمكن أن يساعد في توقع بعض المضاعفات وتوجيه خطة العلاج.
الأنواع الرئيسية للشلل الدماغي وتأثيراتها العظمية
تصنيف الشلل الدماغي يعتمد بشكل أساسي على نوع اضطراب الحركة السائد. فهم هذه الأنواع أمر بالغ الأهمية لتحديد خطة العلاج المناسبة، خاصة فيما يتعلق بالتدخلات العظمية.
-
الشلل الدماغي التشنجي (Spastic Cerebral Palsy):
- الخصائص: هو النوع الأكثر شيوعًا، ويؤثر على حوالي 70-80% من المصابين. يتميز بزيادة توتر العضلات (التشنج)، مما يجعل العضلات صلبة ومشدودة وتؤدي إلى حركات متصلبة وغير متناسقة. يؤثر على جزء أو عدة أجزاء من الجسم.
-
التأثيرات العظمية الهيكلية:
- تقلصات المفاصل (Contractures): تصلب في المفاصل بسبب قصر العضلات والأوتار، مثل تقلص وتر العرقوب (Achilles tendon) الذي يسبب مشية الأصابع، أو تقلصات في الركبة والورك.
- خلع أو انزلاق مفصل الورك (Hip Subluxation/Dislocation): غالبًا ما يكون بسبب اختلال التوازن العضلي حول الورك.
- تشوهات العمود الفقري (Spinal Deformities): مثل الجنف (Scoliosis)، وهو انحناء جانبي للعمود الفقري.
- تشوهات القدم (Foot Deformities): مثل القدم الحنفاء أو القدم المسطحة الصلبة.
- مشية غير طبيعية: مشية المقص (Scissoring gait) أو مشية الأصابع (Toe walking).
-
الشلل الدماغي اللاإرادي/الخلل الحركي (Dyskinetic Cerebral Palsy):
- الخصائص: يؤثر على حوالي 10-15% من الحالات. يتميز بحركات لا إرادية وغير منضبطة، متقلبة في الشدة من بطيئة ومتلوية (Athetosis) إلى سريعة ونفضية (Chorea)، أو وضعيات غير طبيعية ومستمرة (Dystonia).
-
التأثيرات العظمية الهيكلية:
على الرغم من أن التشنج ليس السمة الأساسية، فإن الحركات اللاإرادية المستمرة والوضعيات غير المتوازنة يمكن أن تؤدي إلى:
- تآكل المفاصل: بسبب الضغوط غير المتوازنة.
- تشوهات وضعية: نتيجة للحركات المتكررة أو الوضعيات القسرية.
- صعوبة في الحفاظ على التوازن والتحكم بالوضعية، مما يزيد من خطر السقوط والكسور.
-
الشلل الدماغي الرنحي/الترنحي (Ataxic Cerebral Palsy):
- الخصائص: يؤثر على حوالي 5-10% من الحالات. يتميز بضعف التوازن والتنسيق، مما يسبب صعوبة في المشي والحركات الدقيقة (مثل الكتابة أو التقاط الأشياء). غالبًا ما يكون لديهم مشية متذبذبة وغير مستقرة.
-
التأثيرات العظمية الهيكلية:
- ضعف التوازن: يزيد من خطر السقوط والإصابات.
- مشاكل في التناسق الحركي الدقيق، مما قد يؤثر على استخدام اليدين والأطراف العلوية.
-
الشلل الدماغي المختلط (Mixed Cerebral Palsy):
- الخصائص: يحدث عندما تظهر أعراض نوعين أو أكثر من الشلل الدماغي، وغالبًا ما يكون مزيجًا من التشنجي واللاإرادي.
- التأثيرات العظمية الهيكلية: تتراوح وتعتمد على الأنواع السائدة، وقد تتطلب نهجًا علاجيًا أكثر تعقيدًا.
يوضح الأستاذ الدكتور محمد هطيف أن فهم هذه الفروقات أمر بالغ الأهمية لتصميم خطة علاج فردية. فلكل نوع تحدياته العظمية الفريدة التي تتطلب تقييمًا متخصصًا واختيارًا دقيقًا للتدخلات.
المضاعفات العظمية الهيكلية الشائعة التي تستدعي التدخل
الشلل الدماغي لا يؤثر على الدماغ فحسب، بل يمتد تأثيره ليشمل الجهاز العضلي الهيكلي بأكمله، مما يؤدي إلى مجموعة من المضاعفات التي يمكن أن تعيق الحركة وتسبب الألم وتؤثر على نوعية الحياة. من أبرز هذه المضاعفات:
- تقلصات المفاصل (Joint Contractures): تحدث عندما تصبح العضلات والأوتار المحيطة بالمفصل قصيرة وصلبة، مما يحد من نطاق حركة المفصل. غالبًا ما تصيب الوركين، الركبتين، الكاحلين، والمرفقين.
- خلع أو انزلاق مفصل الورك (Hip Dislocation/Subluxation): بسبب اختلال التوازن بين عضلات الورك القابضة والباسطة، يمكن أن يتحرك رأس عظم الفخذ من تجويف الحوض، مما يسبب الألم وصعوبة في الجلوس والوقوف.
- تشوهات القدم والكاحل: مثل القدم الحنفاء (Clubfoot)، أو القدم المسطحة (Flatfoot)، أو مشية الأصابع (Equinus deformity)، التي تؤثر على التوازن والمشي.
- تشوهات العمود الفقري (Spinal Deformities): الجنف (Scoliosis) هو الأكثر شيوعًا، حيث ينحني العمود الفقري جانبيًا. يمكن أن يكون خفيفًا أو شديدًا، مما يؤثر على التنفس والجلوس.
- تشوهات الأطراف السفلية والعلوية: مثل تقوس الساقين (Genu Valgum/Varum)، أو تشوهات في الذراعين واليدين.
- هشاشة العظام والكسور (Osteoporosis and Fractures): بسبب قلة النشاط البدني ونقص الوزن، يكون الأطفال والبالغون المصابون بالشلل الدماغي أكثر عرضة لهشاشة العظام والكسور، خاصة بعد السقوط.
- الألم المزمن: يمكن أن ينشأ الألم من التقلصات، التشوهات، أو الضغط على الأعصاب.
يشدد الأستاذ الدكتور محمد هطيف على أن التشخيص المبكر لهذه المضاعفات والتدخل في الوقت المناسب أمر بالغ الأهمية لمنع تفاقمها والحفاظ على أكبر قدر ممكن من الوظيفة الحركية.
التشخيص الدقيق: حجر الزاوية في خطة العلاج الفعالة
يبدأ الطريق نحو إدارة عظمية ناجحة للشلل الدماغي بتشخيص دقيق وشامل. هذا لا يشمل فقط تأكيد التشخيص الأولي للشلل الدماغي، بل يمتد ليشمل تحديد شدة ونوع الاضطراب، وتقييم كافة المضاعفات العظمية الهيكلية الحالية والمحتملة.
خطوات التقييم الشامل في عيادة الأستاذ الدكتور محمد هطيف
يتم اتباع نهج متعدد الأوجه لضمان تقييم كامل ودقيق:
-
المراجعة الشاملة للتاريخ المرضي:
- جمع معلومات مفصلة عن الولادة، التاريخ النموي للطفل (متى بدأ يزحف، يجلس، يمشي)، أي أمراض أو إصابات سابقة.
- استكشاف الأنماط الحركية الملاحظة من قبل الوالدين، أي صعوبات في الأنشطة اليومية، وجود الألم.
- السؤال عن العلاجات السابقة (طبيعي، وظيفي، دوائي) ومدى فعاليتها.
-
الفحص السريري الدقيق:
- تقييم الوضعية والمشية: ملاحظة كيفية وقوف الطفل أو جلوسه، نمط المشي (إن أمكن)، أي ميلان أو عدم توازن.
- تقييم نطاق حركة المفاصل (Range of Motion - ROM): تحديد وجود أي تقلصات في الوركين، الركبتين، الكاحلين، الكتفين، أو المرفقين.
- تقييم قوة العضلات وتوترها (Tone): تحديد وجود تشنج (Spasticity)، رخاوة (Hypotonia)، أو حركات لا إرادية.
- فحص شامل للعمود الفقري: بحثًا عن أي انحناءات (الجنف) أو تشوهات أخرى.
- تقييم الأطراف العلوية والسفلية: بحثًا عن أي تشوهات هيكلية أو اختلالات.
- تقييم الوظيفة الحسية والعصبية: على الرغم من أن التركيز على العظمي، إلا أن الجانب العصبي مهم لتحديد درجة التلف الدماغي.
-
الفحوصات التصويرية المتقدمة:
- الأشعة السينية (X-rays): ضرورية لتقييم بنية العظام، الكشف عن خلع الورك، تشوهات العمود الفقري (الجنف)، وتشوهات الأطراف. يتم أخذها غالبًا في وضعيات مختلفة (مثل الوقوف أو الجلوس) للحصول على تقييم دقيق.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم الدماغ وتحديد مدى وموقع تلف الدماغ الذي تسبب في الشلل الدماغي. يمكن أن يساعد في استبعاد حالات أخرى.
- التصوير المقطعي المحوسب (CT Scan): قد يستخدم لتقييم العظام بشكل أكثر تفصيلاً في حالات معينة، خاصة في التخطيط للجراحة.
-
تحليل المشية (Gait Analysis):
- في الحالات التي يستطيع فيها المريض المشي، يعد تحليل المشية المتقدم باستخدام الكاميرات ثلاثية الأبعاد وأجهزة استشعار القوة أداة لا تقدر بثمن. يساعد هذا التحليل في تحديد الأنماط غير الطبيعية للمشي، وقياس قوى العضلات، وتحديد المفاصل التي تعمل بشكل غير صحيح. هذه المعلومات حاسمة لتخطيط التدخلات الجراحية بدقة، كما يؤكد الأستاذ الدكتور محمد هطيف الذي يعتمد على هذه التقنيات لتقديم خطط علاجية محسنة.
من خلال هذا التقييم الشامل، يتمكن الأستاذ الدكتور محمد هطيف وفريقه من وضع تشخيص دقيق وتحديد الأولويات العلاجية، مما يضمن أن كل خطوة يتم اتخاذها هي الأكثر ملاءمة لاحتياجات المريض الفردية.
خطة العلاج الشاملة: من التحفظي إلى الجراحي – نهج الأستاذ الدكتور محمد هطيف
تتطلب الإدارة العظمية للشلل الدماغي نهجًا شموليًا ومتكاملًا يجمع بين العلاج التحفظي والجراحي، مع التركيز على تحسين الوظيفة، تقليل الألم، ومنع تفاقم التشوهات. يتم تصميم كل خطة علاجية بشكل فردي، وتُراجع بانتظام لتتكيف مع تطور حالة المريض، مع إشراف دائم من قبل أخصائي ذو خبرة مثل الأستاذ الدكتور محمد هطيف .
العلاج التحفظي (غير الجراحي): الأساس الدائم للرعاية
العلاج التحفظي هو الخط الأول والأكثر شيوعًا في إدارة الشلل الدماغي، ويهدف إلى تحسين قوة العضلات، مرونة المفاصل، التوازن، وتقليل التشنج.
-
العلاج الطبيعي (Physical Therapy - PT):
- تمارين الإطالة (Stretching): للحفاظ على مرونة العضلات والأوتار ومنع أو تقليل التقلصات.
- تمارين تقوية العضلات (Strengthening): لتحسين القوة العضلية الضرورية للحركة والوضعية.
- تمارين التوازن والتنسيق: لتدريب الجسم على الحركات الوظيفية.
- التدريب على المشي (Gait Training): باستخدام أجهزة المساعدة عند الحاجة.
- التحفيز الكهربائي الوظيفي (Functional Electrical Stimulation): لتقوية العضلات الضعيفة أو تقليل التشنج.
-
العلاج الوظيفي (Occupational Therapy - OT):
- يركز على تحسين المهارات الحياتية اليومية، مثل الأكل، ارتداء الملابس، النظافة الشخصية، والكتابة.
- يساعد في تكييف البيئة المنزلية والمدرسية لتناسب احتياجات الطفل.
- تصميم وتدريب على استخدام الأجهزة المساعدة.
-
الجبائر والأجهزة التقويمية (Orthotics and Bracing):
- الجبائر الليلية (Night Splints): تُستخدم للحفاظ على العضلات والأوتار ممتدة أثناء النوم، مثل جبائر الكاحل والقدم (AFOs) لمنع تقلص وتر العرقوب.
- الجبائر النهارية (Day Braces): توفر الدعم، تحسن وضعية الجسم، وتساعد في المشي، مثل AFOs لدعم الكاحل والقدم، أو دعامات العمود الفقري (Spinal Braces) للجنف الخفيف.
- الأجهزة المساعدة على المشي: مثل العكازات، المشايات، أو الكراسي المتحركة، لزيادة الاستقلالية والحركة.
-
الأدوية:
- مرخيات العضلات الفموية (Oral Muscle Relaxants): مثل باكلوفين (Baclofen) أو ديازيبام (Diazepam) لتقليل التشنج العام.
- حقن البوتوكس (Botulinum Toxin Injections): تُحقن مباشرة في العضلات المتشنجة لتقليل نشاطها بشكل مؤقت (3-6 أشهر). فعالة جدًا في علاج تقلصات معينة وتأخير الحاجة للجراحة. تُجرى هذه الحقن بدقة عالية في عيادة الأستاذ الدكتور محمد هطيف تحت إشراف متخصص لضمان أفضل النتائج.
- مضخات الباكلوفين داخل القراب (Intrathecal Baclofen Pump): جهاز جراحي يُزرع لتوصيل الباكلوفين مباشرة إلى السائل الشوكي، مما يوفر تخفيفًا فعالًا للتشنج الشديد في الجسم بأكمله.
متى يكون التدخل الجراحي ضروريًا؟
يصبح التدخل الجراحي ضروريًا عندما تفشل العلاجات التحفظية في تحقيق الأهداف المرجوة، أو عندما تكون التشوهات العظمية شديدة لدرجة لا يمكن تصحيحها بالوسائل غير الجراحية. يهدف التدخل الجراحي إلى:
* تحرير التقلصات العضلية والأوتار.
* تصحيح التشوهات العظمية.
* موازنة القوى العضلية حول المفاصل.
* تحسين المشية والوظيفة العامة.
* تقليل الألم وتحسين جودة الحياة.
تُتخذ قرارات التدخل الجراحي بعناية فائقة وبعد تقييم شامل من قبل فريق طبي متعدد التخصصات، بقيادة جراح عظام خبير مثل الأستاذ الدكتور محمد هطيف ، الذي يشتهر بتقييماته الدقيقة وصدقه الطبي في تحديد الحاجة الفعلية للتدخل.
الإجراءات الجراحية المتقدمة في الإدارة العظمية للشلل الدماغي
تتنوع الجراحات العظمية لعلاج الشلل الدماغي بشكل كبير، وتتطلب خبرة جراحية عالية لضمان أفضل النتائج. يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات لضمان الدقة والفعالية.
-
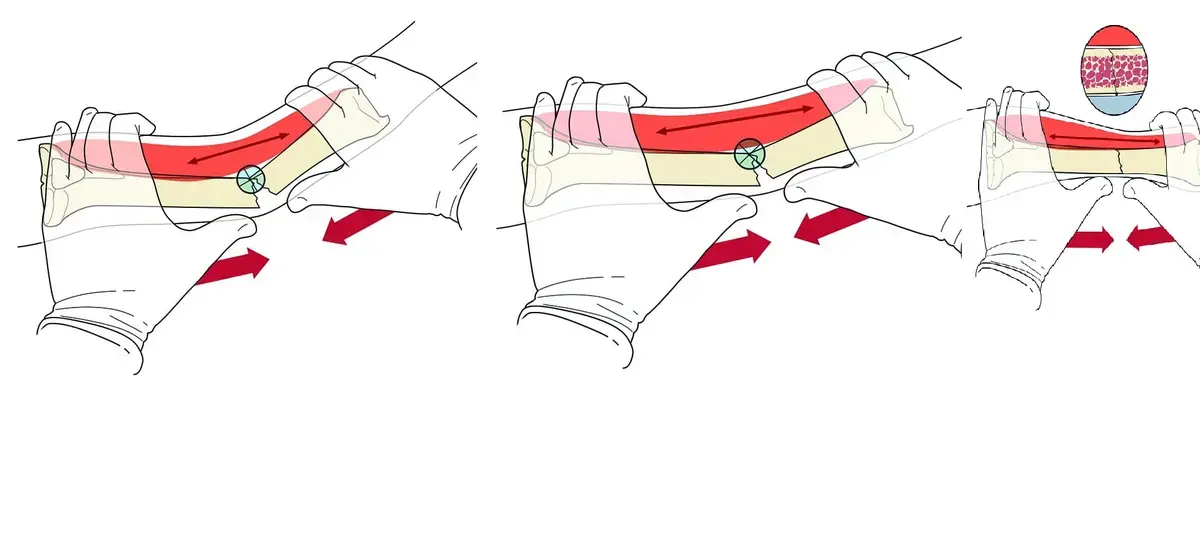
إطالة الأوتار والعضلات (Tendon Lengthening / Myotomy):
- الهدف: تحرير العضلات والأوتار القصيرة والمتشنجة التي تسبب تقلصات المفاصل.
- الإجراء: يتم إجراء قطع صغير في الوتر أو العضلة للسماح لها بالتمدد. أمثلة شائعة تشمل إطالة وتر العرقوب لعلاج مشية الأصابع، وإطالة أوتار الركبة أو الوركين لتحسين نطاق الحركة.
- خبرة د. هطيف: بفضل الجراحة الميكروسكوبية، يمكن للدكتور هطيف إجراء هذه الجراحات بدقة متناهية، مما يقلل من تلف الأنسجة المحيطة ويسرع الشفاء.
-
نقل الأوتار (Tendon Transfer):
- الهدف: موازنة القوى العضلية حول المفصل عن طريق نقل وتر من عضلة قوية (قد تكون متشنجة) إلى منطقة أخرى لتعزيز وظيفة عضلة ضعيفة أو لتغيير اتجاه قوة السحب.
- الإجراء: يتم فصل الوتر من ارتباطه الأصلي وإعادة ربطه بعظم أو وتر آخر. على سبيل المثال، نقل وتر خلفي للكاحل لتحسين المشية.
-
قطع العظم (Osteotomy):
- الهدف: تصحيح التشوهات العظمية عن طريق قطع العظم وإعادة محاذاته.
- الإجراء: شائع في الوركين لعلاج خلع الورك (حيث يتم قطع عظم الفخذ أو الحوض وإعادة توجيهه لتغطية رأس الفخذ)، وفي الساقين لتصحيح التشوهات مثل التقوس الشديد. يتم تثبيت العظام بمسامير أو صفائح حتى تلتئم في الوضع الصحيح.
- الأستاذ الدكتور محمد هطيف يتمتع بمهارة فائقة في هذه الإجراءات، مستخدمًا أحدث التقنيات لضمان الاستقرار والنتائج الوظيفية المثلى.
-
جراحة العمود الفقري (Spinal Surgery):
- الهدف: علاج الجنف الشديد الذي يؤثر على وظيفة الرئة، الألم، أو القدرة على الجلوس.
- الإجراء: يتم دمج الفقرات المصابة باستخدام قضبان ومسامير معدنية لتصحيح الانحناء وتثبيت العمود الفقري.
- تميز د. هطيف: بخبرته الواسعة في جراحة العمود الفقري، بما في ذلك الجراحة الميكروسكوبية، يقدم الدكتور هطيف حلولاً جراحية دقيقة لمرضى الجنف المرتبط بالشلل الدماغي، مما يقلل من المخاطر ويحسن النتائج.
-
جراحة المفاصل (Arthroplasty - استبدال المفاصل):
- الهدف: في حالات نادرة وشديدة من تلف المفاصل (خاصة الوركين أو الركبتين) بسبب الشلل الدماغي، قد يكون استبدال المفصل ضروريًا لتخفيف الألم واستعادة بعض الوظيفة.
- خبرة د. هطيف: الأستاذ الدكتور محمد هطيف خبير في جراحات استبدال المفاصل المتقدمة، ويستخدم أحدث أنواع المفاصل الصناعية لتقديم حلول طويلة الأمد للمرضى الذين يعانون من تلف شديد في المفاصل.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي للشلل الدماغي
| الميزة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| الأهداف الأساسية | تحسين الوظيفة، تقليل الألم، منع تفاقم التشوهات، تقليل التشنج. | تصحيح التشوهات الهيكلية، تحرير التقلصات الشديدة، تحسين المشية والوظيفة. |
| الوسائل المستخدمة | علاج طبيعي، وظيفي، جبائر، أدوية مرخية للعضلات، حقن بوتوكس. | إطالة أوتار، نقل أوتار، قطع عظم، دمج فقرات، استبدال مفاصل. |
| التوقيت | يبدأ غالبًا في وقت مبكر من التشخيص ويستمر مدى الحياة. | يُنظر فيه عادة بعد فشل العلاج التحفظي أو في حالات التشوهات الشديدة. |
| المخاطر | عمومًا منخفضة، قد تشمل إزعاجًا مؤقتًا من التمارين أو الآثار الجانبية للأدوية. | أعلى، تشمل مخاطر التخدير، العدوى، النزيف، تلف الأعصاب، ومضاعفات الجراحة العامة. |
| التعافي | مستمر، يتطلب التزامًا روتينيًا، لا يوجد "وقت تعافٍ" محدد. | يتطلب فترة تعافٍ مكثفة بعد الجراحة، بما في ذلك التأهيل الطويل. |
| النتائج المتوقعة | تحسينات تدريجية في الحركة والوظيفة، إدارة الأعراض، الوقاية من التدهور. | تصحيح جذري للتشوهات، تحسين كبير في المشية والوضعية، تقليل الألم. |
| دور د. هطيف | يوجه العلاج التحفظي، يقيم الاستجابة، يحدد الحاجة للجراحة. | يقوم بالتقييم الجراحي، ينفذ الإجراءات المتقدمة بدقة وخبرة. |
تقنيات الأستاذ الدكتور محمد هطيف المتطورة: ريادة في الجراحة العظمية
في مجال يتطلب الدقة المتناهية والخبرة العميقة مثل الإدارة العظمية للشلل الدماغي، تبرز مهارات واستخدام الأستاذ الدكتور محمد هطيف لأحدث التقنيات العالمية كعامل حاسم في تحقيق أفضل النتائج لمرضاه. إن التزامه بالتميز والابتكار يضعه في صدارة جراحي العظام في اليمن.
-
الجراحة الميكروسكوبية (Microsurgery):
- التطبيق في الشلل الدماغي: تُستخدم الجراحة الميكروسكوبية في الإجراءات التي تتطلب رؤية مكبرة ودقيقة للغاية، مثل إطالة الأوتار الدقيقة، أو تحرير الأعصاب المضغوطة، أو عند إجراء جراحات العمود الفقري للجنف الشديد المرتبط بالشلل الدماغي.
- الميزة: تتيح هذه التقنية لـ الدكتور هطيف العمل على الأنسجة الدقيقة بأقل قدر ممكن من التلف للأنسجة المحيطة، مما يقلل من النزيف، ويقلل من الألم بعد الجراحة، ويسرع عملية الشفاء. الدقة الميكروسكوبية تقلل من المضاعفات وتزيد من فعالية التدخل.
-
المنظار الجراحي بتقنية 4K (Arthroscopy 4K):
- التطبيق في الشلل الدماغي: على الرغم من أن الشلل الدماغي غالبًا ما يتطلب جراحات مفتوحة لتصحيح التشوهات العظمية الكبيرة، إلا أن المنظار يمكن أن يكون مفيدًا في تقييم وعلاج بعض المشاكل المفصلية الثانوية، مثل تمزقات الغضاريف أو إزالة الأجسام الحرة في المفاصل الكبيرة (مثل الركبة). كما يمكن استخدامه لتشخيص دقيق لبعض مشكلات الورك قبل الجراحات التصحيحية الكبرى.
- الميزة: تقنية 4K توفر رؤية واضحة ومفصلة للغاية داخل المفصل من خلال شقوق صغيرة. هذه الرؤية الفائقة تساعد الدكتور هطيف على إجراء تشخيصات دقيقة وتدخلات جراحية بأقل توغل، مما يعني ألمًا أقل، ندوبًا أصغر، وفترة تعافٍ أسرع للمرضى المؤهلين.
-
جراحات استبدال المفاصل المتقدمة (Advanced Arthroplasty):
- التطبيق في الشلل الدماغي: في حالات نادرة حيث يتسبب الشلل الدماغي في تلف شديد للمفاصل (خاصة الوركين أو الركبتين) لدرجة لا يمكن إصلاحها بالوسائل الأخرى، قد يكون استبدال المفصل هو الحل الوحيد لتخفيف الألم واستعادة الوظيفة.
- الميزة: الأستاذ الدكتور محمد هطيف يستخدم أحدث التقنيات والمواد في جراحات استبدال المفاصل، بما في ذلك المفاصل الصناعية ذات التصميم الحديث التي توفر متانة أفضل وحركة طبيعية أكثر. يضمن نهجه الشخصي لكل مريض اختيار المفصل المناسب وتقنية الزرع المثلى، مع التركيز على استعادة أقصى قدر ممكن من الوظيفة وتقليل المضاعفات.
إن الجمع بين هذه التقنيات المتطورة والخبرة الطويلة للأستاذ الدكتور محمد هطيف لأكثر من 20 عامًا، والذي يشغل منصب أستاذ جراحة العظام والعمود الفقري والمفاصل بجامعة صنعاء، يجعله الخيار الأمثل للمرضى الذين يبحثون عن رعاية طبية ذات جودة عالمية. يلتزم الدكتور هطيف بتقديم أعلى مستويات الصدق الطبي، معتمدًا على التقييم الدقيق والشفافية في شرح خيارات العلاج، لضمان أن كل مريض يتلقى الرعاية الأنسب لحالته.
دليل التأهيل الشامل بعد الجراحة: استعادة الوظيفة والحركة
الجراحة هي مجرد خطوة واحدة في رحلة الإدارة العظمية للشلل الدماغي. الخطوة الحاسمة التي تليها وتكملها هي برنامج التأهيل الشامل، الذي يهدف إلى تعظيم النتائج الجراحية واستعادة أكبر قدر ممكن من الوظيفة الحركية والاستقلالية. يحرص الأستاذ الدكتور محمد هطيف على أن يكون التأهيل جزءًا لا يتجزأ من خطة العلاج الكلية، وغالبًا ما يبدأ مباشرة بعد الجراحة.
عناصر برنامج التأهيل بعد الجراحة:
-
العلاج الطبيعي المكثف (Intensive Physical Therapy):
- الهدف: استعادة القوة العضلية، تحسين نطاق حركة المفاصل، إعادة تدريب الأنماط الحركية الصحيحة، وتحسين التوازن والمشية.
-
التقنيات:
- تمارين الإطالة اللطيفة: تبدأ مبكرًا لمنع عودة التقلصات، وتزداد شدتها تدريجيًا.
- تمارين التقوية: تستهدف العضلات التي ضعفت بسبب الجراحة أو عدم الاستخدام.
- التدريب على المشي (Gait Training): مع أو بدون أجهزة مساعدة، للتركيز على نمط المشية الصحيح.
- العلاج المائي (Hydrotherapy): يمكن أن يكون مفيدًا في بداية التأهيل حيث يقلل الماء من تأثير الجاذبية ويسهل الحركة.
- التحفيز الكهربائي الوظيفي: لدعم استعادة قوة العضلات.
- الإشراف: يُشرف فريق من أخصائيي العلاج الطبيعي المؤهلين على البرنامج، بالتعاون الوثيق مع الأستاذ الدكتور محمد هطيف لضمان التوافق مع أهداف الجراحة.
-
العلاج الوظيفي (Occupational Therapy):
- الهدف: مساعدة المريض على التكيف مع التغيرات بعد الجراحة واستعادة القدرة على أداء الأنشطة اليومية الحياتية (ADLs).
-
التقنيات:
- التدريب على استخدام الأدوات والتقنيات المساعدة.
- تكييف البيئة المنزلية والمدرسية لتسهيل الحركة والاستقلالية.
- تحسين المهارات الحركية الدقيقة (Fine Motor Skills) إذا كانت الجراحة قد أثرت على الأطراف العلوية.
-
استخدام الأجهزة المساعدة (Assistive Devices):
- بعد الجراحة، قد يحتاج المريض إلى جبائر جديدة، دعامات، عكازات، مشاية، أو كرسي متحرك للمساعدة في دعم الشفاء، الحفاظ على الوضعية الصحيحة، وتسهيل الحركة. يتم تحديد نوع الجهاز بناءً على احتياجات المريض وتوصيات الفريق الطبي.
-
التغذية والدعم النفسي:
- التغذية السليمة: ضرورية لالتئام الجروح وتقوية العظام والعضلات.
- الدعم النفسي: الجراحة والتأهيل يمكن أن يكونا مرهقين جسديًا ونفسيًا. توفير الدعم النفسي، سواء من الأسرة أو من المتخصصين، يساعد المريض على البقاء متحفزًا وإيجابيًا خلال رحلة التعافي.
-
دور العائلة والمحيط:
- تُعد العائلة شريكًا أساسيًا في عملية التأهيل. يتم تدريبهم على كيفية مساعدة المريض في التمارين اليومية، استخدام الأجهزة، وتقديم الدعم العاطفي.
- يوفر الأستاذ الدكتور محمد هطيف إرشادات واضحة للعائلات حول كيفية دعم أبنائهم خلال فترة التعافي، مؤكدًا على أن الالتزام بالبرنامج التأهيلي هو مفتاح النجاح طويل الأمد.
إن رحلة التأهيل قد تكون طويلة وتتطلب صبرًا ومثابرة، ولكنها استثمار حيوي في مستقبل المريض. بفضل توجيهات الأستاذ الدكتور محمد هطيف والفريق الطبي المتخصص، يمكن للمرضى تحقيق تحسن ملحوظ في حركتهم واستقلاليتهم، مما يفتح لهم آفاقًا جديدة لحياة أفضل.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
تتجلى الخبرة والمهارة العالية للأستاذ الدكتور محمد هطيف في القصص الواقعية لمرضاه الذين استعادوا الأمل والقدرة على الحركة. هذه القصص ليست مجرد إحصائيات، بل هي شهادات حية على التزام الدكتور هطيف بالتميز والصدق الطبي.
قصة سارة: من مشية الأصابع إلى خطى واثقة
كانت سارة، في السابعة من عمرها، تعاني من شلل دماغي تشنجي يؤثر بشكل رئيسي على ساقيها، مما تسبب لها في مشية أصابع حادة (Equinus Deformity) وتقوس واضح في الساقين. كانت حركتها محدودة، وكثيرًا ما تتعرض للسقوط، مما أثر على ثقتها بنفسها وقدرتها على اللعب مع أقرانها. بعد سنوات من العلاج الطبيعي غير الكافي، أحضرها والداها إلى عيادة الأستاذ الدكتور محمد هطيف .
بعد تقييم شامل تضمن تحليل المشية الدقيق وأشعة سينية مفصلة، أوصى الدكتور هطيف بإجراء جراحي لإطالة وتر العرقوب وتصحيح تقوس الساقين (Osteotomy). شرح الدكتور هطيف الخطة العلاجية لوالدي سارة بوضوح تام، مؤكدًا على أن العملية ستُجرى باستخدام أحدث التقنيات لتقليل التدخل وتحسين الشفاء.
أجرى الأستاذ الدكتور محمد هطيف العملية بنجاح باهر، مستخدمًا تقنياته المتقدمة لضمان الدقة. تبعت الجراحة فترة تأهيل مكثفة، أشرف عليها فريق من أخصائيي العلاج الطبيعي بتوجيه مباشر من الدكتور هطيف. بعد ستة أشهر، كانت سارة تمشي بخطوات أكثر ثباتًا، وقد اختفت مشية الأصابع والتقوس بشكل ملحوظ. اليوم، سارة تبلغ من العمر عشر سنوات، وتشارك في الأنشطة المدرسية بثقة أكبر، وتلعب مع أصدقائها بحرية لم تكن تحلم بها من قبل. أصبحت خطواتها الواثقة دليلًا على مهارة الدكتور هطيف وحرفيته.
قصة أحمد: التحرر من آلام خلع الورك
عاش أحمد، الشاب البالغ من العمر 15 عامًا، سنوات عديدة مع ألم شديد في الورك الأيمن، نتيجة لخلع جزئي مزمن في مفصل الورك ناجم عن الشلل الدماغي التشنجي الشديد. كانت هذه الحالة تحد من قدرته على الجلوس بشكل مريح وتسبب له آلامًا مستمرة، مما أثر على نومه وتركيزه في الدراسة. حاول والداه العديد من العلاجات التحفظية دون جدوى، حتى وصلا إلى الأستاذ الدكتور محمد هطيف .
أجرى الدكتور هطيف فحصًا شاملاً، بما في ذلك أشعة سينية متخصصة للورك، وأكد أن التدخل الجراحي ضروري لتصحيح الخلع وتخفيف الألم. اقترح الدكتور هطيف إجراء قطع عظم في الفخذ والحوض (Femoral and Pelvic Osteotomy) لإعادة وضع رأس الفخذ داخل التجويف بشكل صحيح. شرح الدكتور هطيف للعائلة تفاصيل الإجراء ومخاطره وفوائده المحتملة بصدق طبي تام، وأكد لهم أن الهدف هو تحسين جودة حياة أحمد.
أجريت الجراحة بنجاح على يد الأستاذ الدكتور محمد هطيف ، الذي استخدم خبرته الواسعة في جراحات الورك المعقدة. بعد فترة تعافٍ أولية، خضع أحمد لبرنامج تأهيل مكثف. اليوم، أحمد يجلس بشكل مريح، وقد اختفت آلام الورك بشكل كبير. أصبح أكثر نشاطًا وانخراطًا في حياته اليومية، وهو ما ينسبه والداه إلى مهارة الدكتور هطيف والتزامه.
قصة ياسمين: استعادة استقامة العمود الفقري
كانت ياسمين، البالغة من العمر 12 عامًا، تعاني من شلل دماغي تشنجي شديد أدى إلى جنف كبير في عمودها الفقري. كان الانحناء شديدًا لدرجة أنه بدأ يؤثر على قدرتها على التنفس والجلوس بشكل مستقيم في كرسيها المتحرك. زارت ياسمين عدة أطباء، لكنهم كانوا مترددين في إجراء الجراحة بسبب تعقيد الحالة والمخاطر المحتملة.
عندما أحضرها والداها إلى الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العمود الفقري، أجرى تقييمًا شاملاً للغاية، بما في ذلك أشعة سينية ثلاثية الأبعاد للعمود الفقري. بعد دراسة متأنية، أوصى الدكتور هطيف بإجراء جراحة دمج للفقرات (Spinal Fusion) لتصحيح الجنف وتحسين وظيفة الرئة والوضعية. شرح الدكتور هطيف تفاصيل العملية، بما في ذلك استخدام الجراحة الميكروسكوبية لضمان أقصى درجات الأمان والدقة، وتحدث عن خبرته الطويلة في جراحات العمود الفقري المعقدة.
أجرى الأستاذ الدكتور محمد هطيف العملية بنجاح كبير، حيث قام بتصحيح الانحناء وتثبيت العمود الفقري باستخدام قضبان ومسامير متقدمة. بعد فترة تعافٍ دقيقة وبرنامج تأهيلي مكثف، استعادت ياسمين قدرتها على الجلوس باستقامة أكبر، وتحسنت وظيفة تنفسها بشكل ملحوظ. عائلتها ممتنة للدكتور هطيف الذي منح ابنتهم فرصة لحياة أكثر راحة وصحة، مؤكدين أنه الطبيب الوحيد الذي تجرأ على التعامل مع حالتها المعقدة بمهارة ونجاح.
هذه القصص ليست سوى أمثلة قليلة من مئات الحالات التي غيرت فيها خبرة ومهارة الأستاذ الدكتور محمد هطيف حياة الأفراد المصابين بالشلل الدماغي، مانحًا إياهم الأمل في مستقبل أفضل.
جدول: المضاعفات العظمية الشائعة في الشلل الدماغي وطرق إدارتها
| المضاعفة العظمية | الوصف | الأعراض الشائعة | خيارات الإدارة (بإشراف د. هطيف) |
|---|---|---|---|
| تقلصات المفاصل | قصر وتيبس العضلات والأوتار حول المفصل. | محدودية نطاق الحركة، ألم، تشوه في الوضعية (مثل مشية الأصابع). | علاج طبيعي مكثف، جبائر، حقن بوتوكس، إطالة الأوتار جراحيًا. |
| خلع/انزلاق الورك | خروج رأس عظم الفخذ من تجويف الحوض جزئيًا أو كليًا. | ألم في الورك، صعوبة في الجلوس، عدم تناظر الساقين، صعوبة في تغيير الحفاضات. | علاج طبيعي، حقن بوتوكس، قطع عظم الفخذ والحوض جراحيًا. |
| الجنف (انحناء العمود الفقري) | انحناء جانبي للعمود الفقري. | عدم تناظر الكتفين أو الوركين، صعوبة في الجلوس، ألم في الظهر، تأثير على التنفس. | متابعة منتظمة، دعامات (للجنف الخفيف)، دمج الفقرات جراحيًا (للجنف الشديد). |
| تشوهات القدم والكاحل | مثل القدم الحنفاء، القدم المسطحة الصلبة، مشية الأصابع. | صعوبة في المشي، ألم، كالو (مسمار القدم)، تشوه واضح في شكل القدم. | جبائر، أحذية طبية، حقن بوتوكس، إطالة وتر العرقوب، قطع عظم القدم جراحيًا. |
| هشاشة العظام والكسور | ضعف العظام وزيادة خطر الكسور. | كسور متكررة (خاصة بعد السقوط)، ألم في العظام. | فيتامين د والكالسيوم، أدوية لتقوية العظام، تمارين تحمل الوزن، الوقاية من السقوط. |
| التواءات وتشوهات الأطراف | تقوس الساقين (تقوس للداخل أو الخارج)، تشوهات في الذراعين. | صعوبة في الحركة، ألم، عدم تناظر الأطراف. | جبائر، علاج طبيعي، قطع العظم التصحيحي جراحيًا. |
الأسئلة الشائعة حول الإدارة العظمية للشلل الدماغي
غالبًا ما يكون لدى العائلات والمرضى العديد من التساؤلات حول الشلل الدماغي وخيارات علاجه. يقدم الأستاذ الدكتور محمد هطيف إجابات واضحة وموثوقة لأكثر هذه الأسئلة شيوعًا:
1. ما هو العمر الأنسب لإجراء الجراحة العظمية للشلل الدماغي؟
لا يوجد عمر مثالي واحد يناسب الجميع، فالقرار يعتمد على نوع وشدة التشوه، العمر النمائي للطفل، وقدرته على تحمل التأهيل بعد الجراحة. بشكل عام، قد تُجرى بعض الجراحات (مثل إطالة الأوتار) في سنوات الطفولة المبكرة (4-8 سنوات)، بينما قد تؤجل الجراحات الأكثر تعقيدًا (مثل تصحيح خلع الورك أو الجنف) إلى عمر أكبر (8-16 سنة) لضمان أفضل النتائج والتعافي. يؤكد
الدكتور هطيف
على أن التوقيت الصحيح هو مفتاح النجاح.
2. هل يمكن للجراحة أن "تعالج" الشلل الدماغي تمامًا؟
لا، الشلل الدماغي هو تلف دماغي غير قابل للشفاء حاليًا. ومع ذلك، فإن الجراحة العظمية لا تهدف إلى "علاج" الشلل الدماغي بحد ذاته، بل إلى تصحيح المضاعفات العضلية الهيكلية الناجمة عنه. تهدف الجراحة إلى تحسين الوظيفة الحركية، تقليل الألم، ومنع تفاقم التشوهات، مما يحسن بشكل كبير من جودة حياة المريض وقدرته على الاستقلالية.
3. ما هي مدة التعافي بعد الجراحة العظمية؟
تختلف مدة التعافي بشكل كبير اعتمادًا على نوع الجراحة وشدتها، وعمر المريض، والتزامه ببرنامج التأهيل. قد تتراوح من بضعة أسابيع للعمليات البسيطة (مثل إطالة وتر العرقوب) إلى عدة أشهر أو حتى سنة للعمليات الأكثر تعقيدًا (مثل جراحة العمود الفقري أو تصحيح الورك). سيقدم
الأستاذ الدكتور محمد هطيف
تقديرًا واقعيًا لجدول التعافي الخاص بحالة كل مريض.
4. ما هي النتائج التي يمكن توقعها من الجراحة؟
تعتمد النتائج المتوقعة على نوع الجراحة والأهداف المحددة. بشكل عام، يمكن توقع تحسن في نطاق حركة المفصل، تقليل الألم، تصحيح التشوهات، تحسين نمط المشي، وزيادة الاستقلالية في الأنشطة اليومية. من المهم أن تكون التوقعات واقعية وأن نفهم أن الجراحة هي جزء من خطة علاجية شاملة تتضمن التأهيل المستمر.
5. هل يمكن أن تعود التشوهات بعد الجراحة؟
نعم، هناك احتمالية لعودة بعض التشوهات، خاصة إذا لم يلتزم المريض ببرنامج التأهيل بعد الجراحة، أو في حالات الشلل الدماغي الشديدة. لهذا السبب، يشدد
الدكتور هطيف
على أهمية المتابعة الدورية والعلاج الطبيعي المستمر والالتزام بالجبائر والأجهزة التقويمية. قد تكون هناك حاجة لتدخلات جراحية إضافية في المستقبل.
6. ما هو دور حقن البوتوكس في الإدارة العظمية؟
حقن البوتوكس (Botulinum Toxin) هي أداة فعالة للغاية في إدارة التشنج الموضعي. تعمل على إرخاء العضلات المتشنجة بشكل مؤقت (لمدة 3-6 أشهر)، مما يسمح بتحسن نطاق حركة المفصل ويجعل العلاج الطبيعي أكثر فعالية. غالبًا ما تُستخدم لتأخير الحاجة إلى الجراحة أو كعلاج مساعد قبلها، أو لتحديد العضلات التي تحتاج إلى تدخل جراحي. يقوم
الأستاذ الدكتور محمد هطيف
بإجراء هذه الحقن بدقة عالية لضمان استهداف العضلات الصحيحة.
7. هل تختلف الإدارة العظمية للأطفال عن البالغين المصابين بالشلل الدماغي؟
نعم، هناك فروقات. في الأطفال، يركز العلاج على النمو والتطور، ومنع التشوهات قبل أن تصبح شديدة، وتحسين إمكاناتهم الحركية. بينما في البالغين، قد يركز العلاج على تخفيف الألم، وتحسين الوظيفة المتبقية، ومعالجة المضاعفات طويلة الأمد مثل التهاب المفاصل التنكسي. خبرة
الأستاذ الدكتور محمد هطيف
تمتد لتشمل كلا الفئتين العمريتين، مع تصميم خطط علاجية تناسب كل مرحلة.
8. ما هي أهمية الفريق متعدد التخصصات في علاج الشلل الدماغي؟
الشلل الدماغي حالة معقدة تتطلب نهجًا فريقًا. يضم الفريق عادة جراح العظام (مثل
الدكتور هطيف
)، أخصائي العلاج الطبيعي، أخصائي العلاج الوظيفي، أخصائي طب إعادة التأهيل، أخصائي أعصاب الأطفال، أخصائي التغذية، وأخصائي الدعم النفسي. هذا التعاون يضمن تقديم رعاية شاملة ومتكاملة للمريض.
9. كيف يمكن لوالدي طفل مصاب بالشلل الدماغي اختيار أفضل جراح عظام؟
عند اختيار جراح عظام لطفل مصاب بالشلل الدماغي، ابحث عن جراح لديه خبرة واسعة في علاج هذه الحالة بالذات، ويستخدم أحدث التقنيات. يجب أن يكون الجراح جزءًا من فريق متعدد التخصصات وأن يكون قادرًا على التواصل بوضوح وصدق حول خطة العلاج والتوقعات.
الأستاذ الدكتور محمد هطيف
يمثل كل هذه المعايير، مع سجل حافل من النجاحات والالتزام بالرعاية الشاملة.
في الختام، الإدارة العظمية للشلل الدماغي هي مجال دائم التطور، يقدم الأمل في تحسين حياة الكثيرين. بفضل الخبرة المتراكمة والتقنيات المتقدمة التي يطبقها خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، يمكن للمرضى وعائلاتهم أن يجدوا الدعم والرعاية اللازمين لمواجهة تحديات الشلل الدماغي وتحقيق حياة أكثر نشاطًا واستقلالية.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.