الخلاصة الطبية: خشونة مفصل الورك هي تآكل تدريجي للغضروف الذي يغطي أسطح المفصل، مسببة ألمًا عميقًا في الفخذ أو الأربية، تيبسًا، وصعوبة في الحركة والمشي. تتفاقم الأعراض مع النشاط وتتحسن بالراحة. يشمل العلاج الأولي الأدوية والعلاج الطبيعي، وقد يتطلب استبدال المفصل لتحسين الوظيفة وتخفيف الألم.
1. مقدمة شاملة حول خشونة مفصل الورك
تُعد خشونة مفصل الورك، المعروفة طبيًا باسم الفصال العظمي للورك (Hip Osteoarthritis)، واحدة من أكثر الحالات شيوعًا وتأثيرًا على جودة حياة الأفراد، خاصة مع التقدم في العمر. إنها حالة مزمنة تتسم بتآكل تدريجي للغضروف الواقي الذي يغطي أطراف العظام داخل مفصل الورك. هذا الغضروف السلس والمرن يلعب دورًا حيويًا في تمكين حركة المفصل بسلاسة ودون احتكاك، ويعمل كوسادة لامتصاص الصدمات. عندما يتلف هذا الغضروف أو يتآكل، تبدأ العظام في الاحتكاك ببعضها البعض مباشرة، مما يؤدي إلى الألم، التيبس، والحد من القدرة على الحركة، وفي نهاية المطاف، قد يؤثر بشكل كبير على الأنشطة اليومية البسيطة مثل المشي، صعود الدرج، وحتى ارتداء الأحذية.
تؤثر خشونة مفصل الورك على ملايين الأشخاص حول العالم، وتزداد نسبة الإصابة بها بشكل ملحوظ مع التقدم في العمر، لتصبح مشكلة صحية عامة ذات أبعاد اجتماعية واقتصادية كبيرة. في اليمن، حيث قد تكون الموارد الطبية محدودة والوعي الصحي أقل، يصبح فهم هذه الحالة وتشخيصها المبكر أمرًا بالغ الأهمية لتجنب المضاعفات الخطيرة وتحسين نتائج العلاج. يمكن أن تبدأ الأعراض بشكل خفيف وغير ملحوظ، ولكنها تتفاقم تدريجيًا بمرور الوقت، مما يجعل التدخل المبكر ضروريًا للحفاظ على وظيفة المفصل وتأخير الحاجة إلى الجراحة. إن تجاهل الأعراض أو تأخير العلاج يمكن أن يؤدي إلى تدهور المفصل بشكل لا رجعة فيه، مما يحد من استقلالية المريض وقدرته على العيش حياة طبيعية.
في هذا السياق، يبرز دور الأستاذ الدكتور محمد هطيف كمرجعية طبية رائدة في مجال جراحة العظام والمفاصل في صنعاء واليمن بشكل عام. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات التشخيصية والعلاجية، يقدم الدكتور هطيف رعاية متكاملة للمرضى الذين يعانون من خشونة مفصل الورك، بدءًا من التشخيص الدقيق وصولاً إلى خيارات العلاج المتقدمة، بما في ذلك التدخلات الجراحية المعقدة مثل استبدال مفصل الورك. يلتزم الدكتور هطيف بتقديم أعلى مستويات الرعاية الصحية، مع التركيز على تثقيف المرضى وتمكينهم من اتخاذ قرارات مستنيرة بشأن صحتهم. هذا الدليل الشامل يهدف إلى تزويد المرضى وعائلاتهم بالمعلومات الضرورية لفهم خشونة مفصل الورك بشكل أفضل، والتعرف على علاماتها التحذيرية، والخيارات العلاجية المتاحة، مؤكدين على أهمية استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف للحصول على التقييم والعلاج الأمثل.
2. التشريح المبسط لفهم المشكلة
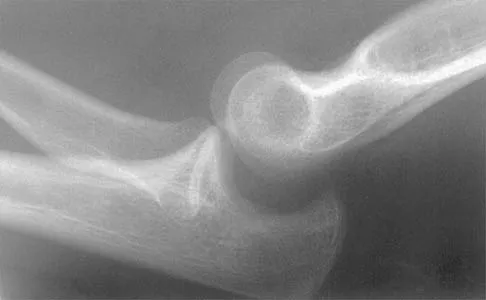
لفهم خشونة مفصل الورك بشكل واضح، من الضروري أن نلقي نظرة مبسطة على التركيب التشريحي لهذا المفصل الحيوي. مفصل الورك هو أحد أكبر المفاصل في جسم الإنسان وأكثرها استقرارًا، وهو مصمم لتحمل وزن الجسم وتوفير نطاق واسع من الحركة اللازمة للمشي، الجري، القفز، والانحناء. يُصنف مفصل الورك على أنه مفصل كروي حُقّي (Ball-and-Socket Joint)، وهو ما يعني أن رأس عظم كروي الشكل يتناسب تمامًا مع تجويف على شكل كأس.
يتكون مفصل الورك بشكل أساسي من عظمتين رئيسيتين:
1.
رأس عظم الفخذ (Femoral Head):
وهو الجزء العلوي الكروي من عظم الفخذ (أطول عظم في الجسم)، والذي يشكل "الكرة" في هذا المفصل.
2.
الحُق (Acetabulum):
وهو تجويف عميق على شكل كأس يقع في عظم الحوض، ويشكل "المقبس" الذي يستقبل رأس عظم الفخذ.
تُغطى أسطح رأس عظم الفخذ والحُق بطبقة ناعمة ومرنة من الغضروف المفصلي (Articular Cartilage) . هذا الغضروف، الذي يتكون بشكل أساسي من الماء والكولاجين، يعمل كسطح أملس للغاية يقلل الاحتكاك بين العظام أثناء الحركة، وكوسادة لامتصاص الصدمات الناتجة عن الأنشطة اليومية. تخيل هذا الغضروف كطبقة من الجليد الناعم تسمح للعظام بالانزلاق فوق بعضها البعض بسلاسة تامة.
يُحاط المفصل بأكمله بـ محفظة مفصلية (Joint Capsule) قوية ومرنة، وهي عبارة عن نسيج ضام يحيط بالمفصل ويحتوي على السائل الزليلي (Synovial Fluid) . هذا السائل يشبه الزيت في المحرك، حيث يغذي الغضروف ويزلق المفصل، مما يسهل الحركة ويقلل الاحتكاك. بالإضافة إلى ذلك، تُعزز المحفظة المفصلية بواسطة مجموعة من الأربطة القوية (Ligaments) التي تربط عظام الورك ببعضها البعض، وتوفر الاستقرار للمفصل وتمنع الحركة المفرطة في اتجاهات غير مرغوبة. تحيط بالمفصل أيضًا عضلات قوية وأوتار تساعد في تحريك الورك وتثبيته.
في حالة خشونة مفصل الورك، تبدأ طبقة الغضروف المفصلي في التآكل والتلف تدريجيًا. مع مرور الوقت، يصبح الغضروف أرق وأكثر خشونة، ويفقد قدرته على امتصاص الصدمات وتوفير سطح أملس للحركة. عندما يتآكل الغضروف بشكل كبير، تبدأ العظام المكشوفة في الاحتكاك ببعضها البعض مباشرة، مما يسبب الألم، الالتهاب، وتكوين نتوءات عظمية صغيرة تُعرف باسم النتوءات العظمية (Osteophytes) أو "الزوائد العظمية". هذه التغيرات تؤدي إلى تيبس المفصل، وتقليل نطاق حركته، وتفاقم الألم، مما يعيق قدرة المريض على أداء أبسط المهام اليومية. فهم هذه المكونات وكيفية عملها يساعد المرضى على استيعاب طبيعة المشكلة وأهمية العلاج للحفاظ على وظيفة المفصل.
3. الأسباب وعوامل الخطر
تُعد خشونة مفصل الورك حالة معقدة تتطور نتيجة لتفاعل مجموعة من العوامل، ولا يوجد سبب واحد ومباشر لها في معظم الحالات. يمكن تقسيم الأسباب إلى فئتين رئيسيتين: خشونة مفصل الورك الأولية (Primary Osteoarthritis) وخشونة مفصل الورك الثانوية (Secondary Osteoarthritis). في الحالة الأولية، لا يوجد سبب واضح ومحدد للتآكل، ويُعتقد أنها مرتبطة بشكل كبير بالشيخوخة والتآكل الطبيعي للمفصل بمرور الوقت. أما في الحالة الثانوية، فتكون هناك عوامل محددة يمكن تحديدها تساهم في تلف الغضروف.
دعونا نتعمق في الأسباب وعوامل الخطر المحتملة:
- التقدم في العمر: هذا هو عامل الخطر الأكثر شيوعًا والأكثر أهمية. مع تقدمنا في العمر، تفقد الغضاريف مرونتها وقدرتها على إصلاح نفسها بشكل فعال. تبدأ عملية التآكل الطبيعي للمفصل في الظهور بشكل أوضح بعد سن الخمسين، وتزداد احتمالية الإصابة بالخشونة بشكل كبير مع كل عقد من العمر.
- الوراثة والتاريخ العائلي: تلعب الجينات دورًا في تحديد مدى قوة الغضاريف وقدرتها على التحمل. إذا كان أحد الوالدين أو الأشقاء يعاني من خشونة مفصل الورك، فإن احتمالية إصابتك تزداد. قد تكون هناك استعدادات وراثية تؤثر على بنية الغضروف أو على كيفية استجابة الجسم للإصابات الدقيقة.
- السمنة وزيادة الوزن: يُعد الوزن الزائد عبئًا هائلاً على مفاصل تحمل الوزن، وخاصة مفصل الورك. كل كيلوغرام إضافي من وزن الجسم يضع ضغطًا مضاعفًا على المفصل، مما يسرع من تآكل الغضروف. بالإضافة إلى الضغط الميكانيكي، تُشير الأبحاث إلى أن الأنسجة الدهنية تفرز مواد كيميائية التهابية يمكن أن تساهم في تدهور الغضروف.
- الإصابات السابقة أو الصدمات: أي إصابة سابقة في مفصل الورك، مثل الكسور (خاصة كسور عنق الفخذ)، أو خلع المفصل، أو إصابات الأربطة، يمكن أن تغير من ميكانيكا المفصل وتزيد من خطر الإصابة بالخشونة لاحقًا. حتى الإصابات التي تبدو بسيطة قد تؤدي إلى تلف دقيق في الغضروف لا يظهر إلا بعد سنوات.
-
التشوهات الخلقية أو التنموية:
بعض الحالات التي تؤثر على نمو مفصل الورك منذ الطفولة يمكن أن تزيد من خطر الخشونة. من أمثلة ذلك:
- خلع الورك التطوري (Developmental Dysplasia of the Hip - DDH): حيث لا يتشكل مفصل الورك بشكل صحيح، مما يؤدي إلى عدم تطابق بين رأس الفخذ والحُق.
- انزلاق المشاش الفخذي العلوي (Slipped Capital Femoral Epiphysis - SCFE): وهي حالة تحدث في مرحلة المراهقة حيث ينزلق رأس عظم الفخذ عن مكانه.
- مرض بيرثيس (Legg-Calvé-Perthes Disease): وهو اضطراب يؤثر على إمداد الدم لرأس عظم الفخذ في مرحلة الطفولة، مما يؤدي إلى تدهوره.
- متلازمة انحشار الورك (Femoroacetabular Impingement - FAI): حيث تتلامس العظام بشكل غير طبيعي أثناء الحركة، مما يؤدي إلى تلف الغضروف.
- الأمراض الالتهابية: بعض أنواع التهاب المفاصل الالتهابي، مثل التهاب المفاصل الروماتويدي أو التهاب الفقار اللاصق، يمكن أن تسبب تلفًا واسع النطاق في الغضروف والعظام، مما يؤدي إلى خشونة ثانوية.
- النخر اللاوعائي لرأس الفخذ (Avascular Necrosis of the Femoral Head - AVN): تحدث هذه الحالة عندما ينقطع إمداد الدم إلى جزء من رأس عظم الفخذ، مما يؤدي إلى موت الخلايا العظمية وانهيار العظم والغضروف. يمكن أن يكون سببه الكورتيزون، الكحول، أو بعض الأمراض.
- المهن والأنشطة التي تتطلب إجهادًا متكررًا: الأشخاص الذين يمارسون مهنًا تتطلب الوقوف لفترات طويلة، أو رفع الأثقال، أو الحركات المتكررة التي تضع ضغطًا كبيرًا على مفصل الورك، قد يكونون أكثر عرضة للإصابة بالخشونة بمرور الوقت.
فهم هذه العوامل يساعد في تحديد الأشخاص الأكثر عرضة للخطر ويشجع على اتخاذ تدابير وقائية أو طلب المشورة الطبية مبكرًا. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة، يمكنه تقييم هذه العوامل بدقة وتقديم خطة علاجية مخصصة لكل مريض.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| السمنة وزيادة الوزن | التقدم في العمر |
| نمط الحياة الخامل | الوراثة والتاريخ العائلي |
| الإصابات المتكررة أو غير المعالجة | التشوهات الخلقية أو التنموية |
| بعض المهن التي تتطلب إجهادًا عاليًا | الأمراض الالتهابية المزمنة |
| سوء التغذية ونقص الفيتامينات (خاصة فيتامين د) | النخر اللاوعائي لرأس الفخذ |
| ضعف العضلات المحيطة بالمفصل | الجنس (النساء أكثر عرضة بعد انقطاع الطمث) |
4. الأعراض والعلامات التحذيرية
تتطور أعراض خشونة مفصل الورك عادةً ببطء وتدريجيًا على مدى سنوات، وقد تكون خفيفة في البداية لدرجة أن المريض لا يلاحظها. ومع تفاقم تآكل الغضروف، تصبح الأعراض أكثر وضوحًا وتأثيرًا على الأنشطة اليومية. من المهم جدًا الانتباه إلى هذه العلامات التحذيرية، حيث أن التشخيص المبكر يمكن أن يساعد في إدارة الحالة بفعالية وتأخير تطورها.
إليك تفصيل للأعراض والعلامات التحذيرية الشائعة لخشونة مفصل الورك:
-
الألم (Pain):
- الموقع: غالبًا ما يبدأ الألم في منطقة الأربية (الفخذ من الأمام عند التقاء الساق بالجذع)، وقد يمتد إلى الفخذ من الأمام أو الجانب، أو حتى إلى الأرداف. في بعض الحالات، قد يشعر المريض بالألم في الركبة، وهو ما يُعرف بالألم المرتجع (Referred Pain)، مما قد يؤدي إلى تشخيص خاطئ في البداية.
- النمط: يكون الألم عادةً ألمًا عميقًا ومزعجًا، وقد يوصف بأنه وجع أو إحساس بالحرقان. يتفاقم الألم عادةً مع النشاط البدني، مثل المشي لفترات طويلة، صعود الدرج، الوقوف بعد الجلوس لفترة، أو حمل الأثقال.
- الراحة: غالبًا ما يتحسن الألم مع الراحة، خاصة في المراحل المبكرة من المرض. ومع تقدم الحالة، قد يصبح الألم مستمرًا حتى أثناء الراحة أو أثناء النوم، مما يؤثر بشكل كبير على جودة النوم.
- البداية: عادة ما يكون الألم تدريجيًا، ولكنه قد يظهر فجأة بعد إصابة أو إجهاد غير معتاد.
-
التيبس (Stiffness):
- التيبس الصباحي: يُعد التيبس الذي يظهر في الصباح بعد الاستيقاظ أو بعد فترات طويلة من عدم النشاط (مثل الجلوس لفترة طويلة) من الأعراض المميزة لخشونة المفاصل. يستمر هذا التيبس عادةً لأقل من 30 دقيقة ويتحسن مع الحركة الخفيفة.
- التيبس بعد الراحة: قد يشعر المريض بتيبس في المفصل بعد الجلوس أو الاستلقاء لفترة، ويحتاج إلى بضع خطوات "لتليين" المفصل قبل أن يتمكن من الحركة بشكل طبيعي.
-
نقص نطاق الحركة (Reduced Range of Motion):
- مع تآكل الغضروف وتكوين النتوءات العظمية، يصبح المفصل أقل مرونة. يجد المريض صعوبة في أداء حركات معينة، مثل ثني الورك، تدويره للداخل أو الخارج، أو مده بالكامل.
- قد يلاحظ المريض صعوبة في أنشطة مثل ارتداء الجوارب أو الأحذية، قص أظافر القدم، الدخول والخروج من السيارة، أو الجلوس على مقاعد منخفضة.
-
العرج أو صعوبة المشي (Limping or Gait Disturbance):
- بسبب الألم والتيبس وضعف العضلات المحيطة، قد يبدأ المريض في العرج (المشي بطريقة غير طبيعية) لتخفيف الضغط على المفصل المصاب. هذا العرج قد يكون واضحًا للآخرين وقد يسبب إحراجًا للمريض.
- قد يلاحظ المريض أيضًا أن طول خطواته أصبح أقصر، أو أنه يمشي ببطء أكثر.
-
صوت طقطقة أو احتكاك (Crepitus):
- قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك (صرير) داخل المفصل أثناء الحركة. هذا الصوت ينتج عن احتكاك الأسطح العظمية الخشنة ببعضها البعض بسبب تآكل الغضروف.
-
ضعف العضلات وضمورها (Muscle Weakness and Atrophy):
- بسبب الألم وتجنب استخدام المفصل المصاب، قد تضعف العضلات المحيطة بالورك (خاصة عضلات الفخذ والأرداف) وتصاب بالضمور بمرور الوقت. هذا الضعف يزيد من عدم استقرار المفصل ويساهم في تفاقم الأعراض.
-
تورم أو حساسية في المفصل (Swelling or Tenderness):
- على الرغم من أن التورم ليس شائعًا مثلما هو الحال في التهاب المفاصل الروماتويدي، إلا أن بعض المرضى قد يلاحظون تورمًا خفيفًا حول المفصل أو حساسية عند لمس المنطقة المصابة.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت مستمرة أو تتفاقم بمرور الوقت، فمن الضروري استشارة طبيب متخصص في جراحة العظام والمفاصل مثل الأستاذ الدكتور محمد هطيف في صنعاء. التشخيص المبكر والتدخل العلاجي المناسب يمكن أن يحدث فرقًا كبيرًا في إدارة الحالة والحفاظ على جودة حياتك.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لخشونة مفصل الورك على مجموعة شاملة من التقييمات، بدءًا من التاريخ المرضي المفصل والفحص السريري الدقيق، وصولاً إلى الفحوصات التصويرية المتقدمة. يهدف هذا النهج المتكامل إلى تأكيد التشخيص، تحديد مدى تدهور المفصل، واستبعاد الحالات الأخرى التي قد تسبب أعراضًا مشابهة. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، يتبع بروتوكولات تشخيصية صارمة لضمان أفضل النتائج لمرضاه.
إليك تفصيل لطرق التشخيص الدقيقة:
-
التاريخ المرضي المفصل (Detailed Medical History):
- يبدأ الطبيب بسؤال المريض عن الأعراض التي يعاني منها، بما في ذلك: متى بدأت الأعراض؟ ما هو نمط الألم (حاد، خفيف، مستمر، متقطع)؟ أين يقع الألم بالضبط؟ ما هي العوامل التي تزيد
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.