الخلاصة الطبية السريعة: جراحة كوتون (Plantarflexion Opening Wedge Medial Cuneiform Osteotomy) هي إجراء جراحي دقيق ومتقدم للغاية يهدف إلى تصحيح تشوه مقدمة القدم الثابت، والذي غالبًا ما يصاحب حالات القدم المسطحة الشديدة والمزمنة. تهدف هذه الجراحة المعقدة إلى استعادة المحاذاة الطبيعية للقدم، تخفيف الألم المبرح، وإعادة بناء القوس الداخلي للقدم. يتم إجراء هذه الجراحة الدقيقة بأعلى مستويات الاحترافية والخبرة العالمية على يد الأستاذ الدكتور محمد هطيف في صنعاء، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، والذي يمتلك خبرة تتجاوز 20 عاماً في استخدام أحدث التقنيات الجراحية مثل الجراحة الميكروسكوبية ومناظير المفاصل 4K.
مرحباً بكم، أيها المرضى الكرام والباحثون عن الحلول الطبية الجذرية، في دليلنا الشامل والحصري حول أحد الإجراءات الجراحية المتقدمة التي تُحدث فرقاً جذرياً في حياة المصابين بتشوهات القدم المعقدة: جراحة كوتون (Cotton Osteotomy)، أو ما يُعرف طبياً في الأوساط الأكاديمية بـ "قطع العظم الإسفيني الإنسي الوتدي الفاتح للانثناء الأخمصي". هذا الإجراء الدقيق، الذي يشتهر به الأستاذ الدكتور محمد هطيف في صنعاء كأحد أبرز الخبراء والمرجعيات الطبية في جراحة العظام والمفاصل في اليمن والمنطقة، يُعد حجر الزاوية في علاج تشوه القدم المسطحة الأروح متعدد المستويات، وخاصةً في حالات اعوجاج مقدمة القدم الثابت الذي لا يستجيب للعلاجات التحفظية.
تهدف هذه الجراحة إلى استعادة المحاذاة الطبيعية للعمود الإنسي للقدم، وإعادة بناء "مثلث الدعم" الحيوي الذي وصفه الجراح الرائد F.J. Cotton في عام 1936، مما يعيد للقدم ثباتها الميكانيكي ووظيفتها الطبيعية في تحمل وزن الجسم وتسهيل الحركة. غالباً ما تُجرى جراحة كوتون كجزء لا يتجزأ من عملية إعادة بناء شاملة للقدم الخلفية والوسطى، ولا تُنفذ بمعزل عن غيرها إلا في حالات نادرة ومحددة بدقة. ندعوكم في هذا المقال الطبي المطول لاستكشاف أدق تفاصيل هذا الإجراء المعقد، بدءاً من الفهم التشريحي العميق للتشوه، مروراً بخطوات الجراحة، ووصولاً إلى برامج التعافي الكامل، لتمكينكم من اتخاذ قرارات مستنيرة بشأن صحتكم ومستقبل حركتكم.
التشريح الحيوي للقدم وفهم تشوه القدم المسطحة الأروح
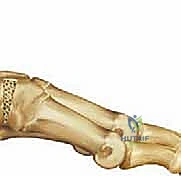
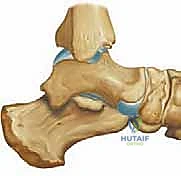
لفهم أهمية جراحة كوتون، يجب علينا أولاً الغوص في التركيب التشريحي المعقد للقدم البشرية. تتكون القدم من شبكة مذهلة من العظام، الأربطة، والأوتار التي تعمل بتناغم تام لتوفير الدعم، التوازن، والحركة. العمود الإنسي للقدم (Medial Column) يتكون من عظم الكاحل (Talus)، العظم الزورقي (Navicular)، العظام الإسفينية (Cuneiforms)، ومشط القدم الأول (First Metatarsal). هذا العمود هو المسؤول الأساسي عن تشكيل القوس الطولي الداخلي للقدم.
يعتبر تشوه مقدمة القدم الأروح (Forefoot Varus)، والذي يتسم بوضع مشط القدم الأول بشكل ظهري (مرتفع لأعلى) أعلى من مستوى أمشاط القدم الأصغر، أحد النتائج الشائعة والمدمرة لتشوه القدم المسطحة المكتسبة لدى البالغين (Adult-Acquired Flatfoot Deformity). يحدث هذا التشوه في المقام الأول بسبب قصور أو تمزق الوتر الظنبوبي الخلفي (Posterior Tibial Tendon)، وهو الوتر الرئيسي المسؤول عن رفع قوس القدم ودعم العمود الإنسي أثناء المشي.
على الرغم من أن التاريخ الطبيعي لهذا المرض لم يُدرس بشكل مكثف في الماضي، إلا أن الأبحاث الحديثة والخبرة السريرية الواسعة للأستاذ الدكتور محمد هطيف تؤكد أنه يتطور بشكل تدريجي مع تفاقم القدم المسطحة الأروح الأساسية. بمرور الوقت، يمكن أن يؤدي هذا عدم الاستقرار المزمن والخلع الجزئي المتكرر، خاصة في مفاصل مشط القدم الأول (TMT) أو المفصل الزورقي الإسفيني، إلى تطور التهاب المفاصل الموضعي التنكسي (خشونة المفاصل)، مما يضاعف من حجم الألم والإعاقة.
الميكانيكا الحيوية لانهيار قوس القدم
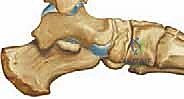
ينشأ هذا التشوه المعقد عندما يفشل الوتر الظنبوبي الخلفي، وهو مثبت ديناميكي حاسم للعمود الإنسي للقدم. عندما يضعف هذا الوتر، ينتقل العبء الميكانيكي إلى المثبتات الثابتة. وتضعف هذه المثبتات الثابتة – وهي مركب الرباط الزنبركي (Spring Ligament) والأربطة بين عظام الرصغ الأخمصي. ومع استمرار الضغط، يبدأ القوس في الانهيار تدريجياً.
في محاولة لتعويض هذا الانهيار في مؤخرة القدم (Hindfoot Valgus)، ترتفع مقدمة القدم وتدور للخارج فيما يُعرف بالاستلقاء (Supination). في المراحل المبكرة، يكون هذا التشوه مرناً ويمكن تصحيحه يدوياً. ولكن مع مرور الوقت وتليف الأنسجة وتقلص وتر أخيل، يصبح التشوه "ثابتاً" (Rigid). وهنا بالتحديد تبرز الحاجة الماسة لإجراء جراحة كوتون لخفض مشط القدم الأول وإعادة القوس إلى مكانه الطبيعي.
الأسباب والعوامل المؤدية لتشوه القدم المسطحة المكتسبة
لا يحدث هذا التشوه المعقد بين عشية وضحاها، بل هو نتيجة لتراكم عوامل متعددة تؤدي في النهاية إلى انهيار الهيكل الداعم للقدم. يحرص الأستاذ الدكتور محمد هطيف دائماً على تقييم هذه العوامل بدقة لضمان نجاح الخطة العلاجية:
- تمزق أو التهاب الوتر الظنبوبي الخلفي (PTTD): هو السبب الأكثر شيوعاً. مع التقدم في العمر، أو الإجهاد المتكرر، يضعف هذا الوتر ويفقد قدرته على دعم القوس.
- السمنة المفرطة: الوزن الزائد يضع ضغطاً هائلاً ومستمراً على أربطة وأوتار القدم، مما يسرع من عملية انهيار القوس.
- التقدم في العمر: تفقد الأربطة والأوتار مرونتها وقوتها مع تقدم العمر، مما يجعلها أكثر عرضة للتمزق والتمدد.
- التهاب المفاصل الروماتويدي: الأمراض المناعية التي تهاجم المفاصل وتدمر الغضاريف والأربطة يمكن أن تؤدي إلى تشوهات حادة في القدم.
- الإصابات والكسور القديمة: الكسور التي لم تلتئم بشكل صحيح في عظام منتصف أو مؤخرة القدم يمكن أن تغير الميكانيكا الحيوية للقدم وتؤدي إلى تسطحها.
- العوامل الوراثية والجينية: يولد بعض الأشخاص بأربطة مرنة جداً أو تشوهات عظمية طفيفة تجعلهم أكثر عرضة لتطوير القدم المسطحة مع مرور الوقت.
الأعراض السريرية والتشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
المرضى الذين يحتاجون إلى جراحة كوتون غالباً ما يعانون من تاريخ طويل من آلام القدم التي لم تستجب للعلاجات التقليدية. تشمل الأعراض التي تستدعي زيارة عيادة الأستاذ الدكتور محمد هطيف في صنعاء ما يلي:
- ألم شديد ومستمر على طول الجزء الداخلي من الكاحل والقدم (مسار الوتر الظنبوبي الخلفي).
- ألم في الجزء الخارجي من الكاحل (بسبب اصطدام عظم الكعب بعظم الشظية نتيجة انحراف القدم للخارج).
- تسطح واضح وملحوظ في قوس القدم عند الوقوف.
- تورم متكرر في الكاحل من الداخل.
- صعوبة بالغة أو عدم القدرة على الوقوف على أطراف الأصابع (اختبار رفع الكعب الفردي - Single Heel Rise Test).
- تغير في شكل الحذاء، حيث يتآكل الحذاء من الحافة الداخلية بشكل أسرع.
- ظهور علامة "الأصابع الكثيرة" (Too Many Toes Sign) عند النظر إلى المريض من الخلف.
بروتوكول التشخيص المتقدم
يعتمد الأستاذ الدكتور محمد هطيف على بروتوكول تشخيصي صارم يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي:
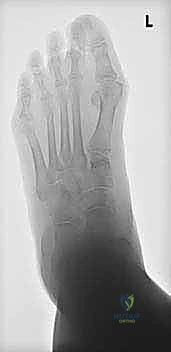
- الفحص السريري: تقييم مرونة التشوه. هل مقدمة القدم ثابتة في وضعية الاستلقاء (Supination)؟ يتم ذلك من خلال تثبيت مؤخرة القدم في وضع محايد وتقييم موضع مشط القدم الأول. إذا كان مشط القدم الأول مرتفعاً ولا يمكن دفعه للأسفل بسهولة، فإن التشوه يُعتبر ثابتاً ويحتاج إلى تدخل عظمي (مثل جراحة كوتون).
- الأشعة السينية (X-rays) أثناء الوقوف: صور الأشعة السينية مع تحمل الوزن هي المعيار الذهبي. يقوم الدكتور هطيف بقياس زوايا معينة مثل زاوية Meary's وزاوية Talonavicular لتقييم درجة الانهيار بدقة.
- التصوير بالرنين المغناطيسي (MRI): لتقييم حالة الأوتار (خاصة الوتر الظنبوبي الخلفي) والأربطة وتحديد ما إذا كان هناك تمزق جزئي أو كلي، بالإضافة إلى الكشف عن أي وذمة في العظام.
- الأشعة المقطعية (CT Scan): تُطلب في بعض الحالات المعقدة لتقييم جودة العظام ووجود أي التهاب مفاصل تنكسي (خشونة) في مفاصل منتصف القدم، وهو أمر حاسم في اتخاذ قرار إجراء قطع عظمي (Osteotomy) مقابل دمج المفاصل (Fusion).
مقارنة شاملة: العلاج التحفظي مقابل العلاج الجراحي
قبل اللجوء إلى الجراحة، يتم دائماً استنفاد الخيارات التحفظية، خاصة في المراحل المبكرة. يوضح الجدول التالي الفروق الأساسية بين النهجين:
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (مثل جراحة كوتون وإعادة البناء) |
|---|---|---|
| الحالات المستهدفة | المراحل المبكرة (المرحلة 1 وجزء من المرحلة 2)، التشوهات المرنة، المرضى غير اللائقين للجراحة. | المراحل المتقدمة (المرحلة 2 المتأخرة، 3، 4)، التشوهات الثابتة، فشل العلاج التحفظي. |
| الأساليب المستخدمة | الأدوية المضادة للالتهابات، العلاج الطبيعي، الدعامات التقويمية المخصصة (Orthotics)، الأحذية الطبية، حقن الكورتيزون (بحذر). | جراحة كوتون، قطع عظم الكعب (Calcaneal Osteotomy)، نقل الأوتار، دمج المفاصل في الحالات الشديدة. |
| الهدف الرئيسي | تخفيف الألم، إبطاء تطور المرض، دعم القوس مؤقتاً. | تصحيح التشوه ميكانيكياً، استعادة المحاذاة التشريحية، القضاء على الألم بشكل جذري، منع تدهور المفاصل. |
| نسبة النجاح على المدى الطويل | معتدلة إلى منخفضة في الحالات المتقدمة (المرض يستمر في التطور عادة). | عالية جداً (تتجاوز 90% في تخفيف الألم واستعادة الوظيفة مع جراح خبير). |
| فترة التعافي | لا توجد فترة انقطاع (تحسن تدريجي بطيء). | تتطلب التزاماً طويلاً (6-12 أسبوعاً للشفاء الأولي، وشهور للتعافي الكامل). |
| المخاطر | تفاقم الحالة بمرور الوقت، تمزق الأوتار بسبب الاستخدام المستمر للحقن. | مخاطر التخدير، العدوى، عدم التئام العظام (نادرة جداً مع تقنيات الدكتور هطيف). |
ما هي جراحة كوتون (Cotton Osteotomy)؟ الفلسفة والميكانيكا
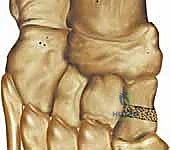
تم وصف هذه الجراحة لأول مرة بواسطة الجراح F.J. Cotton في عام 1936. الفكرة الأساسية هي إطالة العمود الإنسي للقدم ودفعه للأسفل (Plantarflexion) لتعويض الانهيار الحاصل.
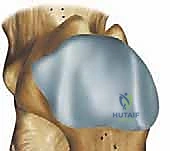
تتم الجراحة في العظم الإسفيني الإنسي (Medial Cuneiform). لماذا هذا العظم بالتحديد؟
العظم الإسفيني الإنسي يقع في منتصف العمود الإنسي للقدم. إجراء قطع في هذا العظم وفتحه من الأعلى (Dorsal Opening Wedge) يؤدي ميكانيكياً إلى دفع مشط القدم الأول المتصل به إلى الأسفل. هذا يصحح تشوه الاستلقاء الثابت (Rigid Forefoot Supination) ويعيد مشط القدم الأول ليكون ملامساً للأرض بشكل طبيعي، مما يعيد توزيع وزن الجسم بشكل صحيح ويعيد بناء القوس.
يُفضل الأستاذ الدكتور محمد هطيف إجراء جراحة كوتون (التي تحافظ على المفاصل) على عمليات دمج المفاصل (مثل Lapidus Procedure) كلما كان ذلك ممكناً، لأن الحفاظ على حركة المفاصل في منتصف القدم يقلل من الضغط على المفاصل المجاورة ويحسن من جودة المشي (Gait Kinematics).
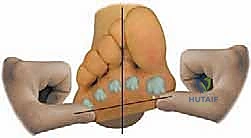
دواعي إجراء جراحة كوتون (Indications)
- تشوه القدم المسطحة المكتسبة للبالغين (المرحلة IIb و IIc) مع استلقاء مقدمة القدم الثابت.
- عدم استقرار العمود الإنسي الذي لا يصاحبه خشونة (التهاب مفاصل تنكسي) في المفصل الزورقي الإسفيني أو مفصل مشط القدم الأول.
- كجزء من إجراءات إعادة بناء القدم المسطحة المتعددة (إلى جانب نقل وتر قابضة الأصابع الطويلة، وقطع عظم الكعب).
موانع إجراء جراحة كوتون (Contraindications)
- وجود التهاب مفاصل تنكسي (خشونة متقدمة) في مفصل TMT الأول أو المفصل الزورقي الإسفيني (هنا يُفضل إجراء عملية دمج - Arthrodesis).
- هشاشة العظام الشديدة التي تمنع تثبيت المسامير والشرائح بشكل آمن.
- ضعف التروية الدموية للقدم أو اعتلال الأعصاب المحيطية الشديد (مثل حالات القدم السكرية المتقدمة غير المنضبطة).
- العدوى النشطة في القدم.
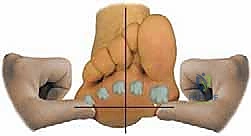
خطوات الإجراء الجراحي: دقة ميكروسكوبية مع الأستاذ الدكتور محمد هطيف
تُعد جراحة كوتون من الجراحات الدقيقة التي تتطلب فهماً ثلاثي الأبعاد لتشريح القدم. بفضل خبرته الطويلة كأستاذ لجراحة العظام بجامعة صنعاء، يقوم الدكتور هطيف بتنفيذ هذه الخطوات بدقة متناهية:
1. التجهيز والتخدير
تُجرى العملية عادة تحت التخدير الموضعي (إحصار العصب - Nerve Block) مع تخدير وريدي مهدئ، أو التخدير النصفي، لضمان راحة المريض التامة وتقليل الألم بعد العملية. يتم استخدام عاصبة هوائية (Tourniquet) لتقليل النزيف وتوفير مجال رؤية واضح.
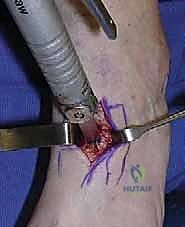
2. الشق الجراحي (The Incision)
يقوم الدكتور هطيف بعمل شق طولي دقيق (حوالي 3-4 سم) على الجانب الظهري الإنسي (Dorsomedial) للقدم، مباشرة فوق العظم الإسفيني الإنسي. يتم استخدام تقنيات الجراحة الميكروسكوبية لحماية الأعصاب الحسية الدقيقة (مثل العصب الشظوي العميق) والأوتار الحيوية (مثل وتر الظنبوبي الأمامي ووتر باسطة الإبهام الطويلة) وإبعادها بلطف.
3. القطع العظمي (The Osteotomy)
باستخدام التنظير الإشعاعي الفلوري (Fluoroscopy) المباشر في غرفة العمليات، يتم تحديد موقع القطع بدقة. باستخدام منشار جراحي دقيق متذبذب وأزاميل عظمية حادة (Osteotomes)، يتم إجراء قطع عرضي في العظم الإسفيني الإنسي من الأعلى إلى الأسفل، مع الحرص الشديد على عدم اختراق القشرة السفلية (Plantar Cortex) للعظم. ترك هذه القشرة سليمة يعمل كمفصلة طبيعية (Hinge) توفر ثباتاً هائلاً وتمنع إزاحة العظم.
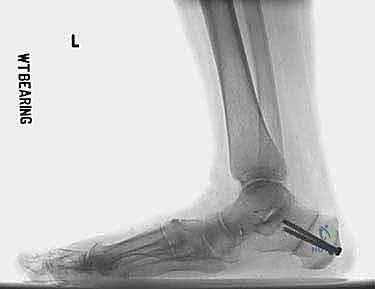
4. فتح الشق ووضع الطعم العظمي (Opening the Wedge & Grafting)
يتم إدخال أداة مباعدة (Lamina Spreader) بلطف لفتح الشق العظمي من الأعلى. هذا الإجراء يدفع مشط القدم الأول للأسفل، مصححاً التشوه. يتم تقييم درجة التصحيح سريرياً وشعاعياً.
بمجرد الوصول إلى التصحيح المثالي، يتم إدخال طعم عظمي (Bone Graft) في الفجوة للحفاظ عليها مفتوحة. يمكن أن يكون هذا الطعم:
* طعم ذاتي (Autograft): مأخوذ من عظم حوض المريض أو عظم الكعب (وهو المعيار الذهبي).
* طعم خيفي (Allograft): عظم من متبرع (يتم تجهيزه طبياً).
* طعم اصطناعي (Synthetic): أسافين معدنية أو بلاستيكية متطورة.
يختار الدكتور هطيف النوع الأنسب بناءً على حالة المريض وجودة عظامه.
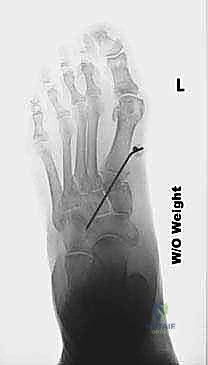
5. التثبيت الداخلي (Internal Fixation)
لضمان التئام العظم بشكل مثالي ومنع أي حركة للطعم، يقوم الدكتور هطيف باستخدام أحدث تقنيات التثبيت الداخلي. عادةً ما يتم استخدام شريحة معدنية صغيرة منخفضة السماكة (Low-profile Locking Plate) مع مسامير قفل (Locking Screws)، أو دبابيس طبية متخصصة. هذه الشرائح الحديثة لا تسبب أي إزعاج تحت الجلد وتضمن ثباتاً ميكانيكياً فائقاً.
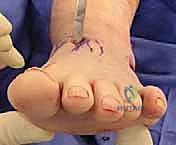
6. الإغلاق
يتم إغلاق الأنسجة والجلد بخيوط تجميلية دقيقة لتقليل الندبات، ثم يتم وضع القدم في جبيرة خلفية مبطنة جيداً.
بروتوكول التعافي وإعادة التأهيل الشامل
النجاح الجراحي هو نصف المعركة؛ النصف الآخر يعتمد بالكامل على التزام المريض ببرنامج التأهيل. صمم الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً لضمان التئام العظام بشكل سليم وعودة المريض لحياته الطبيعية بأقوى شكل ممكن.
الجدول الزمني للتعافي بعد جراحة كوتون
| المرحلة الزمنية | الأهداف والتوجيهات الطبية | حالة تحمل الوزن (Weight Bearing) |
|---|---|---|
| الأسابيع 1 - 2 | السيطرة على الألم والتورم، التئام الجروح. رفع القدم فوق مستوى القلب معظم الوقت. | ممنوع تحمل الوزن تماماً (NWB). استخدام عكازات أو كرسي متحرك. جبيرة خلفية. |
| الأسابيع 2 - 6 | إزالة الغرز الطبية. الانتقال إلى حذاء المشي الطبي (CAM Boot). البدء بتمارين تحريك أصابع القدم والركبة. | ممنوع تحمل الوزن تماماً. الاستمرار في استخدام العكازات. |
| الأسابيع 6 - 8 | إجراء أشعة سينية للتأكد من بداية التئام العظم والطعم. البدء بالعلاج الطبيعي لتحريك الكاحل. | تحمل وزن جزئي (PWB). البدء بوضع 25% من الوزن تدريجياً باستخدام الحذاء الطبي والعكازات. |
| الأسابيع 8 - 12 | استعادة القوة العضلية ونطاق الحركة. التركيز على تقوية عضلات الساق وتدريبات التوازن. | تحمل وزن كامل (FWB). المشي بالحذاء الطبي ثم الانتقال تدريجياً لحذاء رياضي داعم ومريح. |
| الأشهر 3 - 6 | العودة للأنشطة اليومية الطبيعية. استمرار العلاج الطبيعي المتقدم. | المشي الطبيعي بدون أدوات مساعدة. |
| الأشهر 6 - 12 | العودة الكاملة للأنشطة الرياضية الخفيفة إلى المتوسطة. اختفاء التورم المتبقي بالكامل. | تعافي تام، العودة للنشاط الرياضي بموافقة الطبيب. |
