جراحات تقويم تشوهات مفصل الورك: الحل الشامل لاستعادة الحركة وتخفيف الألم
الخلاصة الطبية
تُعد جراحات تقويم مفصل الورك، مثل قطع العظم ونقل المدور الكبير، حلولاً فعالة لعلاج تشوهات الورك التي تسبب الألم والعرج وتحد من الحركة. تهدف هذه الإجراءات إلى استعادة المحاذاة الطبيعية للمفصل وتحسين وظيفته، مما يعيد للمرضى جودة حياتهم.
الخلاصة الطبية السريعة: تُعد جراحات تقويم مفصل الورك، مثل قطع العظم ونقل المدور الكبير، حلولاً فعالة لعلاج تشوهات الورك التي تسبب الألم والعرج وتحد من الحركة. تهدف هذه الإجراءات إلى استعادة المحاذاة الطبيعية للمفصل وتحسين وظيفته، مما يعيد للمرضى جودة حياتهم.
مقدمة: نحو حياة خالية من آلام الورك
يعتبر مفصل الورك أحد أهم المفاصل في جسم الإنسان، فهو يتحمل وزن الجسم ويوفر نطاقًا واسعًا من الحركة الضرورية للمشي والجري والأنشطة اليومية. ولكن، قد يتعرض هذا المفصل للعديد من التشوهات الخلقية أو المكتسبة التي تؤثر سلبًا على وظيفته، مسببة آلامًا مزمنة، صعوبة في الحركة، وحتى العرج. هذه التشوهات، مثل فحج الورك (Coxa Valga) وكسع الورك (Coxa Vara) وتضخم المدور الكبير، لا تؤثر فقط على جودة الحياة اليومية، بل قد تؤدي أيضًا إلى تطور التهاب المفاصل التنكسي (الخشونة) على المدى الطويل.
لحسن الحظ، تطورت جراحات تقويم مفصل الورك بشكل كبير، لتوفير حلول فعالة ودائمة لهذه المشكلات. تركز هذه الجراحات على إعادة تشكيل عظم الفخذ العلوي والمدور الكبير لاستعادة المحاذاة الطبيعية للمفصل وتحسين ميكانيكا الحركة. في هذا الدليل الشامل، سنتعمق في فهم تشوهات مفصل الورك، أسبابها، أعراضها، وكيفية علاجها بأحدث التقنيات الجراحية، بما في ذلك قطع العظم (Osteotomy) ونقل المدور الكبير (Greater Trochanteric Transfer).
في صنعاء، يعتبر الأستاذ الدكتور محمد هطيف الرائد بلا منازع في مجال جراحات تقويم العظام، بخبرته الواسعة ومهاراته الجراحية المتميزة في التعامل مع أعقد حالات تشوهات مفصل الورك. يلتزم الدكتور هطيف بتقديم رعاية طبية عالية الجودة، مستخدمًا أحدث الأساليب الجراحية لضمان أفضل النتائج لمرضاه، واستعادة قدرتهم على الحركة والعيش بدون ألم.
التشريح الأساسي لمفصل الورك ودوره في التشوهات
لفهم تشوهات مفصل الورك وعلاجها، من الضروري الإلمام بالتشريح الأساسي لهذا المفصل المعقد. يتكون مفصل الورك من التقاء رأس عظم الفخذ (الكرة) مع التجويف الحقي (الحُق) في عظم الحوض (المقبس). يحيط بالمفصل العديد من الأربطة والعضلات التي توفر الثبات والقوة والحركة.
الأجزاء الرئيسية التي تهمنا في سياق تشوهات الورك هي:
- رأس عظم الفخذ: الجزء الكروي الذي يستقر داخل التجويف الحقي.
- عنق عظم الفخذ: الجزء الذي يربط رأس عظم الفخذ بالجسم الرئيسي لعظم الفخذ.
- المدور الكبير (Greater Trochanter): نتوء عظمي كبير يقع على الجانب العلوي الخارجي لعظم الفخذ، وهو موقع ارتباط العديد من العضلات الهامة، خاصة العضلات المبعدة للورك (Abductors) مثل العضلة الألوية الوسطى (Gluteus Medius).
- المدور الصغير (Lesser Trochanter): نتوء عظمي أصغر يقع على الجانب الداخلي السفلي لعظم الفخذ.
الزوايا الهامة في تقييم الورك
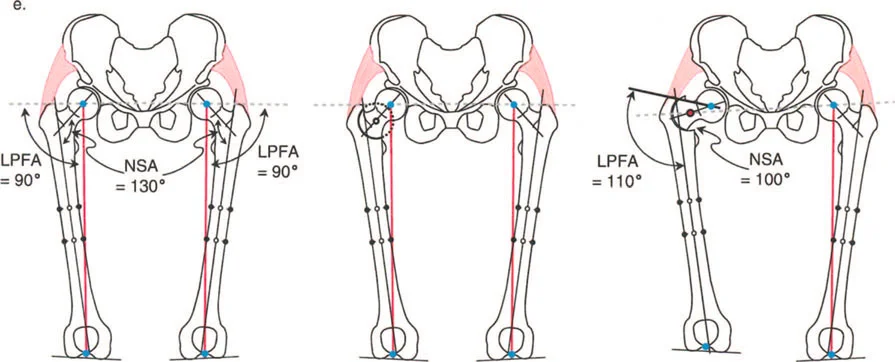
يستخدم جراحو العظام عدة زوايا لقياس محاذاة مفصل الورك وعظم الفخذ، وهي حاسمة في تشخيص التشوهات وتخطيط العلاج:
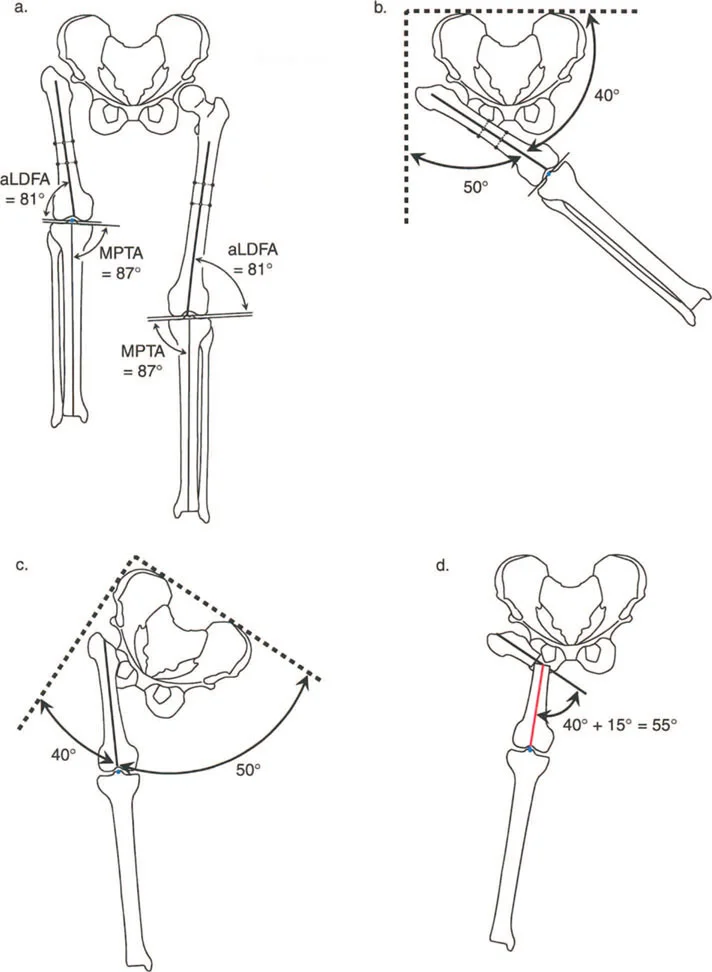
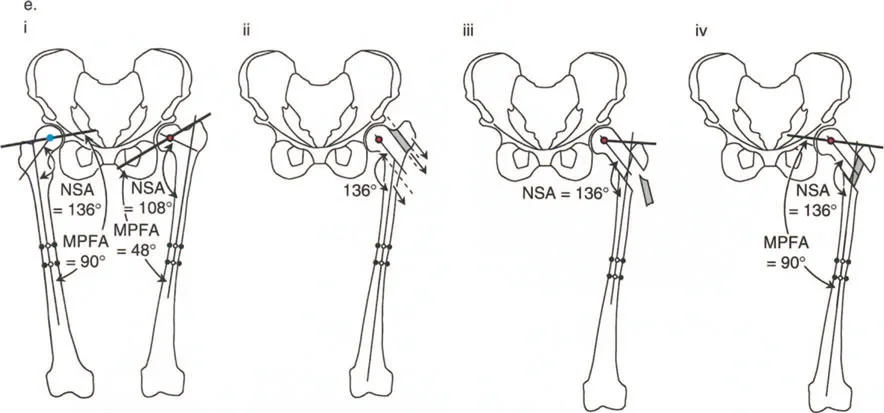
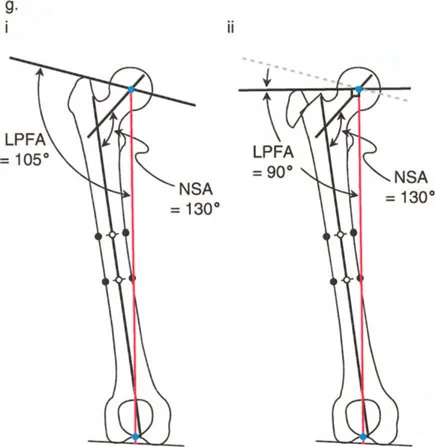
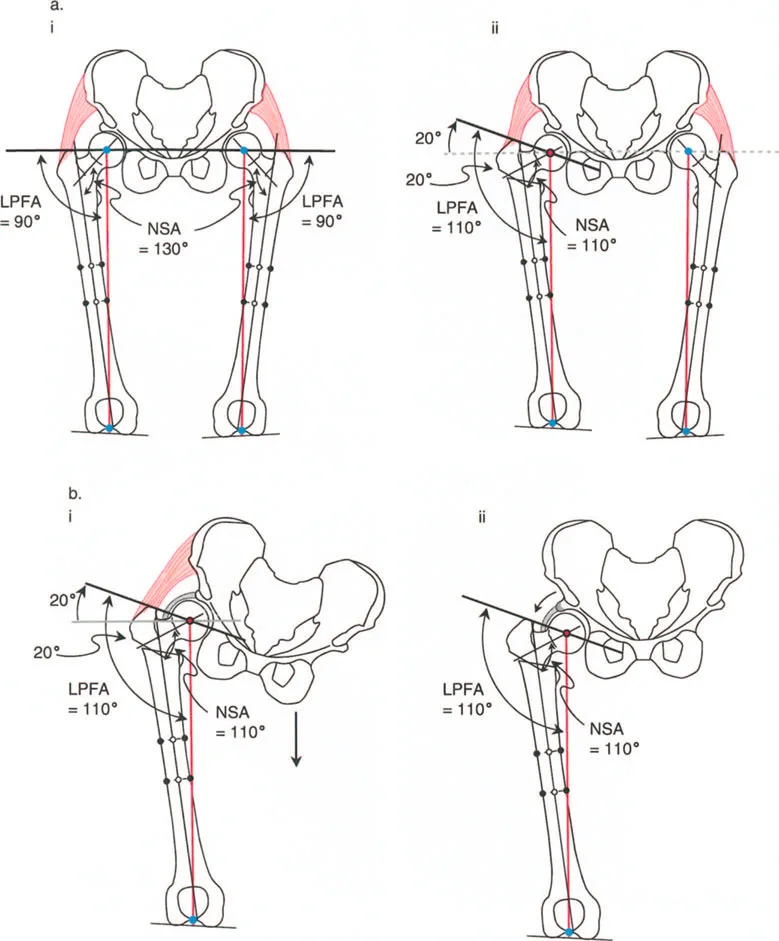
- الزاوية بين عنق وجسم الفخذ (Neck-Shaft Angle - NSA): هي الزاوية بين محور عنق الفخذ ومحور جسم الفخذ.
- الزاوية الطبيعية: تتراوح عادة بين 125° و 135°.
- كسع الورك (Coxa Vara): تحدث عندما تكون هذه الزاوية أقل من الطبيعي (أقل من 120°)، مما يجعل عنق الفخذ أكثر أفقية.
- فحج الورك (Coxa Valga): تحدث عندما تكون هذه الزاوية أكبر من الطبيعي (أكثر من 140°)، مما يجعل عنق الفخذ أكثر عمودية.
- الزاوية الميكانيكية لعظم الفخذ القريب (Mechanical Proximal Femoral Angle - MPFA): تقيس العلاقة بين محور عظم الفخذ ومستوى المدور الكبير.
- الزاوية الجانبية لعظم الفخذ القريب (Lateral Proximal Femoral Angle - LPFA): تقيس ميل الجزء العلوي من عظم الفخذ.
تؤثر هذه الزوايا بشكل مباشر على ميكانيكا مفصل الورك، وخاصة على ذراع الرافعة للعضلات المبعدة للورك. عندما تكون هذه الزوايا غير طبيعية، يزداد الضغط على المفصل، وتضعف العضلات، مما يؤدي إلى الألم والعرج وتآكل المفصل.
الأسباب وعوامل الخطر لتشوهات مفصل الورك
تتنوع أسباب تشوهات مفصل الورك بين عوامل خلقية، تطورية، ومرضية، وقد تكون نتيجة لمضاعفات علاجات سابقة. فهم هذه الأسباب يساعد في التشخيص الدقيق وتخطيط العلاج الأنسب.
أسباب خلقية وتطورية
- خلع الورك التطوري (Developmental Dysplasia of the Hip - DDH): وهي حالة ينمو فيها مفصل الورك بشكل غير طبيعي منذ الولادة، مما يؤدي إلى عدم استقرار المفصل أو خلعه. قد تظهر تشوهات مثل كسع الورك أو تضخم المدور الكبير كعواقب لعلاج DDH أو كجزء من الحالة الأصلية.
- مرض بيرثيز (Perthes Disease): حالة تصيب الأطفال حيث يقل تدفق الدم إلى رأس عظم الفخذ، مما يؤدي إلى موته وتسطحه. يمكن أن يؤدي ذلك إلى تشوهات في شكل رأس الفخذ وعنقه، مثل كسع الورك وتضخم المدور الكبير.
- نقص تنسج الغضروف (Hypochondroplasia): أحد أنواع التقزم الذي يؤثر على نمو العظام، وقد يؤدي إلى تشوهات في عظم الفخذ والمدور الكبير.
- انزلاق المشاش الفخذي الرأسي (Slipped Capital Femoral Epiphysis - SCFE): حيث ينزلق رأس عظم الفخذ عن عنقه خلال فترة النمو، مما يسبب تشوهًا في الزاوية بينهما.
أسباب مكتسبة ومرضية
- التهاب المفاصل التنكسي (Osteoarthritis): يمكن أن يؤدي التآكل المزمن لغضروف المفصل إلى تغيرات في شكل العظام المحيطة، بما في ذلك نمو نتوءات عظمية (Osteophytes) وتغير في محاذاة المفصل.
- الكسور والإصابات: قد تؤدي كسور عنق الفخذ أو منطقة المدور إلى التئام غير صحيح، مما يترك تشوهًا في الزاوية أو الطول.
- الالتهابات: بعض الالتهابات المزمنة في المفصل قد تؤثر على نمو العظام وتسبب تشوهات.
- مضاعفات العلاج السابق: في بعض الحالات، قد تكون التشوهات الحالية نتيجة لمضاعفات جراحية أو علاجات سابقة لمشكلات الورك.
الأعراض الشائعة لتشوهات مفصل الورك
تختلف أعراض تشوهات مفصل الورك باختلاف نوع وشدة التشوه، ولكنها غالبًا ما تشمل مجموعة من المشكلات التي تؤثر على الحركة ونوعية الحياة. من المهم الانتباه لهذه الأعراض والبحث عن استشارة طبية مبكرة.
الألم
- الألم المزمن: غالبًا ما يكون الألم هو العرض الرئيسي، وقد يتمركز في منطقة الأربية (Groin)، أو الفخذ، أو الأرداف، أو حتى يمتد إلى الركبة.
- الألم المرتبط بالنشاط: يزداد الألم عادةً مع الحركة أو الوقوف لفترات طويلة أو ممارسة الرياضة، ويتحسن مع الراحة.
- الألم الليلي: في الحالات المتقدمة، قد يظهر الألم حتى أثناء الراحة أو النوم.
اضطرابات المشي
- العرج (Limping): وهو من الأعراض الشائعة، حيث يحاول المريض تقليل الضغط على المفصل المصاب.
- مشية ترندلنبورغ (Trendelenburg Gait): وهي مشية مميزة تحدث بسبب ضعف العضلات المبعدة للورك (خاصة في حالات إزاحة المدور الكبير للأعلى أو ضعف ذراع الرافعة)، حيث يهبط الحوض في الجانب غير المصاب عند رفع القدم عن الأرض.
- قصر الطرف: قد تؤدي بعض التشوهات إلى قصر في طول الساق المصابة، مما يؤثر على المشي ويسبب إجهادًا لأجزاء أخرى من الجسم.
محدودية الحركة
- نقص نطاق حركة المفصل: يجد المريض صعوبة في ثني الورك، أو تدويره، أو إبعاده عن الجسم.
- تصلب المفصل: قد يشعر المريض بتصلب في المفصل، خاصة بعد فترات الراحة.
أعراض أخرى
- تضخم المدور الكبير: في بعض الحالات، قد يكون المدور الكبير بارزًا بشكل واضح تحت الجلد، مما يسبب احتكاكًا أو ألمًا.
- صعوبة في الأنشطة اليومية: مثل صعود الدرج، أو ارتداء الجوارب، أو الجلوس لفترات طويلة.
التشخيص الدقيق لتشوهات مفصل الورك
يعتمد التشخيص الدقيق لتشوهات مفصل الورك على مزيج من الفحص السريري، التاريخ المرضي المفصل، والتصوير الطبي. يهدف التشخيص إلى تحديد طبيعة التشوه، شدته، وتأثيره على وظيفة المفصل.
الفحص السريري
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل لتقييم:
- الألم: تحديد موقع الألم وشدته والعوامل التي تزيده أو تخففه.
- نطاق الحركة: قياس مدى قدرة المريض على تحريك مفصل الورك في جميع الاتجاهات (الثني، البسط، الإبعاد، التقريب، الدوران).
- قوة العضلات: تقييم قوة العضلات المحيطة بالورك، خاصة العضلات المبعدة.
- المشية: ملاحظة أي عرج أو اضطرابات في المشي، مثل مشية ترندلنبورغ.
- طول الطرفين: قياس ما إذا كان هناك فرق في طول الساقين.
- الجس: فحص المدور الكبير وأي مناطق أخرى حول الورك للتحقق من الألم أو التورم أو التشوهات.
التصوير الطبي
تعتبر الأشعة السينية (X-rays) هي الأداة التشخيصية الأساسية والأكثر أهمية في تقييم تشوهات مفصل الورك. يتم أخذ صور متعددة للمفصل من زوايا مختلفة (مثل الأمامي الخلفي والجانبي) لتمكين الجراح من:
- قياس الزوايا: تحديد الزاوية بين عنق وجسم الفخذ (NSA)، والزاوية الميكانيكية لعظم الفخذ القريب (MPFA)، والزاوية الجانبية لعظم الفخذ القريب (LPFA). هذه القياسات حاسمة لتخطيط الجراحة.
- تقييم شكل العظام: تحديد وجود كسع الورك أو فحج الورك، أو تضخم المدور الكبير، أو رأس فخذ بيضاوي الشكل.
- تقييم التهاب المفاصل: البحث عن علامات تآكل الغضروف أو نتوءات عظمية.
- مراقبة التطور: تستخدم الأشعة السينية أيضًا لمتابعة تقدم الحالة بعد الجراحة.
قد يطلب الدكتور هطيف فحوصات تصوير إضافية في بعض الحالات:
- التصوير بالرنين المغناطيسي (MRI): لتقييم الأنسجة الرخوة مثل الغضاريف والأربطة والعضلات، واستبعاد الأسباب الأخرى للألم.
- التصوير المقطعي المحوسب (CT Scan): لتوفير صور ثلاثية الأبعاد مفصلة للعظام، وهو مفيد بشكل خاص في التخطيط الجراحي المعقد.
باستخدام هذه الأدوات التشخيصية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية فردية ومخصصة لكل مريض، تضمن أفضل النتائج الممكنة.
العلاج الجراحي لتقويم تشوهات مفصل الورك
عندما تفشل العلاجات غير الجراحية في تخفيف الألم وتحسين وظيفة مفصل الورك، يصبح التدخل الجراحي هو الخيار الأمثل. تهدف جراحات تقويم الورك إلى إعادة تشكيل عظم الفخذ والمدور الكبير لاستعادة المحاذاة الطبيعية، وتحسين ميكانيكا المفصل، وتقليل الألم، ومنع المزيد من التدهور. يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من هذه الإجراءات، مستخدمًا أحدث التقنيات لضمان الدقة والفعالية.
مبادئ جراحات تقويم الورك
تعتمد جراحات تقويم الورك على مبدأ قطع العظم (Osteotomy)، وهو إجراء يتم فيه قطع العظم وإعادة محاذاته وتثبيته في وضع جديد لتحسين ميكانيكا المفصل. غالبًا ما يتم دمج هذا الإجراء مع نقل المدور الكبير لتعزيز النتائج.
1. قطع عظم الفخذ التقويمي (Femoral Osteotomy)
هناك عدة أنواع من قطع عظم الفخذ، تختلف باختلاف التشوه المراد تصحيحه:
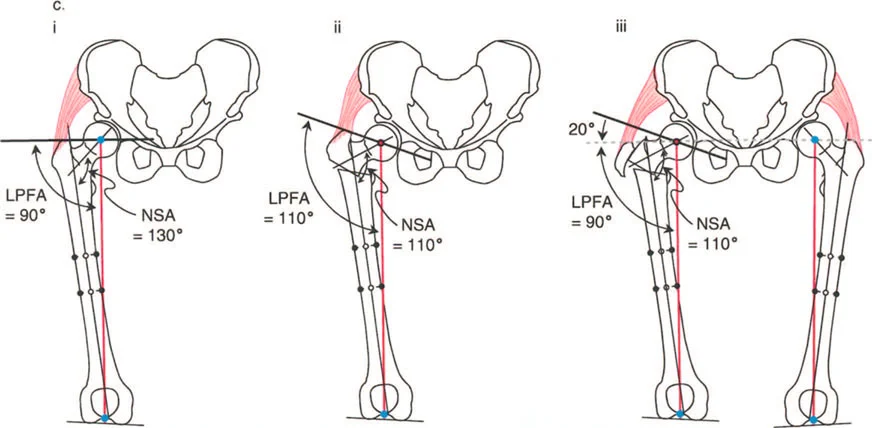
أ. قطع العظم الفحجي (Valgus Osteotomy)
- متى يستخدم: يُطبق عادة في حالات كسع الورك (Coxa Vara)، حيث تكون الزاوية بين عنق وجسم الفخذ صغيرة جدًا (أقل من 120 درجة)، مما يؤدي إلى قصر في الطرف وتضخم في المدور الكبير.
- الهدف: زيادة الزاوية بين عنق وجسم الفخذ إلى المعدل الطبيعي (125-135 درجة)، مما يطيل الطرف ويخفض المدور الكبير، ويحسن ذراع الرافعة للعضلات المبعدة للورك.
- التقنيات:
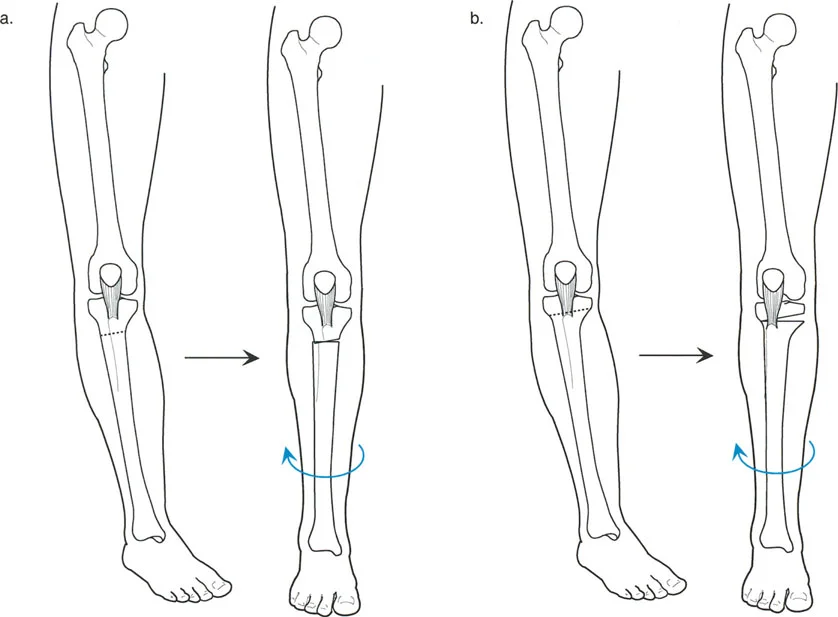
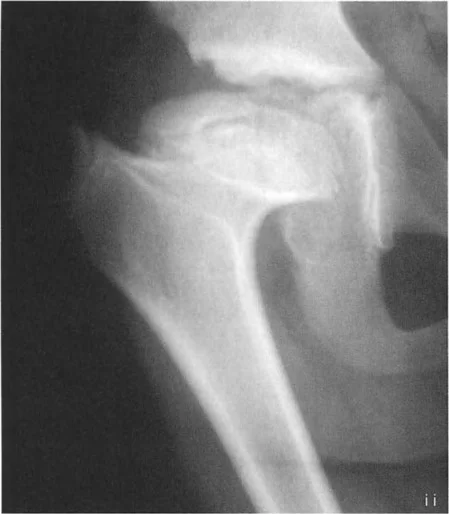
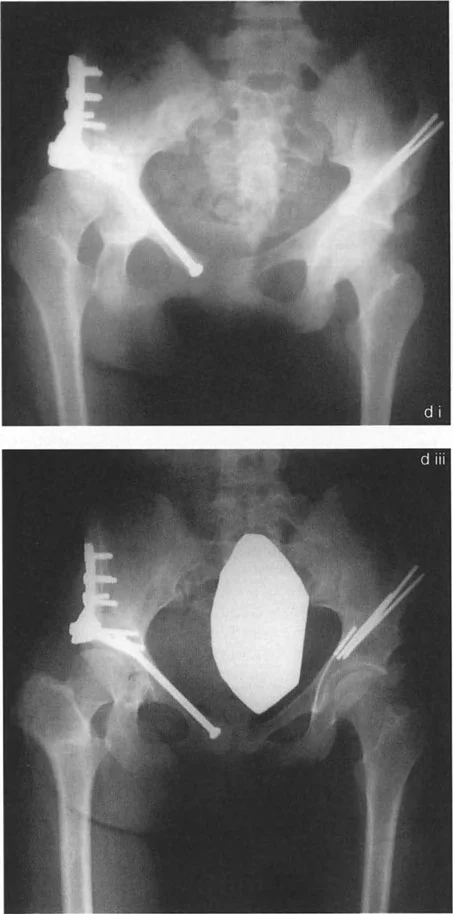
- طريقة واغنر (Wagner Osteotomy): وصفها واغنر عام 1978. تتضمن قطع عظم الفخذ تحت المدور (Subtrochanteric) مع نقل للمدور الكبير. هذا الإجراء يصحح كلاً من الزاوية بين عنق وجسم الفخذ (NSA) والزاوية الميكانيكية لعظم الفخذ القريب (MPFA) إلى الوضع الطبيعي. يتم تثبيت العظم بعد التصحيح عادةً بمثبت خارجي أو صفائح ومسامير.

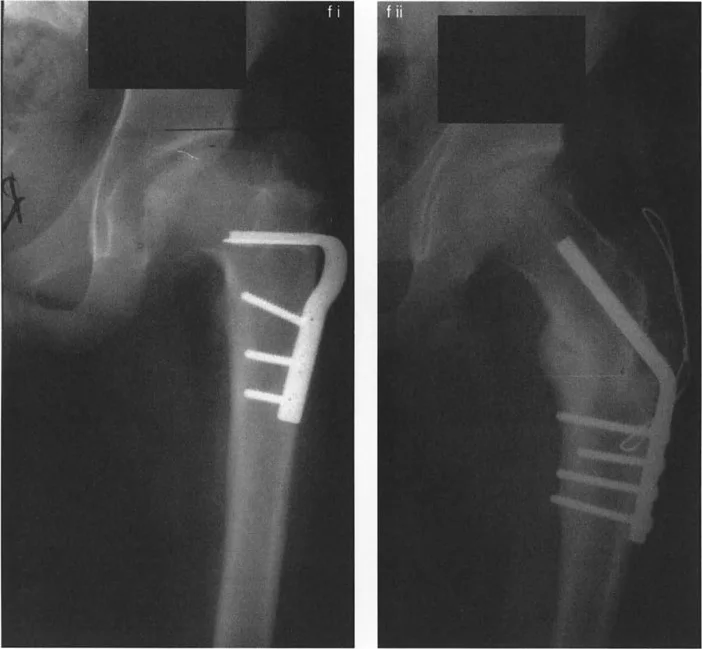
صور توضح حالة كسع الورك مع تضخم المدور الكبير قبل وبعد إجراء قطع عظم واغنر، حيث يتم تصحيح المحاذاة ونقل المدور الكبير.
* **طريقة مورشر (Morscher Osteotomy):** بديل لطريقة واغنر. تستعيد هذه الطريقة الزاوية بين عنق وجسم الفخذ عن طريق إجراء قطع عظم تحت المدور بالزاوية المطلوبة. يتم إطالة جسم الفخذ وتحريكه جانبيًا على طول ميل هذا القطع. يتم نقل المدور الكبير إلى الأسفل والجانب عن طريق إزالة أسطوانة عظمية من قاعدته ثم وضعها بين المدور وجسم الفخذ لملء الفراغ الجانبي. تصحح هذه الجراحة كلاً من الزاوية بين عنق وجسم الفخذ والزاوية الميكانيكية لعظم الفخذ القريب إلى الوضع الطبيعي. ومع ذلك، لا تغير هذه الطريقة اتجاه رأس الفخذ في التجويف الحقي، وإذا كان هذا التغيير مطلوبًا، تُفضل طريقة واغنر.
صور توضح حالة كسع الورك مع تضخم المدور الكبير بسبب مرض بيرثيز، وعلاجها باستخدام قطع عظم مورشر مع التثبيت الداخلي.
ب. قطع العظم الفاروسي (Varus Osteotomy)
- متى يستخدم: يُطبق في حالات فحج الورك (Coxa Valga)، حيث تكون الزاوية بين عنق وجسم الفخذ كبيرة جدًا، أو في حالات التهاب المفاصل التنكسي (الخشونة) لتحويل مناطق تحمل الوزن في المفصل، أو عندما يكون رأس الفخذ بيضاوي الشكل.
- الهدف: تقليل الزاوية بين عنق وجسم الفخذ، مما يزيد من ذراع الرافعة للعضلات المبعدة ويقلل الضغط على المفصل. قد يؤدي هذا إلى إزاحة المدور الكبير للأعلى، مما يستدعي إجراء نقل للمدور الكبير لتعويض هذا التأثير.
- التقنيات:
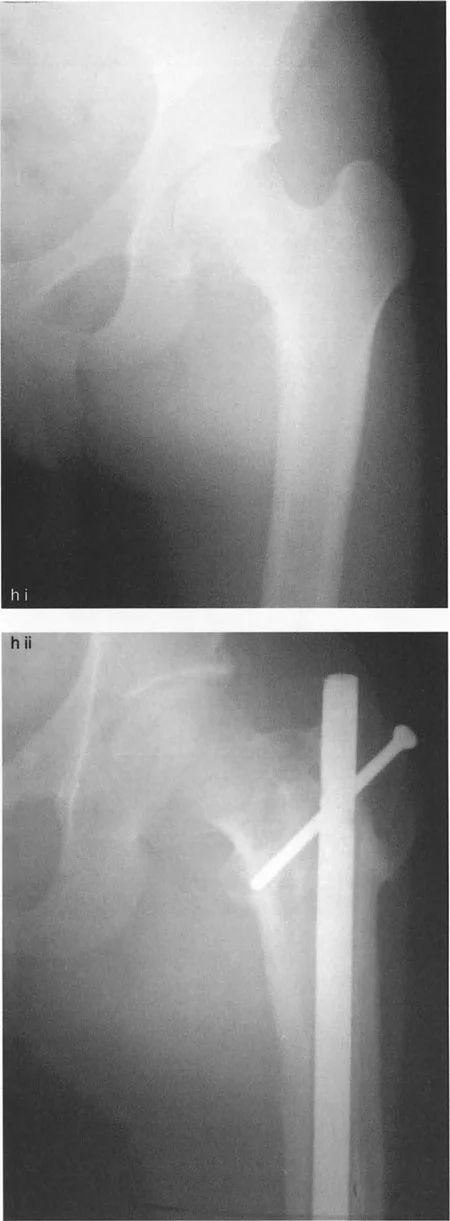
- قطع عظم نيشيو (Nishio Osteotomy): طورها نيشيو عام 1984. تتضمن قطعًا دائريًا (Dome Osteotomy) يقع وسطيًا للمدورين الكبير والصغير. يتم وضع مركز هذا القطع الدائري في مركز عنق الفخذ. يؤدي هذا إلى إزاحة المدور الكبير للأسفل والجانب، مما يعوض تأثير التقصير لقطع العظم الفاروسي ويحافظ على ذراع الرافعة للعضلات المبعدة أو يزيدها.
صورة توضيحية لقطع عظم نيشيو الدائري الذي يهدف إلى تقليل إزاحة المدور الكبير للأعلى.
2. نقل المدور الكبير (Greater Trochanteric Transfer)
يعتبر نقل المدور الكبير إجراءً جراحيًا حيويًا، غالبًا ما يتم إجراؤه بالتزامن مع قطع عظم الفخذ، أو كإجراء منفصل في حالات معينة.
- متى يستخدم:
- لتعويض قصر ذراع الرافعة: في قطع العظم الفاروسي، قد ينتقل المدور الكبير للأعلى، مما يضعف العضلات المبعدة. نقل المدور للأسفل والجانب يعيد ذراع الرافعة.
- في حالات تضخم المدور الكبير (Overgrown Trochanter): خاصة عندما يكون المدور الكبير بارزًا بشكل مفرط، مما يسبب احتكاكًا أو ألمًا.
- لتحسين وظيفة العضلات المبعدة: في حالات ضعف العضلات المبعدة أو مشية ترندلنبورغ.
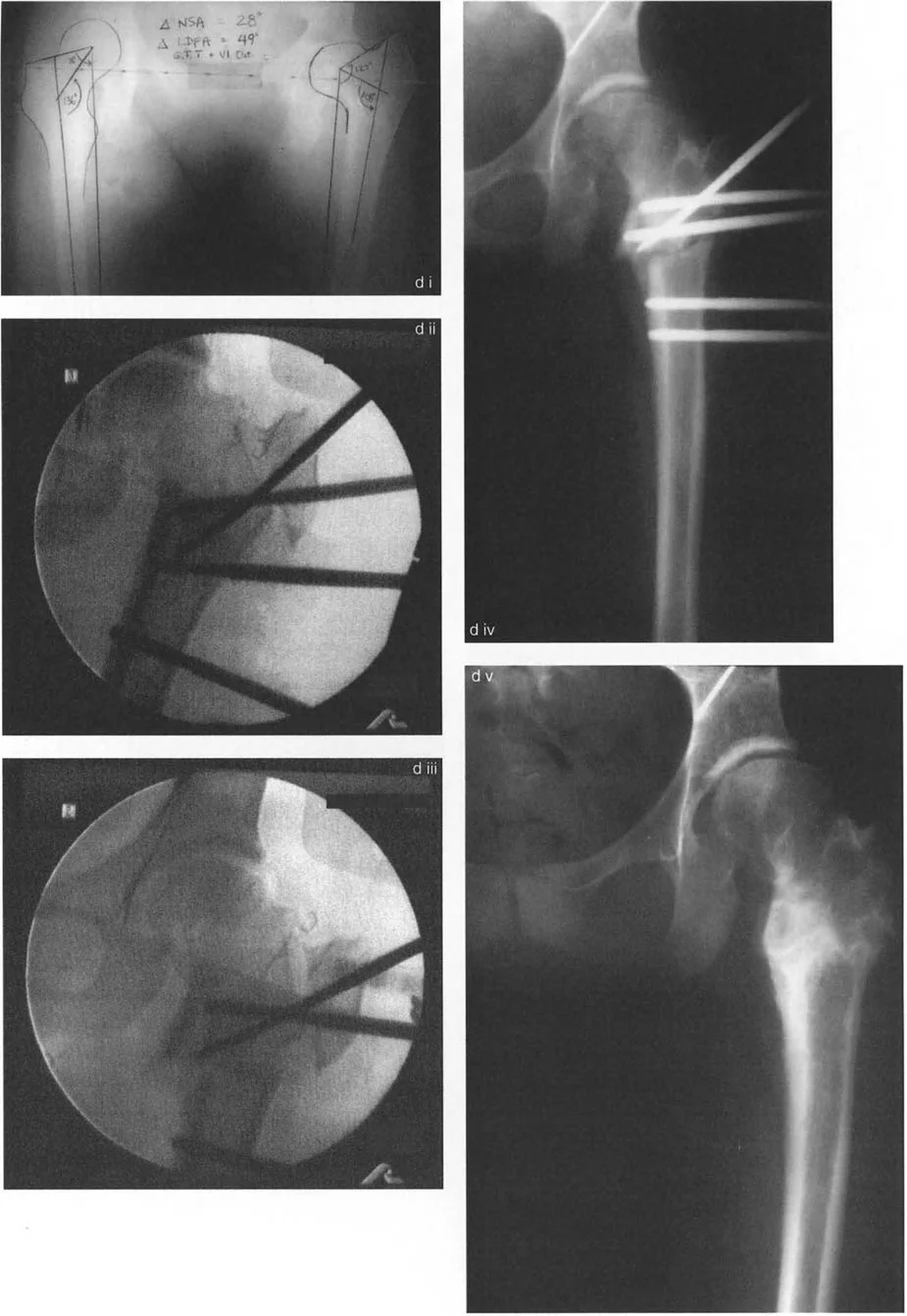
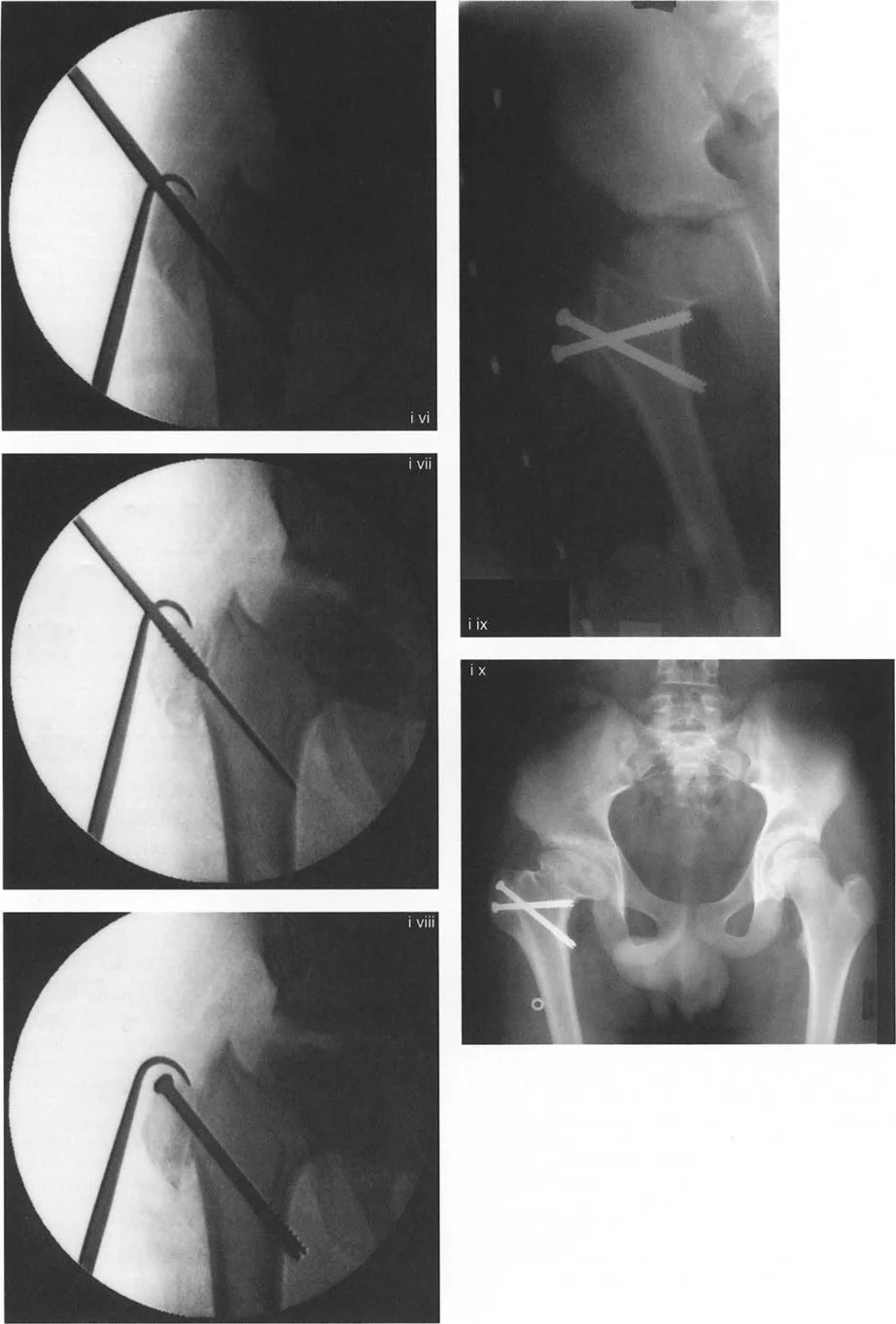
- كيف يتم الإجراء (نقل المدور الكبير بالمنظار):
- يتم إدخال سلك توجيه في المدور الكبير لتحديد مسار القطع.
- يتم إجراء قطع عظمي حول قاعدة المدور الكبير باستخدام أداة خاصة (Osteotome).
- يتم تحرير الأنسجة الرخوة والعضلات المرتبطة بالمدور الكبير باستخدام أدوات جراحية دقيقة.
- باستخدام خطاف عظمي، يتم سحب المدور الكبير إلى الوضع المطلوب (عادةً إلى الأسفل والجانب).
- يتم تثبيت المدور الكبير في مكانه الجديد باستخدام مسامير خاصة (Cannulated Screws).
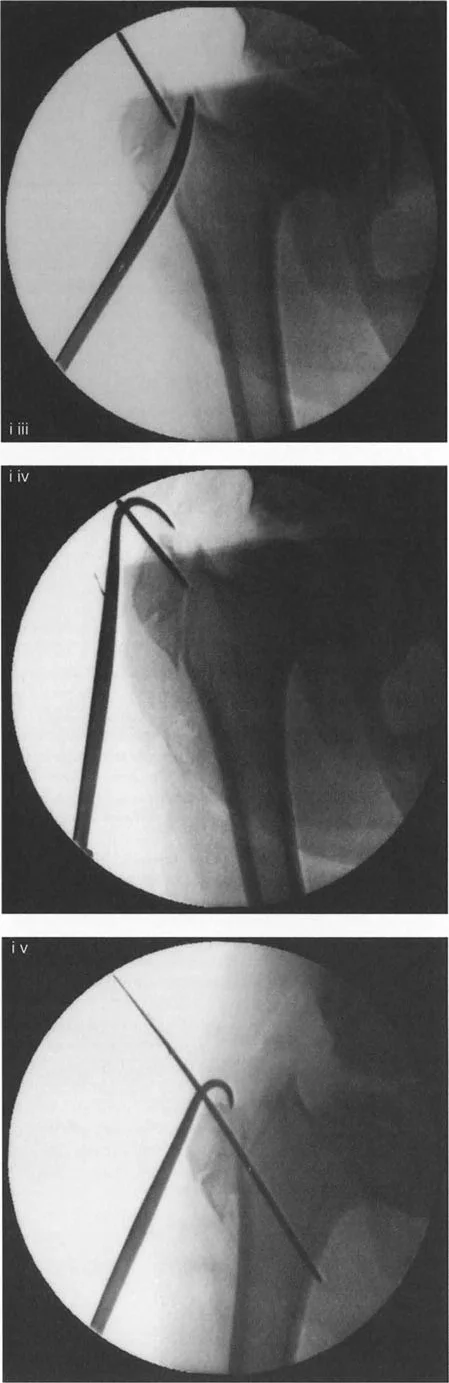
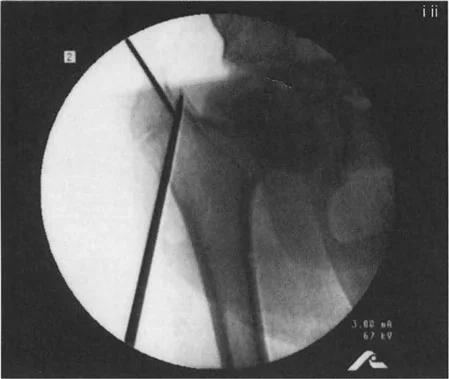
تسلسل صور بالأشعة السينية يوثق تقنية نقل المدور الكبير بالمنظار، من إدخال سلك التوجيه والقطع إلى التثبيت بالمسامير.
3. أمثلة سريرية وحالات خاصة
- الورك الفاروسي مع المدور الكبير المتضخم: في هذه الحالات، يكون التشوه ناتجًا جزئيًا عن عنق الفخذ وجزئيًا عن تضخم المدور. يتطلب التصحيح الجراحي عادةً قطع عظم فحجي (Valgus Osteotomy) مع نقل للمدور الكبير.
- تشوه فحجي مع دوران داخلي لعظم الفخذ القريب وخلع جزئي للورك: قد يتطلب هذا قطع عظم فاروسي مع إزاحة وسطية ونقل المدور الكبير للأسفل والجانب.
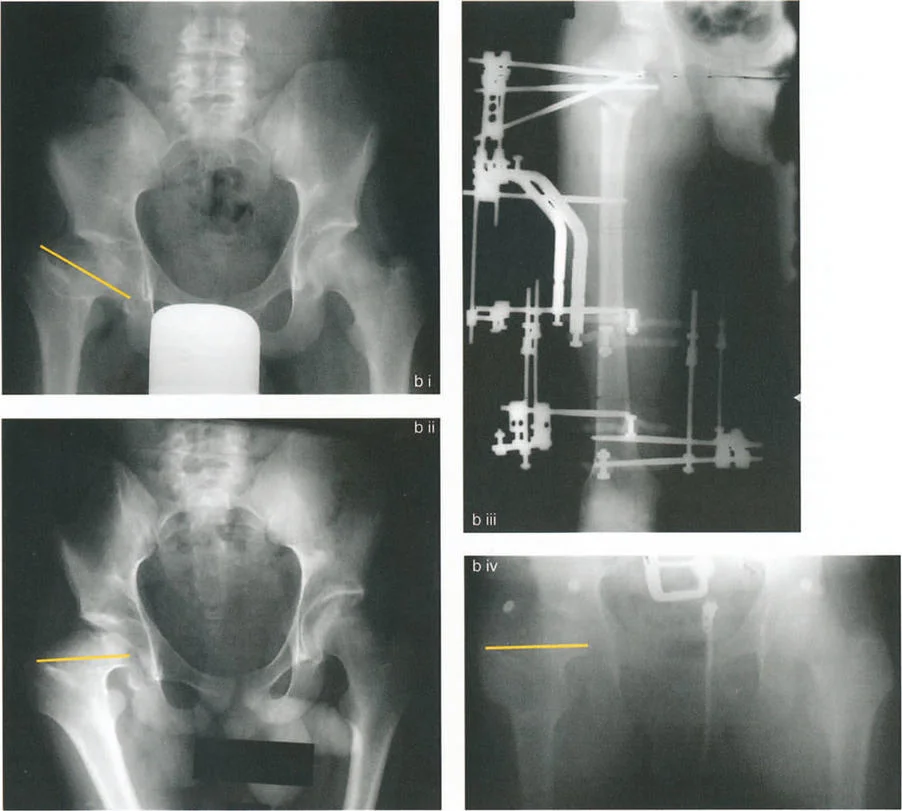
صور بالأشعة السينية لحالة فتاة تعاني من تشوه فحجي مع دوران داخلي وخلع جزئي، توضح التدخل الجراحي بقطع عظم فاروسي مع نقل المدور الكبير والتثبيت بمثبت خارجي، ثم النتيجة النهائية بعد التعافي.
- رأس الفخذ البيضاوي: في بعض حالات كسع الورك، قد يكون رأس الفخذ بيضاوي الشكل. يهدف قطع العظم الفحجي في هذه الحالات إلى جعل المحور الطويل للقطع البيضاوي أكثر أفقية لزيادة مساحة تحمل الوزن وتقليل الضغط على المفصل.
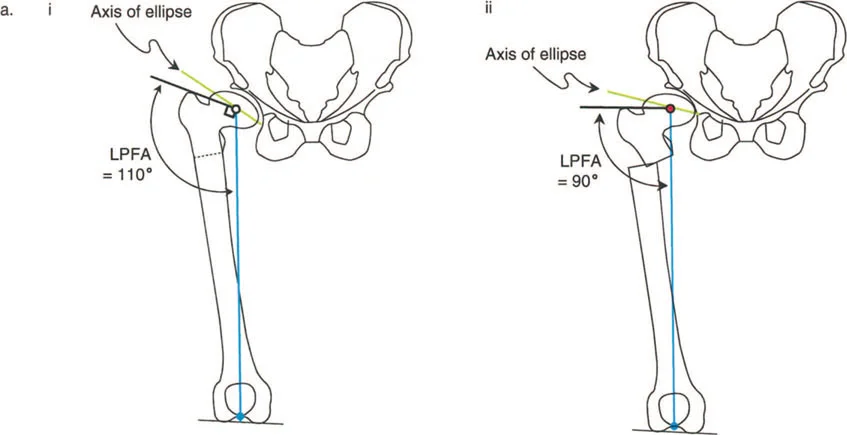
صور بالأشعة السينية لحالة كسع الورك مع رأس فخذ بيضاوي، توضح كيفية تصحيح اتجاه المحور البيضاوي بقطع عظم فحجي لتحسين توزيع الحمل.
يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية فائقة، مستخدمًا خبرته الواسعة والمعرفة العميقة بالتشريح والتقنيات الجراحية الحديثة لاختيار الإجراء الأنسب لكل مريض، وضمان أفضل النتائج الوظيفية والجمالية.
التعافي وإعادة التأهيل بعد جراحات الورك
تعتبر مرحلة التعافي وإعادة التأهيل جزءًا لا يتجزأ من نجاح جراحات تقويم مفصل الورك. يتطلب الأمر صبرًا والتزامًا من المريض لضمان استعادة كاملة للوظيفة وتقليل مخاطر المضاعفات. يضع الأستاذ الدكتور محمد هطيف وفريقه خطة تعافٍ شاملة ومخصصة لكل مريض.
الفترة الأولية بعد الجراحة (المستشفى)
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام الأدوية المسكنة لضمان راحة المريض وتشجيعه على البدء في الحركة المبكرة.
- التحرك المبكر: عادة ما يتم تشجيع المريض على البدء في تحريك مفصل الورك والمشي بمساعدة (باستخدام العكازات أو مشاية) بعد فترة قصيرة من الجراحة، وفقًا لتعليمات الجراح ونوع الجراحة.
- الفيزيoterapia (العلاج الطبيعي): يبدأ العلاج الطبيعي في المستشفى، حيث يتعلم المريض تمارين لطيفة لتقوية العضلات وتحسين نطاق الحركة.
- الخروج من المستشفى: بعد بضعة أيام، عندما يكون الألم تحت السيطرة ويتمكن المريض من التحرك بأمان، يمكنه العودة إلى المنزل.
مرحلة التعافي في المنزل وإعادة التأهيل
- الالتزام بتعليمات الطبيب: من الضروري اتباع جميع تعليمات الأستاذ الدكتور محمد هطيف بدقة بشأن تحمل الوزن، والتمارين، والعناية بالجرح.
- تحمل الوزن: قد يُطلب من المريض عدم تحميل وزن كامل على الساق المصابة لعدة أسابيع أو أشهر، اعتمادًا على نوع الجراحة وثبات التثبيت.
- العلاج الطبيعي المكثف: يستمر العلاج الطبيعي لعدة أشهر، ويركز على:
- استعادة نطاق الحركة: تمارين لتليين المفصل وزيادة مرونته.
- تقوية العضلات: تمارين لتقوية العضلات المبعدة والمقربة للورك، وكذلك عضلات الساق والجذع.
- تحسين التوازن والتنسيق: تمارين الوقوف والمشي.
- التدريب على المشي: استخدام العكازات أو العصا بشكل صحيح، ثم الانتقال تدريجيًا إلى المشي بدون مساعدة.
- العناية بالجرح: الحفاظ على نظافة وجفاف الجرح لمنع العدوى.
- مواعيد المتابعة: زيارات منتظمة للدكتور هطيف لمراقبة التقدم، وإجراء صور بالأشعة السينية لتقييم التئام العظم ومحاذاة المفصل.
- العودة للأنشطة: يتم العودة تدريجيًا إلى الأنشطة اليومية والرياضية بعد
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك