تيبس إبهام القدم: حلول متقدمة لآلام المفصل وتقنية Arthrosurface HemiCAP مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
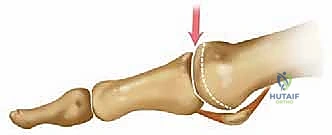
تيبس إبهام القدم (Hallux Rigidus) هو حالة مؤلمة تتمثل في تآكل غضروف مفصل إبهام القدم الكبير. يتضمن العلاج المتقدم تقنية Arthrosurface HemiCAP، وهي جراحة لاستبدال السطح المفصلي تهدف إلى تخفيف الألم والحفاظ على حركة المفصل، مما يوفر بديلاً فعالاً لدمج المفصل.
الخلاصة الطبية الشاملة: تيبس إبهام القدم (Hallux Rigidus) هو حالة تنكسية مؤلمة تتمثل في تآكل غضروف المفصل المشطي السلامي الأول (إبهام القدم الكبير). يؤدي هذا التآكل إلى ألم مبرح، تقييد في الحركة، وتكوّن نتوءات عظمية تعيق المشي والأنشطة اليومية. بينما كان "دمج المفصل" هو الحل الجراحي التقليدي، يبرز اليوم العلاج المتقدم بتقنية Arthrosurface HemiCAP كطفرة طبية هائلة. هذه الجراحة الدقيقة لاستبدال السطح المفصلي تهدف إلى تخفيف الألم بشكل جذري مع الحفاظ الكامل على ديناميكية وحركة المفصل. يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل وأستاذ جراحة العظام بجامعة صنعاء، المرجع الطبي الأول والوحيد في اليمن لتطبيق هذه التقنيات الدقيقة، مقدماً للمرضى أملاً جديداً للعودة إلى الحياة الطبيعية بدون ألم.
مقدمة: وداعًا لآلام إبهام القدم وتيبسه.. نحو حياة بلا قيود
هل تعاني من ألم مستمر وتيبس مزعج في مفصل إبهام قدمك الكبير؟ هل أصبحت الأنشطة اليومية البسيطة مثل المشي، صعود الدرج، أو حتى ارتداء الأحذية العادية تحديًا مؤلمًا يسرق منك متعة الحياة؟ إذا كانت إجابتك نعم، فأنت لست وحدك في هذه المعاناة. يُعرف هذا التيبس والألم طبياً باسم "تيبس إبهام القدم" أو "الفصال العظمي في مفصل إبهام القدم الكبير" (Hallux Rigidus). إنها حالة شائعة ومؤلمة للغاية تؤثر على الملايين حول العالم، وتعتبر من أكثر أسباب آلام القدم التي تدفع المرضى لزيارة عيادات العظام المتخصصة.
يمكن أن تتطور هذه الحالة تدريجيًا وبصمت شديد، بدءًا من ألم خفيف متقطع بعد مجهود طويل أو ارتداء حذاء ضيق، ثم تزداد حدة لتصبح ألماً مستمراً يحد من حركتك بشكل كبير، ويؤثر على طريقة مشيك (الميكانيكا الحيوية للمشي)، مما قد يؤدي لاحقاً إلى آلام تعويضية في الركبة والورك وأسفل الظهر نتيجة لاختلال توازن الجسم أثناء المشي لتجنب الضغط على الإصبع المؤلم.
في الماضي غير البعيد، كانت الخيارات العلاجية المتاحة أمام جراحي العظام محدودة وقاسية نوعاً ما. فبعد استنفاد العلاجات التحفظية (كالأدوية والأحذية الطبية)، كان الخيار الجراحي الأبرز والأكثر شيوعاً هو دمج المفصل (Arthrodesis) كحل نهائي. ورغم أن هذا الإجراء ينهي الألم بالفعل من خلال منع احتكاك العظام، إلا أنه يقضي على حركة المفصل تمامًا، مما يجبر المريض على تغيير نمط حياته إلى الأبد، ويمنع النساء من ارتداء الكعب العالي، ويقيد الرياضيين من ممارسة رياضات معينة تتطلب مرونة ودفعاً قوياً من القدم.
اليوم، وبفضل التقدم الطبي المذهل والتكنولوجيا الحيوية، تتوفر حلول مبتكرة تهدف إلى تخفيف الألم بشكل كامل مع الحفاظ على حركة المفصل ومرونته قدر الإمكان. إحدى هذه التقنيات الرائدة والثورية هي تقنية Arthrosurface HemiCAP لإعادة تسطيح مفصل إبهام القدم الكبير.
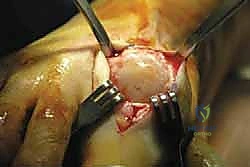
في هذا الدليل الطبي الشامل والموسع، سنغوص في أعماق فهم حالة تيبس إبهام القدم، بدءًا من أسبابه الجذرية وتشريحه المعقد، وصولًا إلى أحدث طرق التشخيص السريري والإشعاعي. سنركز بشكل مكثف وتفصيلي على تقنية Arthrosurface HemiCAP المبتكرة، والتي تُعد الخيار الذهبي للمرضى الذين يعانون من حالات متقدمة ويرغبون بشدة في تجنب دمج المفصل والحفاظ على أسلوب حياتهم النشط.
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل، والرائد في الجراحات الميكروسكوبية ومناظير المفاصل 4K، المرجعية الطبية الأولى والأكثر موثوقية في تطبيق هذه التقنيات المتقدمة في العاصمة صنعاء واليمن بأكمله. بفضل خبرته الواسعة التي تتجاوز العشرين عاماً، ومكانته الأكاديمية المرموقة كأستاذ في كلية الطب بجامعة صنعاء، يقدم الدكتور هطيف للمرضى أرقى مستويات الرعاية الطبية المبنية على الأمانة العلمية المطلقة، مستخدمًا أحدث التقنيات العالمية لضمان عودة مرضاه إلى حياتهم الطبيعية بأقل قدر من الألم وأقصى قدر من الحركة.
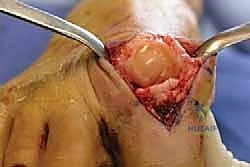
التشريح الدقيق: كيف يعمل مفصل إبهام القدم الكبير؟
لفهم طبيعة مرض تيبس إبهام القدم وكيفية علاجه، يجب علينا أولاً أن نفهم التشريح المعقد والهندسة الربانية الدقيقة لهذا المفصل الصغير في حجمه، والعظيم في وظيفته.
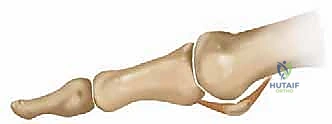
المفصل المعني هنا يُعرف طبياً باسم المفصل المشطي السلامي الأول (First Metatarsophalangeal Joint - 1st MTP). وهو النقطة التي تلتقي فيها العظمة الطويلة الأولى في القدم (مشط القدم) مع العظمة الأولى من إصبع القدم الكبير (السلامية الدانية).
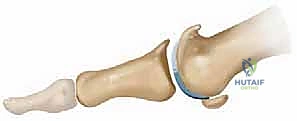
المكونات الأساسية للمفصل:
- الغضروف المفصلي (Articular Cartilage): تغطي نهايات العظام المكونة للمفصل طبقة ناعمة، ملساء، ولامعة من الغضروف الهياليني. وظيفة هذا الغضروف هي تقليل الاحتكاك بين العظام إلى الصفر تقريباً أثناء الحركة، وامتصاص الصدمات الناتجة عن المشي والركض.
- الكبسولة المفصلية والسائل الزليلي (Synovial Fluid): يحيط بالمفصل غلاف ليفي يُبطن بغشاء يفرز سائلاً لزجاً يُعرف بالسائل الزليلي، والذي يعمل كزيت تشحيم لتسهيل انزلاق الغضاريف.
- الأربطة والأوتار (Ligaments & Tendons): شبكة معقدة من الأنسجة الضامة التي تحافظ على استقرار المفصل وتوجه حركته، بالإضافة إلى الأوتار القوية التي تسحب الإصبع للأعلى (البسط) وللأسفل (الثني).
- العظام السمسمية (Sesamoid Bones): عظمتان صغيرتان تقعان أسفل مفصل إبهام القدم، تعملان كبكرات ميكانيكية لزيادة قوة الأوتار المثنية وامتصاص الضغط أثناء الوقوف.
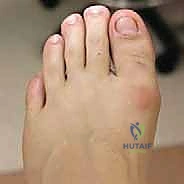
الأهمية الميكانيكية الحيوية (Biomechanics)
إبهام القدم الكبير ليس مجرد إصبع عادي؛ إنه نقطة الارتكاز الأساسية لجسم الإنسان أثناء الحركة. في كل خطوة تخطوها، يتحمل مفصل إبهام القدم قوة تعادل ضعف وزن جسمك. عندما تدفع قدمك عن الأرض للتقدم للأمام (مرحلة الدفع أو Toe-off)، يجب أن ينثني هذا المفصل للأعلى بزاوية تتراوح بين 60 إلى 75 درجة لضمان مشية طبيعية وسلسة. أي نقص في هذه الزاوية يؤدي إلى إجهاد هائل على المفاصل الأخرى.
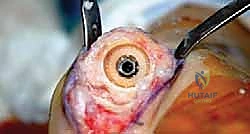
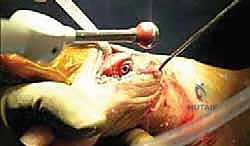
ما هو تيبس إبهام القدم (Hallux Rigidus)؟ علم الأمراض
تيبس إبهام القدم هو شكل من أشكال الفصال العظمي (Osteoarthritis)، وهو مرض تنكسي تقدمي. يبدأ المرض بتآكل تدريجي في الغضروف الأملس الذي يغطي نهايات العظام في مفصل (MTP) الأول.
مع تآكل هذا الغضروف الواقي، تبدأ العظام بالاحتكاك المباشر ببعضها البعض (عظم على عظم). هذا الاحتكاك العنيف والمستمر يؤدي إلى استجابة التهابية شديدة داخل المفصل. كرد فعل دفاعي لمحاولة تثبيت المفصل التالف، يقوم الجسم بترسيب الكالسيوم وبناء عظام جديدة حول حواف المفصل، وهي ما تُعرف بـ النتوءات العظمية (Osteophytes أو Bone Spurs).
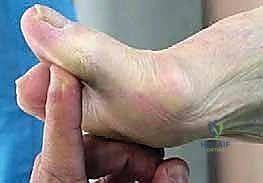
هذه النتوءات العظمية، والتي تظهر عادةً في الجزء العلوي (الظهري) من المفصل، تعمل ككتل ميكانيكية تصطدم ببعضها البعض عند محاولة ثني الإصبع للأعلى (أثناء المشي)، مما يسبب ألماً حاداً كطعنات السكين ويحد من نطاق الحركة بشكل كارثي، ومن هنا جاءت تسمية المرض بـ "تيبس" أو "تصلب" إبهام القدم.
مراحل تطور المرض (تصنيف كوفلين وشانك - Coughlin & Shurnas):
يعتمد الأستاذ الدكتور محمد هطيف في تشخيصه الدقيق على تصنيفات عالمية معتمدة لتحديد مرحلة المرض بدقة، مما يوجه خطة العلاج المناسبة:
* المرحلة 0: لا توجد أعراض سريرية واضحة، ولكن قد تظهر بداية تضيّق طفيف في المسافة المفصلية على الأشعة السينية.
* المرحلة 1: ألم خفيف وتيبس متقطع، خاصة عند أقصى درجات ثني الإصبع. تظهر نتوءات عظمية صغيرة جداً.
* المرحلة 2: ألم معتدل إلى شديد أثناء المشي. نطاق الحركة يقل بشكل ملحوظ. تظهر نتوءات عظمية واضحة وتضيّق في المسافة المفصلية.
* المرحلة 3: ألم شديد ومستمر، حتى أثناء الراحة. فقدان شبه كامل لحركة ثني الإصبع للأعلى. احتكاك عظمي واضح وتدمير كبير للغضروف.
* المرحلة 4: تيبس كامل للمفصل. ألم مبرح عند أي محاولة للحركة. المفصل يصبح مشوهاً ومتضخماً بشكل واضح.
الأسباب وعوامل الخطر: لماذا يحدث تيبس إبهام القدم؟
لا يوجد سبب واحد محدد يؤدي إلى الإصابة بتيبس إبهام القدم، بل هو غالباً نتيجة تفاعل معقد بين عدة عوامل تشريحية وميكانيكية وبيئية. من خلال خبرته الطويلة في تشخيص آلاف الحالات في اليمن، يحدد الأستاذ الدكتور محمد هطيف العوامل الرئيسية التالية:
- العيوب الميكانيكية الحيوية والتشريحية: هذا هو السبب الأكثر شيوعاً. الأشخاص الذين لديهم قدم مسطحة (Flat Feet)، أو أقواس قدم عالية جداً، أو كب مفرط (Overpronation - ميلان القدم للداخل أثناء المشي) يضعون ضغطاً غير طبيعي ومستمر على مفصل إبهام القدم، مما يسرع من تآكل الغضروف.
- الإصابات والرضوض (Trauma): التعرض لإصابة مباشرة في مفصل إبهام القدم، مثل سقوط جسم ثقيل عليه، أو التواء شديد (مثل إصابة "إصبع العشب" أو Turf Toe الشائعة بين الرياضيين)، يمكن أن يتسبب في تلف مبكر للغضروف يؤدي لاحقاً لظهور التيبس.
- العوامل الوراثية والجينية: تلعب الوراثة دوراً كبيراً. إذا كان أحد والديك يعاني من تيبس إبهام القدم، فأنت أكثر عرضة للإصابة به بسبب وراثة شكل القدم أو نوعية الغضاريف.
- طول مشط القدم الأول: الأشخاص الذين لديهم عظمة مشط أولى طويلة بشكل غير طبيعي (Elevatus أو Long First Metatarsal) يعانون من ضغط متزايد على المفصل أثناء المشي.
- الأمراض الروماتيزمية: أمراض مثل التهاب المفاصل الروماتويدي أو النقرس تسبب التهابات مزمنة تدمر غضاريف المفاصل، بما فيها مفصل الإبهام.
- الأحذية غير الصحية: ارتداء الأحذية الضيقة من الأمام، أو الأحذية ذات الكعب العالي التي تنقل وزن الجسم بالكامل إلى مقدمة القدم، تزيد من الضغط والاحتكاك داخل المفصل.
الأعراض السريرية: متى يجب عليك زيارة الطبيب؟
يبدأ تيبس إبهام القدم عادةً بأعراض خفيفة قد يتجاهلها المريض، ولكنها تتفاقم بمرور الوقت. يؤكد الأستاذ الدكتور محمد هطيف على أهمية التشخيص المبكر، حيث أن التدخل في المراحل الأولى يحقق نتائج أفضل بكثير. تشمل الأعراض:
- الألم: ألم عميق ومزعج في قاعدة إبهام القدم. يزداد الألم سوءاً أثناء المشي، الجري، أو صعود الدرج. قد يتحول الألم لاحقاً إلى ألم مستمر حتى وقت الراحة أو أثناء الليل.
- التيبس ومحدودية الحركة: صعوبة متزايدة في ثني إبهام القدم للأعلى أو للأسفل. تشعر وكأن المفصل "مغلق" أو متصلب.
- التورم والالتهاب: احمرار وتورم حول المفصل، خاصة بعد النشاط البدني أو انتعال حذاء ضيق.
- بروز عظمي (نتوء): ظهور كتلة أو نتوء عظمي صلب في الجزء العلوي من المفصل. هذا النتوء يسبب ألماً عند احتكاكه بالحذاء.
- تغير في طريقة المشي: لتجنب الألم، يبدأ المريض دون وعي في المشي على الحافة الخارجية للقدم، مما يؤدي إلى آلام ثانوية في الكاحل، الركبة، والورك.
- صعوبة ارتداء الأحذية: يصبح من المستحيل تقريباً ارتداء الأحذية ذات الكعب العالي أو الأحذية ذات المقدمة الصلبة.
التشخيص الدقيق: منهجية الأستاذ الدكتور محمد هطيف
التشخيص الدقيق هو حجر الزاوية في نجاح أي خطة علاجية. في عيادته بصنعاء، يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً تشخيصياً صارماً وشاملاً يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي.
1. الفحص السريري (Clinical Examination)
يبدأ الدكتور هطيف بالاستماع بعناية للتاريخ الطبي للمريض، متى بدأ الألم، وما هي العوامل التي تزيده أو تخففه. ثم يقوم بفحص القدم بدقة:
* تقييم نطاق الحركة (Range of Motion) النشط والسلبي لمفصل الإبهام.
* تحديد مواقع الألم بدقة (Palpation).
* فحص وجود أي تشوهات مصاحبة أو نتوءات عظمية.
* تقييم طريقة مشي المريض (Gait Analysis) لاكتشاف أي اختلالات ميكانيكية.
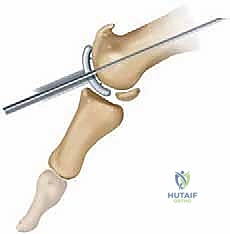
2. التصوير الإشعاعي (Radiological Imaging)
لتأكيد التشخيص وتحديد مرحلة المرض بدقة، يعتمد الدكتور هطيف على:
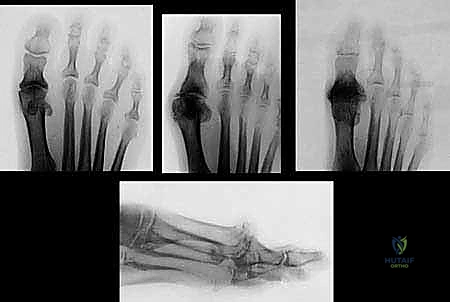
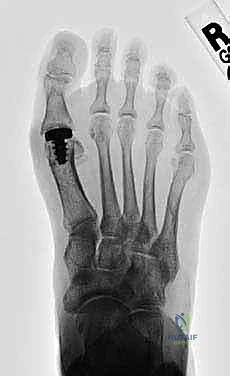
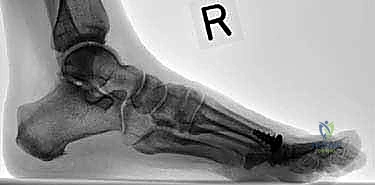
* الأشعة السينية (X-Rays): يتم التقاطها والوقوف لتحمل الوزن. تظهر الأشعة تضيّق المسافة المفصلية (دليل على تآكل الغضروف)، وجود النتوءات العظمية (Osteophytes)، وتصلب العظم تحت الغضروف (Subchondral Sclerosis).
* التصوير بالرنين المغناطيسي (MRI): في بعض الحالات المبكرة جداً أو المعقدة، قد يُطلب الرنين المغناطيسي لتقييم حالة الغضروف بدقة متناهية، واكتشاف أي أكياس عظمية مخفية أو إصابات في الأربطة والأوتار المحيطة.
* الأشعة المقطعية (CT Scan): تستخدم أحياناً للتخطيط الجراحي الدقيق، خاصة قبل عمليات زراعة المفاصل المتقدمة.
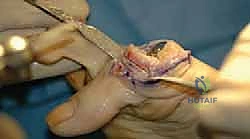
الخيارات العلاجية: من التحفظي إلى الجراحي
يؤمن الأستاذ الدكتور محمد هطيف بمبدأ التدرج في العلاج، مبتدئاً بالخيارات التحفظية الأقل تدخلاً، ولا يلجأ للجراحة إلا عندما تفشل هذه الخيارات في توفير راحة كافية للمريض وتحسين جودة حياته.
أولاً: العلاجات التحفظية (غير الجراحية)
تكون هذه العلاجات فعالة بشكل خاص في المرحلتين 0 و 1 من المرض، وتهدف إلى تخفيف الألم وتقليل الالتهاب، ولكنها لا تعالج تآكل الغضروف بحد ذاته ولا تعيده لحالته الطبيعية.
- تعديل الأحذية: ارتداء أحذية ذات مقدمة واسعة (Toe Box) لتقليل الضغط على النتوءات العظمية. كما يُنصح بالأحذية ذات النعل الصلب أو الهزاز (Rocker-bottom shoes) التي تقلل من الحاجة لثني المفصل أثناء المشي.
- الأجهزة التقويمية (Orthotics): استخدام نعال طبية مخصصة داخل الحذاء لدعم قوس القدم وتصحيح أي اختلالات ميكانيكية حيوية تقلل الضغط عن مفصل الإبهام.
- الأدوية ومضادات الالتهاب: استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين أو الديكلوفيناك لتخفيف الألم وتورم الأنسجة المحيطة.
- العلاج الطبيعي (Physiotherapy): تمارين محددة للحفاظ على مرونة المفصل وتقوية العضلات المحيطة به، بالإضافة إلى استخدام الموجات فوق الصوتية أو العلاج بالليزر البارد لتقليل الالتهاب.
- الحقن الموضعية:
- حقن الكورتيزون: توفر راحة سريعة ومؤقتة من الالتهاب الشديد، ولكن لا يُنصح بتكرارها كثيراً لأنها قد تسرع من تلف الغضروف المتبقي.
- حقن البلازما الغنية بالصفائح الدموية (PRP): تقنية حديثة تعتمد على حقن عوامل النمو المستخلصة من دم المريض نفسه لتحفيز التئام الأنسجة وتقليل الالتهاب بشكل طبيعي.
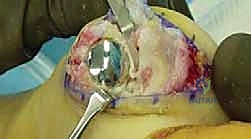
ثانياً: التدخلات الجراحية (تطور الحلول)
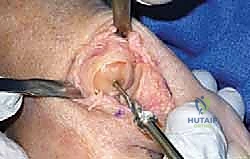
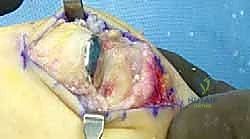
عندما يصبح الألم معيقاً للحياة اليومية وتفشل العلاجات التحفظية، يصبح التدخل الجراحي ضرورة حتمية. تطورت الخيارات الجراحية بشكل كبير عبر العقود الماضية. يختار الأستاذ الدكتور محمد هطيف الإجراء الأنسب بناءً على عمر المريض، مستوى نشاطه، ومرحلة المرض.
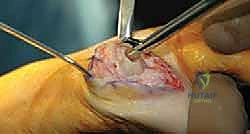
1. استئصال النتوءات العظمية (Cheilectomy)
- لمن تصلح؟ للحالات المبكرة إلى المتوسطة (المراحل 1 و 2).
- الإجراء: يتم من خلالها إزالة النتوءات العظمية (Bone Spurs) من الجزء العلوي للمفصل، مع إزالة جزء صغير من العظم المشطي لتوفير مساحة أكبر للحركة.
- المميزات: تحافظ على المفصل الطبيعي، وتزيد من نطاق الحركة المفقود.
- العيوب: لا تعالج تآكل الغضروف الموجود، وقد يعود الألم مع تقدم المرض بمرور الزمن.
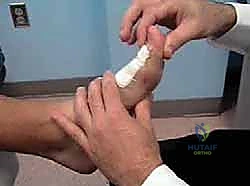
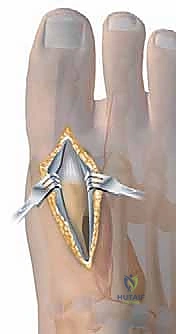
2. دمج المفصل (Arthrodesis) - المعيار الذهبي التقليدي
- لمن تصلح؟ للحالات المتقدمة والشديدة (المراحل 3 و 4)، خاصة للمرضى الأكبر سناً أو الأقل نشاطاً.
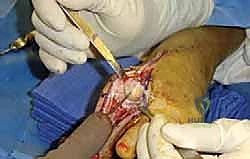
- الإجراء: يتم إزالة الغضروف التالف بالكامل، ثم يتم تثبيت العظمتين المكونتين للمفصل معاً باستخدام براغي أو شرائح معدنية حتى تلتحم العظمتان وتصبحان عظمة واحدة صلبة.
- المميزات: تقضي على الألم بشكل نهائي ومضمون، وتوفر استقراراً ممتازاً للقدم.
- العيوب: تقضي على حركة المفصل تماماً (صفر درجة من الحركة). تمنع ارتداء الكعب العالي، وتجعل الركض أو ممارسة بعض الرياضات صعباً. كما قد تزيد الضغط على المفاصل المجاورة بمرور الوقت.
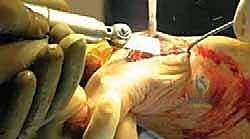
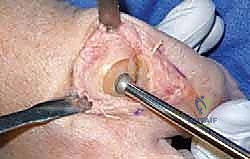
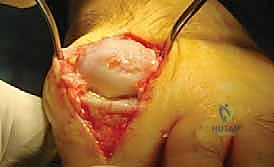
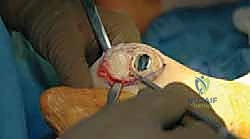
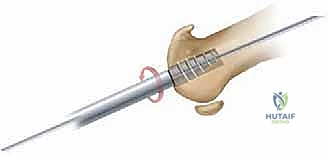
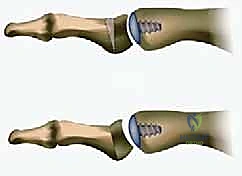
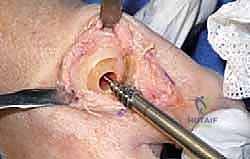
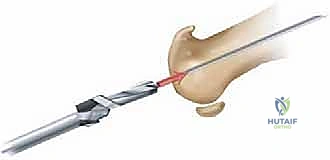
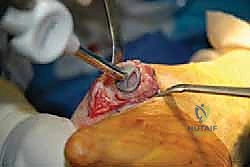
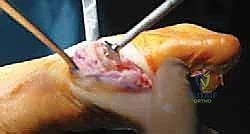
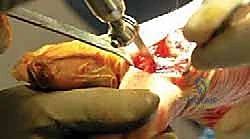
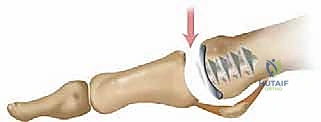
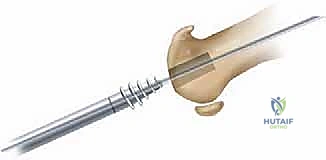
3. استبدال المفصل / إعادة التسطيح (Arthroplasty) - الحل المتقدم
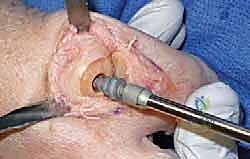
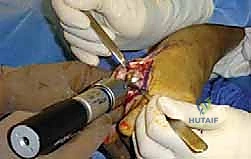
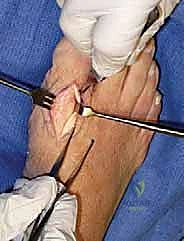
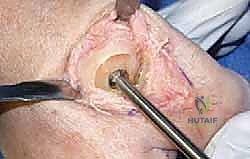
هنا تبرز التكنولوجيا الطبية الحديثة. بدلاً من دمج المفصل وإلغاء حركته، يتم استبدال الجزء التالف من السطح المفصلي بزرعة صناعية متطورة. واليوم، تُعد تقنية Arthrosurface HemiCAP هي درة التاج في هذا المجال، وهي التقنية التي يتميز بها الأستاذ الدكتور محمد هطيف في اليمن.
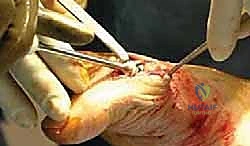
جدول مقارنة: دمج المفصل مقابل تقنية Arthrosurface HemiCAP
| وجه المقارنة | دمج المفصل (Arthrodesis) | تقنية HemiCAP (إعادة التسطيح) |
|---|---|---|
| الهدف الأساسي | القضاء التام على الألم عبر إلغاء الحركة | تخفيف الألم مع الحفاظ على الحركة |
| نطاق الحركة بعد الجراحة | معدوم (المفصل ثابت تماماً) | ممتاز (يقترب من |



آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
