إجابة سريعة (الخلاصة): تمزق وتر أخيل هو إصابة شائعة تصيب الوتر الكبير في مؤخرة الساق. يتم علاجه إما بتحفظ عبر التثبيت والعلاج الطبيعي، أو جراحيًا لإعادة ربط الوتر، وغالبًا ما يتم ذلك بتقنيات حديثة بأقل تدخل جراحي لضمان تعافٍ أسرع ونتائج أفضل.
تمزق وتر أخيل: استعادة الحركة والثقة مع خبرة الأستاذ الدكتور محمد هطيف
يُعد وتر أخيل، أو الوتر العقبي، واحدًا من أقوى وأهم الأوتار في جسم الإنسان، فهو يلعب دورًا حيويًا في كل حركة نقوم بها تقريبًا، من المشي والجري إلى القفز والوقوف على أطراف الأصابع. ولكن مثل أي هيكل معقد، فإنه عرضة للإصابات، وأحد أكثرها شيوعًا وإيلامًا هو تمزق وتر أخيل. إذا كنت تقرأ هذا، فربما تكون قد مررت بتجربة تمزق هذا الوتر، أو تعرف شخصًا يعاني منها، أو تبحث عن فهم أعمق لهذه الحالة.
ندرك تمامًا في مركزنا بقيادة الأستاذ الدكتور محمد هطيف، البروفيسور وخبير جراحة العظام المرموق في صنعاء واليمن والخليج، القلق والألم الذي قد يسببه تمزق وتر أخيل. هدفنا هو أن نقدم لك دليلاً شاملاً ومطمئنًا، يضيء لك الطريق نحو الشفاء التام واستعادة كامل قدرتك على الحركة. ستجد هنا كل ما تحتاج لمعرفته، بدءًا من فهم الوتر وأهميته، مرورًا بأسباب التمزق وأعراضه، وصولاً إلى أحدث خيارات العلاج الجراحي وغير الجراحي، وخطوات التعافي وإعادة التأهيل. نؤمن بأن المعرفة هي مفتاح اتخاذ القرارات الصحيحة، وبأن خبرة الأستاذ الدكتور محمد هطيف وفريقه ستكون ركيزتك الأساسية في رحلة علاجك.
ما هو وتر أخيل ولماذا هو مهم جدًا؟
وتر أخيل هو حبل سميك وقوي من النسيج الضام يربط عضلات ربلة الساق (الساق الخلفية) بعظم الكعب. تخيلوا أنفسكم كبطل يوناني أسطوري، وقوتكم تكمن في قدرة هذا الوتر على تحمل الضغوط الهائلة أثناء الحركة. إنه الميكانزم الرئيسي الذي يسمح لنا بدفع القدم عن الأرض، وهو ما يجعل المشي والجري والقفز ممكنًا. بدون وتر أخيل سليم، تصبح أبسط الحركات اليومية تحديًا مستحيلاً.
عادةً ما يحدث تمزق وتر أخيل في المنطقة الواقعة بين 2 إلى 6 سم فوق نقطة اتصاله بعظم الكعب. هذه المنطقة تعتبر نقطة ضعف نسبيًا في الوتر من حيث التروية الدموية، مما يجعلها أكثر عرضة للتمزق. هذه الإصابة شائعة بشكل خاص بين الرياضيين رفيعي الأداء، وكذلك بين "محاربي عطلة نهاية الأسبوع" – أي الأشخاص الذين يمارسون النشاط البدني المكثف بشكل متقطع وغير منتظم. الإحصائيات تشير إلى أن الرجال في الفئة العمرية بين 30 و50 عامًا هم الأكثر عرضة لهذه الإصابة، على الرغم من أنها قد تصيب أي شخص في أي عمر.
مع الأستاذ الدكتور محمد هطيف، أنت لست وحدك في مواجهة هذه الإصابة. سنرشدك خطوة بخطوة نحو فهم أفضل لوترك، وكيفية التعامل مع إصابته، وكيفية استعادة قوتك وثقتك.
تشريح وتر أخيل: فهم عميق لرحلة الشفاء
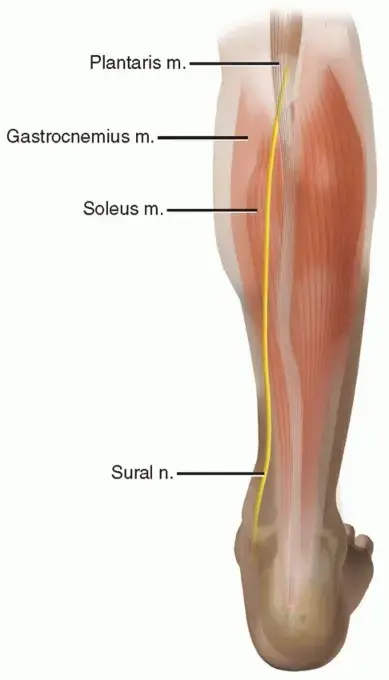
لفهم كيفية حدوث تمزق وتر أخيل وكيفية علاجه، من الضروري أن نلقي نظرة مبسطة على تشريحه. لا تقلق، لن نستخدم مصطلحات معقدة، بل سنوضح الأمور بطريقة تجعلك تستوعب هذا الجزء الهام من جسمك.
يتكون وتر أخيل من اندماج ثلاثة عضلات قوية في الجزء الخلفي من الساق:
1.
العضلة التوأمية (Gastrocnemius):
هذه هي العضلة الأكبر والأكثر سطحية التي نراها بوضوح في "ربلة الساق". تمتد من خلف الركبة إلى منتصف الساق.
2.
العضلة النعلية (Soleus):
تقع تحت العضلة التوأمية، وهي عضلة مسطحة أوسع تمتد من منتصف الساق.
3.
العضلة الأخمصية (Plantaris):
وهي عضلة صغيرة ورفيعة تقع داخل الساق، بالقرب من وتر أخيل. البعض يعتبرها عضلة "بدائية" وقد لا تكون موجودة لدى الجميع، ولكن وترها يمتد بشكل منفصل قليلاً عن وتر أخيل.
تتحد الأجزاء الوترية من العضلة التوأمية والعضلة النعلية لتشكل وتر أخيل العظيم. يبدأ وتر العضلة النعلية كحزمة في الجزء العلوي من سطحها الخلفي، بينما يظهر وتر العضلة التوأمية من الحافة السفلية لبطني العضلتين. يتراوح طول الجزء الوترى المتكون من العضلة التوأمية والعضلة النعلية بين 11 إلى 26 سم و 3 إلى 11 سم على التوالي.
عند النظر إلى وتر أخيل من الأعلى إلى الأسفل، يصبح أرق تدريجياً في أبعاده الأمامية والخلفية، خاصة من 4 سم فوق عظم الكعب حتى نقطة اتصاله به. هذا التضيق يجعله أكثر عرضة للتمزق في تلك المنطقة.
مكونات الوتر وقوته:
يتكون 95% من كولاجين الوتر من الكولاجين من النوع الأول، وهو نوع قوي جدًا من البروتين يوفر المتانة ومقاومة الشد. نسبة صغيرة فقط من الوتر مرنة، وهذا ما يمنحه بعض القدرة على التمدد والعودة إلى شكله الأصلي. يشكل الكولاجين حوالي 70% من الوزن الجاف للوتر، مما يؤكد على دوره الأساسي في قوته.
التروية الدموية: نقطة ضعف حيوية:
تتلقى وتر أخيل إمدادها الدموي من ثلاثة مصادر رئيسية: المنطقة التي تلتقي فيها العضلات بالوتر، ونقطة اتصاله بالعظم، بالإضافة إلى العديد من الأوعية الدموية الدقيقة التي تغذيه عبر غشاء يسمى "الباراتينون" (paratenon).
ومع ذلك، فإن الوتر يعتبر الأكثر ضعفًا من حيث التروية الدموية في منتصفه تقريبًا، وبالتحديد في المنطقة الواقعة بين 2 إلى 6 سم فوق نقطة اتصاله بعظم الكعب. في هذه المنطقة، تتناقص الأوعية الدموية بشكل ملحوظ، مما يقلل من قدرته على الشفاء الذاتي ويجعله أكثر عرضة للتمزق عند تعرضه لضغوط مفاجئة أو مفرطة. هذا الفهم التشريحي الدقيق هو ما يوجه الأستاذ الدكتور محمد هطيف في تحديد أفضل استراتيجيات العلاج، سواء كانت جراحية أو غير جراحية.
الأسباب والأعراض: كيف يحدث تمزق وتر أخيل وكيف نعرفه؟
تمزق وتر أخيل ليس مجرد حادث عرضي؛ غالبًا ما يكون نتيجة لمجموعة من العوامل التي تضع ضغطًا هائلاً على الوتر. فهم هذه الأسباب وكيفية التعرف على الأعراض مبكرًا يمكن أن يحدث فرقًا كبيرًا في رحلة التعافي.
أسباب تمزق وتر أخيل:
التمزق يحدث عادة نتيجة لجهد مفاجئ أو قوة مفرطة تزيد عن قدرة الوتر على التحمل. تشمل الأسباب الشائعة ما يلي:
-
الأنشطة الرياضية التي تتطلب اندفاعًا وتوقفًا مفاجئًا:
- رياضات الكرة: كرة القدم، كرة السلة، التنس، الريشة الطائرة. تتطلب هذه الرياضات حركات مفاجئة مثل القفز، الركض السريع، وتغيير الاتجاهات بشكل حاد، مما يضع ضغطًا هائلاً على وتر أخيل.
- الجري والقفز: خاصة عند زيادة شدة التمرين أو المسافة فجأة دون تدريب كافٍ.
- "محاربو عطلة نهاية الأسبوع": هؤلاء هم الأفراد الذين يمارسون النشاط البدني بشكل متقطع أو بعد فترة طويلة من الخمول. أجسادهم ليست مستعدة للجهد المفاجئ، مما يجعل أوتارهم أكثر عرضة للتمزق.
-
العمر والجنس:
- العمر: الأكثر شيوعًا بين الرجال الذين تتراوح أعمارهم بين 30 و 50 عامًا. مع التقدم في العمر، تفقد الأوتار بعض مرونتها وتصبح أكثر عرضة للإصابة.
- الجنس: الرجال أكثر عرضة للإصابة من النساء.
-
الأدوية:
- المضادات الحيوية الفلوروكينولونات (Fluoroquinolones): مثل السيبروفلوكساسين والليفوفلوكساسين، يمكن أن تزيد من خطر تمزق الأوتار، بما في ذلك وتر أخيل.
- حقن الستيرويدات في الوتر: يمكن أن تضعف الوتر وتزيد من خطر التمزق، لذا يجب استخدامها بحذر شديد.
-
الحالات الطبية:
- التهاب الأوتار السابق (Tendinitis): وتر أخيل الملتهب أو المتضرر يكون أضعف وأكثر عرضة للتمزق الكامل.
- السمنة: زيادة الوزن تضع حملاً إضافيًا على الأوتار.
- أمراض معينة: مثل النقرس والتهاب المفاصل الروماتويدي قد تزيد من خطر ضعف الأوتار.
- الأحذية غير المناسبة أو ضعف التكييف البدني: عدم الإحماء الكافي قبل التمرين، أو استخدام أحذية لا توفر الدعم الكافي، يمكن أن يساهم في الإصابة.
أعراض تمزق وتر أخيل: كيف تعرف أنك مصاب؟
أعراض تمزق وتر أخيل عادة ما تكون واضحة ومفاجئة. قد لا تحتاج إلى أن تكون طبيبًا لتشعر بشيء غير طبيعي على الإطلاق:
- صوت فرقعة مفاجئ: العديد من المرضى يصفون شعورهم أو سماعهم لـ "فرقعة" أو "طقطقة" عالية في كاحلهم أو ربلة الساق، وكأن أحدهم ضربهم بحجر أو عصا. هذا الصوت هو عادةً لحظة التمزق.
- ألم حاد ومفاجئ: يتبع صوت الفرقعة ألم حاد ومفاجئ في الجزء الخلفي من الكاحل أو أسفل الساق. قد يكون الألم شديدًا لدرجة أنه يجعلك تسقط أرضًا.
- تورم وكدمات: المنطقة المصابة عادة ما تتورم بسرعة وقد تظهر عليها كدمات في غضون ساعات قليلة.
- صعوبة في المشي أو عدم القدرة على ذلك: ستجد صعوبة بالغة في المشي بشكل طبيعي، وقد تشعر بأنك "تعرج" بشكل كبير.
- عدم القدرة على الوقوف على أطراف الأصابع: هذه علامة مميزة. نظرًا لأن وتر أخيل هو المسؤول عن هذه الحركة، فإن تمزقه يجعل الوقوف على رؤوس الأصابع أمرًا مستحيلاً أو مؤلمًا للغاية.
- شعور "بالفراغ" أو "الفجوة": قد يشعر البعض بفجوة أو انخفاض في المنطقة الخلفية من الساق، حيث كان الوتر سليمًا في السابق.
- ضعف في دفع القدم: ستجد أنك لا تستطيع دفع قدمك لأسفل بقوة كما كنت تفعل سابقًا.
متى يجب استشارة الأستاذ الدكتور محمد هطيف؟
إذا واجهت أيًا من هذه الأعراض، خاصة صوت الفرقعة والألم الشديد وعدم القدرة على المشي بشكل طبيعي، فمن الضروري طلب العناية الطبية الفورية. التشخيص المبكر والعلاج المناسب أمران حاسمان لضمان أفضل النتائج والعودة الكاملة إلى النشاط. الأستاذ الدكتور محمد هطيف بخبرته الواسعة يمكنه تشخيص حالتك بدقة واقتراح خطة العلاج الأنسب لك.
خيارات العلاج لتمزق وتر أخيل: بين الجراحة والتحفظ
عندما يتم تشخيص تمزق وتر أخيل، سيعمل الأستاذ الدكتور محمد هطيف على تقييم حالتك بعناية لتحديد أفضل مسار للعلاج. هناك خياران رئيسيان: العلاج غير الجراحي (التحفظي) والعلاج الجراحي. يعتمد الاختيار على عدة عوامل، منها عمر المريض، مستوى نشاطه، شدة التمزق، وتاريخه الطبي.
1. العلاج غير الجراحي (التحفظي)
هذا الخيار عادة ما يُفضل للمرضى الأكبر سنًا، أو الذين لديهم مستوى نشاط بدني منخفض، أو أولئك الذين يعانون من حالات صحية تزيد من مخاطر الجراحة (مثل مرض السكري أو أمراض القلب والأوعية الدموية)، أو الذين يعانون من تمزق جزئي.
خطوات العلاج غير الجراحي:
*
التثبيت (Immobilization):
يتم وضع جبيرة أو حذاء طبي خاص (Walking Boot) على القدم والكاحل لعدة أسابيع (عادة من 6 إلى 12 أسبوعًا). يتم ضبط زاوية القدم تدريجيًا لتقريب طرفي الوتر الممزق والسماح له بالالتئام.
*
الراحة (Rest):
تجنب تحميل الوزن على القدم المصابة قدر الإمكان خلال الفترة الأولية.
*
الثلج (Ice):
تطبيق كمادات الثلج للمساعدة في تقليل التورم والألم.
*
الضغط (Compression):
استخدام ضمادات ضاغطة لدعم الكاحل وتقليل التورم.
*
الرفع (Elevation):
رفع القدم فوق مستوى القلب لتقليل التورم.
*
الأدوية:
قد توصف مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الأعراض.
*
العلاج الطبيعي:
بعد إزالة الجبيرة أو الحذاء الطبي، تبدأ جلسات العلاج الطبيعي المكثفة لاستعادة قوة العضلات، مرونة الوتر، ومدى حركة الكاحل.
مزايا العلاج غير الجراحي:
* تجنب مخاطر الجراحة (العدوى، التخدير، مشاكل الجروح).
* تكلفة أقل.
عيوب العلاج غير الجراحي:
* معدل أعلى لعودة التمزق (re-rupture) مقارنة بالجراحة.
* قد يؤدي إلى ضعف دائم في قوة دفع القدم.
* فترة تعافٍ أطول في بعض الحالات.
2. العلاج الجراحي
يُعد العلاج الجراحي هو الخيار الأكثر شيوعًا للمرضى النشطين، والرياضيين، والشباب، أو في حالات التمزق الكامل لوتر أخيل، حيث يوفر معدلات نجاح أعلى في استعادة قوة الوتر وتقليل خطر التمزق المتكرر. الأستاذ الدكتور محمد هطيف متخصص في أحدث التقنيات الجراحية لتمزق وتر أخيل.
أنواع الجراحة لتمزق وتر أخيل:
-
الجراحة المفتوحة التقليدية (Open Repair):
- يتضمن هذا الإجراء إجراء شق كبير نسبيًا في الجزء الخلفي من الساق للوصول إلى الوتر الممزق.
- يقوم الجراح بخياطة طرفي الوتر الممزق معًا باستخدام غرز قوية.
- في بعض الحالات، إذا كان التمزق قديمًا أو كبيرًا جدًا، قد يحتاج الجراح إلى استخدام أوتار أخرى (من نفس المريض أو من متبرع) لتعزيز الإصلاح.
- ميزتها: رؤية مباشرة وواضحة للوتر، مما يضمن إصلاحًا قويًا.
- عيوبها: شق جراحي أكبر، خطر أعلى للعدوى ومشاكل التئام الجروح.
-
إصلاح وتر أخيل عن طريق الجلد / الجراحة بالحد الأدنى من التدخل الجراحي (Percutaneous Achilles Tendon Repair / Minimally Invasive Surgery):
- هذه هي التقنية التي يفضلها العديد من الأطباء، بمن فيهم الأستاذ الدكتور محمد هطيف، نظرًا لمزاياها العديدة.
- بدلاً من شق كبير، يتم إجراء عدة شقوق صغيرة جدًا (بضع مليمترات) في الجلد فوق الوتر الممزق.
- يتم استخدام أدوات جراحية خاصة، وغالبًا ما يتم توجيهها بالمنظار أو الأشعة السينية، لجمع طرفي الوتر الممزق وخياطتهما معًا من خلال هذه الشقوق الصغيرة.
-
ميزاتها الرئيسية:
- تقليل حجم الشق الجراحي: وهذا يعني ندوبًا أقل وجمالية أفضل.
- تقليل مخاطر العدوى: الشقوق الأصغر تقلل من تعرض الأنسجة للهواء والعوامل الخارجية.
- ألم أقل بعد الجراحة: بسبب الأضرار الأقل للأنسجة المحيطة.
- فترة تعافٍ أقصر في بعض الحالات: المرضى غالبًا ما يكونون قادرين على بدء إعادة التأهيل في وقت مبكر.
- الحفاظ على التروية الدموية: الأضرار الأقل للأنسجة تحافظ بشكل أفضل على إمداد الوتر بالدم، وهو أمر حيوي للشفاء.
- عيوبها المحتملة: تتطلب مهارة وخبرة عالية من الجراح (وهنا تبرز كفاءة الأستاذ الدكتور محمد هطيف)، وقد يكون هناك خطر طفيف لإصابة الأعصاب القريبة في أيدي غير الخبراء.
العوامل التي تؤثر على اختيار العلاج:
*
عمر المريض ومستوى نشاطه:
المرضى الأصغر سنًا والرياضيون غالبًا ما يفضلون الجراحة.
*
التمزق الكامل أو الجزئي:
التمزقات الكاملة غالبًا ما تتطلب جراحة.
*
وقت الإصابة:
التمزقات الحديثة (أقل من أسبوعين) تكون أسهل في العلاج الجراحي.
*
الحالات الصحية الأخرى:
الأمراض المزمنة قد تمنع الجراحة.
*
توقعات المريض:
ما هي الأهداف المرجوة من العلاج؟
| معيار المقارنة | العلاج غير الجراحي (التحفظي) | العلاج الجراحي (إصلاح وتر أخيل عن طريق الجلد) |
|---|---|---|
| مناسب بشكل خاص لـ | كبار السن، ذوي النشاط المنخفض، أمراض مزمنة، تمزقات جزئية. | الشباب، الرياضيين، ذوي النشاط العالي، التمزقات الكاملة، التمزقات الحديثة. |
| طريقة التنفيذ | تثبيت بالجبيرة أو الحذاء الطبي، راحة، علاج طبيعي. | شقوق صغيرة، خياطة الوتر الممزق، توجيه بالمنظار/الأشعة السينية. |
| المزايا | تجنب مخاطر الجراحة (تخدير، عدوى)، تكلفة أقل. | معدل تمزق متكرر أقل، استعادة أفضل لقوة دفع القدم، ندبات أصغر، ألم أقل بعد الجراحة، تعافٍ أسرع أحيانًا. |
| العيوب المحتملة | معدل تمزق متكرر أعلى، ضعف محتمل في القوة، تعافٍ أطول في بعض الحالات. | مخاطر جراحية (تخدير، عدوى نادرة)، يتطلب جراحًا ذا خبرة عالية، خطر طفيف لإصابة الأعصاب. |
| وقت التعافي التقريبي | 6-12 أسبوعًا من التثبيت، ثم أشهر من العلاج الطبيعي. | 2-6 أسابيع من التثبيت الأولي، ثم 3-6 أشهر أو أكثر للعلاج الطبيعي والعودة للنشاط الكامل. |
إن اتخاذ القرار بشأن أفضل خطة علاجية يتم دائمًا بالتشاور مع الأستاذ الدكتور محمد هطيف، الذي سيشرح لك كل الخيارات ويساعدك على اختيار ما يناسب حالتك وأسلوب حياتك.
رحلة التعافي وإعادة التأهيل: خطوة بخطوة نحو الشفاء الكامل
العملية الجراحية، أو حتى العلاج غير الجراحي، ليست سوى بداية رحلة الشفاء. إن إعادة التأهيل هي العنصر الأكثر أهمية لضمان استعادة كامل قوة ووظيفة وتر أخيل. سيوفر لك الأستاذ الدكتور محمد هطيف خطة إعادة تأهيل مفصلة، وغالبًا ما تتضمن العلاج الطبيعي المكثف.
مراحل التعافي وإعادة التأهيل بعد إصلاح وتر أخيل:
تُقسم عملية إعادة التأهيل عادةً إلى مراحل، حيث يهدف كل مرحلة إلى تحقيق أهداف معينة وزيادة مستوى النشاط تدريجيًا. هذه المراحل هي إرشاد عام وقد تختلف قليلاً بناءً على نوع الإصابة، العلاج، واستجابة المريض الفردية.
المرحلة الأولى: الحماية الأولية والتثبيت (عادةً الأسابيع 0-2/4)
- الأهداف: حماية الوتر الملتئم، تقليل الألم والتورم، بدء التئام الجروح.
-
الأنشطة الرئيسية:
- التثبيت: استخدام جبيرة أو حذاء طبي (Walking Boot) يبقي القدم في وضعية "القدم المدببة" (plantarflexion) للمساعدة في تقريب طرفي الوتر. يتم تعديل زاوية القدم تدريجياً خلال هذه الأسابيع.
- عدم تحميل الوزن: يجب عدم تحميل أي وزن على القدم المصابة. استخدام العكازات أمر ضروري.
- الراحة والرفع: الحفاظ على القدم مرفوعة فوق مستوى القلب قدر الإمكان لتقليل التورم.
- التحكم في الألم والتورم: استخدام الثلج والأدوية الموصوفة.
- تمارين خفيفة: قد يوصي المعالج بتمارين خفيفة جدًا لأصابع القدم أو الساق العلوية للحفاظ على الدورة الدموية.
المرحلة الثانية: الحركة الخاضعة للتحكم (عادةً الأسابيع 2/4 - 6/8)
- الأهداف: بدء استعادة نطاق الحركة، حماية الوتر الملتئم، تحمل وزن محدود.
-
الأنشطة الرئيسية:
- تعديل الجبيرة/الحذاء: يتم ضبط زاوية القدم في الحذاء الطبي تدريجياً للسماح بالمزيد من الحركة في مفصل الكاحل، عادة ما يبدأ الطبيب في تقليل درجة الدوران الداخلي للقدم (plantarflexion).
- تحمل الوزن الجزئي: قد يُسمح بتحميل وزن جزئي على القدم باستخدام العكازات، بناءً على توصية الطبيب.
- تمارين نطاق الحركة الخاضعة للتحكم: تمارين لطيفة لثني وبسط الكاحل ضمن حدود معينة يحددها المعالج الطبيعي.
- تقوية العضلات المحيطة: تمارين لتقوية عضلات الفخذ والساق غير المصابة للحفاظ على القوة العامة.
المرحلة الثالثة: التقوية واستعادة الوظيفة (عادةً الأسابيع 6/8 - 12/16)
- الأهداف: استعادة القوة الكاملة لوتر أخيل والعضلات المحيطة، تحسين التوازن والقدرة على التحمل.
-
الأنشطة الرئيسية:
- إزالة الجبيرة/الحذاء: عادة ما يتم إزالة الجبيرة أو الحذاء الطبي والبدء في ارتداء حذاء عادي.
-
تمارين التقوية المتقدمة:
- تمارين رفع الكعب (Heel Raises) ببطء، في البداية بالقدمين معًا ثم بالقدم المصابة فقط عندما تسمح القوة.
- تمارين المقاومة باستخدام أربطة المقاومة.
- تمارين التوازن (Balance exercises).
- تمارين الساق الكاملة مثل القرفصاء (Squats) والاندفاع (Lunges) الخفيفة.
- المشي الطبيعي: العودة تدريجياً إلى المشي الطبيعي دون عكازات.
- الدراجة الثابتة أو السباحة: أنشطة منخفضة التأثير لتحسين اللياقة البدنية دون إجهاد الوتر.
المرحلة الرابعة: العودة إلى النشاط (عادةً الأسابيع 16 - 6 أشهر وما بعدها)
- الأهداف: العودة الآمنة والتدريجية إلى الأنشطة الرياضية والترفيهية.
-
الأنشطة الرئيسية:
- تمارين البلايومتريكس (Plyometrics): تمارين القفز الخفيف والتخطي لتدريب الوتر على تحمل الصدمات.
- تمارين السرعة وخفة الحركة: بدء الجري الخفيف، ثم زيادة السرعة والمسافة تدريجياً، مع تمارين تغيير الاتجاهات.
- تمارين خاصة بالرياضة: تدريبات مخصصة للرياضة التي يمارسها المريض.
- مراقبة الأعراض: الانتباه لأي ألم أو عدم راحة والتوقف فوراً عند الشعور بها.
- استمرار العلاج الطبيعي: قد يواصل المريض العلاج الطبيعي حتى يشعر بالثقة الكاملة للعودة إلى جميع الأنشطة.
| المرحلة | المدة التقريبية | الأهداف الرئيسية | الأنشطة الرئيسية المسموح بها |
| :--------------------------- | :--------------------
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.