تصحيح تشوهات العظام المتقدمة: مبادئ بالي وتقنيات الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
تصحيح تشوهات العظام هو إجراء جراحي دقيق يعتمد على مبادئ رياضية متقدمة لإعادة محاذاة الأطراف المشوهة. يشمل العلاج تخطيطًا دقيقًا باستخدام مبادئ بالي، وقطع العظم المبتكر، وتثبيتًا جراحيًا لضمان استقرار ثلاثي الأبعاد ونتائج وظيفية ممتازة.
الخلاصة الطبية السريعة: تصحيح تشوهات العظام هو إجراء جراحي دقيق يعتمد على مبادئ رياضية متقدمة لإعادة محاذاة الأطراف المشوهة. يشمل العلاج تخطيطًا دقيقًا باستخدام مبادئ بالي، وقطع العظم المبتكر، وتثبيتًا جراحيًا لضمان استقرار ثلاثي الأبعاد ونتائج وظيفية ممتازة.
مقدمة: ثورة تصحيح تشوهات العظام ودور الأستاذ الدكتور محمد هطيف
لطالما كانت القدرة على تصحيح تشوهات العظام في الأطراف السفلية حجر الزاوية في جراحة العظام، لكنها شهدت في العقود الأخيرة ثورة حقيقية. فما كان في الماضي يعتمد بشكل كبير على التقدير البصري للجرّاح واستخدام تقنيات بسيطة، أصبح اليوم علمًا دقيقًا يعتمد على الحسابات الرياضية المعقدة والتخطيط المسبق الشامل. هذه النقلة النوعية لم تكن ممكنة لولا الرؤى الرائدة والمبادئ الأساسية التي وضعها الرائد الدكتور درور بالي (Dr. Dror Paley).
في اليمن، وبالتحديد في صنعاء، يمثل الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، قمة هذه الخبرة المتطورة. بصفته خبيرًا رائدًا في تصحيح تشوهات العظام، يطبق الدكتور هطيف أحدث المبادئ والتقنيات لضمان أفضل النتائج لمرضاه، مستفيدًا من عقود من الخبرة في هذا المجال الدقيق. يهدف هذا الدليل الشامل إلى تسليط الضوء على هذه الثورة الجراحية، بدءًا من التخطيط الدقيق وصولاً إلى التنفيذ المتقن، مع التركيز على أهمية الخبرة الجراحية التي يقدمها الدكتور هطيف.
إن تصحيح تشوهات العظام ليس مجرد إجراء تجميلي، بل هو تدخل حيوي لاستعادة الوظيفة الطبيعية للمفاصل، تخفيف الألم، ومنع التدهور المستقبلي الذي قد يؤدي إلى خشونة المفاصل المبكرة (الفصال العظمي). سواء كانت التشوهات خلقية، أو ناتجة عن إصابات سابقة (سوء التحام العظام)، أو أمراض النمو، فإن النهج الحديث الذي يتبعه الدكتور هطيف يوفر أملًا جديدًا للمرضى الذين يعانون من تحديات حركية كبيرة.

ما هي تشوهات العظام ولماذا تحدث
تشوهات العظام هي انحرافات في شكل العظم أو محاذاة المفصل عن الوضع الطبيعي. يمكن أن تؤثر هذه التشوهات على أي جزء من الجسم، ولكنها غالبًا ما تكون واضحة ومؤثرة في الأطراف السفلية (الساقين)، مما يؤدي إلى مشكلات في المشي، الوقوف، وحتى الأنشطة اليومية البسيطة.
أنواع تشوهات الأطراف السفلية الشائعة
- التقوس الداخلي للساقين (Genu Varum - Bowlegs): حيث تتقوس الساقان إلى الخارج، وتبدو الركبتان متباعدتين عند وقوف الشخص وقدميه متلامستين. يؤدي هذا إلى زيادة الضغط على الجزء الداخلي من مفصل الركبة.
- التقوس الخارجي للساقين (Genu Valgum - Knock-knees): حيث تتقارب الركبتان وتلامسان بعضهما البعض، بينما تتباعد القدمان. يؤدي هذا إلى زيادة الضغط على الجزء الخارجي من مفصل الركبة.
- التشوهات الناتجة عن سوء التحام الكسور (Post-traumatic Malunions): تحدث عندما تلتئم العظام بعد كسر بطريقة غير صحيحة، مما يؤدي إلى انحراف في المحاذاة أو تقصير في الطرف.
- التشوهات الخلقية أو النمائية: قد يولد الأطفال بتشوهات في العظام، أو قد تتطور هذه التشوهات مع نموهم.
أسباب وعوامل خطر تشوهات العظام
تتنوع أسباب تشوهات العظام وتشمل:
- العوامل الوراثية والخلقية: بعض التشوهات تكون موجودة منذ الولادة أو تنتقل وراثيًا.
- أمراض النمو: مثل الكساح (نقص فيتامين د)، أو بعض الاضطرابات الهرمونية التي تؤثر على نمو العظام.
- الإصابات والكسور: إذا لم يتم علاج الكسر بشكل صحيح، أو إذا حدثت إصابة في منطقة لوحة النمو لدى الأطفال، فقد يؤدي ذلك إلى تشوه في العظم.
- التهابات العظام (Osteomyelitis): يمكن أن تؤثر الالتهابات الشديدة على بنية العظم وتسبب تشوهات.
- الأورام العظمية: قد تؤدي الأورام إلى إضعاف العظام وتغيير شكلها.
- أمراض التمثيل الغذائي للعظام: مثل مرض باجيت (Paget's disease).
إن فهم السبب وراء التشوه أمر بالغ الأهمية لتحديد أفضل خطة علاجية، وهذا هو أحد الجوانب التي يبرع فيها الأستاذ الدكتور محمد هطيف من خلال تقييمه الشامل لكل حالة.
كيف تؤثر تشوهات العظام على حياتك اليومية
لا تقتصر آثار تشوهات العظام على المظهر الجمالي فقط، بل تمتد لتؤثر بشكل كبير على جودة حياة المريض. يمكن أن تتراوح الأعراض من الانزعاج الخفيف إلى الألم الشديد والإعاقة الوظيفية.
الأعراض الشائعة لتشوهات العظام
- الألم: غالبًا ما يكون الألم هو العرض الأول والأكثر إزعاجًا. ينتج الألم عن توزيع غير متساوٍ للوزن على المفاصل، مما يؤدي إلى إجهاد الأنسجة المحيطة وتآكل الغضاريف. في حالات التقوس الداخلي (الركبة الروحاء)، يتركز الألم في الجزء الداخلي من الركبة، بينما في حالات التقوس الخارجي (الركبة الفحجاء)، يكون الألم في الجزء الخارجي.
- صعوبة المشي أو العرج: قد يجد المرضى صعوبة في المشي لمسافات طويلة، أو قد يلاحظون عرجًا واضحًا بسبب عدم استقرار المفصل أو اختلاف طول الساقين.
- تحديد نطاق حركة المفصل: قد تؤدي التشوهات الشديدة إلى تقييد حركة المفصل المصاب، مما يجعل من الصعب أداء الأنشطة اليومية مثل صعود الدرج أو الجلوس.
- تآكل المفاصل المبكر (الفصال العظمي): يعد هذا من أخطر المضاعفات طويلة الأمد. التوزيع غير الطبيعي للوزن يؤدي إلى تآكل سريع للغضاريف، مما يسبب ألمًا مزمنًا وتيبسًا في المفصل، وقد يتطلب في النهاية استبدال المفصل.
- مشاكل في التوازن: قد يواجه المرضى صعوبة في الحفاظ على توازنهم، مما يزيد من خطر السقوط والإصابات.
- مشاكل نفسية واجتماعية: قد تؤثر التشوهات الواضحة على ثقة المريض بنفسه وتفاعلاته الاجتماعية.
التعامل مع هذه الأعراض يتطلب نهجًا شاملاً يبدأ بالتشخيص الدقيق، وهو ما يوفره الأستاذ الدكتور محمد هطيف باستخدام أحدث التقنيات لتقييم كل جانب من جوانب التشوه.
التشخيص الدقيق: أساس التخطيط الناجح للعلاج
يعتمد نجاح تصحيح تشوهات العظام بشكل حاسم على التشخيص الدقيق والتخطيط الجراحي الشامل. لا يمكن لجرّاح العظام أن يبدأ أي إجراء دون فهم كامل لأبعاد التشوه، موقعه، وتأثيره على الميكانيكا الحيوية للطرف.
الفحص السريري والتصوير التشخيصي
تبدأ عملية التشخيص بفحص سريري شامل يجريه الأستاذ الدكتور محمد هطيف، حيث يقيم نمط المشي، نطاق حركة المفاصل، ويلاحظ أي اختلافات واضحة في محاذاة الأطراف. بعد ذلك، يتم اللجوء إلى التصوير التشخيصي:
- الأشعة السينية الطويلة للطرف الواقف (Standing Long Radiographs): هذه الأشعة هي حجر الزاوية في تشخيص تشوهات الأطراف السفلية. يتم التقاطها والمريض واقفًا لتحاكي ظروف تحمل الوزن الطبيعية. تسمح هذه الأشعة بقياس المحاور الميكانيكية والتشريحية بدقة، وتحديد زوايا المفاصل، وتحديد موقع التشوه.
- الأشعة المقطعية (CT Scans): تستخدم لتقييم التشوهات المعقدة، خاصة تلك التي تتضمن دورانًا (التواء) في العظم، أو لتقييم سوء التحام الكسور ثلاثي الأبعاد.
- الرنين المغناطيسي (MRI): قد يستخدم لتقييم الأنسجة الرخوة المحيطة بالمفصل، مثل الغضاريف والأربطة، وتأثير التشوه عليها.
القياسات الرياضية الدقيقة: مبادئ بالي في التشخيص
يعتمد الأستاذ الدكتور محمد هطيف على المبادئ التي وضعها الدكتور بالي لتحليل الأشعة السينية بدقة متناهية. هذه المبادئ تحول التشخيص من مجرد ملاحظة إلى علم رياضي:
-
انحراف المحور الميكانيكي (Mechanical Axis Deviation - MAD): هذا هو نقطة البداية. المحور الميكانيكي هو خط مستقيم يربط مركز رأس عظم الفخذ بمركز مفصل الكاحل (الرضفة). في الطرف الطبيعي، يجب أن يمر هذا الخط عبر مركز مفصل الركبة تمامًا (بالتحديد، إلى الجانب الإنسي قليلاً من الشوكة الظنبوبية).
- إذا انحرف المحور الميكانيكي إلى الجانب الإنسي (الداخلي) من الركبة، فهذا يشير إلى تقوس داخلي (Varus deformity)، مما يزيد الضغط على الغضروف الداخلي.
- إذا انحرف إلى الجانب الوحشي (الخارجي)، فهذا يشير إلى تقوس خارجي (Valgus deformity)، ويزيد الضغط على الغضروف الخارجي.
- يتم قياس الـ MAD بالملليمترات، وهو يحدد مدى شدة التشوه.
-
زوايا توجيه المفصل (Joint Orientation Angles): تساعد هذه الزوايا في تحديد أي عظم هو المسؤول عن التشوه (الفخذ، الساق، أو كلاهما).
- زاوية الفخذ البعيدة الجانبية الميكانيكية (mLDFA - Mechanical Lateral Distal Femoral Angle): الزاوية الجانبية التي تتكون من المحور الميكانيكي لعظم الفخذ وخط مفصل الفخذ البعيد. الطبيعي حوالي 87 درجة (تتراوح بين 85-90).
- زاوية الساق القريبة الإنسية (MPTA - Medial Proximal Tibial Angle): الزاوية الإنسية التي تتكون من المحور الميكانيكي لعظم الساق وخط مفصل الساق القريب. الطبيعي حوالي 87 درجة (تتراوح بين 85-90).
- إذا كان الـ MAD غير طبيعي، فإن قياس الـ mLDFA والـ MPTA يكشف عن العظم المتسبب في المشكلة، ويوجه الجرّاح إلى الجزء الصحيح لإجراء قطع العظم.
-
تحديد مركز دوران الزاوية (Center of Rotation of Angulation - CORA): بمجرد تحديد العظم المشوه، يجب على الجرّاح تحديد الـ CORA. هذه هي نقطة تقاطع المحاور التشريحية أو الميكانيكية للجزء القريب والبعيد من العظم المشوه.
- لرسم الـ CORA: يتم رسم الخط المحوري (التشريحي أو الميكانيكي) للجزء القريب من العظم، ثم الخط المحوري للجزء البعيد. النقطة التي يتقاطع فيها هذان الخطان هي الـ CORA. الزاوية المتكونة بينهما هي مقدار التشوه الذي يجب تصحيحه.
هذه القياسات الدقيقة هي "البوصلة" التي يستخدمها الأستاذ الدكتور محمد هطيف لوضع خطة جراحية فردية ومثالية لكل مريض، مما يضمن تحقيق المحاذاة المثالية للطرف.
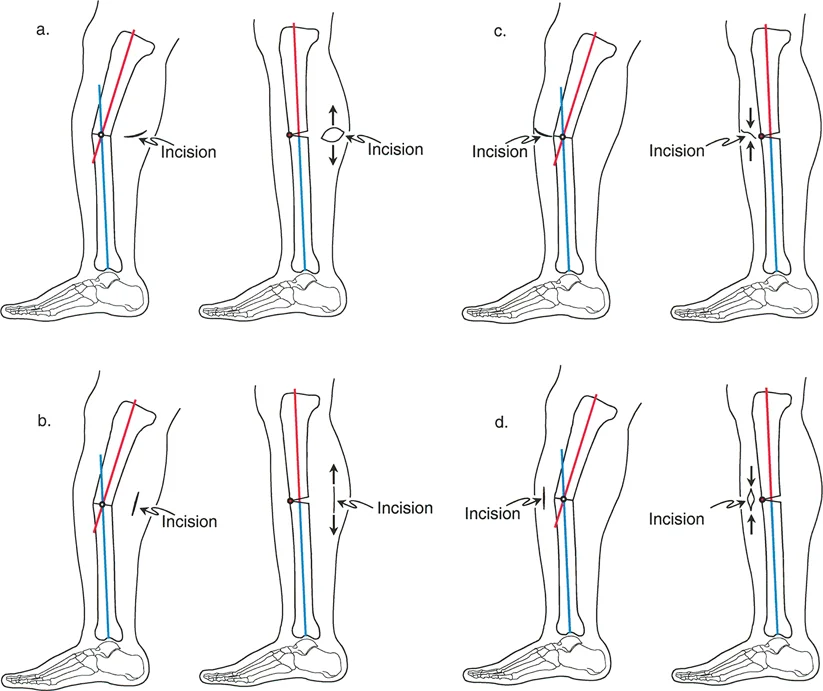
مبادئ بالي: البوصلة الرياضية لجراحة العظام المتقدمة
قبل أن يلمس المشرط الجلد، وقبل أن تخترق المثقاب العظم، يجب أن يكون لدى الجرّاح مخطط لا تشوبه شائبة، ومتحقق منه رياضيًا. مبادئ بالي، التي يتقنها الأستاذ الدكتور محمد هطيف، تملي أن كل تشوه عظمي له حجم محدد، ومستوى محدد لأقصى تشوه، وقمة فريدة، تُعرف عالميًا باسم مركز دوران الزاوية (CORA).
القواعد الثلاث لقطع العظم (Osteotomy)
تعتبر قواعد بالي لقطع العظم هي الإرشادات الميكانيكية الحيوية الأكثر أهمية في تصحيح التشوه. فهي تحدد بالضبط كيف ستتصرف أجزاء العظم بناءً على مكان إجراء قطع العظم بالنسبة للـ CORA ومحور التصحيح.
- القاعدة 1: السيناريو المثالي. إذا مر قطع العظم بالضبط عبر الـ CORA، وتم محور التصحيح عند الـ CORA، فيمكن تصحيح التشوه عن طريق التدوير النقي (Angulation). سيتم إعادة محاذاة المحور الميكانيكي بشكل مثالي دون أي إزاحة غير مقصودة (Translation) لأطراف العظم. وهذا يؤدي إلى تلامس مثالي للعظم ونتائج جمالية ووظيفية ممتازة.
- القاعدة 2: حل وسط مع إزاحة. إذا تم إجراء قطع العظم على مستوى مختلف عن الـ CORA (وهو ما يكون ضروريًا في كثير من الأحيان بسبب قيود الأنسجة الرخوة أو الأجهزة)، ولكن لا تزال أجزاء العظم تُدوّر حول محور الـ CORA، فسيتم إعادة محاذاة المحور الميكانيكي بنجاح. ومع ذلك، ستحدث إزاحة (Shift) لأطراف العظم عند موقع قطع العظم، مما يخلق "درجة" أو "خطوة".
- القاعدة 3: فخ سوء المحاذاة. إذا تم إجراء قطع العظم على مستوى مختلف عن الـ CORA، وتم تدوير أجزاء العظم بشكل غير صحيح حول موقع قطع العظم نفسه (بدلاً من الـ CORA الحقيقي)، فسيتم إنشاء تشوه إزاحة ثانوي. سيبقى المحور الميكانيكي غير متوازن، مما يؤدي إلى فشل الإجراء.
إن فهم هذه القواعد الثلاث أمر بالغ الأهمية عند اختيار نوع قطع العظم الذي سيتم إجراؤه، وهذا يقودنا إلى قطع العظم القُببي البؤري (Focal Dome Osteotomy) المتفوق ميكانيكيًا حيويًا.
تقنيات قطع العظم المبتكرة: نحو شفاء أسرع وأكثر استقرارًا
تاريخيًا، اعتمد الجرّاحون على قطع العظم الإسفيني الفاتح (Opening-wedge osteotomies) والإسفيني الغالق (Closing-wedge osteotomies). ورغم شيوعها، إلا أنها تأتي مع عيوب متأصلة، قد تكون خطيرة في بعض الأحيان.
- قطع العظم الإسفيني الفاتح: يخلق فراغًا عظميًا كبيرًا يتطلب غالبًا تطعيمًا ذاتيًا أو من متبرع، مما يؤخر الشفاء ويزيد من خطر عدم الالتئام. علاوة على ذلك، فإنه يطيل الطرف ويزيد بشكل كبير من الشد على الأنسجة الرخوة المحيطة والأعصاب والأوعية الدموية.
- قطع العظم الإسفيني الغالق: على العكس من ذلك، يقصر الطرف، ويؤدي إلى فقدان دائم للمخزون العظمي الثمين، ويمكن أن يترك الطرف باختلاف في طول الساقين.
يقدم قطع العظم القُببي البؤري (Focal Dome Osteotomy) بديلاً أنيقًا ومتفوقًا من الناحية الميكانيكية الحيوية، خاصة في مناطق التقاء الكردوس بالجسم العظمي (Metaphyseal-diaphyseal junctions) في عظم الساق والفخذ البعيد.
الميكانيكا الحيوية لقطع العظم القُببي البؤري
يتضمن قطع العظم القُببي البؤري إجراء قطع دقيق شبه دائري (أسطواني) عبر العظم. يتم وضع مركز نصف قطر هذا القطع الدائري بشكل مثالي عند الـ CORA تمامًا. نظرًا لأن القطع منحني، يمكن لأجزاء العظم القريبة والبعيدة أن تدور على طول قوس قطع العظم لتصحيح الزاوية، تمامًا مثل مفصل الكرة والمقبس.
تشمل المزايا الرئيسية لقطع العظم القُببي البؤري، والتي يفضلها الأستاذ الدكتور محمد هطيف في العديد من الحالات:
- الحفاظ على طول الطرف: على عكس قطع العظم الإسفيني، فإن قطع العظم القُببي لا يؤثر على طول الطرف بشكل جوهري. فهو لا يطيل أو يقصر الطرف، مما يحافظ على طول الساق قبل الجراحة.
- أقصى تلامس للعظم: تظل الأسطح المحدبة والمقعرة لقطع العظم في تلامس وثيق وواسع طوال قوس التصحيح بأكمله. وهذا يوفر استقرارًا جوهريًا هائلاً، ويشارك الأحمال الميكانيكية، ويعزز الشفاء السريع والقوي للعظم (تكوين العظم).
- لا يوجد إزاحة (امتثال للقاعدة 1): عند تنفيذه بشكل صحيح مع مركز الدوران عند الـ CORA، يسمح قطع العظم القُببي بالتصحيح الزاوي النقي دون إزاحة أطراف العظم، مما يحقق تمامًا القاعدة الأولى لبالي لقطع العظم.
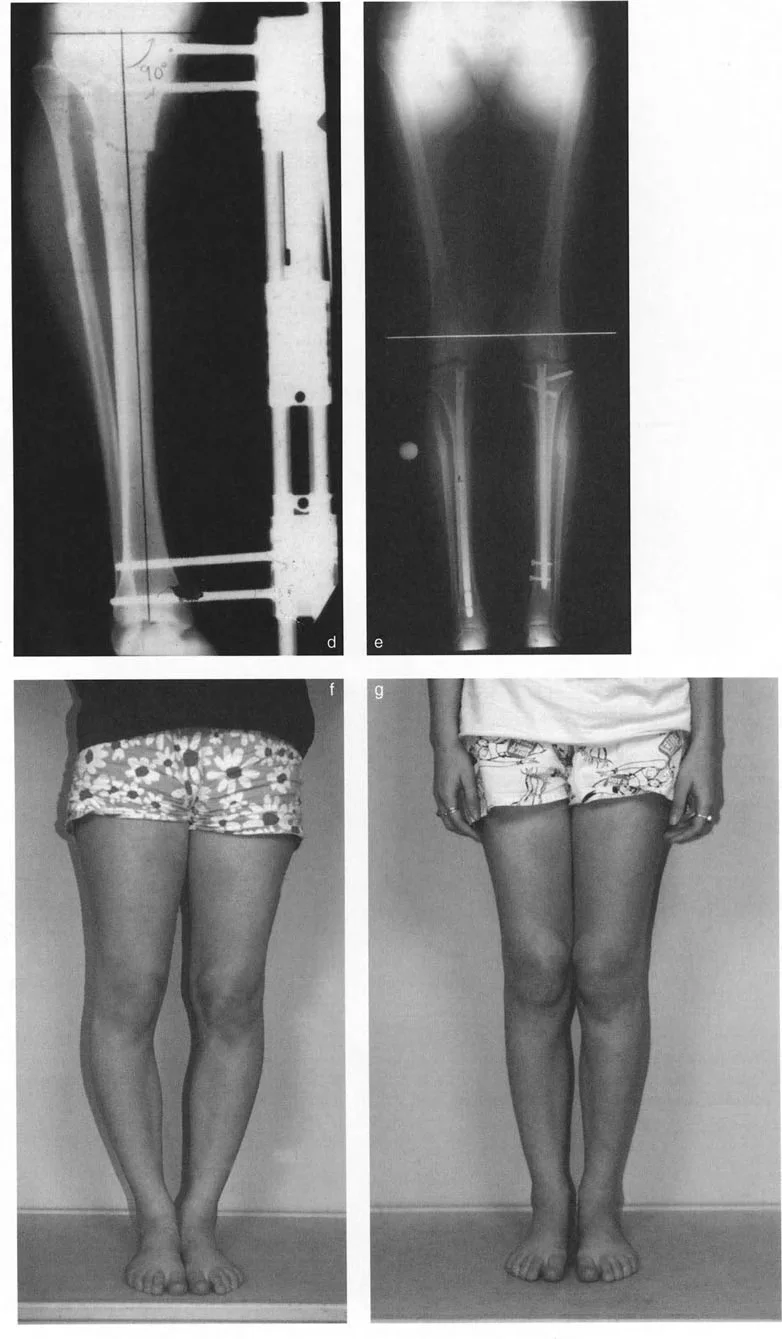
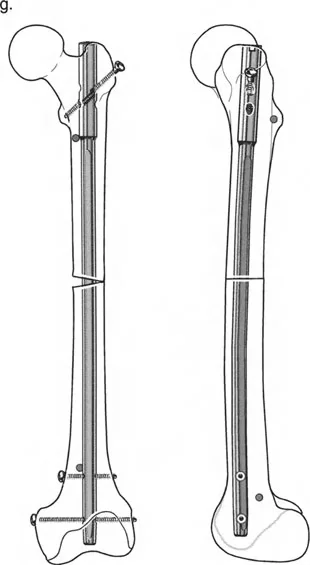
توضح التسلسلات السريرية أعلاه ببراعة القوة العميقة لقطع العظم القُببي البؤري جنبًا إلى جنب مع تطبيق الأجهزة الاستراتيجية.
* الحالة قبل الجراحة (f): تُظهر الصور السريرية تشوهات شديدة في تقوس الساقين الثنائي (genu varum)، مما أدى إلى انحراف هائل في المحور الميكانيكي الإنسي.
* التنفيذ أثناء الجراحة (d): باستخدام مثبت أحادي الجانب إنسي، يتم تصحيح تشوه الساق بدقة بعد قطع العظم القُببي البؤري الغالق. لاحظ التوضع العظمي المثالي في موقع قطع العظم.
* النتيجة بعد الجراحة (e & g): تُظهر الصور السريرية الناتجة بعد الجراحة (g) والأشعة السينية الطويلة الواقفة (e) محاذاة ثنائية خالية من العيوب. لقد تم استعادة المحور الميكانيكي بشكل مثالي إلى مركز مفاصل الركبة، مما أدى إلى تحييد القوى المشوهة على الأجزاء الإنسية.
التحديات والحلول في التثبيت الجراحي: ضمان الاستقرار ثلاثي الأبعاد
بعد إجراء قطع العظم، تأتي الخطوة الحاسمة وهي تثبيت العظم في وضعه الجديد والمصحح. هنا تظهر أهمية اختيار الجهاز المناسب وخبرة الجرّاح في التعامل مع الميكانيكا الحيوية المعقدة.
المثبت الخارجي أحادي الجانب (Monolateral Fixator)
تعتبر المثبتات الخارجية أحادية الجانب (مثل أنظمة Orthofix أو EBI أو أنظمة القضبان الحديثة) أدوات متعددة الاستخدامات بشكل لا يصدق في ترسانة تصحيح التشوهات. إنها أقل حجمًا بكثير من إطارات إليزاروف الدائرية التقليدية أو إطارات تايلور المكانية (TSF)، ويتحملها المرضى بشكل عام بشكل أفضل فيما يتعلق بالنوم والملابس، وتسمح بتحكم ممتاز وصلب في العظم في مستوى المثبت.
الفخ الميكانيكي الحيوي: فقدان التحكم المتعامد
بينما تتفوق المثبتات أحادية الجانب في التحكم في العظم في المستوى الموازي للمسامير (عادةً المستوى الأمامي/الإكليلي)، فإنها تحمل ضعفًا ميكانيكيًا حيويًا خطيرًا، قد يكون كارثيًا: نقص التحكم في المستوى المتعامد (المستوى السهمي).
عندما يحاول الجرّاح تصحيح تشوه باستخدام مسمارين فقط - مسمار واحد في الجزء العظمي القريب ومسمار واحد في الجزء العظمي البعيد - فإنه يخلق عن غير قصد مفصلة ميكانيكية.
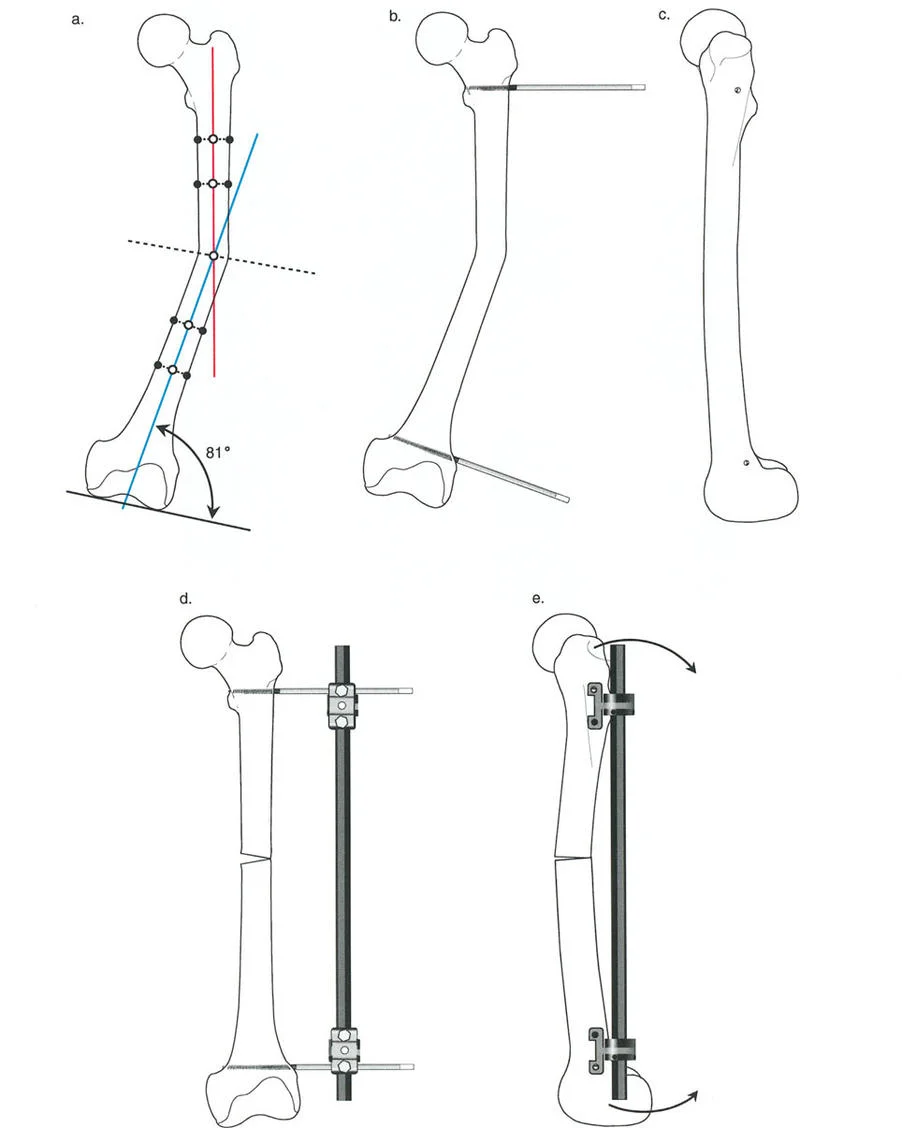
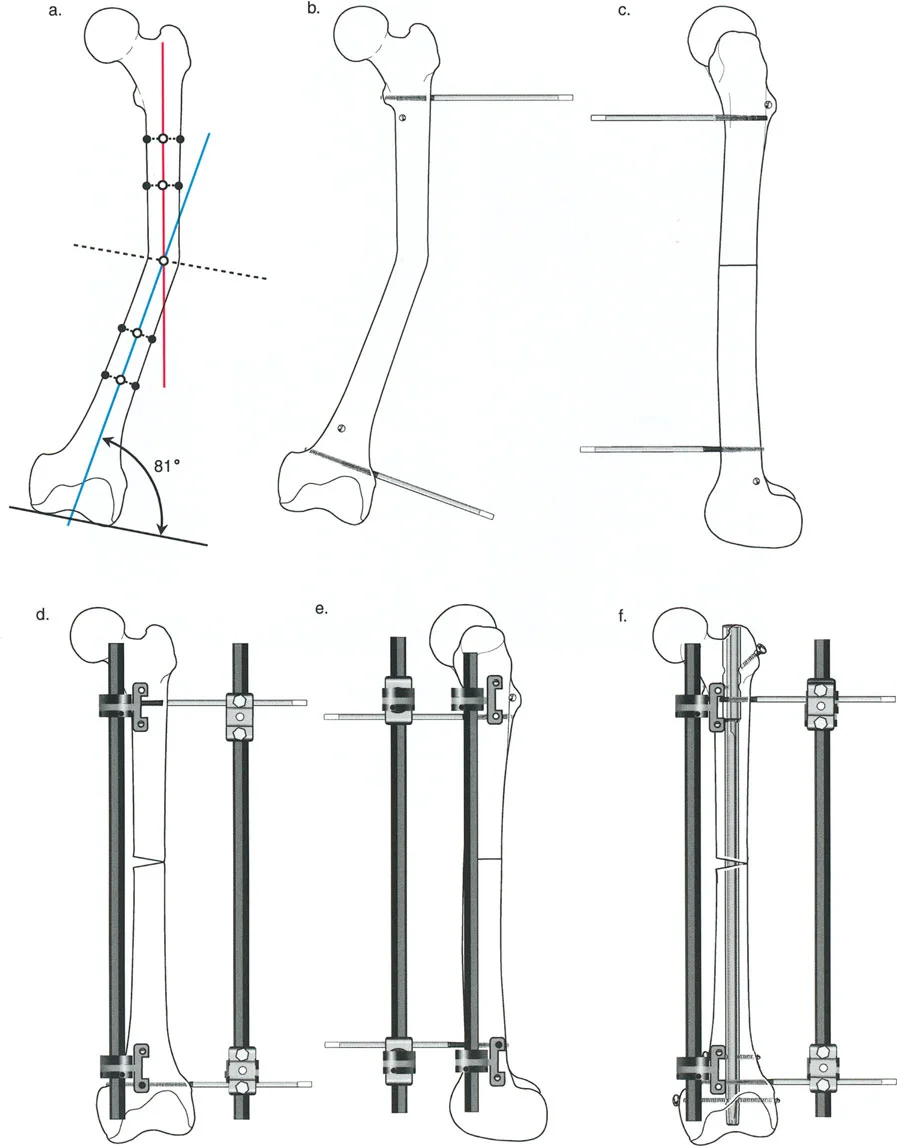
تأمل الرسم التخطيطي المفصل أعلاه الذي يوضح تشوهًا في عظم الفخذ.
* التخطيط الميكانيكي (a): تحدد المخططات بدقة الـ CORA والزاوية اللازمة للتصحيح (81 درجة) لاستعادة المحور الميكانيكي.
* البنية المعيبة (b, c, d): إذا طبق الجرّاح مثبتًا أحادي الجانب باستخدام مسمار واحد فقط في الجزء القريب ومسمار واحد فقط في الجزء البعيد، فإن البنية تكون غير مستقرة بشكل أساسي.
* الفشل السهمي (e): نظرًا لوجود نقطة تثبيت واحدة فقط في كل جزء، يكون العظم حرًا تمامًا في الدوران حول محور تلك المسامير. في المستوى الإكليلي، يحمل قضيب المثبت الصلب العظم مستقيمًا تمامًا. ولكن في المستوى السهمي، فإن الشد الهائل لعضلات الفخذ القوية (العضلة الرباعية الأمامية وأوتار الركبة الخلفية) سيؤدي إلى انثناء عظم الفخذ البعيد، والدوران بشكل لا يمكن السيطرة عليه حول المسمار البعيد الوحيد.
الدليل السريري على فشل المستوى السهمي
هذه النظرية الميكانيكية الحيوية ليست مجرد أكاديمية؛ بل تترجم مباشرة إلى مضاعفات سريرية مدمرة إذا لم يتوقعها الجرّاح ويحيدها. تُلاحظ هذه الظاهرة بشكل شائع كتشوه ثانوي في التقوس الأمامي (Procurvatum deformity) لعظم الفخذ البعيد أو الساق القريبة.
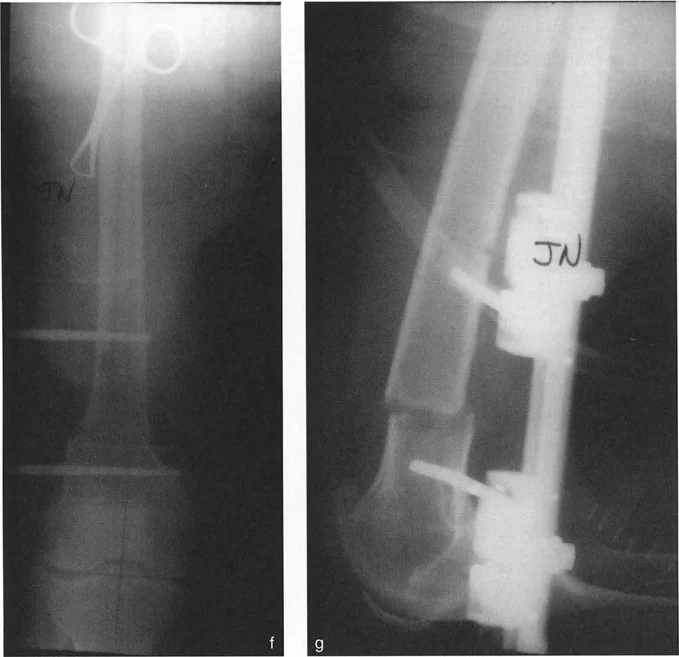
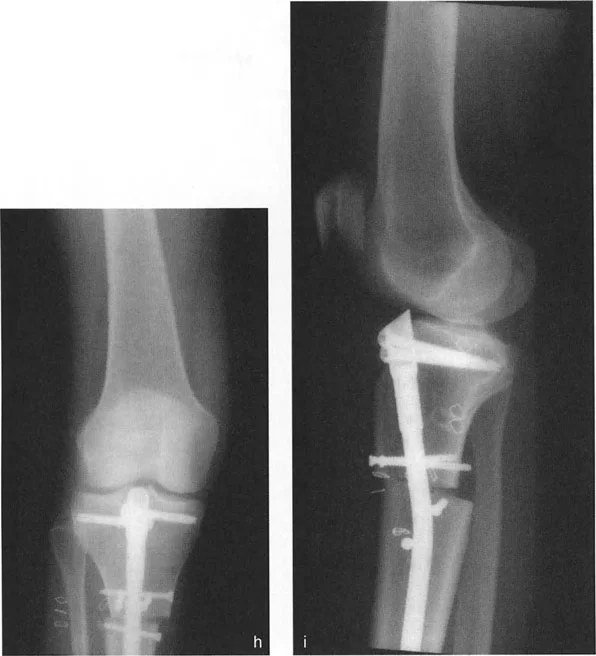
توفر الأشعة السينية أعلاه دليلاً سريريًا صارخًا لا يمكن إنكاره على هذا الفخ الميكانيكي الحيوي. تُظهر هذه الأشعة الأمامية والخلفية والجانبية قطع عظم قُببي بؤري في عظم الفخذ البعيد تم التعامل معه بمثبت أحادي الجانب غير كافٍ بمسمارين.
* الصورة f (منظر أمامي): بالنظر فقط إلى المستوى الأمامي، يبدو التصحيح جيدًا. يبدو المحور الميكانيكي متوازنًا، وقد يعتقد الجرّاح خطأً أن العملية كانت ناجحة.
* الصورة g (منظر جانبي): يتم الكشف فورًا عن النقص الكارثي في التحكم في المستوى السهمي. ينثني الجزء البعيد من عظم الفخذ بشكل كبير، مما يخلق تشوهًا شديدًا في التقوس الأمامي (Procurvatum). يعمل المسمار الوحيد في الجزء البعيد كنقطة ارتكاز، غير قادر تمامًا على مقاومة القوى المشوهة الهائلة للعضلات المحيطة. سيعاني هذا المريض من حركات ركبة متغيرة وعرج شديد.
لتجنب هذه النتائج الكارثية، يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة في اختيار تقنيات التثبيت الأكثر أمانًا وفعالية، والتي تضمن التحكم ثلاثي الأبعاد الكامل.
استراتيجيات متقدمة للتحكم متعدد المستويات: قمة الدقة الجراحية
لمنع التشوهات الثانوية الكارثية الموضحة أعلاه، يجب على جراح العظام استخدام تكوينات أجهزة متقدمة مصممة خصيصًا للتحكم في مستويات متعددة في وقت واحد. هناك ثلاث استراتيجيات رئيسية لتحقيق صلابة حقيقية متعددة المستويات، ويتقنها الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج لمرضاه.
الاستراتيجية 1: التثبيت بالمثبت الخارجي بمساعدة المسمار النخاعي (FAN - Fixator-Assisted Nailing)
التثبيت بمساعدة المثبت الخارجي (FAN) هو تقنية هجينة ثورية تمثل قمة تصحيح التشوهات الحديثة. إنها تجمع بين الدقة الرياضية والقدرة على التعديل الحادة للمثبت الخارجي مع راحة المريض، وودية الأنسجة الرخوة، والموثوقية الميكانيكية للمسمار النخاعي الداخلي (IM Nailing).
سير عمل جراحة FAN:
1. التثبيت المؤقت: يطبق الجرّاح أولاً مثبتًا خارجيًا مؤقتًا (غالبًا ما يكون إطارًا أحادي الجانب أو بنية بسيطة من المسمار إلى القضيب) على العظم، مع وضع المسامير بعناية خارج المسار المخطط للمسمار النخاعي.
2. قطع العظم: يتم قطع العظم (غالبًا عن طريق تقنية الثقب المتعدد عبر الجلد والمشرط للحفاظ على الإمداد الدموي للسمحاق).
3. التصحيح الحاد: يستخدم المثبت الخارجي لتصحيح التشوه بشكل حاد، محاذيًا تمامًا الأجزاء القريبة والبعيدة في جميع المستويات الثلاثة (الإكليلي، السهمي، والمحوري/الدوراني) تحت توجيه الأشعة السينية.
4. التثبيت الداخلي النهائي: بمجرد محاذاة العظم بشكل مثالي وتثبيته بصلابة بواسطة المثبت المؤقت، يشرع الجرّاح في تمرير سلك توجيه، وتوسيع القناة النخاعية، وإدخال مسمار نخاعي.
5. القفل والإزالة: يتم قفل المسمار في الجزء القريب والبعيد بمسامير متداخلة، مما يؤمن التصحيح بشكل دائم. أخيرًا، يتم إزالة المثبت الخارجي المؤقت على طاولة العمليات.
المزايا الهائلة لـ FAN، والتي تجعلها خيارًا مفضلاً للدكتور هطيف:
* راحة المريض: يلغي تمامًا حاجة المريض لارتداء مثبت خارجي ضخم لعدة أشهر خلال مرحلة التئام العظم، مما يقلل بشكل كبير من خطر التهابات مسار المسمار ويحسن جودة الحياة.
* التعبئة المبكرة: يوفر المسمار النخاعي ميكانيكا حيوية تشارك الحمل (على عكس طبيعة الصفائح التي تحمل الحمل)، مما يسمح بتحمل وزن مبكر جدًا وإعادة التأهيل.
* دقة لا مثيل لها: يضمن المثبت المؤقت تحقيق التصحيح الرياضي المحسوب بدقة وتثبيته بإحكام قبل تمرير المسمار، مما يمنع المسمار من فرض مسار غير متوازن.
الاستراتيجية 2: الدور الحيوي للمسامير الحاجزة (Poller Screws)
عند إجراء تقنية FAN، خاصة في المناطق الكردوسية الواسعة والكهفية
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك