تصحيح تشوهات الأطراف السفلية الكلي: دليل شامل للتخطيط الدقيق والعلاج المتقدم في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تصحيح تشوهات الأطراف السفلية هو إجراء جراحي دقيق يعالج الانحرافات العظمية لاستعادة المحاذاة الطبيعية للمفاصل، مما يقلل الألم ويحسن الوظيفة. يتم التخطيط له بدقة متناهية باستخدام أحدث التقنيات لضمان أفضل النتائج على يد خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: تصحيح تشوهات الأطراف السفلية هو إجراء جراحي دقيق يعالج الانحرافات العظمية لاستعادة المحاذاة الطبيعية للمفاصل، مما يقلل الألم ويحسن الوظيفة. يتم التخطيط له بدقة متناهية باستخدام أحدث التقنيات لضمان أفضل النتائج على يد خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء.
مقدمة إلى تشوهات الأطراف السفلية والتصحيح الدقيق
تُعد تشوهات الأطراف السفلية، مثل تقوس الساقين (التقوس للداخل أو الخارج)، مشكلة صحية تؤثر بشكل كبير على جودة حياة المريض. فما قد يبدو للوهلة الأولى مجرد انحناء بسيط في العظم، هو في الحقيقة اضطراب عميق يؤثر على كيفية تحمل مفاصل الورك والركبة والكاحل للوزن، مما يؤدي إلى آلام مزمنة، صعوبة في الحركة، وتآكل مبكر للمفاصل.
في الماضي، كان تصحيح هذه التشوهات يعتمد بشكل كبير على "حدس" الجراح وخبرته البصرية، وهو ما كان يؤدي في كثير من الأحيان إلى نتائج غير مثالية، مثل عدم استقامة الطرف بشكل كامل، أو حدوث تحول غير مرغوب فيه في العظم، أو حتى تغيير في الميكانيكا الحيوية الطبيعية للمفصل.
لكن بفضل التطورات الهائلة في جراحة العظام، تحول تصحيح التشوهات من مجرد فن إلى علم دقيق يعتمد على الرياضيات والهندسة الحيوية. ويقف في صميم هذه الثورة المنهجية المبتكرة التي وضعها الدكتور درور بالي، والتي أصبحت المعيار الذهبي عالمياً لتحليل وتصحيح تشوهات العظام بطريقة منهجية وقابلة للتكرار. الركيزة الأساسية لهذه المنهجية هي التخطيط الدقيق للمحاور الميكانيكية والتشريحية في المستوى الأمامي.
الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، يقدم أحدث وأدق طرق علاج تشوهات الأطراف السفلية، معتمداً على هذه المبادئ المتقدمة لضمان أفضل النتائج لمرضاه. إن فهم كيفية تحليل العظم المشوه رياضياً إلى أجزائه المختلفة، وتحديد نقطة الانحناء الدقيقة، والتخطيط لعملية قطع العظم (Osteotomy) بدقة متناهية، هو ما يميز جراح تشوهات العظام الماهر. يدعوكم الدكتور هطيف للتعرف على هذه التقنيات المتطورة التي تهدف إلى استعادة وظيفة أطرافكم وتخليصكم من الألم.

التشريح والأسس البيوميكانيكية لفهم التشوهات
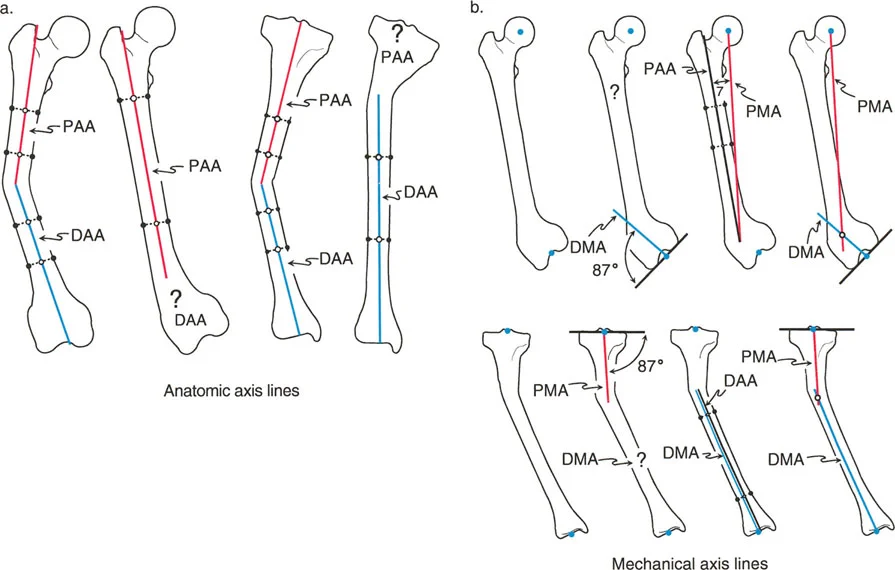
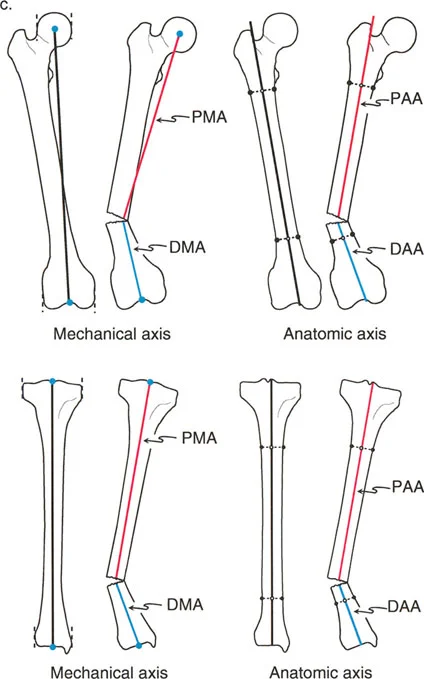
لفهم تشوهات الأطراف السفلية وكيفية تصحيحها، يجب علينا أولاً فهم الحالة البيوميكانيكية الطبيعية للطرف السفلي البشري. تخيل عظماً صحياً ومستقيماً تماماً، ثم تخيل حدوث انحناء أو كسر زاوي فيه. عندما ينقسم العظم وينحني، ينقسم محوره المستمر الواحد إلى جزأين متميزين ومتباعدين: المحور القريب والمحور البعيد.
يعتمد تخطيط محاور العظام في جراحة العظام على نوعين متميزين من الخطوط: المحاور التشريحية والمحاور الميكانيكية. الخلط بينهما هو خطأ شائع قد يقع فيه الجراحون الأقل خبرة، لكنه أمر حاسم في التخطيط الدقيق الذي يتبعه الأستاذ الدكتور محمد هطيف.
المحور التشريحي
يُعرف المحور التشريحي بالتشريح الفعلي للعظم نفسه، وتحديداً خط منتصف جسم العظم (الديَافيز). في العظم الطبيعي والمستقيم، يمثل الخط المرسوم مباشرة عبر مركز القناة النخاعية من الطرف القريب إلى الطرف البعيد المحور التشريحي. وهذا هو المحور الذي تُصمم المسامير النخاعية الداخلية حوله.
- في عظم الساق (الظنبوب): يمتد المحور التشريحي مباشرة إلى أسفل مركز جسم عظم الساق.
- في عظم الفخذ: يمتد المحور التشريحي إلى أسفل مركز جسم عظم الفخذ. ومع ذلك، بسبب الانحراف التشريحي لرأس وعنق الفخذ، فإن المحور التشريحي لعظم الفخذ لا يمر عبر مركز مفصل الورك. بل يخرج قريباً عند طرف المدور الكبير (أو الحفرة الكمثرية، حسب التشكل القريب).
عند حدوث تشوه في جسم العظم (الديَافيز)، ينقسم هذا المحور التشريحي الواحد إلى محور تشريحي قريب (PAA) ومحور تشريحي بعيد (DAA). في حالات التشوه الديَافيزي النقي، يكون رسم هذه الخطوط مباشراً: ببساطة قم بتوصيل نقاط منتصف جسم العظم للقطعة القريبة ونقاط منتصف جسم العظم للقطعة البعيدة.
المحور الميكانيكي
على عكس المحور التشريحي، لا يُعرّف المحور الميكانيكي بواسطة القناة النخاعية. إنه خط بيوميكانيكي حقيقي وغير مرئي يتحمل الحمل ويحدد كيفية مرور قوى الجاذبية وقوى رد الفعل الأرضي عبر الطرف. وهو يربط بدقة نقاط مركز المفاصل.
- في الطرف السفلي (بشكل عام): يمتد المحور الميكانيكي للطرف السفلي بأكمله من مركز رأس عظم الفخذ إلى مركز مفصل الكاحل (السطح المفصلي لعظم الساق). في الطرف الطبيعي والمحاذي تماماً، يمر هذا الخط بدقة عبر مركز مفصل الركبة.
- في عظم الفخذ: يربط المحور الميكانيكي مركز رأس عظم الفخذ بمركز مفصل الركبة.
- في عظم الساق: يربط المحور الميكانيكي مركز مفصل الركبة بمركز مفصل الكاحل.
بما أن المحورين الميكانيكي والتشريحي لعظم الساق متوازيان تماماً تقريباً (ويعتبران متطابقين لأغراض التخطيط الجراحي)، فإن المحور التشريحي القريب (PAA) والمحور الميكانيكي القريب (PMA) لعظم الساق هما في الأساس نفس الخط تماماً.
ومع ذلك، في المستوى الأمامي لعظم الفخذ، يتباعد المحوران الميكانيكي والتشريحي بحوالي 7 درجات (± 2°). لذلك، فإن المحور الميكانيكي القريب (PMA) والمحور التشريحي القريب (PAA) لعظم الفخذ هما خطان مختلفان بوضوح، وكذلك المحور الميكانيكي البعيد (DMA) والمحور التشريحي البعيد (DAA). يعد إدراك هذا التباعد البالغ 7 درجات أمراً بالغ الأهمية عند التخطيط لعمليات قطع العظم في الفخذ البعيد.
المفهوم الأساسي: مركز دوران الزاوية (CORA)
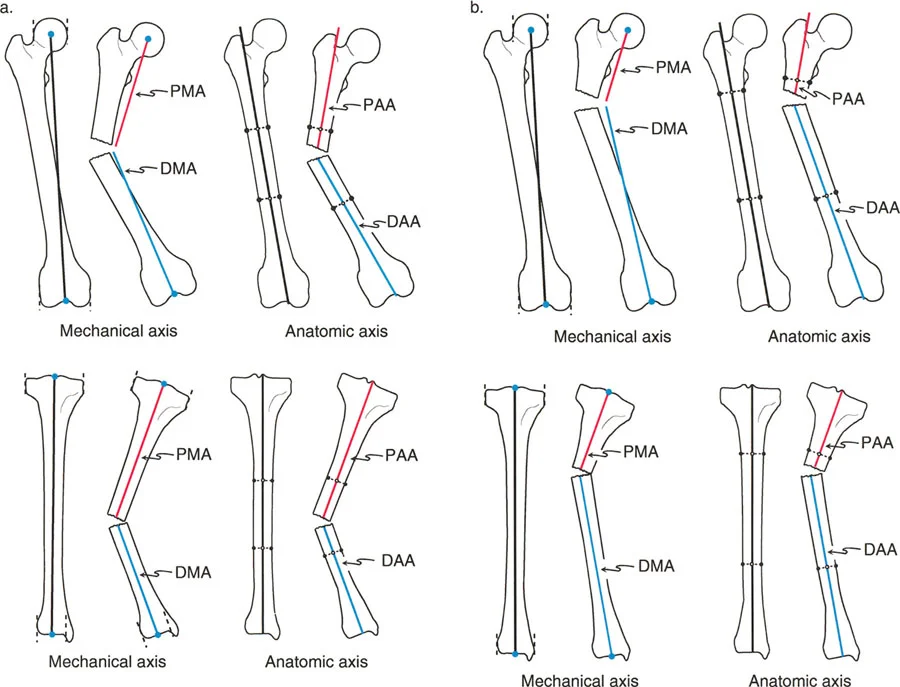
عندما يتشوه العظم، فإن رسم خط المحور القريب (PMA أو PAA) وخط المحور البعيد (DMA أو DAA) سيؤدي إلى خطين لم يعودا متطابقين. وبما أنهما مائلان بالنسبة لبعضهما البعض، فإذا قمت بتمديدهما، فإنهما سيلتقيان في النهاية.
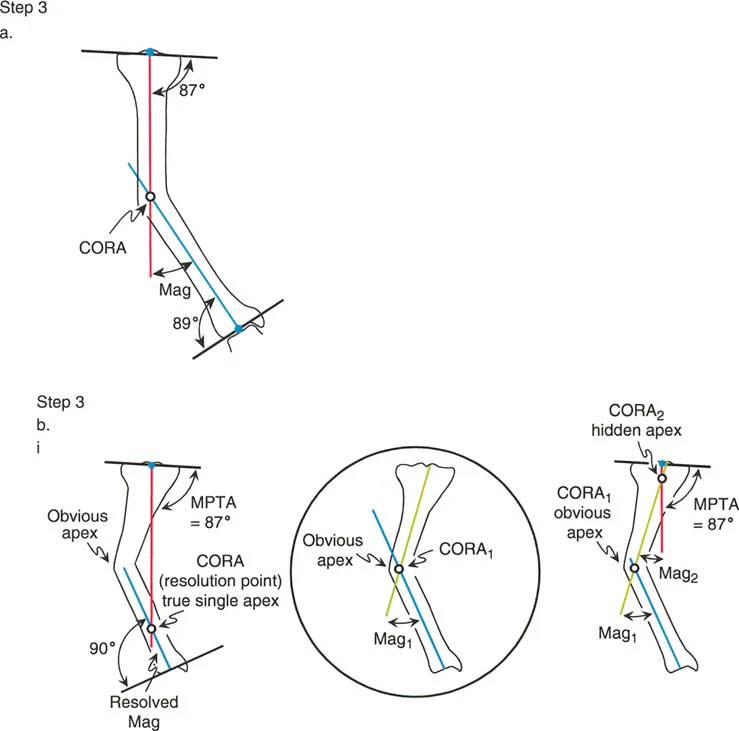
النقطة الدقيقة التي تتقاطع عندها خطوط المحور القريب والبعيد هذه تسمى مركز دوران الزاوية (CORA).
مركز دوران الزاوية (CORA) هو حجر الزاوية في تخطيط تصحيح التشوهات. فهو يحدد بدقة مكان قمة التشوه، وبالتالي، المستوى الأمثل لعملية قطع العظم (الشق العظمي) أو وضع المفصلة لمثبت خارجي ديناميكي. تمثل الزاوية المتكونة عند تقاطع خطوط المحور القريب والبعيد الحجم الحقيقي والرياضي للانحناء.
إذا تجاهل الجراح مركز دوران الزاوية (CORA) وقام ببساطة بقطع العظم حيثما كان ذلك مناسباً جراحياً، فإنه يخاطر بانتهاك قواعد بالي لقطع العظم. إن القطع بعيداً عن مركز دوران الزاوية (CORA) ومجرد إمالة العظم لتصحيح المحور سيؤدي إلى انزياح علاجي المنشأ - تشوه "ساق الكلب" حيث لا تتطابق نهايات العظم تشريحياً. وهذا يخلق قوى قص، وضعف في التئام العظم، وتشوهات تجميلية.
يمكن أن يحدث الانقطاع في خطوط المحور في أي مستوى من العظم. ويعتمد ذلك كلياً على المستوى الذي تم فيه تغيير العظم (عبر الصدمة أو المرض الأيضي أو العيب الخلقي) لإحداث الانحناء. لذلك، فإن كل قطعة من العظم، بغض النظر عن مدى قصرها (حتى قطعة صغيرة قريبة من المفصل)، تمتلك خطوط المحور الميكانيكي والتشريحي الخاصة بها.
أسباب وعوامل خطر تشوهات الأطراف السفلية
يمكن أن تنشأ تشوهات الأطراف السفلية من مجموعة متنوعة من الأسباب، بعضها يكون موجوداً منذ الولادة، بينما يتطور البعض الآخر لاحقاً في الحياة. فهم هذه الأسباب ضروري للتشخيص الدقيق والتخطيط العلاجي الفعال الذي يقدمه الأستاذ الدكتور محمد هطيف.
الأسباب الخلقية (منذ الولادة)
تتطور هذه التشوهات قبل الولادة وقد تكون ناتجة عن عوامل وراثية أو بيئية تؤثر على نمو العظام والمفاصل.
* مرض بلاونت (Blount's Disease): يؤثر هذا المرض على صفيحة النمو في الجزء العلوي من عظم الساق (الظنبوب)، مما يؤدي إلى تقوس الساقين للداخل (التقوس الروحي) مع تقدم الطفل في العمر.
* خلل التنسج العظمي (Skeletal Dysplasias): مجموعة من الاضطرابات الوراثية التي تؤثر على نمو العظام والغضاريف، مما يؤدي إلى قصر القامة وتشوهات متعددة في الأطراف.
* التشوهات الوراثية الأخرى: مثل نقص تنسج الساق (Tibial Hemimelia) أو غيرها من التشوهات المعقدة التي تؤثر على بنية العظام.
الأسباب المكتسبة (تتطور بعد الولادة)
يمكن أن تحدث هذه التشوهات نتيجة لعوامل مختلفة تؤثر على العظام والمفاصل بعد الولادة.
* الصدمات والإصابات:
* الكسور التي تلتئم بشكل خاطئ (Malunion): إذا لم يتم تثبيت الكسر بشكل صحيح أو إذا حدث التئام غير طبيعي، فقد يؤدي ذلك إلى بقاء العظم منحنياً أو ملتوياً.
* إصابات صفائح النمو (Growth Plate Injuries): في الأطفال والمراهقين، يمكن أن تؤدي إصابات صفائح النمو إلى نمو غير متساوٍ للعظم، مما يسبب تشوهاً زاويّاً.
* الأمراض الأيضية:
* الكساح (Rickets): نقص فيتامين د أو مشكلات في استقلاب الفوسفات تؤدي إلى ضعف العظام وتلينها، مما يجعلها عرضة للتشوه تحت تأثير وزن الجسم.
* تلين العظام (Osteomalacia): نسخة الكساح لدى البالغين، حيث تصبح العظام لينة وتتشوه.
* الأورام: يمكن أن تؤثر الأورام الحميدة أو الخبيثة التي تنشأ في العظم أو بالقرب منه على نمو العظم وتسبب تشوهات.
* العدوى: العدوى المزمنة في العظام (التهاب العظم والنقي) يمكن أن تدمر بنية العظم وتؤدي إلى تشوهات.
* التهاب المفاصل الشديد: في بعض الحالات، يمكن أن يؤدي التهاب المفاصل المزمن والشديد إلى تآكل غير متساوٍ للمفصل، مما يؤثر على محاذاة الطرف ويسبب تشوهات ثانوية.
* الأسباب مجهولة السبب: في بعض الأحيان، لا يمكن تحديد سبب واضح للتشوه.
فهم هذه الأسباب يساعد الأستاذ الدكتور محمد هطيف على تصميم خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار تاريخه الطبي الكامل.
أعراض تشوهات الأطراف السفلية ومتى يجب زيارة الطبيب
تختلف أعراض تشوهات الأطراف السفلية بناءً على شدة التشوه وموقعه وعمر المريض. من المهم جداً الانتباه لهذه العلامات وزيارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف في صنعاء عند ظهورها.
الأعراض الشائعة لتشوهات الأطراف السفلية
- الألم: هو أحد أكثر الأعراض شيوعاً. يمكن أن يكون الألم مزمناً، يزداد سوءاً مع النشاط، وقد يكون ناتجاً عن:
- زيادة الضغط على جزء معين من المفصل، مما يؤدي إلى تآكل الغضروف (التهاب المفاصل المبكر).
- إجهاد الأربطة والعضلات في محاولة لتعويض عدم الاستقامة.
- تأثير التشوه على الأعصاب المحيطة.
- العرج أو صعوبة المشي: يؤدي التشوه إلى تغيير في طريقة توزيع الوزن على الطرف، مما يجعل المشي صعباً وغير طبيعي. قد يلاحظ المريض أو الأهل مشية غير متوازنة أو عرج واضح.
- تغير في شكل الطرف: هذا هو العرض الأكثر وضوحاً. قد يلاحظ المريض أو الأهل:
- تقوس الساقين للداخل (Varus Deformity): حيث تكون الركبتان متباعدتين عند الوقوف مع تقارب الكاحلين.
- تقوس الساقين للخارج (Valgus Deformity): حيث تكون الركبتان متقاربتين مع تباعد الكاحلين (الساقين على شكل حرف X).
- التواء في العظم (Torsion) قد يجعل القدم تتجه للداخل أو الخارج بشكل غير طبيعي.
- تغير في طول الطرف: قد يؤدي التشوه إلى قصر أحد الأطراف مقارنة بالآخر، مما يؤثر على المشي ويسبب آلاماً في الظهر والورك.
- عدم استقرار المفصل: قد تشعر المفاصل (خاصة الركبة) بعدم الاستقرار أو "الارتخاء" بسبب الضغط غير المتوازن على الأربطة.
- تآكل المفصل المبكر (التهاب المفاصل): حتى بضع درجات من الانحناء غير المصحح يمكن أن تؤدي إلى تآكل كارثي ومبكر لغضروف المفصل، مما يتطلب في النهاية جراحة استبدال مفصل.
متى يجب زيارة الطبيب؟
يجب عليك زيارة الأستاذ الدكتور محمد هطيف إذا لاحظت أياً من الأعراض التالية:
* ألم مستمر أو متزايد في الأطراف السفلية أو المفاصل.
* تغير واضح في شكل الطرف (تقوس، التواء).
* صعوبة في المشي، عرج، أو عدم توازن.
* عدم قدرة الطفل على المشي بشكل طبيعي أو تأخر في مراحل المشي.
* تدهور في وظيفة المفصل أو الشعور بعدم استقراره.
* إذا كان لديك تاريخ عائلي لأمراض العظام أو التشوهات.
التشخيص المبكر والعلاج الدقيق ضروريان لتجنب المضاعفات طويلة الأمد وتحسين نوعية الحياة. الأستاذ الدكتور محمد هطيف يمتلك الخبرة والأدوات اللازمة لتقييم حالتك بدقة وتقديم خطة علاجية مخصصة.
تشخيص تشوهات الأطراف السفلية والتخطيط الدقيق للعلاج
يعتبر تشخيص تشوهات الأطراف السفلية عملية دقيقة تتطلب خبرة عالية، خاصة وأن التخطيط الجراحي هو المفتاح لنجاح العلاج. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على أحدث التقنيات لضمان تشخيص شامل وتخطيط علاجي لا مثيل له.
الفحص السريري الدقيق
يبدأ التشخيص بفحص سريري شامل يقوم به الأستاذ الدكتور محمد هطيف. يتضمن هذا الفحص:
* تقييم المشية (Gait Analysis): ملاحظة طريقة مشي المريض لتحديد أي عرج أو أنماط مشي غير طبيعية.
* قياسات الطرف: قياس طول الأطراف، وتقييم نطاق حركة المفاصل، وتحديد أي تباين في الطول.
* تقييم المحاذاة: فحص بصري للطرف لتحديد درجة التقوس أو الانحناء.
* تقييم قوة العضلات والأربطة: لتحديد مدى تأثير التشوه على وظيفة المفصل واستقراره.
التصوير الشعاعي المتقدم
التصوير هو حجر الزاوية في تشخيص تشوهات العظام.
* الأشعة السينية الكاملة للطرف السفلي بوضعية الوقوف (Full-Length Standing AP Radiograph):
* هذا هو الفحص الأكثر أهمية. يجب أن يتم التقاطه بدقة عالية، مع وقوف المريض وتحميل الوزن على الطرفين.
* لماذا هو حاسم؟ الأفلام التي يتم التقاطها بوضعية الاستلقاء أو الأفلام القصيرة (الركبة فقط) عديمة الفائدة تماماً لحساب انحراف المحور الميكانيكي (MAD) بدقة، لأنها تلغي تأثير الجاذبية وارتخاء الأربطة ومساهمة مفصل الورك في المحاذاة.
* يستخدم الأستاذ الدكتور محمد هطيف هذه الأشعة لتقييم المحاذاة الكلية للطرف، وتحديد مكان التشوه، وقياس الزوايا بدقة.
- الأشعة المقطعية (CT Scan) والرنين المغناطيسي (MRI): قد تكون ضرورية في بعض الحالات لتقييم الأنسجة الرخوة، أو التشوهات المعقدة ثلاثية الأبعاد، أو لتقييم حالة صفائح النمو.
التخطيط الجراحي الدقيق (خطوة بخطوة)
بعد الحصول على الأشعة السينية عالية الجودة، يبدأ الأستاذ الدكتور محمد هطيف في عملية التخطيط الجراحي المنهجية التي تضمن الدقة القصوى. هذه العملية تتضمن عدة خطوات حاسمة:
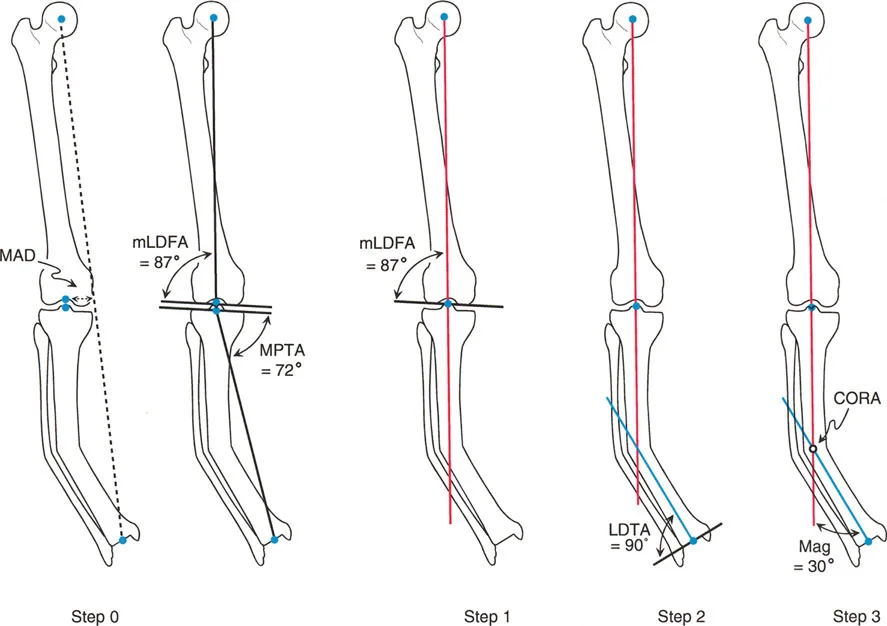
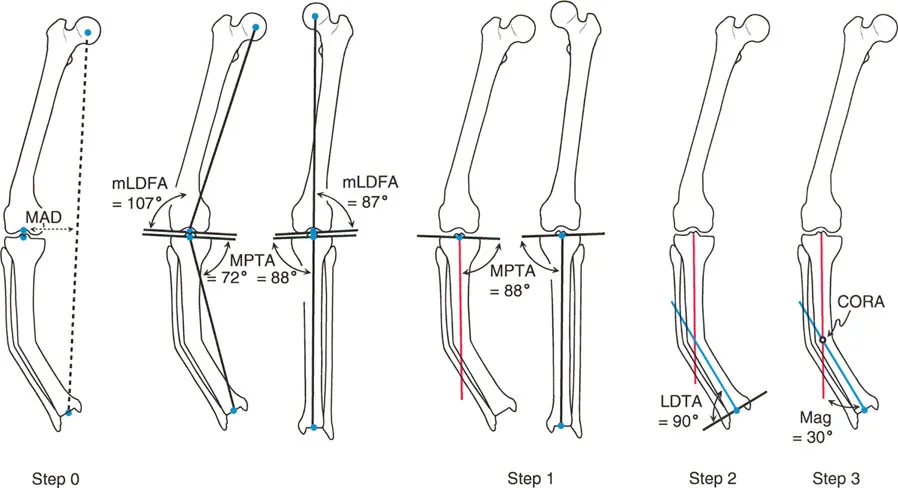
الخطوة 0: اختبار سوء المحاذاة الكلي (Malalignment Test - MAT)
قبل رسم أي محاور خاصة بعظم الساق، يجب تقييم الطرف السفلي بأكمله بصورة شاملة. هذه هي الخطوة الصفر - المتطلب المطلق لجميع التخطيطات الموضعية. لا يمكن علاج عظم الساق بمعزل عن فهم علاقته بعظم الفخذ والمحور الكلي.
1. رسم المحاور الميكانيكية الكلية: يرسم خط من مركز رأس عظم الفخذ إلى مركز مفصل الكاحل في كلا الطرفين السفليين.
2. قياس انحراف المحور الميكانيكي (MAD): هذه هي المسافة العمودية (التي تقاس بالملليمترات) من خط المحور الميكانيكي إلى مركز مفصل الركبة. عادةً، يجب أن يمر الخط قليلاً إلى الجهة الإنسية لمركز الركبة (حوالي 8 مم إنسياً، أو عبر الشوكة الظنبوبية الإنسية). يشير الانحراف الكبير إنسياً إلى سوء محاذاة تقوس للداخل (Varus)؛ ويشير الانحراف جانبياً إلى سوء محاذاة تقوس للخارج (Valgus).
3. قياس زوايا توجيه المفصل: قياس زوايا mLDFA (الزاوية الوحشية البعيدة الميكانيكية للفخذ)، وMPTA (الزاوية الإنسية القريبة للساق)، وJLCA (زاوية تقارب خط المفصل) على كلا الجانبين.
](/media/Principles_of_Deformity_Correction/ch_7_fig_909de1.webp)
لماذا تعد الخطوة 0 حاسمة سريرياً؟
تخبرك هذه الخطوة من أين ينشأ التشوه. هل انحراف المحور الميكانيكي (MAD) الهائل ناجم عن تشوه في عظم الساق، أو تشوه في عظم الفخذ البعيد، أو مزيج من الاثنين؟ كما أنها تحدد صحة الفراغ المفصلي (عبر JLCA) وتؤكد ما إذا كان الجانب المقابل طبيعياً حقاً ويمكن استخدامه كنموذج مخصص للمريض.
الخطوة 1: رسم المحور الميكانيكي القريب لعظم الساق (PMA)
نركز الآن اهتمامنا فقط على عظم الساق. الهدف من الخطوة 1 هو رسم المحور الميكانيكي القريب (PMA) بدقة. بما أن المحور الميكانيكي يجب أن يمر عبر مركز الركبة، فإننا نثبت نقطة البداية هناك. ولكن بأي زاوية نرسم الخط الممتد إلى الأسفل داخل جسم عظم الساق؟ هنا يواجه الأستاذ الدكتور محمد هطيف ثلاثة سيناريوهات سريرية متميزة:
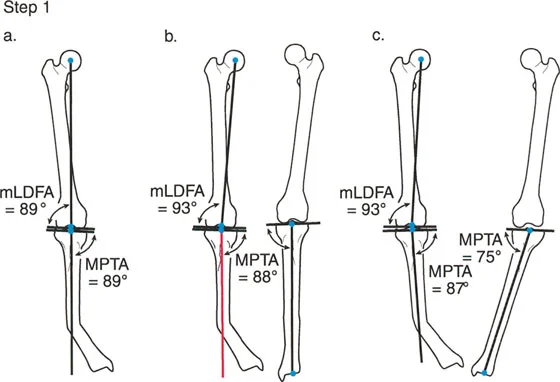
- السيناريو أ: زاوية mLDFA طبيعية في نفس الجانب: إذا كشفت الخطوة 0 أن عظم الفخذ في الجانب المصاب طبيعي تماماً (لديه زاوية mLDFA طبيعية) ولا يساهم في انحراف المحور الميكانيكي (MAD)، فيمكن ببساطة تمديد المحور الميكانيكي لعظم الفخذ مباشرة إلى أسفل عبر مركز الركبة. يصبح هذا الخط الممتد بسلاسة هو المحور الميكانيكي القريب (PMA) لعظم الساق.
- السيناريو ب: زاوية mLDFA غير طبيعية في نفس الجانب، ولكن زاوية MPTA طبيعية في الجانب المقابل: إذا كان عظم الفخذ في الجانب المشوه مشوهاً أيضاً (زاوية mLDFA غير طبيعية)، فلا يمكن استخدام محوره لتوجيه خط عظم الساق. يجب إنشاء المحور الميكانيكي القريب (PMA) لعظم الساق بشكل مستقل تماماً. ينظر الأستاذ الدكتور محمد هطيف إلى الساق السليمة المقابلة. إذا كانت زاوية MPTA طبيعية، يتم استخدام هذه الزاوية بالضبط كـ "زاوية نموذجية خاصة بالمريض". يتم رسم المحور الميكانيكي القريب (PMA) بدءاً من مركز الركبة المشوهة، بزاوية مائلة إلى الأسفل عند زاوية MPTA النموذجية بالنسبة لخط المفصل القريب لعظم الساق.
- السيناريو ج: زاوية mLDFA غير طبيعية في نفس الجانب وزاوية MPTA غير طبيعية في الجانب المقابل: إذا كان عظم الفخذ في نفس الجانب مشوهاً، وكانت الساق المقابلة أيضاً مشوهة (على سبيل المثال، مرض جهازي ثنائي الجانب مثل مرض بلاونت)، فلا تتوفر قوالب خاصة بالمريض. يجب في هذه الحالة العودة إلى متوسط الزاوية MPTA الطبيعية للسكان، وهي 87 درجة. يتم رسم المحور الميكانيكي القريب (PMA) بدءاً من مركز الركبة، ويمتد إلى الأسفل بزاوية 87 درجة بالضبط بالنسبة لخط المفصل القريب لعظم الساق.
الخطوة 2: رسم المحور الميكانيكي البعيد لعظم الساق (DMA) واختبار سوء محاذاة الكاحل (Ankle MOT)
بعد ذلك، يجب رسم المحور الميكانيكي البعيد (DMA). نبدأ من مركز خط مفصل الكاحل (السطح المفصلي لعظم الساق) ونرسم صعوداً إلى الأعلى داخل جسم العظم. مرة أخرى، يواجه الأستاذ الدكتور محمد هطيف ثلاثة سيناريوهات بناءً على موقع التشوه وصحة الطرف المقابل.
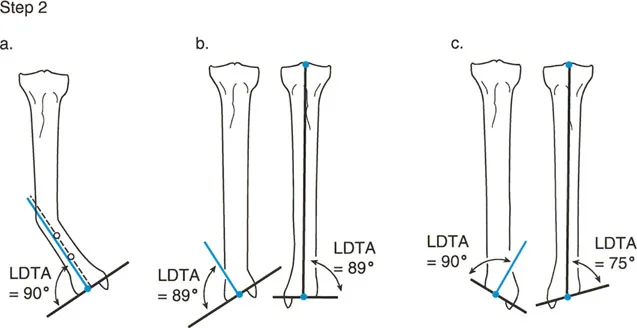
- السيناريو أ: جسم عظم الساق البعيد طبيعي: إذا كان التشوه يقع في الجزء القريب أو في منتصف جسم العظم، تاركاً جزءاً طويلاً ومستقيماً تماماً من عظم الساق البعيد، فلا داعي للاعتماد على زوايا مفصل الكاحل شديدة التباين. ببساطة، يتم رسم المحور الميكانيكي البعيد (DMA) من مركز مفصل الكاحل، ويمتد إلى الأعلى، بالتوازي تماماً مع خط منتصف جسم العظم لهذا الجزء المستقيم البعيد.
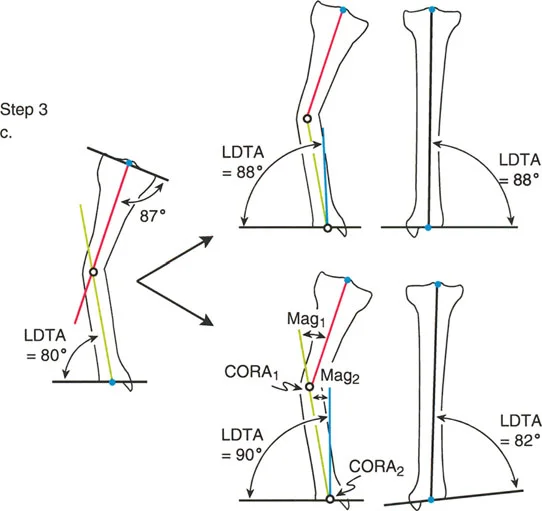
- ملاحظة جراحية هامة: حتى لو بدا عظم الساق البعيد مستقيماً تماماً بالعين المجردة، يجب إجراء اختبار سوء المحاذاة (MOT) للكاحل. يتم رسم خط السطح المفصلي للكاحل وقياس زاوية LDTA (الزاوية الوحشية البعيدة للساق). إذا وقعت خارج النطاق 86-92 درجة، فإن تشوهاً خفياً قريباً من المفصل يكمن، وسيؤدي خط منتصف جسم العظم إلى
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك