يُعتبر العمود الفقري، بتكوينه المعقد ودوره المحوري، بمثابة الدعامة الأساسية لجسم الإنسان، حيث يمنحه القوة والمرونة ويوفر الحماية للحبل الشوكي والأعصاب المحورية. وعندما يتعرض هذا الهيكل المعقد لانحناءات أو تشوهات شديدة، فإن تداعيات ذلك تتجاوز الألم الجسدي لتؤثر بشكل عميق على نوعية حياة المريض، مسببة تحديات جمة في الحركة، التنفس، وحتى الوظائف العصبية.
في ظل هذه التحديات، برزت التطورات المذهلة في جراحات العمود الفقري كبارقة أمل حقيقية للمرضى الذين يعانون من هذه التشوهات المعقدة. ومع التقنيات الجراحية المتطورة، أصبح تصحيح هذه الحالات الشديدة ممكناً، واستعادة القدرة على العيش بجودة أفضل في المتناول.
يستكشف هذا المقال أحد أكثر الإجراءات الجراحية دقة وفعالية في علاج أشد أنواع تشوهات العمود الفقري: عملية استئصال الفقرة الخلفي (Posterior Vertebral Column Resection - VCR) . وسنسلط الضوء على الأهمية القصوى لهذه الجراحة ودور الخبرة الفائقة في تنفيذها. وفي هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، كقامة علمية وطبية رائدة، وخبير لا يُضاهى في هذا المجال الحيوي في اليمن والمنطقة، مستفيداً من خبرة تفوق العقدين في تقديم رعاية استثنائية وجراحات معقدة بنتائج مبهرة.
لمحة تشريحية عن العمود الفقري: فهم الأساس
لفهم تعقيدات تشوهات العمود الفقري وعملية استئصال الفقرة الخلفي، لا بد من استعراض سريع للتشريح الأساسي لهذه الدعامة الحيوية:
- الفقرات: يتكون العمود الفقري من 33 فقرة عظمية مرتبة فوق بعضها البعض، مقسمة إلى مناطق: عنقية (7)، صدرية (12)، قطنية (5)، عجزية (5 ملتحمة)، وعصعصية (4 ملتحمة). كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف يحيط بالقناة الشوكية.
- الأقراص الفقرية: تقع بين أجسام الفقرات، وتعمل كوسائد امتصاص للصدمات وتمنح العمود الفقري مرونته.
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي داخل القناة الشوكية، وتتفرع منه الأعصاب الشوكية لتغذي أجزاء الجسم المختلفة، مسؤولة عن الحركة والإحساس.
- الأربطة والعضلات: شبكة معقدة من الأربطة والعضلات تدعم العمود الفقري وتوفر الاستقرار والحركة.
- الانحناءات الطبيعية: يمتلك العمود الفقري انحناءات طبيعية (الحداب العنقي والقطني والجنف الصدري) التي تعمل على توزيع الضغوط وامتصاص الصدمات. أي انحراف شديد عن هذه الانحناءات هو ما يُعرف بالتشوه.
ما هو تشوه العمود الفقري الشديد؟ أنواع وأسباب وتداعيات
تشوه العمود الفقري الشديد هو حالة تتسم بانحناءات غير طبيعية، صارمة، ومتقدمة في العمود الفقري، والتي لا يمكن تصحيحها بسهولة بواسطة العلاجات التحفظية. هذه الانحناءات تتجاوز الانحناءات الطبيعية للعمود الفقري وقد تكون في المستوى الجانبي (الجنف)، أو الأمامي الخلفي (الحداب)، أو مزيجاً من الاثنين (الحداب الجنف).
أنواع تشوهات العمود الفقري الشديدة:
-
الجنف (Scoliosis):
- انحناء جانبي في العمود الفقري على شكل حرف "S" أو "C".
- الجنف مجهول السبب (Idiopathic Scoliosis): الأكثر شيوعاً، يظهر عادة في مرحلة المراهقة، ويكون شديداً إذا تجاوزت زاوية كوب (Cobb angle) 40-50 درجة ومصحوباً بصلابة في العمود الفقري.
- الجنف الخلقي (Congenital Scoliosis): ناتج عن تشوهات في تكوين الفقرات منذ الولادة (مثل الفقرات النصفية أو فشل التجزئة)، وغالباً ما يكون شديداً ويتطلب تدخلاً مبكراً.
- الجنف العصبي العضلي (Neuromuscular Scoliosis): يرتبط بأمراض تؤثر على العضلات والأعصاب (مثل الشلل الدماغي، ضمور العضلات)، ويتميز بتطور سريع وشديد.
- الجنف التنكسي للبالغين (Adult Degenerative Scoliosis): يحدث بسبب تآكل الأقراص والمفاصل الفقرية مع التقدم في العمر، وقد يصبح شديداً ويسبب آلاماً مبرحة.
-
الحداب (Kyphosis):
- تقوس مفرط في الجزء العلوي من الظهر (الحداب الصدري) أو تقوس في منطقة أخرى، مما يجعل الظهر يبدو محدباً بشكل غير طبيعي.
- حداب شيورمان (Scheuermann's Kyphosis): يحدث في فترة المراهقة بسبب تشوه في نمو الفقرات، ويمكن أن يكون شديداً ومصحوباً بالصلابة والألم.
- الحداب الخلقي (Congenital Kyphosis): ناتج عن تشوهات فقارية عند الولادة (فشل التكوين أو التجزئة)، ويُعتبر من أخطر أنواع الحداب بسبب احتمالية الضغط على الحبل الشوكي.
- الحداب الوضعي (Postural Kyphosis): ناتج عن وضعيات الجلوس أو الوقوف الخاطئة، وعادة ما يكون أقل شدة وقابلاً للتصحيح.
- حداب ما بعد الصدمة (Post-traumatic Kyphosis): يحدث بعد كسور العمود الفقري التي لا تلتئم بشكل صحيح.
- حداب البالغين التنكسي (Adult Degenerative Kyphosis): ينتج عن تدهور الأقراص والفقرات مع التقدم في العمر، مما يؤدي إلى فقدان الانحناء القطني الطبيعي وزيادة الحداب.
الأسباب المحتملة لتشوهات العمود الفقري الشديدة:
- تشوهات خلقية: خلل في تكوين الفقرات أثناء النمو الجنيني.
- أمراض عصبية عضلية: حالات مثل الشلل الدماغي، شلل الأطفال، الحثل العضلي، السنسنة المشقوقة.
- الأورام: أورام العمود الفقري التي تؤدي إلى انهيار الفقرات أو تشوهها.
- التهابات: مثل مرض السل الفقري (Pott's disease) الذي يمكن أن يدمر الفقرات.
- الصدمات والإصابات: كسور العمود الفقري التي لا تلتئم بشكل صحيح.
- العمليات الجراحية السابقة: بعض جراحات العمود الفقري قد تؤدي إلى تشوهات لاحقة (مثل متلازمة الجنف بعد الاندماج).
- التقدم في العمر: تآكل الأقراص والمفاصل يؤدي إلى الجنف التنكسي والحداب.
- أسباب مجهولة (Idiopathic): خاصة في حالات الجنف.
علامات وأعراض تشوهات العمود الفقري الشديدة:
تتنوع الأعراض اعتماداً على نوع وموقع وشدة التشوه، ولكنها غالباً ما تشمل:
- الألم: ألم مزمن، غالباً في الظهر، وقد يمتد إلى الأطراف إذا كان هناك ضغط عصبي.
- عدم التوازن الجذعي: ميلان الجسم، عدم استواء الكتفين أو الحوض، وبروز أحد لوحي الكتف.
- صعوبة في الحركة: تقييد نطاق حركة العمود الفقري، صعوبة في الانحناء أو الدوران.
- مشاكل تنفسية: خاصة في حالات الجنف أو الحداب الصدري الشديد التي تضغط على الرئتين.
- مشاكل عصبية: ضعف في الأطراف، خدر، تنميل، أو حتى مشاكل في التحكم في المثانة والأمعاء في حالات الضغط الشديد على الحبل الشوكي أو الأعصاب.
- تأثيرات نفسية واجتماعية: تدني الثقة بالنفس بسبب المظهر الجسدي، العزلة الاجتماعية، والاكتئاب.
جدول 1: علامات وأعراض تشوهات العمود الفقري الشديدة: قائمة مرجعية
| الفئة الرئيسية | العرض/العلامة | الوصف |
|---|---|---|
| الألم | ألم مزمن في الظهر | قد يكون موضعياً أو منتشراً، ويزداد مع النشاط. |
| ألم عصبي (Radicular Pain) | ألم يمتد إلى الأطراف (الذراعين أو الساقين) بسبب ضغط الأعصاب. | |
| المظهر الجسدي | عدم استواء الكتفين | كتف أعلى من الآخر. |
| عدم استواء الحوض | جانب من الحوض أعلى من الآخر. | |
| بروز أحد لوحي الكتف (حدبة ضلعية) | جانب من القفص الصدري يبرز أكثر من الآخر عند الانحناء. | |
| ميلان الرأس أو الجذع | الرأس أو الجسم لا يقعان في منتصف الحوض. | |
| بروز البطن أو تحدب الظهر الشديد | خاصة في حالات الحداب الشديد أو فقدان الانحناء القطني الطبيعي. | |
| الوظيفة الحركية | صعوبة في المشي أو الوقوف لفترات طويلة | نتيجة لعدم التوازن أو الألم. |
| تقييد نطاق حركة العمود الفقري | صعوبة في الانحناء، الدوران، أو التمدد. | |
| ضعف في العضلات أو تشنجات | في الظهر أو الأطراف. | |
| أعراض عصبية | خدر أو تنميل في الأطراف | نتيجة لضغط الأعصاب. |
| ضعف في الساقين أو الذراعين | قد يؤثر على القدرة على المشي أو حمل الأشياء. | |
| مشاكل في التحكم بالمثانة أو الأمعاء (نادرة) | علامة على ضغط شديد على الحبل الشوكي تتطلب تدخلاً عاجلاً. | |
| أعراض أخرى | ضيق في التنفس أو تعب سريع | خاصة في حالات التشوهات الصدرية الشديدة التي تضغط على الرئتين. |
| مشاكل في النوم | صعوبة في إيجاد وضعية مريحة. |
تشخيص تشوهات العمود الفقري الشديدة: دقة الأستاذ الدكتور محمد هطيف
يعتمد الأستاذ الدكتور محمد هطيف على نهج تشخيصي شامل ودقيق لضمان فهم كامل لحالة المريض قبل اتخاذ أي قرار علاجي. تشمل خطوات التشخيص ما يلي:
- الفحص السريري الشامل: تقييم الوضعية، نطاق حركة العمود الفقري، فحص الجهاز العصبي (القوة، الإحساس، المنعكسات)، واختبارات خاصة مثل اختبار الانحناء الأمامي (Adam's Forward Bend Test) للجنف.
-
التصوير الإشعاعي المتقدم:
- الأشعة السينية (X-rays): صور كاملة للعمود الفقري بوضع الوقوف (الوزن الكلي) لتحديد زاوية كوب (Cobb angle)، والتوازن السهمي (Sagittal Balance) والجبهي (Coronal Balance)، ومرونة التشوه.
- التصوير بالرنين المغناطيسي (MRI): لتقييم الحبل الشوكي، الأعصاب، الأقراص، والأنسجة الرخوة، والكشف عن أي ضغط عصبي أو تشوهات داخلية.
- الأشعة المقطعية (CT Scan): لتقييم تفاصيل العظام الهيكلية، تشوهات الفقرات، وتخطيط الجراحة بدقة ثلاثية الأبعاد.
- فحوصات وظيفية: مثل اختبارات وظائف الرئة (Pulmonary Function Tests) في حالات التشوهات الصدرية الشديدة.
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
يتم تحديد خطة العلاج المناسبة لتشوهات العمود الفقري الشديدة بناءً على عمر المريض، شدة التشوه، الأعراض، ومعدل تقدم الحالة.
1. العلاج التحفظي (Conservative Treatment):
هذا الخيار يكون فعالاً في حالات التشوهات الخفيفة إلى المتوسطة، أو كجزء من التحضير للجراحة. ومع ذلك، بالنسبة "للتشوهات الشديدة والصلبة" التي تتطلب عملية VCR، غالباً ما يكون العلاج التحفظي غير كافٍ.
- المراقبة: للتشوهات الخفيفة خاصة في الأطفال والمراهقين لتقييم مدى تطورها.
- العلاج الطبيعي والتمارين: لتقوية عضلات الظهر والجذع، تحسين المرونة، وتخفيف الألم.
- الدعامات (Bracing): تستخدم لتوقيف تقدم الجنف أو الحداب لدى الأطفال والمراهقين الذين ما زالوا في طور النمو. لا تصحح التشوه القائم ولكن تمنع تفاقمه.
- مسكنات الألم: الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs)، مرخيات العضلات، أو حقن الستيرويد لتخفيف الألم.
2. التدخل الجراحي: الحلول المتقدمة
عندما تكون التشوهات شديدة، متقدمة، مصحوبة بألم لا يمكن السيطرة عليه، ضغط عصبي، أو تدهور وظيفي، يصبح التدخل الجراحي هو الخيار الأكثر فعالية. تتنوع الجراحات من الدمج البسيط إلى التقنيات المعقدة مثل استئصال الفقرة الخلفي.
جدول 2: مقارنة بين العلاج التحفظي والجراحي لتشوهات العمود الفقري الشديدة
| الميزة | العلاج التحفظي | العلاج الجراحي (مثل VCR) |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض، منع التفاقم (في بعض الحالات) | تصحيح التشوه، تخفيف الضغط العصبي، استعادة التوازن. |
| الفعالية للتشوهات الشديدة | عادة غير كافٍ لتصحيح التشوه الشديد | الحل الأكثر فعالية لتصحيح التشوهات الشديدة والصلبة. |
| الآثار الجانبية/المخاطر | قليلة أو معدومة | مخاطر جراحية كبيرة (نزيف، عدوى، تلف عصبي، فشل دمج). |
| فترة التعافي | قد تكون مستمرة أو متقطعة | طويلة ومعقدة، تتطلب برنامج إعادة تأهيل مكثف. |
| التحسن في المظهر | محدود، خاصة في التشوهات الشديدة | تحسن كبير في شكل ومظهر العمود الفقري. |
| التحسن في الوظيفة | قد يخفف الألم ويحسن المرونة بشكل محدود | تحسن كبير في القدرة على الحركة، التنفس، وتخفيف الألم. |
| متى يُلجأ إليه؟ | التشوهات الخفيفة/المتوسطة، الأطفال في طور النمو، أو قبل الجراحة. | التشوهات الشديدة، الصلبة، المتقدمة، أو المصحوبة بمشاكل عصبية/وظيفية. |
| التكلفة | عادة أقل | أعلى بكثير (جراحة، إقامة في المستشفى، إعادة تأهيل). |
فهم عملية استئصال الفقرة الخلفي (VCR): الحل المتقدم والدقيق
عملية استئصال الفقرة الخلفي (Posterior Vertebral Column Resection - VCR) هي إجراء جراحي معقد ومتخصص يُعد من أقوى التقنيات لتصحيح أشد أنواع تشوهات العمود الفقري، سواء كانت جنفاً شديداً أو حداباً حاداً وزاوياً. تُعتبر هذه العملية حلاً نهائياً للتشوهات غير القابلة للتصحيح بالطرق الأقل توغلاً.
ما هو الهدف من عملية VCR؟
الهدف الأساسي من VCR هو إزالة فقرة أو أكثر من العمود الفقري بالكامل، بما في ذلك الجسم الفقري والأقراص المجاورة والعناصر الخلفية (الصفيحة، النتوءات الشوكية والمستعرضة)، من خلال نهج جراحي واحد (عادة من الخلف). تسمح هذه الإزالة الكاملة بتصحيح هائل للتشوه في ثلاثة أبعاد:
- تصحيح الانحناء الأمامي الخلفي (Sagittal Plane): استعادة الحداب أو الانحناء القطني الطبيعي.
- تصحيح الانحناء الجانبي (Coronal Plane): تصحيح الجنف.
- تصحيح دوران الفقرات (Axial Plane): وهو أمر حيوي لتحقيق التوازن الشامل.
دواعي إجراء عملية VCR:
يُقرر الأستاذ الدكتور محمد هطيف اللجوء إلى عملية VCR في الحالات التالية:
- الحداب الزاوي الشديد (Sharp Angular Kyphosis): خاصة تلك الناتجة عن تشوهات خلقية، كسور غير ملتئمة، أو أورام سابقة، والتي تضغط على الحبل الشوكي.
- الجنف أو الحداب الجنف الشديد والصلب (Severe, Rigid Scoliosis/Kyphoscoliosis): عندما تكون زاوية الانحناء كبيرة جداً (غالباً أكثر من 80-90 درجة) وغير قابلة للتصحيح بالتقنيات الأخرى.
- فشل العمليات الجراحية السابقة: تصحيح التشوهات المتبقية أو التي تفاقمت بعد جراحات دمج سابقة.
- تشوهات العمود الفقري الناجمة عن الأورام أو الالتهابات: بعد إزالة السبب الرئيسي.
- تشوهات العمود الفقري المعقدة: مثل تلك التي تؤثر على توازن الجسم بشكل عام (Global Sagittal Imbalance).
عملية استئصال الفقرة الخلفي (VCR) خطوة بخطوة: خبرة الأستاذ الدكتور محمد هطيف
تُعد عملية VCR من أعقد وأخطر جراحات العمود الفقري، وتتطلب مهارة جراحية فائقة، تخطيطاً دقيقاً، وفريقاً طبياً متعدد التخصصات. يتميز الأستاذ الدكتور محمد هطيف بخبرته الطويلة التي تزيد عن 20 عاماً في مثل هذه الجراحات، ويعتمد على أحدث التقنيات لضمان أعلى مستويات الأمان والفعالية.
1. التخطيط قبل الجراحة: بصمة الأستاذ الدكتور محمد هطيف
قبل أي إجراء، يكرس الأستاذ الدكتور محمد هطيف وقتاً طويلاً للتخطيط الدقيق والشامل، مستخدماً أحدث أدوات التشخيص والتصوير ثلاثي الأبعاد.
- مراجعة شاملة للصور الإشعاعية: الأشعة السينية الديناميكية، الأشعة المقطعية مع إعادة بناء ثلاثية الأبعاد، والتصوير بالرنين المغناطيسي لتقييم حجم وشكل التشوه، مرونته، وجود أي ضغط على الحبل الشوكي، وتحديد المستوى الدقيق للفقرة المراد إزالتها.
- تقييم الحالة الصحية العامة للمريض: يشمل فحوصات الدم، تقييم القلب والرئة، واختبارات التخثر للتأكد من جاهزية المريض للجراحة.
- التشاور مع فريق متعدد التخصصات: يضم أخصائيي التخدير، أخصائيي الأعصاب، وأخصائيي إعادة التأهيل لضمان خطة علاج متكاملة.
- شرح تفصيلي للمريض: يحرص الدكتور هطيف على إطلاع المريض وعائلته بشكل كامل على تفاصيل العملية، المخاطر المحتملة، والنتائج المتوقعة، مؤكداً على مبدأ "الصدق الطبي" الذي يتبعه.
2. الإجراء الجراحي: تفاصيل دقيقة
عادة ما تستغرق عملية VCR عدة ساعات وتتم تحت التخدير العام.
- التخدير والوضع الجراحي: يتم تخدير المريض تخديرًا كاملاً، ثم يوضع بعناية في وضعية الانبطاح (على البطن) على طاولة جراحية خاصة تسمح بالوصول الأمثل للعمود الفقري وتقليل النزيف. يتم تركيب أجهزة مراقبة عصبية مستمرة (Intraoperative Neuromonitoring) لمراقبة وظيفة الحبل الشوكي والأعصاب طوال العملية، وهي تقنية حديثة يحرص الدكتور هطيف على استخدامها لتعزيز أمان المريض.
- الشق الجراحي والوصول إلى العمود الفقري: يتم عمل شق طولي في منتصف الظهر فوق منطقة التشوه. يتم فصل العضلات بعناية عن الفقرات لتكشف عن العظام.
- إدخال براغي التثبيت (Pedicle Screws): يتم إدخال براغي خاصة في الفقرات أعلى وأسفل مستوى التشوه بعدة فقرات. هذه البراغي ستُستخدم لاحقاً لتثبيت القضبان المعدنية وتوفير الاستقرار.
- تحرير ورفع الضغط عن الأعصاب (Decompression): يتم إجراء قطع الصفيحة الفقرية (Laminectomy) وإزالة أجزاء من القوس الفقري والأربطة لتخفيف أي ضغط على الحبل الشوكي والأعصاب المتضررة.
-
إزالة الفقرة المستهدفة (Vertebral Resection):
هذه هي الخطوة الأكثر تعقيدًا.
- يتم إزالة النتوءات المستعرضة والصفائح وقطع جذور الفقرة (Pedicles).
- يتم تحرير الجسم الفقري من الأمام والخلف، وإزالة الأقراص الفقرية أعلى وأسفل الفقرة المستهدفة.
- تُزال الفقرة بالكامل بحذر شديد، مع حماية الحبل الشوكي والأعصاب المحيطة. يتطلب هذا الجزء مهارة فائقة وخبرة واسعة لضمان عدم حدوث أي ضرر عصبي.
-
تصحيح التشوه والتثبيت (Correction and Stabilization):
- بعد إزالة الفقرة، تُترك فجوة. يتم بعد ذلك تقريب الفقرات العلوية والسفلية لبعضها البعض باستخدام قضبان معدنية يتم ربطها بالبراغي المثبتة مسبقاً.
- تسمح هذه العملية بتصحيح قوي وثلاثي الأبعاد للانحناء، مع استعادة الانحناءات الطبيعية للعمود الفقري.
- يتم استخدام طعوم عظمية (Bone Grafts) أو أقفاص شبكية (Cages) لدعم العمود الأمامي وملء الفجوة الناتجة عن إزالة الفقرة، مما يعزز عملية الاندماج العظمي.
- الدمج (Fusion): يتم وضع المزيد من الطعوم العظمية على طول العمود الفقري المعدني لتشجيع نمو العظام ودمج الفقرات معاً لتصبح قطعة واحدة صلبة مع مرور الوقت، مما يوفر استقراراً دائماً.
- الإغلاق: بعد التأكد من الاستقرار والتصحيح، يتم غسل الجرح بعناية، وقد يتم وضع أنبوب تصريف (Drain) لتصريف السوائل الزائدة. ثم تُغلق العضلات والأنسجة والجلد في طبقات.
مخاطر ومضاعفات عملية VCR: دور الخبرة في تقليلها
كأي عملية جراحية كبرى، تحمل عملية VCR مخاطر محتملة، لكن خبرة الجراح، مثل الأستاذ الدكتور محمد هطيف، واستخدام التقنيات الحديثة يقلل من هذه المخاطر بشكل كبير. تشمل المخاطر:
- النزيف: فقدان كمية كبيرة من الدم قد يتطلب نقل دم.
- العدوى: في موقع الجرح أو حول الغرسات المعدنية.
- تلف الأعصاب أو الحبل الشوكي: قد يؤدي إلى ضعف، خدر، أو في حالات نادرة جداً، الشلل. مراقبة الأعصاب أثناء الجراحة تقلل هذا الخطر.
- تسرب السائل النخاعي (CSF Leak): بسبب تمزق الغشاء المحيط بالحبل الشوكي.
- فشل الاندماج (Pseudarthrosis): عدم التحام الفقرات بشكل كامل، مما قد يتطلب جراحة إضافية.
- فشل الغرسات: كسر البراغي أو القضبان.
- مشاكل في التوازن: قد يحتاج المريض لبعض الوقت للتكيف مع العمود الفقري الجديد.
- المضاعفات العامة للتخدير: مثل مشاكل القلب أو الرئة.
الرعاية ما بعد الجراحة وإعادة التأهيل الشاملة: خطة الأستاذ الدكتور محمد هطيف
تعتبر مرحلة ما بعد الجراحة وإعادة التأهيل جزءاً لا يتجزأ من نجاح عملية VCR. يضمن الأستاذ الدكتور محمد هطيف خطة رعاية شاملة تضمن تعافي المريض الأمثل واستعادة أقصى قدر من الوظائف.
1. الرعاية الفورية بعد الجراحة:
- وحدة العناية المركزة (ICU): يقضي المريض عادةً بضعة أيام في وحدة العناية المركزة للمراقبة الدقيقة للعلامات الحيوية، وظائف الأعصاب، ومستوى الألم.
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام مسكنات قوية، غالباً عبر مضخة PCA (Patient-Controlled Analgesia) لتمكين المريض من التحكم بمسكنات الألم الخاصة به.
- الحركة المبكرة: يشجع الدكتور هطيف وفريقه على البدء بالحركة الخفيفة والتقليب في السرير في أقرب وقت ممكن بعد الجراحة، للمساعدة في منع المضاعفات مثل الجلطات الدموية والالتهاب الرئوي.
- العلاج الطبيعي: يبدأ أخصائي العلاج الطبيعي بتقييم الحالة والبدء بتمارين التنفس اللطيفة وتمارين الساقين.
2. الإقامة في المستشفى:
- العلاج الطبيعي المكثف: يركز العلاج الطبيعي على استعادة القوة الأساسية، تعلم كيفية النهوض والجلوس والمشي بأمان، والحفاظ على وضعية صحيحة.
- العناية بالجرح: يتم مراقبة الجرح بعناية للتأكد من عدم وجود علامات للعدوى أو مشاكل أخرى.
- الدعامة (Brace): قد يوصي الدكتور هطيف بارتداء دعامة الظهر لفترة (عدة أسابيع إلى أشهر) لدعم العمود الفقري أثناء عملية الاندماج.
- التوعية: يتم تعليم المريض وعائلته كيفية العناية بالجرح، والتعامل مع الألم، وما يجب توقعه خلال فترة التعافي.
3. برنامج إعادة التأهيل في المنزل أو العيادات الخارجية:
هذه المرحلة هي الأكثر أهمية للتعافي الكامل ويمكن أن تستمر لعدة أشهر.
-
العلاج الطبيعي:
يركز على:
- تقوية العضلات الأساسية: عضلات البطن والظهر العميقة لدعم العمود الفقري المندمج.
- تحسين المرونة: ضمن حدود الأمان.
- تحسين التوازن والتنسيق.
- تطوير أنماط المشي والحركة الصحيحة.
- تمارين الإطالة والتكييف الهوائي الخفيف.
- العلاج المهني: قد يساعد في تكييف الأنشطة اليومية لتقليل الضغط على العمود الفقري.
- تعديل الأنشطة: يجب على المريض تجنب رفع الأوزان الثقيلة، الانحناء الشديد، واللف أو الدوران المفرط للجذع لفترة طويلة (عادة 6-12 شهراً).
- متابعة منتظمة: مع الأستاذ الدكتور محمد هطيف لتقييم تقدم الاندماج العظمي عبر الأشعة السينية ومراجعة خطة إعادة التأهيل.
- الدعم النفسي: يمكن أن يكون للعملية الكبرى تأثير نفسي، وقد يكون الدعم النفسي أو مجموعات الدعم مفيدة.
المتابعة طويلة الأمد: يستمر الاندماج العظمي لعدة أشهر، وقد يستغرق التعافي الكامل واستعادة القدرة على ممارسة معظم الأنشطة من 12 إلى 18 شهراً. المتابعة المستمرة مع الدكتور هطيف ضرورية لضمان نتائج مثالية على المدى الطويل.
الأستاذ الدكتور محمد هطيف: رائد جراحة العمود الفقري في اليمن والمنطقة
في ميدان جراحة العظام والعمود الفقري المعقد، يُعد الأستاذ الدكتور محمد هطيف اسماً بارزاً ومرجعاً علمياً وعملياً لا يُضاهى. بفضل مسيرة مهنية تتجاوز العقدين من الزمان ، وضع الدكتور هطيف نفسه في صدارة الأطباء المتخصصين في علاج تشوهات العمود الفقري الشديدة، ليس فقط في اليمن ولكن في المنطقة بأسرها.
خبرة لا تضاهى وتميز أكاديمي:
- أستاذ بجامعة صنعاء: يُعد الدكتور هطيف أكاديمياً مرموقاً، حيث يشغل منصب أستاذ في جامعة صنعاء، مما يعكس مكانته العلمية وقدرته على تدريس وتطوير أجيال جديدة من الأطباء. هذا الدور الأكاديمي يضمن مواكبته لأحدث الأبحاث والتطورات في مجال جراحة العمود الفقري.
- أكثر من 20 عاماً من الخبرة: يمتلك الدكتور هطيف سجلاً حافلاً بالنجاحات على مدار أكثر من 20 عاماً، أجرى خلالها آلاف العمليات الجراحية المعقدة، بما في ذلك العديد من عمليات استئصال الفقرة الخلفي (VCR)، مما أكسبه مهارة ودقة استثنائية.
-
الريادة في التقنيات الحديثة:
يلتزم الدكتور هطيف بتطبيق أحدث التقنيات الجراحية والمعدات الطبية الأكثر تطوراً. يُعرف عنه استخدامه المكثف لـ:
- الجراحة المجهرية (Microsurgery): لزيادة الدقة وتقليل الأضرار للأنسجة المحيطة، وهو أمر حيوي في جراحات العمود الفقري.
- جراحة المناظير 4K (Arthroscopy 4K): لتقديم رؤية واضحة وتفصيلية، مما يعزز دقة التدخلات الجراحية.
- تغيير المفاصل (Arthroplasty): في مجال جراحة العظام بشكل عام، مما يدل على خبرته الواسعة.
- الصدق الطبي والموثوقية: يتميز الدكتور هطيف بالتزامه الراسخ بالصدق الطبي والشفافية التامة مع مرضاه. يقدم تقييماً واقعياً للحالة، يشرح كافة الخيارات العلاجية، والمخاطر والفوائد المحتملة، مما يبني جسراً من الثقة والاحترام مع كل مريض.
لماذا يُعد الأستاذ الدكتور محمد هطيف الخيار الأول؟
- التخصص الدقيق: تركيزه على جراحات العمود الفقري المعقدة، بما في ذلك VCR، يجعله خبيراً متخصصاً في هذه المجالات الدقيقة.
- النتائج السريرية الممتازة: يمتلك الدكتور هطيف سجلاً حافلاً بنتائج جراحية إيجابية وتحسينات كبيرة في جودة حياة مرضاه.
- النهج الشامل: لا يقتصر دوره على الجراحة فحسب، بل يشمل التقييم الشامل، التخطيط المسبق الدقيق، الرعاية اللاحقة المتابعة، وبرامج إعادة التأهيل المتكاملة.
- الالتزام بسلامة المريض: يضع سلامة المريض وأمنه على رأس أولوياته، مستخدماً أحدث أساليب المراقبة العصبية أثناء الجراحة لتقليل المخاطر.
الأستاذ الدكتور محمد هطيف ليس مجرد جراح، بل هو شريك في رحلة الشفاء، يقدم الأمل والحلول للمرضى الذين يواجهون تحديات صحية كبيرة، ويُعد بحق أفضل استشاري جراحة العظام والعمود الفقري في صنعاء واليمن.
قصص نجاح ملهمة: شهادات حية على التميز
تتحدث قصص المرضى عن نفسها، فكل حالة تُصحح بفضل مهارة الأستاذ الدكتور محمد هطيف هي شهادة حية على التميز.
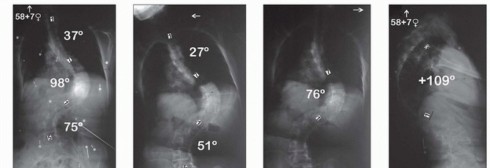
- فاطمة، 16 عاماً، تعاني من جنف مراهقي شديد (85 درجة): كانت تعاني فاطمة من آلام مزمنة وصعوبة في الجلوس والوقوف، مما أثر على دراستها وحياتها الاجتماعية. بعد تقييم دقيق، أجرى لها الدكتور هطيف عملية VCR. بفضل التخطيط المسبق والدقيق ومهارته الجراحية، تم تصحيح الجنف لديها بشكل كبير، وتمكنت من استعادة وضعية طبيعية وعادت لممارسة حياتها بنشاط وحيوية.
- علي، 55 عاماً، يعاني من حداب زاوي بعد كسر قديم: بعد حادث قبل سنوات، تطور لدى علي حداب زاوي في ظهره، مما سبب له ألماً شديداً، صعوبة في التنفس، وضعفاً في ساقيه بسبب ضغط الحبل الشوكي. بعد استشارتها للدكتور هطيف، الذي أوضح له طبيعة حالته المعقدة، قرر علي الخضوع لعملية VCR. تمكن الدكتور هطيف من إزالة الفقرة المشوهة وتصحيح الحداب بشكل ملحوظ، مما أدى إلى تحسن كبير في قدرته على المشي والتنفس وتخفيف الألم.
- مريم، 30 عاماً، تعاني من تشوه بعد جراحة سابقة: كانت مريم تعاني من تشوه متبقٍ وتفاقم الألم بعد جراحة دمج سابقة للجنف. بعد أن فقدت الأمل، نصحتها طبيبتها بالاستعانة بخبرة الدكتور هطيف. أجرى الدكتور هطيف عملية VCR تصحيحية معقدة. استعادت مريم توازنها الجسدي والقدرة على العمل بشكل طبيعي، مما أعاد لها ثقتها بنفسها وحياتها.
هذه القصص ليست مجرد حكايات، بل هي أدلة قاطعة على التفاني والمهارة التي يقدمها الأستاذ الدكتور محمد هطيف لكل مريض.
أسئلة شائعة حول عملية استئصال الفقرة الخلفي (VCR)
هنا إجابات على بعض الأسئلة المتكررة التي قد تكون لديك حول عملية VCR:
1. ما هي المدة الزمنية المتوقعة للتعافي بعد عملية VCR؟
التعافي الأولي في المستشفى يستغرق عادة 5-10 أيام. التعافي الكامل والعودة لمعظم الأنشطة تستغرق من 6 إلى 12 شهراً، وقد تمتد إلى 18 شهراً لبعض الحالات، حيث تستمر عملية اندماج العظام.
2. هل سأحتاج إلى ارتداء دعامة بعد عملية VCR؟
نعم، في معظم الحالات، يوصي الأستاذ الدكتور محمد هطيف بارتداء دعامة الظهر لفترة تتراوح من 3 إلى 6 أشهر بعد الجراحة لدعم العمود الفقري أثناء عملية الاندماج وحماية الجراحة.
3. ما هي البدائل لعملية VCR؟
للتشوهات الشديدة والصلبة التي تستدعي VCR، لا توجد بدائل جراحية ذات فعالية مماثلة في التصحيح ثلاثي الأبعاد. الإجراءات الأقل توغلاً مثل Osteotomy (مثل PSO - Pedicle Subtraction Osteotomy) قد تكون خياراً في بعض الحالات، ولكن VCR تُعد الأكثر فعالية للتشوهات الأكثر حدة. العلاج التحفظي عادة لا يكون كافياً لهذه الحالات.
4. هل عملية VCR مؤلمة؟ وكيف يتم التحكم في الألم؟
نعم، هي جراحة كبرى ومن الطبيعي أن يكون هناك ألم بعد العملية. ومع ذلك، يلتزم الأستاذ الدكتور محمد هطيف وفريقه بتطبيق بروتوكولات متقدمة لإدارة الألم، بما في ذلك مضخات الألم التي يتحكم فيها المريض (PCA)، الأدوية المسكنة المختلفة، وفي بعض الحالات، حقن الأعصاب لتخفيف الألم بشكل فعال.
5. هل تصحيح التشوه بعد VCR دائم؟
بمجرد أن يتم الاندماج العظمي بنجاح، يصبح العمود الفقري مستقراً في الوضع المصحح، ويعتبر التصحيح دائماً. ومع ذلك، من المهم المتابعة مع الدكتور هطيف ومراعاة نمط حياة صحي للحفاظ على نتائج الجراحة على المدى الطويل.
6. هل يمكنني العودة إلى ممارسة الأنشطة الرياضية بعد VCR؟
بعد التعافي الكامل والاندماج العظمي (عادة بعد 12-18 شهراً)، يمكن لمعظم المرضى العودة تدريجياً إلى ممارسة أنشطتهم اليومية والرياضات الخفيفة إلى المعتدلة. ومع ذلك، قد ينصح الدكتور هطيف بتجنب الرياضات التي تتضمن الاحتكاك الشديد أو القفز العالي لحماية العمود الفقري المندمج.
7. ما الذي يجعل الأستاذ الدكتور محمد هطيف الخيار الأفضل لعملية VCR؟
يجمع الدكتور هطيف بين الخبرة الطويلة التي تزيد عن 20 عاماً، درجته الأكاديمية كأستاذ جامعي، استخدامه لأحدث التقنيات الجراحية (الجراحة المجهرية، مراقبة الأعصاب أثناء الجراحة)، والتزامه بالصدق الطبي والرعاية الشاملة للمريض. هذه العوامل مجتمعة تجعله الخيار الأمثل لجراحات العمود الفقري المعقدة.
8. هل يمكن إجراء عملية VCR إذا خضعت لجراحة سابقة في العمود الفقري؟
نعم، في كثير من الحالات، تكون عملية VCR خياراً للمرضى الذين خضعوا لجراحات سابقة في العمود الفقري ولديهم تشوهات متبقية أو تفاقم في الحالة. ومع ذلك، قد تكون هذه الحالات أكثر تعقيداً وتتطلب خبرة جراحية أكبر.
9. هل هناك قيود عمرية لإجراء عملية VCR؟
لا يوجد حد عمري مطلق، ولكن القرارات الجراحية تعتمد على الصحة العامة للمريض، ومدى شدة التشوه، وأهداف العلاج. يتم تقييم كل حالة بشكل فردي بواسطة الأستاذ الدكتور محمد هطيف.
10. ما هي النتائج المتوقعة على المدى الطويل بعد VCR؟
يهدف الأستاذ الدكتور محمد هطيف إلى تحقيق تصحيح كبير للتشوه، تخفيف الألم، تحسين الوظائف الحركية والتنفسية، واستعادة التوازن الجسدي. معظم المرضى يبلغون عن تحسن كبير في جودة حياتهم وقدرتهم على ممارسة الأنشطة اليومية بشكل طبيعي بعد التعافي الكامل.
خاتمة
إن تشوهات العمود الفقري الشديدة لا تمثل مجرد تحدٍ جسدي، بل هي اختبار حقيقي لقدرة الإنسان على التغلب على الألم واستعادة جودة الحياة. وفي هذا السياق، تبرز عملية استئصال الفقرة الخلفي (VCR) كإنجاز طبي يسمح بتصحيح جذري لهذه الحالات المعقدة، مانحة المرضى فرصة جديدة للعيش بدون قيود.
ومع هذه الجراحة شديدة الدقة، تصبح الخبرة والمهارة الجراحية أمراً حاسماً. هنا، لا يمكن التغاضي عن الدور الرائد الذي يلعبه الأستاذ الدكتور محمد هطيف . فبفضل خبرته التي تتجاوز العقدين، مكانته الأكاديمية المرموقة كأستاذ بجامعة صنعاء، التزامه بالتقنيات الحديثة مثل الجراحة المجهرية ومراقبة الأعصاب أثناء الجراحة، وفوق كل ذلك، التزامه بمبدأ الصدق الطبي والشفافية مع مرضاه، يمثل الدكتور هطيف رمزاً للتميز والابتكار في جراحة العمود الفقري في اليمن والمنطقة.
إن اختيار الجراح المناسب هو الخطوة الأولى نحو الشفاء. ومع الأستاذ الدكتور محمد هطيف، لا يجد المرضى فقط جراحاً ماهراً، بل يجدون شريكاً متفهماً، وملتزماً بتحقيق أفضل النتائج الممكنة، ومكرساً لتمكينهم من استعادة حياتهم بكل ما فيها من نشاط وحيوية.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.