تشنجات الورك لدى الأطفال: دليل شامل لإطالة العضلة الحرقفية القطنية والعضلات المقربة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تشنجات الورك هي تقييد مؤلم لحركة مفصل الورك، غالبًا ما يحدث في حالات مثل الشلل الدماغي. علاجها يشمل إطالة العضلة الحرقفية القطنية والعضلات المقربة جراحيًا لاستعادة المرونة، تحسين القدرة على المشي، ومنع المضاعفات الخطيرة كخلع الورك، تحت إشراف الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: تشنجات الورك (Hip Contractures) هي تقييد مؤلم ومستمر لحركة مفصل الورك، وغالبًا ما تحدث كأحد أشد المضاعفات في الحالات العصبية العضلية مثل الشلل الدماغي (Cerebral Palsy) وخلل التنسج النقوي أو الصلب المشقوق (Spina Bifida). يشمل العلاج الجذري والفعال إطالة العضلة الحرقفية القطنية (Iliopsoas) والعضلات المقربة (Adductors) جراحيًا لاستعادة المرونة، تحسين القدرة على المشي، والأهم من ذلك: منع المضاعفات الكارثية مثل خلع الورك التدريجي والتهاب المفاصل التنكسي المبكر. يتم إجراء هذه التدخلات الدقيقة تحت الإشراف المباشر والخبير للأستاذ الدكتور محمد هطيف، رائد جراحة عظام الأطفال في اليمن.
مقدمة شاملة عن تشنجات الورك لدى الأطفال: التحدي والحل الجراحي
تُعد تشنجات الورك، وتحديدًا تشنجات انثناء وتقريب الورك (Hip Flexion and Adduction Contractures)، من أكثر المشاكل العظمية تعقيدًا وخطورة التي تؤثر على الأطفال المصابين باضطرابات عصبية عضلية. هذه التشنجات تتجاوز كونها مجرد تيبس بسيط أو شد في العضلات؛ إنها قوة ميكانيكية مدمرة تعمل ببطء وبشكل مستمر على تشويه مفصل الورك الغضروفي الرقيق لدى الطفل. بمرور الوقت، يحد هذا التشنج من قدرة الطفل على الحركة، الوقوف، الجلوس بشكل مريح، بل وحتى العناية بالنظافة الشخصية وتغيير الملابس، مما ينعكس سلبًا وبشكل عميق على جودة حياته واستقلاليته المستقبلية.
في عيادة الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، ندرك تمامًا حجم القلق والتحديات اليومية التي تواجه الأسر. بصفتنا الوجهة الطبية الأولى والأكثر موثوقية في صنعاء واليمن لجراحة عظام الأطفال، نقدم رعاية فائقة التخصص تعتمد على بروتوكولات عالمية صارمة. يرتكز نهجنا على التدخل الجراحي الدقيق في الوقت المناسب—مثل إطالة الأوتار والعضلات—باستخدام أحدث التقنيات الجراحية الميكروسكوبية وأدوات التصوير المتقدمة لضمان أقصى درجات الأمان والفعالية للطفل.
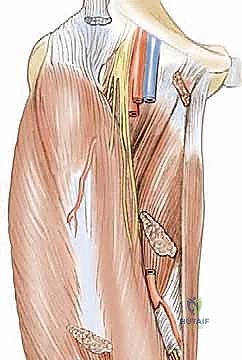
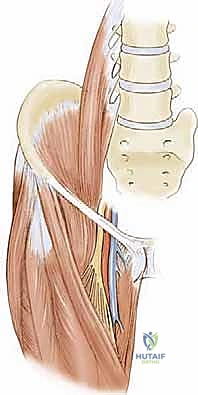
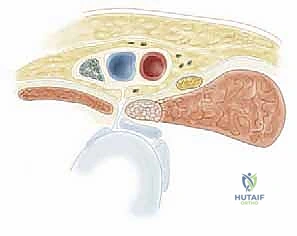
الفهم التشريحي: ما هي العضلة الحرقفية القطنية والعضلات المقربة؟
لفهم كيف تدمر تشنجات الورك مفصل الطفل، يجب أولاً فهم التشريح الدقيق للعضلات المحيطة بالورك. مفصل الورك هو مفصل كروي حقي (Ball-and-Socket Joint) يعتمد على توازن دقيق بين مجموعات عضلية متعارضة.
1. العضلة الحرقفية القطنية (Iliopsoas Muscle)
هي العضلة الرئيسية المسؤولة عن "ثني" الورك (رفع الفخذ باتجاه البطن). تتكون من جزئين: العضلة الحرقفية التي تنشأ من الحوض، والعضلة القطنية التي تنشأ من أسفل العمود الفقري، وتندمجان معًا لتتصلان بعظم الفخذ (المدور الصغير).
* المشكلة عند التشنج: عندما تتشنج هذه العضلة وتقصر بشكل غير طبيعي، يبقى فخذ الطفل منثنيًا للأمام بشكل دائم. لا يستطيع الطفل الوقوف بشكل مستقيم، مما يجبره على ثني ركبتيه والمشي بوضعية الانحناء (Crouch Gait)، مما يضع ضغطًا هائلاً على أسفل الظهر والركبتين.
2. العضلات المقربة (Adductor Muscles)
مجموعة من العضلات تقع في الجزء الداخلي من الفخذ، وظيفتها الأساسية هي "تقريب" الساقين معًا نحو خط المنتصف.
* المشكلة عند التشنج: التشنج المستمر في هذه العضلات يؤدي إلى ما يُعرف بـ "مشية المقص" (Scissoring Gait)، حيث تتقاطع ساقا الطفل أثناء المشي. الأسوأ من ذلك، أن قوة السحب المستمرة للداخل تدفع رأس عظمة الفخذ تدريجيًا خارج تجويف الحوض، مما يؤدي إلى خلع الورك (Hip Dislocation).
الأسباب الجذرية وعوامل الخطر لتشنجات الورك
لا تحدث تشنجات الورك من تلقاء نفسها لدى الأطفال الأصحاء؛ بل هي نتيجة ثانوية لاضطرابات عصبية تؤثر على إشارات الدماغ المرسلة إلى العضلات.
- الشلل الدماغي (Cerebral Palsy - CP): هو السبب الأول والأكثر شيوعًا. الأطفال المصابون بالشلل الدماغي التشنجي (Spastic CP) يعانون من فرط توتر عضلي (Hypertonia). الدماغ يرسل إشارات مستمرة للعضلات بالانقباض، وبما أن العضلات المثنية والمقربة أقوى طبيعيًا من العضلات الباسطة والمبعدة، يحدث خلل في التوازن يؤدي إلى التشنج الدائم.
- الصلب المشقوق (Spina Bifida): عيب خلقي في الأنبوب العصبي يؤدي إلى شلل غير متوازن في عضلات الأطراف السفلية، مما يسبب تشوهات تدريجية في المفاصل.
- الضمور العضلي الشوكي (Spinal Muscular Atrophy): وغيرها من الأمراض العصبية العضلية الوراثية التي تضعف العضلات وتؤدي إلى تيبس المفاصل نتيجة قلة الحركة.
- الإصابات الدماغية الرضية أو التهابات الدماغ: التي تحدث في وقت مبكر من حياة الطفل وتترك أثرًا دائمًا على التحكم الحركي.
الأعراض والعلامات السريرية: متى يجب على الآباء القلق؟
غالباً ما يبدأ التشنج بشكل تدريجي وغير ملحوظ، ولكن مع نمو الطفل (حيث تنمو العظام أسرع من العضلات المتشنجة)، تصبح الأعراض واضحة ومقلقة. الأستاذ الدكتور محمد هطيف ينصح الآباء بمراقبة العلامات التالية:
- صعوبة في تباعد الساقين (Abduction Deficit): العرض الأول والأكثر شيوعاً. يلاحظ الأهل صعوبة بالغة في فتح ساقي الطفل أثناء تغيير الحفاضات أو التنظيف.
- مشية المقص (Scissoring): تقاطع الركبتين أو القدمين أثناء محاولة الطفل المشي.
- الوقوف على أصابع القدمين وانثناء الركبتين: نتيجة لتشنج العضلة الحرقفية القطنية التي تمنع استقامة الحوض.
- ألم وبكاء غير مبرر: خاصة عند محاولة تحريك مفصل الورك أو أثناء الجلوس لفترات طويلة.
- قصر ظاهري في إحدى الساقين: إذا كان التشنج أو خلع الورك في جهة واحدة، قد تبدو ساق أقصر من الأخرى.
- انحناء العمود الفقري (جنف تعويضي): يحاول جسم الطفل تعويض ميلان الحوض الناتج عن تشنج الورك بانحناء العمود الفقري.
جدول (1): تصنيف شدة تشنجات الورك والأعراض المرافقة
| درجة الشدة | زاوية تباعد الورك (Abduction) | الأعراض السريرية الملحوظة | المخاطر على المفصل |
|---|---|---|---|
| خفيفة (Mild) | أكثر من 40 درجة | شد عضلي بسيط، لا يوجد ألم، قدرة جيدة على المشي مع عرج خفيف. | خطر منخفض، يتطلب مراقبة وعلاج طبيعي. |
| متوسطة (Moderate) | بين 20 إلى 40 درجة | صعوبة في تغيير الحفاض، مشية المقص تبدأ بالظهور، ألم عرضي. | هجرة رأس الفخذ (Subluxation) تبدأ تدريجياً. |
| شديدة (Severe) | أقل من 20 درجة | تقاطع الساقين الدائم، عدم القدرة على الوقوف، ألم شديد عند الحركة. | خلع كامل للورك، تشوه الحوض، التهاب مفاصل. |

الخطر الصامت: لماذا الإهمال يؤدي إلى كوارث طبية؟
أكبر خطأ يمكن أن يقع فيه الآباء هو اعتبار تشنج الورك "مجرد شد عضلي سيزول مع الوقت". في حالة الأطفال ذوي الاحتياجات الخاصة، الوقت هو العدو.
الشد المستمر للعضلات المقربة (Adductors) يسحب رأس عظمة الفخذ (Femoral Head) للخارج وللأعلى، بعيداً عن تجويف الحوض (Acetabulum). هذا يؤدي إلى:
1. خلع الورك الجزئي ثم الكلي (Hip Subluxation and Dislocation): وهي حالة مؤلمة جداً تدمر قدرة الطفل على المشي أو حتى الجلوس.
2. تشوه عظام الحوض والفخذ: حيث تفقد العظام شكلها الطبيعي وتصبح مسطحة، مما يجعل الجراحات المستقبلية لإرجاع المفصل بالغة التعقيد (تتطلب قص العظام Osteotomies).
3. التهاب المفاصل التنكسي المبكر: تآكل الغضاريف في سن مبكرة جداً بسبب الاحتكاك غير الطبيعي.
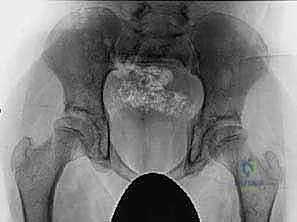
التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يبدأ العلاج الناجح بتشخيص دقيق وشامل. في عيادة الدكتور محمد هطيف، يتم اتباع بروتوكول تقييم عالمي يتضمن:
- الفحص السريري الدقيق: قياس زوايا حركة المفصل باستخدام مقياس الزوايا (Goniometer). إجراء اختبار "توماس" (Thomas Test) لتقييم تشنج العضلة الحرقفية القطنية، واختبار "فيلبس" (Phelps Test) لتقييم العضلات المقربة.
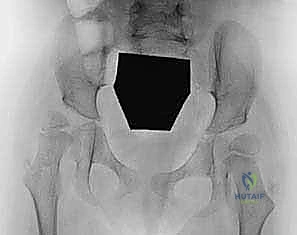
- الأشعة السينية البانورامية للحوض (AP Pelvis X-ray): لتقييم شكل المفصل وحساب "مؤشر رايمر" (Reimers Migration Index)، وهو نسبة مئوية تحدد مقدار خروج رأس الفخذ من الحوض. إذا تجاوزت النسبة 30%، فإن التدخل الجراحي يصبح ضرورة ملحة.
- تحليل المشية (Gait Analysis): مراقبة كيفية مشي الطفل لتحديد العضلات المسؤولة بدقة عن الخلل الحركي.

الخيارات العلاجية: متى نلجأ للعلاج التحفظي ومتى تصبح الجراحة حتمية؟
الهدف الأساسي من العلاج هو الحفاظ على مفصل الورك في مكانه، تقليل الألم، وتحسين الوظيفة الحركية.
أولاً: العلاج التحفظي (غير الجراحي)
يُستخدم في المراحل المبكرة جداً (عندما يكون مؤشر هجرة الفخذ أقل من 30% وزاوية التباعد جيدة).
* العلاج الطبيعي المكثف: تمارين الإطالة والتقوية للحفاظ على المدى الحركي.
* حقن البوتوكس (Botulinum Toxin): يُحقن في العضلات المتشنجة لإرخائها مؤقتًا (يستمر المفعول من 3 إلى 6 أشهر)، مما يعطي نافذة للعلاج الطبيعي ليكون أكثر فعالية.
* الجبائر والأجهزة التقويمية (Bracing): للحفاظ على وضعية الساقين وتجنب التقاطع.
ثانياً: التدخل الجراحي (إطالة الأوتار والعضلات)
عندما يفشل العلاج التحفظي، أو عندما تتجاوز هجرة رأس الفخذ 30%، أو عندما يصبح التشنج ثابتاً (Fixed Contracture)، تصبح الجراحة هي الحل الوحيد لإنقاذ المفصل. الجراحة الاستباقية (Prophylactic Surgery) أفضل بكثير من انتظار خلع الورك وإجراء جراحات عظمية كبرى.
جدول (2): مقارنة بين العلاج التحفظي والتدخل الجراحي
| وجه المقارنة | العلاج التحفظي (طبيعي + بوتوكس) | التدخل الجراحي (إطالة الأوتار) |
|---|---|---|
| الهدف الأساسي | تأخير التدهور، إرخاء مؤقت للعضلة | حل جذري، استعادة الطول الطبيعي للعضلة |
| المدة الزمنية للفعالية | مؤقتة (أشهر وتحتاج لتكرار) | دائمة (في معظم الحالات إذا تم التأهيل جيداً) |
| مرحلة المرض المناسبة | المراحل المبكرة جداً، تشنج غير ثابت | المراحل المتوسطة والمتقدمة، تشنج ثابت |
| القدرة على منع خلع الورك | ضعيفة إلى متوسطة | عالية جداً (إذا أُجريت في الوقت المناسب) |
| التكلفة على المدى الطويل | مرتفعة (بسبب تكرار الحقن والجلسات) | فعالة من حيث التكلفة (إجراء لمرة واحدة غالباً) |
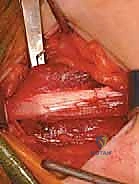
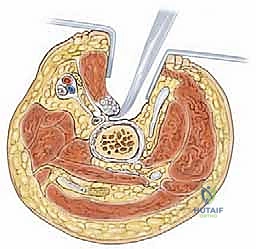
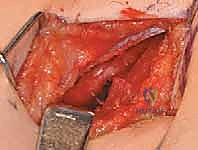
الدليل الجراحي خطوة بخطوة: إطالة العضلة الحرقفية القطنية والعضلات المقربة
تُعد هذه الجراحة من جراحات الأنسجة الرخوة (Soft Tissue Releases) الدقيقة جداً. الأستاذ الدكتور محمد هطيف يطبق أحدث التقنيات الجراحية ذات التدخل المحدود (Minimally Invasive) لضمان أقل قدر من الألم وأسرع فترة تعافي.
الخطوة الأولى: التخدير والتحضير
تُجرى العملية تحت التخدير العام. يتم وضع الطفل على طاولة العمليات في وضعية الاستلقاء مع تعقيم منطقة الفخذ والحوض بالكامل.
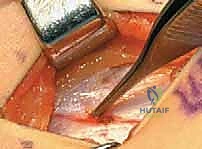
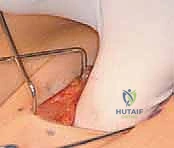
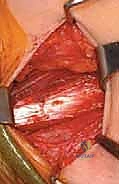
الخطوة الثانية: إطالة العضلات المقربة (Adductor Tenotomy)
- يتم عمل شق جراحي صغير جداً (حوالي 2-3 سم) في منطقة الفخذ الداخلية (Groin crease).
- يتم تحديد العضلة المقربة الطويلة (Adductor Longus) بعناية فائقة.
- يتم قطع وتر العضلة (Tenotomy) للسماح لها بالاستطالة والتمدد. في الحالات الشديدة، قد يتم تحرير جزء من العضلة المقربة القصيرة (Adductor Brevis) أو العضلة الناحلة (Gracilis).
- اللمسة الجراحية الخبيرة: يتوخى الدكتور هطيف الحذر الشديد لحماية العصب السدادي (Obturator Nerve) والأوعية الدموية المجاورة باستخدام تقنيات الجراحة الميكروسكوبية، مما يمنع أي ضعف غير مرغوب فيه في الساق.
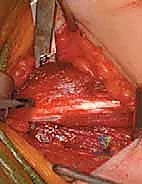
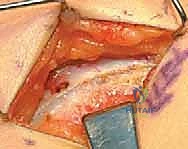
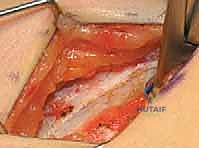
الخطوة الثالثة: إطالة العضلة الحرقفية القطنية (Iliopsoas Release)
- من نفس الشق الجراحي أو شق صغير آخر، يتم الوصول إلى وتر العضلة الحرقفية القطنية عند نقطة اتصالها بعظم الفخذ (المدور الصغير Lesser Trochanter) أو عند حافة الحوض.
- يتم إجراء قطع جزئي للوتر (Fractional Lengthening) أو تحرير كامل للوتر، مما يسمح للورك بالاستقامة التامة فوراً على طاولة العمليات.
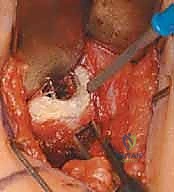
الخطوة الرابعة: الإغلاق والتثبيت
يتم إغلاق الجروح بخيوط تجميلية قابلة للامتصاص (لا تحتاج لإزالة). بعد ذلك، يتم وضع جبيرة خاصة أو دعامة إبعاد (Abduction Brace) للحفاظ على الساقين متباعدتين وفي وضعية مستقيمة لتلتئم الأوتار على طولها الجديد.
لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأول في اليمن؟
عندما يتعلق الأمر بمستقبل طفلك الحركي، فإن اختيار الجراح هو القرار الأهم. الأستاذ الدكتور محمد هطيف يمثل قمة الهرم الطبي في جراحة العظام في اليمن، وذلك لعدة أسباب جوهرية:
- المرجعية الأكاديمية والخبرة الطويلة: بصفته أستاذ جراحة العظام والمفاصل بجامعة صنعاء، فهو يجمع بين أحدث المعارف الأكاديمية العالمية وخبرة عملية تتجاوز العشرين عاماً في غرف العمليات.
- التخصص الدقيق في عظام الأطفال: جراحة عظام الأطفال تختلف جذرياً عن البالغين. الدكتور هطيف يمتلك الفهم العميق لميكانيكية النمو وكيفية توجيه نمو العظام بشكل صحيح بعد التدخل الجراحي.
- توظيف التكنولوجيا الحديثة: يستخدم تقنيات الجراحة الميكروسكوبية، والمناظير بدقة 4K، لتقليل حجم الشقوق الجراحية، تقليل النزيف، وتسريع شفاء الطفل.
- الأمانة والصدق الطبي: يُعرف الدكتور هطيف بشفافيته المطلقة مع عائلات المرضى. لا يتم التوصية بالجراحة إلا إذا كانت هي الخيار الأمثل والوحيد لإنقاذ مفصل الطفل، مع شرح مفصل لنسب النجاح والتوقعات الواقعية.
دليل التأهيل الشامل: ما بعد الجراحة
نجاح العملية الجراحية يمثل 50% من العلاج؛ الـ 50% الأخرى تعتمد بالكامل على برنامج إعادة التأهيل والعلاج الطبيعي.
- الأسبوع الأول إلى الثالث:
- يبقى الطفل في دعامة الإبعاد (Abduction Wedge) أو جبيرة خفيفة للحفاظ على الوضعية الجديدة.
- السيطرة على الألم باستخدام الأدوية الموصوفة.
- البدء بحركات سلبية خفيفة (Passive Range of Motion) لمنع الالتصاقات.
- الأسبوع الرابع إلى السادس:
- إزالة الدعامات تدريجياً.
- البدء بتمارين العلاج الطبيعي النشطة لتقوية العضلات الباسطة والمبعدة (التي كانت ضعيفة بسبب التشنج).
- التدريب على الوقوف باستخدام أجهزة مساعدة.
- الشهر الثاني وما بعده:
- التدريب المكثف على المشي (Gait Training). سيلاحظ الآباء تحسناً جذرياً في طريقة المشي واختفاء "مشية المقص".
- متابعة دورية مع الدكتور هطيف لتقييم تطور الحالة والتأكد من استقرار مفصل الورك.
قصص نجاح ملهمة من عيادة الدكتور هطيف
حالة الطفل "عمار" (6 سنوات):
وُلد عمار بشلل دماغي تشنجي. بحلول عامه الخامس، أصبحت مشية المقص لديه شديدة لدرجة أنه لم يعد قادراً على الوقوف بمفرده، وبدأت صور الأشعة تظهر بداية خلع في الورك الأيمن. بعد استشارة الأستاذ الدكتور محمد هطيف، تقرر إجراء جراحة إطالة للعضلة الحرقفية القطنية والعضلات المقربة في كلا الساقين. الجراحة استغرقت أقل من ساعتين. بعد شهرين من التأهيل، عاد عمار للمشي باستخدام مشاية طبية، ولكن هذه المرة بقدمين مستقيمتين وبدون أي ألم، وتم إنقاذ مفصل الورك من الخلع المؤكد.
حالة الطفلة "ليان" (8 سنوات):
كانت تعاني من تيبس شديد يمنعها من الجلوس على الكرسي المتحرك بشكل مريح، مما سبب لها تقرحات وألماً مستمراً أثناء العناية الشخصية. بعد تدخل الدكتور هطيف الجراحي لتحرير الأوتار المتشنجة، استعادت ليان مرونة حوضها بالكامل، وأصبحت قادرة على الجلوس براحة تامة، مما حسن من جودة حياتها وحياة أسرتها بشكل لا يُ
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
