إجابة سريعة (الخلاصة): ترميم نقص العظام الكبير هو إجراء جراحي حيوي لاستعادة العظام المفقودة نتيجة الأورام أو الإصابات الشديدة. يتم علاجه بنجاح باستخدام ترقيع الشظية الوعائية الحرة، حيث يُستخدم جزء من عظم الشظية للمريض نفسه مع أوعيته الدموية لتعويض الجزء المفقود، مما يضمن الاندماج الفعال واستعادة وظيفة الطرف.
ترميم نقص العظام الكبير: أمل جديد للمرضى في اليمن والعالم العربي
نقص العظام، خاصةً الكبير منها والذي يصيب العظام الطويلة، يمكن أن يكون تحديًا صحيًا ونفسيًا هائلاً. سواء كان سببه ورم خبيث يتطلب استئصالاً واسعًا، أو إصابة بليغة نتيجة حوادث أو حروب، فإن فقدان جزء من عظمة أساسية في الذراع أو الساق يؤثر بشكل جذري على قدرة المريض على الحركة، العمل، وحتى أبسط الأنشطة اليومية. لعقود طويلة، كانت الخيارات المتاحة لترميم هذه العيوب محدودة، وغالباً ما كانت مصحوبة بنسب عالية من المضاعفات أو الفشل.
لكن بفضل التطورات الهائلة في جراحة العظام والتقنيات المجهرية الدقيقة، أصبح هناك أمل جديد. أحد أكثر هذه الحلول تقدماً وفعالية هو "ترقيع الشظية الوعائية الحرة". هذا الإجراء الجراحي الدقيق، الذي يتطلب خبرة ومهارة استثنائية، يفتح آفاقاً واسعة لاستعادة الأمل والوظيفة للمرضى الذين عانوا من نقص كبير في عظامهم.
في هذا الدليل الشامل، سنأخذكم في رحلة للتعرف على هذه التقنية المتطورة، وكيفية عملها، ولماذا تُعتبر الخيار الأفضل للكثيرين. سنسلط الضوء على مفهوم نقص العظام، أسبابه، وكيف يتم التشخيص والعلاج، مع التركيز على دور "الأستاذ الدكتور محمد هطيف" في صنع الفارق في حياة مئات المرضى في اليمن والمنطقة، بصفته أحد الرواد في هذا المجال.
فهم نقص العظام: ما هو ولماذا يحدث؟
لفهم أهمية ترقيع الشظية الوعائية الحرة، يجب أولاً أن نفهم ما هو نقص العظام وكيف يؤثر على الجسم.
لمحة مبسطة عن تشريح العظام الطويلة
العظام الطويلة هي الهياكل الأساسية التي تشكل أذرعنا وسيقاننا، مثل عظم الفخذ، عظم الساق (القصبة)، وعظم الذراع (العضد). تتكون هذه العظام من ثلاثة أجزاء رئيسية:
*
الرأس (Epiphysis):
الأطراف المدورة للعظم، وتشارك في تكوين المفاصل.
*
الجسم (Diaphysis):
الجزء الطويل الأسطواني من العظم.
*
المشاشة (Metaphysis):
المنطقة بين الرأس والجسم، وهي منطقة النمو في الأطفال.
تتميز العظام بكونها نسيجًا حيًا يتجدد باستمرار، ويزود بالدم عبر شبكة معقدة من الأوعية الدموية. هذا الإمداد الدموي ضروري جدًا لنمو العظم، وإصلاحه، والحفاظ على صحته.
ما هو نقص العظام القطعي (Segmental Bone Defect)؟
يشير نقص العظام القطعي إلى فقدان جزء كامل من جسم عظمة طويلة. هذا النقص يمكن أن يكون صغيراً أو كبيراً، وعندما يكون كبيراً، فإنه يؤدي إلى:
*
فجوة في العظم:
تمنع العظم من تحمل الوزن أو أداء وظيفته الطبيعية.
*
عدم استقرار الطرف:
مما يؤدي إلى صعوبة شديدة في الحركة أو عدم القدرة عليها.
*
تشوه الطرف:
قد يتسبب في قصر الطرف أو انحرافه.
الأسباب الرئيسية لنقص العظام القطعي
هناك عدة عوامل قد تؤدي إلى نقص العظام، وتتطلب بعضها تدخلًا جراحيًا معقدًا لترميمها:
-
أورام العظام (Bone Tumors):
- الأورام الخبيثة (Malignant Tumors): مثل الساركوما العظمية أو ساركوما إيوينغ. يتطلب علاج هذه الأورام غالبًا استئصالًا واسعًا للجزء المصاب من العظم لإزالة جميع الخلايا السرطانية. هذا الاستئصال "الواسع" هو أحد الأسباب الرئيسية لإنشاء عيب عظمي قطعي كبير.
- الأورام الحميدة العدوانية (Aggressive Benign Tumors): في بعض الأحيان، يمكن أن تكون الأورام الحميدة كبيرة جدًا أو متكررة، مما يستدعي استئصال جزء كبير من العظم المصاب.
-
الإصابات الرضية الشديدة (Severe Traumatic Injuries):
- الحوادث: مثل حوادث السير التي تسبب كسورًا مفتتة أو فقدانًا للأنسجة العظمية.
- إصابات الحروب: الشظايا، الطلقات النارية، أو الانفجارات يمكن أن تؤدي إلى فقدان أجزاء كبيرة من العظام والأنسجة المحيطة بها.
- التهتك (Crush Injuries): إصابات السحق التي تدمر بنية العظم.
-
الالتهابات المزمنة (Chronic Infections):
- التهاب العظم والنقي (Osteomyelitis): خاصة الحالات المزمنة المقاومة للعلاج، والتي قد تتطلب إزالة الأجزاء المصابة من العظم لمنع انتشار العدوى. هذا يمكن أن يترك نقصاً كبيراً في العظم.
-
العيوب الخلقية (Congenital Defects):
- في بعض الحالات النادرة، قد يولد الأطفال بعيوب في نمو العظام تؤدي إلى نقص قطعي يتطلب الترميم.
-
الفشل في عمليات الترميم السابقة:
- في بعض الأحيان، قد تفشل طرق ترميم سابقة (مثل الطعوم العظمية غير الوعائية أو الصفائح والمثبتات) بسبب عدم الاندماج، العدوى، أو الرفض، مما يستدعي تدخلًا جراحيًا أكثر تعقيدًا.
الأعراض الشائعة لنقص العظام
يعتمد ظهور الأعراض على حجم وموقع نقص العظم، ولكن بشكل عام قد يلاحظ المريض ما يلي:
- الألم الشديد: وغالباً ما يكون مزمناً ويزداد مع الحركة أو تحمل الوزن.
- التورم والاحمرار: خاصة في حالة وجود التهاب أو ورم.
- تشوه واضح في الطرف: قد يبدو الطرف أقصر أو منحنيًا بشكل غير طبيعي.
- صعوبة في الحركة: أو عدم القدرة على تحريك المفصل المجاور أو تحمل الوزن على الطرف المصاب.
- ضعف الطرف: أو عدم القدرة على استخدام العضلات بشكل فعال.
- الشعور بعدم الاستقرار: أو "الارتخاء" في العظم.
- وجود جروح مفتوحة أو نواسير: في حالات العدوى المزمنة.
التشخيص المبكر والدقيق لهذه الحالات أمر بالغ الأهمية، ويتطلب فحوصات تصوير متقدمة مثل الأشعة السينية، الرنين المغناطيسي (MRI)، والتصوير المقطعي المحوسب (CT)، بالإضافة إلى الخزعات في حالة الأورام.
خيارات العلاج: رحلة من التحديات إلى الأمل
لطالما كان ترميم نقص العظام الكبير تحديًا كبيرًا لجراحي العظام. تطورت التقنيات على مر السنين، بدءًا من الحلول التقليدية ووصولاً إلى النهج الأكثر تطوراً مثل ترقيع الشظية الوعائية الحرة.
الخيارات التقليدية والقيود التي تواجهها
قبل ظهور التقنيات الحديثة، كانت هناك عدة طرق لترميم نقص العظام، لكن كل منها كان له محدداته ومضاعفاته:
-
المفاصل والصفائح الاصطناعية (Prosthetic Implants and Plates):
- المزايا: توفر استقرارًا فوريًا للطرف وتسمح بتحمل الوزن مبكرًا.
- القيود: ليست حلاً بيولوجيًا. عرضة للعدوى، التفكك، الكسر، أو الارتخاء بمرور الوقت، مما يتطلب عمليات مراجعة متكررة. لا تتكامل مع العظم المتبقي ولا تنمو.
-
الطعوم الخيفية (Allografts - Donor Bone):
- المزايا: تستخدم عظامًا من متبرعين (بعد معالجتها وتعقيمها). توفر بنية عظمية يمكن أن تملأ الفجوة.
- القيود: لا تحتوي على إمداد دموي خاص بها، مما يعني أنها تحتاج وقتًا طويلاً جدًا للاندماج مع عظم المريض، وأحيانًا تفشل في الاندماج تمامًا. هناك خطر العدوى، الرفض، والكسر. كما أن توفرها قد يكون محدودًا.
-
مركبات الطعم الخيفي الاصطناعي (Allograft-Prosthetic Composites):
- المزايا: تجمع بين دعم المفصل الاصطناعي وهيكل الطعم الخيفي.
- القيود: تجمع بين قيود كلتا الطريقتين، بما في ذلك خطر العدوى والفشل الميكانيكي أو البيولوجي.
-
توليد العظم بالشد (Distraction Osteogenesis):
- المزايا: طريقة بيولوجية تستخدم قدرة العظم على التجدد والنمو عن طريق الشد التدريجي.
- القيود: عملية مطولة جدًا تستغرق شهورًا أو حتى سنوات (قد يستغرق سنتيمتر واحد من الإطالة شهرين أو أكثر)، وتتطلب التزامًا عاليًا من المريض. أكثر ملاءمة للعيوب الصغيرة إلى المتوسطة. المضاعفات شائعة (العدوى حول المثبتات، مشاكل الأنسجة الرخوة). لا تعالج فقدان الأنسجة الرخوة المصاحب.
بسبب هذه القيود والمضاعفات العالية، كان البحث مستمرًا عن حلول أفضل، وهنا يأتي دور ترقيع الشظية الوعائية الحرة.
ترقيع الشظية الوعائية الحرة: الحل البيولوجي المتكامل
منذ سبعينيات القرن الماضي، ظهرت تقنية ترقيع الشظية الوعائية الحرة كخيار ثوري في ترميم نقص العظام الكبير. تعتمد هذه التقنية على مبدأ استخدام أنسجة المريض نفسه، مما يضمن أفضل فرصة للاندماج والشفاء.
ما هي الشظية؟ ولماذا هي الخيار الأفضل؟
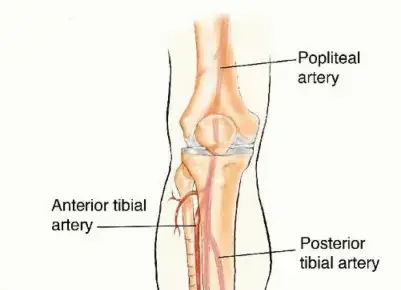
الشظية (Fibula) هي إحدى العظمتين في الجزء الأسفل من الساق. العظم الآخر هو القصبة (Tibia)، وهو العظم الرئيسي الذي يحمل وزن الجسم. الشظية عظم رفيع وطويل يقع في الجزء الخلفي من الساق، وبالرغم من طوله، إلا أنه لا يتحمل سوى نسبة قليلة جدًا من وزن الجسم. هذا يعني أنه يمكن أخذ جزء من الشظية (أو حتى الشظية بأكملها في بعض الحالات) دون التأثير بشكل كبير على وظيفة الساق المانحة.
المزايا التي تجعل الشظية مثالية كطعم وعائي:
- عظم غير حامل للوزن الرئيسي: يمكن إزالة جزء كبير منها بأقل تأثير على المشي ووظيفة الطرف.
- إمداد دموي ممتاز: لديها شريان ووريد خاصين بها (الشريان الشظوي والوريد الشظوي)، مما يسمح بنقلها كـ "طعم وعائي حر" - أي مع أوعيتها الدموية سليمة.
- شكل مناسب: عظم مستقيم وطويل يمكن تشكيله ليناسب العيب في العظام الطويلة الأخرى.
- قدرة على التجدد: كونه نسيجًا حيًا، فإنه يمتلك القدرة على التئام الكسور، الاندماج مع العظم المضيف، وحتى التضخم (النمو ليصبح أكثر سمكًا وقوة) بمرور الوقت، خاصةً مع تحمل الوزن التدريجي.
كيف يعمل ترقيع الشظية الوعائية الحرة؟
هذا الإجراء هو قمة التخصص في جراحة العظام والتقنيات المجهرية. يتضمن عادة فريقين من الجراحين يعملان بالتوازي:
-
الفريق الأول (جراحة الأوعية الدقيقة): يقوم بفتح منطقة الساق المانحة (غالبًا ما تكون إحدى ساقي المريض)، ويعزل جزءًا من عظم الشظية مع الشريان الشظوي والوريد الشظوي والأنسجة الرخوة المحيطة. يتم قطع هذه الأوعية الدموية بعناية فائقة.
-
الفريق الثاني (جراحة العظام): يقوم بإعداد الموقع المتلقي، حيث يتم استئصال الجزء المصاب من العظم بدقة (خاصة في حالات الأورام لضمان استئصال كامل)، وتجهيز الأوعية الدموية في المنطقة المتلقية (مثل شريان ووريد قريبين من العيب العظمي).
-
الزرع والوصل المجهري (Microvascular Anastomosis): يتم نقل الشظية المقطوعة إلى موقع نقص العظم. هنا يأتي الجزء الأكثر دقة: يقوم جراحو الأوعية الدقيقة بوصل الشريان والوريد الشظويين الصغيرين جدًا بالشرايين والأوردة في الموقع المتلقي، تحت المجهر الجراحي باستخدام خيوط جراحية أدق من الشعرة. هذا يضمن استعادة تدفق الدم إلى الشظية المزروعة، مما يحافظ عليها حية وناشطة بيولوجيًا.
-
التثبيت (Fixation): بمجرد استعادة تدفق الدم، يتم تثبيت الشظية المزروعة بإحكام في العظم المضيف باستخدام صفائح ومسامير أو قضبان داخلية، لضمان استقرارها حتى تلتئم وتندمج.
مزايا ترقيع الشظية الوعائية الحرة
- اندماج بيولوجي ممتاز: كونه نسيجًا حيًا، يندمج الطعم بشكل أفضل وأسرع مع عظام المريض، ويقلل من خطر الرفض والعدوى.
- معدلات شفاء عالية: بفضل إمداده الدموي، يظل الطعم حيًا وقادرًا على التجدد والالتئام، مما يؤدي إلى نتائج طويلة الأمد أفضل.
- مرونة في الحجم: يمكن أخذ جزء طويل من الشظية، مما يجعله مناسبًا لترميم عيوب عظمية كبيرة جدًا.
- الحد من المضاعفات: مقارنة بالطعوم غير الوعائية، تقل مخاطر العدوى والفشل بشكل كبير.
- إمكانية التضخم: مع تحمل الوزن والضغط التدريجيين، يمكن أن يزيد حجم الشظية المزروعة وتصبح أكثر قوة لتتحمل الوظيفة الجديدة.
- مناسب للحالات المعقدة: مثل العيوب المصاحبة لفقدان الأنسجة الرخوة أو في المناطق التي سبق أن تعرضت للإشعاع.
| ميزة/طريقة العلاج | ترقيع الشظية الوعائية الحرة | الطعوم الخيفية (غير وعائية) | الصفائح الاصطناعية | توليد العظم بالشد |
|---|---|---|---|---|
| طبيعة المادة | نسيج حي، من نفس المريض | نسيج ميت، من متبرع | مواد معدنية/صناعية | تحفيز عظم المريض |
| إمداد الدم | ممتاز (مع أوعية دموية) | لا يوجد | لا يوجد | ممتاز (عظم طبيعي) |
| معدل الاندماج | عالي وسريع | بطيء وقد يفشل | لا يوجد اندماج بيولوجي | ممتاز |
| خطر العدوى | منخفض | متوسط إلى مرتفع | متوسط إلى مرتفع | متوسط (حول المثبتات) |
| النمو والتضخم | نعم، يمكن أن ينمو | لا | لا | نعم، ينمو تدريجياً |
| مدة العلاج | جراحة معقدة، شفاء متوسط | جراحة بسيطة، شفاء طويل | جراحة بسيطة، شفاء قصير | طويل جداً (شهور/سنوات) |
| العيوب الكبيرة | ممتاز | محدود الفعالية | جيد للاستقرار الفوري | محدود الفعالية |
| الحاجة للتخصص | عالي جداً (جراحة مجهرية) | متوسط | متوسط | عالي (فهم ميكانيكي) |
دور الأستاذ الدكتور محمد هطيف في ترقيع الشظية الوعائية الحرة
في اليمن والمنطقة العربية، يُعد الأستاذ الدكتور محمد هطيف رائدًا في مجال جراحة العظام المعقدة، وله خبرة واسعة في إجراء عمليات ترقيع الشظية الوعائية الحرة بنجاح باهر. بفضل تدريبه المكثف، خبرته الطويلة، وتفانيه في استخدام أحدث التقنيات الجراحية المجهرية، استطاع الأستاذ الدكتور محمد هطيف أن يقدم الأمل والعلاج الفعال للعديد من المرضى الذين كانوا يعانون من نقص عظمي كبير. يعتبر الدكتور هطيف مرجعية في هذا النوع من الجراحات، ويجذب المرضى من مختلف أنحاء المنطقة بحثاً عن حلول لمشاكلهم العظمية المستعصية.
إن النجاح في هذه الجراحات يعتمد بشكل كبير على دقة الجراح ومهارته في التعامل مع الأوعية الدموية الدقيقة، وهو ما يتميز به الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء.
رحلة التعافي وإعادة التأهيل: خطوة بخطوة نحو حياة طبيعية
لا تتوقف رحلة العلاج عند انتهاء الجراحة، بل تمتد لتشمل فترة تعافٍ وإعادة تأهيل مكثفة وضرورية لضمان أفضل النتائج. إن التزام المريض بالخطة العلاجية والفيزيائية أمر بالغ الأهمية.
المرحلة الأولى: ما بعد الجراحة مباشرةً (الأيام والأسابيع الأولى)
بعد الجراحة، سيبقى المريض في المستشفى لعدة أيام، وتكون الرعاية في هذه المرحلة مركزة على:
- مراقبة الطعم: سيقوم الفريق الطبي، بقيادة الأستاذ الدكتور محمد هطيف، بمراقبة تدفق الدم إلى الطعم المزروع بعناية فائقة باستخدام تقنيات خاصة (مثل دوبلر)، للتأكد من أن الأوعية الدموية الموصلة تعمل بشكل صحيح وأن الطعم حي. هذه المراقبة حاسمة في أول 72 ساعة.
- إدارة الألم: سيتم التحكم في الألم بفعالية باستخدام مسكنات الألم المناسبة لراحة المريض.
- العناية بالجرح: سيتم تغيير الضمادات بانتظام ومراقبة الجروح في كل من موقع الزرع وموقع أخذ الشظية للتأكد من عدم وجود علامات للعدوى.
- الراحة المطلقة: عادة ما يُطلب من المريض عدم تحميل أي وزن على الطرف المصاب في الأسابيع الأولى بعد الجراحة، ويتم تثبيت الطرف بجبيرة أو دعامة لحمايته.
- العناية بالطرف المانح: الساق التي أُخذت منها الشظية قد تشعر ببعض الألم أو التنميل، وسيتم تقديم إرشادات حول كيفية العناية بها والبدء في تحريكها بلطف.
المرحلة الثانية: بداية إعادة التأهيل والعلاج الطبيعي (الأسابيع 2-12)
بمجرد استقرار حالة المريض وتأكيد حيوية الطعم، سيبدأ برنامج العلاج الطبيعي تدريجياً. الهدف في هذه المرحلة هو استعادة نطاق الحركة ومنع تصلب المفاصل دون الضغط على الطعم.
- تمارين خفيفة لنطاق الحركة: تحت إشراف أخصائي العلاج الطبيعي، سيبدأ المريض بتمارين لطيفة لتحريك المفاصل المجاورة للطرف المصاب دون تحميل وزن.
- تقوية العضلات المحيطة: تمارين لتقوية العضلات غير المتأثرة مباشرة بالجراحة للمساعدة في دعم الطرف.
- تخفيف التورم: استخدام الكمادات الباردة ورفع الطرف للمساعدة في تقليل التورم.
- بدء تحميل الوزن التدريجي (بإذن الطبيب): بعد عدة أسابيع (تختلف المدة حسب حالة المريض وحجم الطعم)، قد يسمح الأستاذ الدكتور محمد هطيف بتحميل وزن جزئي على الطرف، غالبًا باستخدام عكازات أو مشاية. هذا التحميل التدريجي ضروري لتحفيز الطعم على النمو والتضخم.
المرحلة الثالثة: الشفاء والتقوية (الأشهر 3-6 وما بعدها)
هذه المرحلة تركز على استعادة القوة الكاملة، المرونة، والوظيفة.
- زيادة تحميل الوزن: سيتم زيادة حمل الوزن تدريجياً بناءً على صور الأشعة السينية التي تظهر مدى اندماج الطعم مع العظم الأصلي. قد يتم التخلي عن العكازات في هذه المرحلة.
- برنامج تقوية مكثف: تمارين موجهة لتقوية عضلات الطرف المصاب بالكامل، بالإضافة إلى تمارين التوازن والتنسيق.
- تحسين نطاق الحركة: الاستمرار في تمارين المرونة لضمان استعادة كامل نطاق حركة المفاصل.
- العودة إلى الأنشطة: يتم وضع خطة تدريجية للعودة إلى الأنشطة اليومية، العمل، وفي بعض الحالات، الأنشطة الرياضية الخفيفة، كل ذلك تحت إشراف الطبيب وأخصائي العلاج الطبيعي.
- المتابعة الدورية: مواعيد متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لتقييم تقدم الشفاء، إجراء الأشعة السينية، والتأكد من عدم وجود مضاعفات.
| مرحلة التعافي | الفترة الزمنية التقريبية | الأهداف الرئيسية | الأنشطة الموصى بها | ملاحظات هامة |
|---|---|---|---|---|
| المرحلة 1: الرعاية الأولية | 1-3 أسابيع | مراقبة حيوية الطعم، إدارة الألم، منع العدوى، راحة الطرف | راحة تامة للطرف المصاب، العناية بالجروح، رفع الطرف | مراقبة دقيقة لتدفق الدم، عدم تحميل الوزن إطلاقاً |
| المرحلة 2: بداية التأهيل | 3 أسابيع - 3 أشهر | استعادة نطاق الحركة، تقوية العضلات المحيطة، بدء التحميل الجزئي | تمارين لطيفة لنطاق الحركة، تمارين تقوية بدون وزن، مشي بالعكازات (بإذن طبي) | الالتزام الصارم بتعليمات الطبيب والمعالج، مراقبة الألم والتورم |
| المرحلة 3: التقوية والوظيفة | 3-6 أشهر وما بعدها | استعادة القوة الكاملة والمرونة، العودة للأنشطة | تمارين تقوية مكثفة، تمارين توازن، زيادة تحميل الوزن تدريجياً، المشي بدون مساعدات | المتابعة الدورية مع الدكتور، الصبر والالتزام الطويل الأمد |
نصائح مهمة لنجاح التعافي:
- الالتزام: اتبع جميع تعليمات الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي بدقة.
- الصبر: التعافي من هذه الجراحات الكبيرة يستغرق وقتًا وجهدًا. لا تيأس إذا كانت النتائج بطيئة في البداية.
- التغذية السليمة: تناول نظامًا غذائيًا غنيًا بالبروتين والفيتامينات والمعادن لدعم شفاء العظام والأنسجة.
- الإقلاع عن التدخين: التدخين يؤثر سلبًا على تدفق الدم ويعيق التئام العظام.
- الدعم النفسي: قد تكون هذه الرحلة صعبة نفسيًا. اطلب الدعم من العائلة والأصدقاء، ولا تتردد في التحدث مع فريق الرعاية الصحية عن أي مخاوف.
بفضل التقنيات المتقدمة والرعاية الشاملة التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه، بالإضافة إلى التزام المريض، يمكن لمعظم الأفراد الذين يخضعون لترقيع الشظية الوعائية الحرة أن يتطلعوا إلى استعادة وظيفة جيدة في أطرافهم والعودة إلى حياة طبيعية ومنتجة.
قصص نجاح تبعث على الأمل: شهادات حية من رحلة الشفاء
لا شيء يبعث الأمل أكثر من قصص حقيقية لأشخاص تجاوزوا التحديات واستعادوا حياتهم. هذه قصص لمرضى خضعوا لترقيع الشظية الوعائية الحرة تحت إشراف الأستاذ الدكتور محمد هطيف، وهي تعكس الأثر الإيجابي لهذه الجراحة على حياتهم. (تم تأليف هذه القصص لأغراض توضيحية).
قصة أحمد: العودة إلى كرة القدم بعد تحدي ورم العظم
كان أحمد، شاب في الثامنة عشرة من عمره من صنعاء، يعيش حلم أن يصبح لاعب كرة قدم محترفًا. لكن حلمه كاد أن يتبدد عندما شخص الأطباء ورمًا خبيثًا (ساركوما عظمية
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.