الخلاصة الطبية السريعة: تثبيت مفصل رسغ القدم المشطي (TMT Arthrodesis) هو إجراء جراحي حيوي ومتقدم يهدف إلى دمج مفاصل منتصف القدم المتضررة، خاصةً المفاصل الأول والثاني والثالث، لعلاج خشونة القدم المزمنة، وتشوهات ما بعد الصدمة، والألم الشديد المنهك. يركز هذا العلاج الجذري على استعادة وظيفة القدم الطبيعية، وتصحيح التشوه، وضمان المشي الخالي من الألم. يتم إجراء هذه الجراحة المعقدة بأعلى نسب النجاح تحت إشراف خبراء النخبة مثل الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل، والذي يُعد المرجع الأول في اليمن وصنعاء لجراحات القدم والكاحل المعقدة.
مقدمة شاملة عن تثبيت مفصل رسغ القدم المشطي (TMT Arthrodesis)
مرحبًا بكم في الدليل الطبي الأوسع والأكثر شمولاً في العالم العربي حول عملية تثبيت مفصل رسغ القدم المشطي. يُعد هذا الإجراء الجراحي الدقيق (Tarsometatarsal Fusion) بمثابة طوق النجاة الأخير والفعال للمرضى الذين استنفدوا كافة سبل العلاج التحفظي، وما زالوا يعانون من آلام مبرحة تعيق أبسط تفاصيل حياتهم اليومية، مثل الوقوف أو المشي لمسافات قصيرة.
إذا كنت تعاني من آلام مزمنة في منتصف القدم، أو خشونة متقدمة تآكلت معها غضاريف مفاصلك، أو تشوهات ناتجة عن إصابات قديمة (مثل إصابات ليزفرانك - Lisfranc injuries) التي لم تلتئم بشكل صحيح، فإن هذا الدليل مُصمم خصيصًا لك. تؤثر مشاكل منتصف القدم بشكل مباشر على جودة الحياة، حيث تتحول كل خطوة إلى معاناة حقيقية، وتتغير طريقة المشي (العرج)، مما يؤدي تباعاً إلى مشاكل ثانوية في الركبة، الورك، وأسفل الظهر بسبب اختلال الميكانيكا الحيوية للجسم.
تُعد مفاصل رسغ القدم المشطية (TMT joints) حجر الزاوية والقوس الداعم في منتصف القدم. إنها تلعب دورًا حاسمًا ومعقدًا في دعم وزن الجسم بالكامل وتوزيع القوى الميكانيكية الهائلة التي تتولد أثناء الحركة، الركض، والقفز. عندما تتضرر هذه المفاصل الحساسة بسبب الإصابات الرضحية، أو الأمراض الالتهابية (مثل الروماتويد)، أو الخشونة التنكسية الشديدة، ينهار هذا القوس الداعم، مما يؤدي إلى ألم منهك وتقييد كبير ومؤلم في الحركة.
في هذا الدليل الطبي الموسع، سنأخذك في رحلة معرفية عميقة، نشرح لك فيها كل ما تحتاج معرفته عن عملية تثبيت مفصل رسغ القدم المشطي. سنبدأ بفهم تشريح القدم المعقد والمذهل، مرورًا بالأسباب الجذرية والأعراض السريرية، وصولًا إلى أدق تفاصيل الإجراء الجراحي داخل غرفة العمليات، وخطة التعافي وإعادة التأهيل الصارمة. والأهم من ذلك، سنسلط الضوء على كيف يمكن للخبرة الاستثنائية للأستاذ الدكتور محمد هطيف، أحد أبرز وأمهر جراحي العظام في صنعاء واليمن، أن تحدث فرقًا حقيقيًا في رحلتك نحو الشفاء التام. هدفنا هو تزويدك بالمعلومات الوافية، الدقيقة، والموثوقة علمياً لمساعدتك على اتخاذ قرار مستنير يعيد لك القدرة على المشي بثقة وبدون ألم.
التشريح المعقد والمذهل لمنتصف القدم (Midfoot Anatomy)
تُعتبر القدم البشرية تحفة هندسية حيوية، وهيكلاً معقدًا ومذهلاً، صُمم خصيصًا ليجمع بين الصلابة القصوى (لدفع الجسم للأمام) والمرونة العالية (لامتصاص الصدمات والتكيف مع التضاريس المختلفة) في آن واحد. لفهم عملية تثبيت مفصل رسغ القدم المشطي وكيف تعمل، من الضروري والمهم جداً أن نلقي نظرة طبية دقيقة على تشريح منتصف القدم، حيث تقع هذه المفاصل الحيوية التي تربط بين مؤخرة القدم ومقدمتها.
تتكون القدم وظيفياً وتشريحياً من ثلاثة أعمدة رئيسية، تعمل بتناغم تام:
1. العمود الإنسي (العمود الصلب - Medial Column)
هذا هو الجزء الأهم في سياق عملية التثبيت. يتكون هذا العمود من الأشعة (Rays) الأولى والثانية والثالثة.
* الشعاع الأول (First Ray): يضم العظم الإسفيني الإنسي (Medial Cuneiform) والعظم المشطي الأول (First Metatarsal). هذا المفصل حيوي جداً في مرحلة الدفع (Push-off) أثناء المشي.
* الشعاع الثاني (Second Ray): يضم العظم الإسفيني الأوسط (Middle Cuneiform) والعظم المشطي الثاني. يُعد هذا المفصل بمثابة "حجر العقد" (Keystone) في قوس القدم، حيث يكون العظم المشطي الثاني محشوراً بإحكام بين العظام الإسفينية الثلاثة، مما يمنح منتصف القدم ثباتاً هائلاً. أي إصابة في هذا الجزء تؤدي إلى انهيار القوس بأكمله.
* الشعاع الثالث (Third Ray): يضم العظم الإسفيني الجانبي والعظم المشطي الثالث.
2. العمود الجانبي (العمود المرن - Lateral Column)
يتكون من العظمين المشطيين الرابع والخامس اللذين يتمفصلان مع العظم النردي (Cuboid). على عكس العمود الإنسي الصلب، يتميز هذا العمود بمرونة أكبر ليسمح للقدم بالتكيف مع الأسطح غير المستوية. في معظم جراحات تثبيت مفصل رسغ القدم المشطي، يحاول الجراحون المهرة، مثل الأستاذ الدكتور محمد هطيف، تجنب دمج هذا العمود للحفاظ على مرونة القدم، إلا في حالات التضرر الشديد.
مفصل ليزفرانك (Lisfranc Joint Complex)
عندما نتحدث عن مفصل رسغ القدم المشطي، فإننا نتحدث فعلياً عن مجمع مفاصل ليزفرانك. تمت تسمية هذا المفصل على اسم الجراح الفرنسي في جيش نابليون، جاك ليزفرانك. يربط هذا المجمع المعقد من العظام والأربطة بين عظام رسغ القدم (Tarsal bones) وعظام مشط القدم (Metatarsal bones).
الرباط الأكثر أهمية هنا هو رباط ليزفرانك، وهو رباط قوي جداً يربط بين العظم الإسفيني الإنسي وقاعدة العظم المشطي الثاني. تمزق هذا الرباط يؤدي إلى عدم استقرار كارثي في منتصف القدم، وهو أحد الأسباب الرئيسية التي تستدعي التدخل الجراحي لاحقاً إذا لم يتم علاجه بشكل صحيح في وقت مبكر.
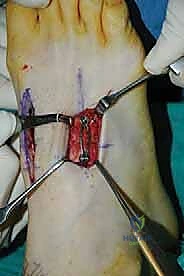
الأسباب الجذرية لآلام وتلف مفاصل رسغ القدم المشطية
لماذا قد يحتاج شخص ما إلى عملية دمج أو تثبيت لمفاصل منتصف القدم؟ للإجابة على هذا السؤال، يجب أن نفهم أن الغضاريف التي تغطي نهايات العظام وتسمح لها بالانزلاق بسلاسة فوق بعضها البعض يمكن أن تتآكل أو تُدمر بسبب عدة عوامل. عندما يختفي هذا الغضروف، تحتك العظام ببعضها البعض (Bone-on-bone)، مما يسبب ألماً شديداً، وتورماً، ونمواً للنتوءات العظمية (Osteophytes).
فيما يلي التفصيل الطبي الدقيق للأسباب الرئيسية التي تؤدي إلى هذه الحالة:
1. التهاب المفاصل التنكسي (خشونة المفاصل - Osteoarthritis)
هذا هو السبب الأكثر شيوعاً. مع تقدم العمر، والاستخدام المستمر، وتحمل الأوزان لعقود، يبدأ الغضروف المفصلي في التآكل الطبيعي. يُعرف هذا بالخشونة الأولية (Primary Osteoarthritis). في منتصف القدم، يكون هذا التآكل مؤلماً للغاية لأن هذه المفاصل تتحمل ضغطاً هائلاً مع كل خطوة. المرضى الذين يعانون من تسطح القدم (Flat feet) أو تقوس القدم العالي (High arches) هم أكثر عرضة لتطوير هذه الخشونة بسبب التوزيع غير المتكافئ للضغط الميكانيكي.
2. التهاب المفاصل الرضحي (Post-Traumatic Arthritis)
يُعد هذا السبب شائعاً جداً بين الشباب والرياضيين. يحدث هذا النوع من التهاب المفاصل كنتيجة مباشرة لإصابة سابقة في منتصف القدم، مثل:
* كسور أو خلع ليزفرانك: سواء تم علاجها جراحياً أو تحفظياً في الماضي، فإن الضرر الأولي الذي لحق بالغضروف يمكن أن يؤدي إلى تآكله تدريجياً على مدى سنوات.
* الإصابات السحقية (Crush Injuries): سقوط جسم ثقيل على منتصف القدم.
* حتى التواءات منتصف القدم الشديدة المتكررة يمكن أن تمهد الطريق للخشونة المستقبلية.
3. الأمراض الروماتيزمية والالتهابية (Inflammatory Arthritis)
أمراض المناعة الذاتية مثل التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) تهاجم الغشاء الزليلي المبطن للمفاصل، مما يؤدي إلى التهاب مزمن يدمر الغضاريف والعظام في منتصف القدم، ويؤدي إلى تشوهات شديدة تجعل من ارتداء الأحذية العادية أمراً مستحيلاً.
4. قدم شاركو (Charcot Arthropathy)
تحدث هذه الحالة الخطيرة والمتقدمة بشكل رئيسي لدى مرضى السكري الذين يعانون من الاعتلال العصبي المحيطي (فقدان الإحساس في القدمين). بسبب عدم الشعور بالألم، يستمر المريض في المشي على قدم مصابة بكسور دقيقة، مما يؤدي إلى انهيار كامل لقوس منتصف القدم (Rocker-bottom deformity). في المراحل المتقدمة والمستقرة، قد يكون تثبيت مفصل رسغ القدم المشطي هو الحل الوحيد لإنقاذ القدم من البتر.
الأعراض السريرية: متى يجب عليك زيارة الطبيب؟
إن تجاهل آلام منتصف القدم ليس خياراً حكيماً، حيث أن الحالة تميل إلى التدهور بمرور الوقت. يجب عليك حجز موعد عاجل مع الأستاذ الدكتور محمد هطيف في صنعاء إذا كنت تعاني من مجموعة من الأعراض التالية:
- ألم عميق ومستمر في منتصف القدم: يزداد هذا الألم بشكل ملحوظ عند الوقوف أو المشي، خاصة في الصباح الباكر أو بعد فترات من الراحة (Start-up pain).
- ألم عند الدفع (Pain on Push-off): ألم حاد يظهر تحديداً في اللحظة التي ترفع فيها كعبك عن الأرض لدفع جسمك للأمام أثناء المشي.
- تورم وانتفاخ: تورم ملحوظ في الجزء العلوي (الظهري) من منتصف القدم، والذي قد يزداد سوءاً في نهاية اليوم.
- بروز عظمي (Bone Spurs): قد تلاحظ أو تشعر بنتوءات صلبة على الجزء العلوي من قدمك. هذه النتوءات هي محاولة من الجسم لتثبيت المفصل المتهالك، ولكنها تسبب ألماً شديداً عند احتكاكها بالحذاء.
- تغير في شكل القدم: انهيار ملحوظ في قوس القدم، مما يجعل القدم تبدو مسطحة أكثر من المعتاد، أو اتساع ملحوظ في عرض القدم.
- صعوبة في ارتداء الأحذية: بسبب التورم والبروزات العظمية، يصبح ارتداء الأحذية المعتادة، وخاصة الضيقة منها، أمراً مؤلماً للغاية.
- العرج (Limping): كآلية تعويضية لتقليل الألم، يبدأ المريض في تغيير طريقة مشيه، مما يؤدي إلى العرج، والذي بدوره يسبب آلاماً في الركبة والورك والظهر بمرور الوقت.
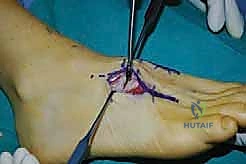
التشخيص والتقييم الطبي الشامل مع الأستاذ الدكتور محمد هطيف
يتميز الأستاذ الدكتور محمد هطيف، بصفته أستاذ جراحة العظام والمفاصل والمرجع الأول في اليمن، بمنهجيته الأكاديمية الدقيقة والصارمة في التشخيص. لا يعتمد الدكتور هطيف على التخمين، بل يستخدم أحدث البروتوكولات الطبية لضمان دقة التشخيص وتحديد الحاجة الفعلية للتدخل الجراحي.
تتضمن عملية التقييم الشاملة الخطوات التالية:
1. الفحص السريري الدقيق (Clinical Examination)
يبدأ الدكتور هطيف بأخذ تاريخ طبي مفصل، وسؤالك عن طبيعة الألم، متى بدأ، والإصابات السابقة. ثم يقوم بفحص القدم يدوياً:
* تحديد مواقع الألم بدقة (Palpation).
* تقييم نطاق الحركة (Range of Motion).
* فحص استقرار مفاصل منتصف القدم.
* تقييم التروية الدموية والأعصاب (Neurovascular status).
* مراقبة طريقة مشيك (Gait analysis).
2. التصوير الإشعاعي المتقدم (Advanced Imaging)
- الأشعة السينية مع تحمل الوزن (Weight-bearing X-rays): هذا هو الفحص الأهم. التقاط صور الأشعة بينما يقف المريض يظهر التشوه الحقيقي وانهيار المفاصل تحت تأثير الجاذبية ووزن الجسم. ستُظهر الأشعة تضيق المسافة المفصلية، النتوءات العظمية، والتصلب تحت الغضروفي.
- التصوير المقطعي المحوسب (CT Scan): يستخدم الدكتور هطيف الأشعة المقطعية للحصول على خريطة ثلاثية الأبعاد دقيقة جداً للعظام. هذا الفحص ضروري لتقييم مدى التدمير المفصلي والتخطيط الدقيق للعملية الجراحية، خاصة في الحالات المعقدة التي تتطلب طعوماً عظمية.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم الأنسجة الرخوة، مثل تمزق الأربطة (خاصة رباط ليزفرانك في الإصابات الحديثة) أو وجود وذمة في نخاع العظم.
3. الحقن التشخيصي (Diagnostic Injections)
في بعض الحالات التي يكون فيها مصدر الألم غير واضح تماماً (بسبب تقارب المفاصل في منتصف القدم)، قد يستخدم الدكتور هطيف حقنة مخدر موضعي (تحت توجيه الأشعة السينية أو الموجات فوق الصوتية) في مفصل معين. إذا اختفى الألم مؤقتاً، فهذا يؤكد أن هذا المفصل المحدد هو مصدر المشكلة وهو الذي يحتاج إلى الدمج.
مقارنة شاملة: العلاج التحفظي مقابل العلاج الجراحي
يتمتع الأستاذ الدكتور محمد هطيف بأمانة طبية عالية، فهو لا يلجأ إلى الجراحة إلا بعد استنفاد كافة خيارات العلاج التحفظي، أو في الحالات التي يكون فيها التدمير المفصلي شديداً لدرجة لا ينفع معها العلاج غير الجراحي. يوضح الجدول التالي الفروق الجوهرية بين المسارين:
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (تثبيت المفصل - TMT Arthrodesis) |
|---|---|---|
| لمن يُنصح به؟ | الحالات الخفيفة إلى المتوسطة، كخط أول للعلاج، وللمرضى الذين تمنعهم حالتهم الصحية العامة من الجراحة. | الحالات المتقدمة، الألم المستمر الذي لم يستجب للعلاج التحفظي، التشوهات الشديدة، وعدم استقرار مفصل ليزفرانك. |
| الهدف الرئيسي | تخفيف الألم، تقليل الالتهاب، وتأخير تدهور المفصل. | القضاء الجذري على الألم من خلال منع الحركة في المفصل التالف، وتصحيح التشوه المعماري للقدم. |
| طرق العلاج المستخدمة | - تعديل الأحذية (أحذية ذات نعل صلب أو متأرجح Rocker-bottom). - ضبانات طبية مخصصة (Custom Orthotics) لدعم القوس. - أدوية مضادة للالتهابات (NSAIDs). - حقن الكورتيزون الموضعية في المفصل. - العلاج الطبيعي. |
تدخل جراحي دقيق لإزالة الغضروف التالف ودمج العظام باستخدام شرائح ومسامير معدنية متطورة (التثبيت الداخلي الصلب). |
| مدة العلاج/التعافي | مستمر طوال الحياة كإدارة للأعراض. | فترة تعافي تتراوح بين 3 إلى 6 أشهر للشفاء التام والاندماج العظمي. |
| معدل النجاح المتوقع | متغير؛ قد يوفر راحة مؤقتة لعدة أشهر أو سنوات، لكنه لا يوقف التآكل الميكانيكي. | عالي جداً (أكثر من 85-90%) في التخلص من الألم بشكل دائم واستعادة وظيفة المشي الطبيعية. |
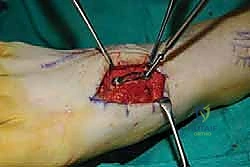
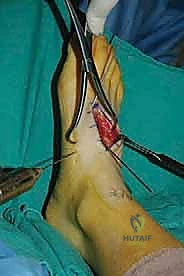
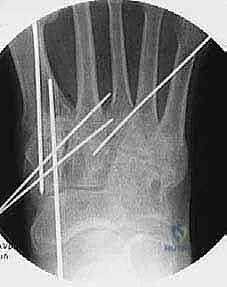
الإجراء الجراحي: خطوة بخطوة داخل غرفة العمليات
تُعد عملية تثبيت مفصل رسغ القدم المشطي (TMT Arthrodesis) من الجراحات الدقيقة والمعقدة التي تتطلب مهارة استثنائية، ومعرفة تشريحية عميقة، واستخداماً للتقنيات الحديثة. الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً في جراحات العظام الدقيقة، يطبق أحدث المعايير العالمية في هذه الجراحة.
الهدف من العملية بسيط في مفهومه ولكنه معقد في تنفيذه: إزالة الغضروف المتبقي التالف من نهايات العظام، وتثبيت هذه العظام معاً في وضعها التشريحي الصحيح، والسماح للجسم بشفائها كعظمة واحدة صلبة (Fusion). بمجرد دمج العظام، تنعدم الحركة في المفصل التالف، وبذلك يختفي الألم تماماً.
إليك تفصيل دقيق لما يحدث أثناء الجراحة:
1. التخدير والتحضير (Anesthesia and Preparation)
تُجرى العملية عادة تحت التخدير العام أو التخدير النصفي (الشوكي) مع مهدئ. يتم وضع عاصبة (Tourniquet) حول الفخذ أو الساق لتقليل النزيف وتوفير رؤية واضحة جداً للجراح. يتم تعقيم القدم والساق بالكامل وتغطيتها بالستائر الجراحية المعقمة.
2. الشق الجراحي (The Incision)
يقوم الدكتور هطيف بعمل شق جراحي دقيق أو شقين على الجزء العلوي (الظهري) من القدم. يعتمد عدد الشقوق وموقعها على عدد المفاصل التي تحتاج إلى الدمج. يتم التعامل مع الأنسجة الرخوة، والأوتار، والأعصاب الحساسة (مثل العصب الشظوي العميق) بمنتهى الحذر باستخدام تقنيات الجراحة المجهرية (Microsurgery techniques) لتجنب أي ضرر.
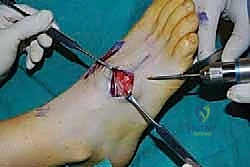
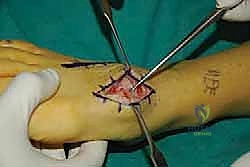
3. إعداد المفصل وإزالة الغضروف (Joint Preparation)
هذه هي الخطوة الأكثر أهمية لنجاح العملية (مرحلة الاندماج العظمي). باستخدام أدوات جراحية دقيقة جداً، يقوم الدكتور هطيف بإزالة كل بقايا الغضروف التالف من أسطح المفاصل المستهدفة (الأول، الثاني، و/أو الثالث).
لا يكتفي الدكتور بإزالة الغضروف، بل يقوم بـ "تقشير" (Decortication) طبقة رقيقة من العظم الصلب تحته للوصول إلى العظم الإسفنجي الغني بالدم (Bleeding subchondral bone). هذا النزيف الحيوي هو الذي يجلب الخلايا الجذعية وعوامل النمو اللازمة لتكوين عظم جديد ودمج المفصل.
4. تصحيح التشوه (Deformity Correction)
إذا كان هناك انهيار في قوس القدم أو اتساع بين العظام (كما في إصابات ليزفرانك القديمة)، يقوم الدكتور هطيف بإعادة ترتيب العظام إلى وضعها التشريحي الطبيعي (Reduction). هذه الخطوة تعيد للقدم ميكانيكيتها الصحيحة وتمنع المشاكل المستقبلية.
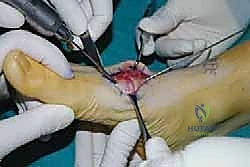
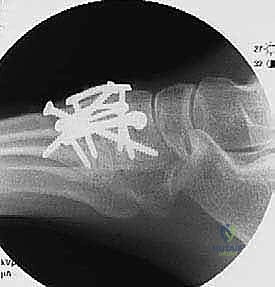
5. التثبيت الداخلي الصلب (Rigid Internal Fixation)
بمجرد وضع العظام في الموضع المثالي، يجب تثبيتها بقوة هائلة لمنع أي حركة دقيقة (Micromotion) أثناء فترة الشفاء. يستخدم الدكتور هطيف أحدث التقنيات والمواد الطبية العالمية:
* المسامير الضاغطة (Compression Screws): يتم إدخال مسامير من التيتانيوم عبر المفاصل لضغط العظام معاً بقوة.
* الشرائح والمسامير (Plates and Screws): في كثير من الحالات، وخاصة عند وجود تشوه، يتم استخدام شرائح معدنية منخفضة السماكة تُثبت على سطح العظام لزيادة الاستقرار الميكانيكي.
يتم استخدام جهاز الأشعة السينية الفلوروسكوبي داخل غرفة العمليات للتأكد من الموضع المثالي لكل مسمار وشريحة بدقة متناهية.
6. الطعوم العظمية (Bone Grafting - عند الحاجة)
إذا كان هناك فقدان كبير في العظام أو فجوات واسعة، قد يستخدم الدكتور هطيف طعماً عظمياً (مأخوذاً من عظمة الساق أو الحوض للمريض نفسه، أو طعماً صناعياً) لملء الفراغات وتحفيز وتسريع عملية الاندماج العظمي.
7. الإغلاق (Closure)
بعد التأكد التام من التثبيت، يتم غسل الجرح بمحاليل معقمة، ثم إغلاق الأنسجة والجلد بغرز تجميلية دقيقة لتقليل الندبات. يتم وضع ضمادات معقمة وجبيرة جبسية أو حذاء طبي واقٍ لحماية القدم.
بروتوكول التعافي وإعادة التأهيل: خارطة الطريق نحو المشي بدون ألم
إن نجاح عملية تثبيت مفصل رسغ القدم المشطي لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بنسبة 50% على التزام المريض الصارم ببروتوكول التعافي وإعادة التأهيل. الاندماج العظمي يستغرق وقتاً، وأي ضغط مبكر على القدم يمكن أن يؤدي إلى فشل العملية (Non-union).
يوفر الأستاذ الدكتور محمد هطيف خطة تعافي مفصلة ومتابعة حثيثة لكل مريض. إليك الجدول الزمني النموذجي للتعافي:
المرحلة الأولى: من يوم الجراحة حتى الأسبوع الثاني (0 - 2 أسابيع)
- الهدف: التئام الجرح، السيطرة على الألم، وتقليل التورم.
- الوضعية: ستكون القدم في جبيرة خلفية أو حذاء طبي مخصص.
- تحمل الوزن: ممنوع منعاً باتاً (Non-Weight Bearing). يجب استخدام العكازات أو مشاية أو كرسي متحرك. أي وزن على القدم في هذه المرحلة قد يكسر المسامير أو يمنع العظام من الالتحام.
- التعليمات: رفع القدم فوق مستوى القلب معظم الوقت لتقليل التورم. تناول مسكنات الألم الموصوفة.
- المتابعة: زيارة العيادة بعد 10-14 يوماً لفحص الجرح وإزالة الغرز.
المرحلة الثانية: من الأسبوع الثاني حتى الأسبوع السادس (2 - 6 أسابيع)
- الهدف: حماية التثبيت العظمي وبدء الاندماج.
- الوضعية: يتم نقل
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
