الخلاصة الطبية السريعة: يُعد تثبيت كسر عظم الفخذ بالمسمار النخاعي الأمامي (Anterograde Femoral Nailing) الإجراء الجراحي الذهبي والمعيار العالمي الأول لعلاج كسور عظم الفخذ الطويلة. توفر هذه التقنية المتطورة استقرارًا ميكانيكيًا فائقًا، وتسمح بالتحميل المبكر للوزن، وتسرع من عملية الالتئام العظمي. يتضمن الإجراء إدخال مسمار معدني متين (من التيتانيوم أو الفولاذ الطبي) داخل القناة النخاعية للعظم لتثبيت الكسر من الداخل. في العاصمة اليمنية صنعاء، يقدم الأستاذ الدكتور محمد هطيف، استشاري أول جراحة العظام والمفاصل وأستاذ جراحة العظام بجامعة صنعاء، هذا التدخل الجراحي الدقيق بمهارة استثنائية، معتمدًا على خبرة تفوق العشرين عامًا وأحدث التقنيات الجراحية لضمان التعافي السريع والعودة الآمنة للحياة الطبيعية.
مقدمة شاملة: لماذا يُعد كسر عظم الفخذ حالة طوارئ جراحية؟
يُعد كسر عظم الفخذ (Femur Fracture) من أشد الإصابات العظمية خطورة وأكثرها تعقيدًا، حيث يتطلب تدخلًا طبيًا متخصصًا وعاجلًا لضمان الشفاء الكامل وتجنب المضاعفات المهددة للحياة أو المسببة للإعاقة الدائمة. عظم الفخذ ليس مجرد عظم عادي؛ بل هو أطول وأقوى وأثقل عظم في جسم الإنسان، وهو الدعامة الأساسية التي تحمل وزن الجسم وتسهل حركة المشي والجري والوقوف.
عندما يتعرض هذا العظم الجبار للكسر، فإن ذلك يعني غالبًا تعرض المريض لقوة هائلة. هذا الانكسار لا يؤثر فقط على العظم بحد ذاته، بل يمتد تأثيره إلى الأنسجة الرخوة المحيطة، والعضلات الضخمة، والأوعية الدموية الرئيسية، مما قد يؤدي إلى نزيف داخلي حاد وصدمة وعائية قد تفقد المريض كميات كبيرة من الدم (قد تصل إلى لتر أو لترين داخل الفخذ نفسه دون نزيف خارجي).
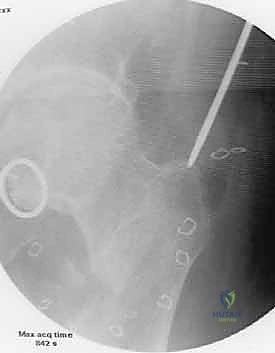
في عالم جراحة العظام الحديث، يُعتبر تثبيت كسر عظم الفخذ بالمسمار النخاعي الأمامي (Anterograde Intramedullary Nailing) الإجراء الأكثر شيوعًا وفعالية ونجاحًا لعلاج هذه الكسور، خاصة تلك التي تصيب الجزء الأوسط من العظم (الجزء الديافيزي أو الجدل العظمي). توفر هذه التقنية استقرارًا داخليًا قويًا للكسر، حيث يعمل المسمار كدعامة داخلية تشارك العظم في تحمل الوزن (Load-sharing device)، مما يسمح ببدء الحركة والتأهيل في وقت قياسي مقارنة بالطرق التقليدية القديمة.
التشريح العظمي: لماذا كسر الفخذ معقد للغاية؟
لفهم أهمية التدخل الجراحي الدقيق، يجب أن نفهم طبيعة عظم الفخذ. يمتد هذا العظم من مفصل الورك (الحوض) إلى مفصل الركبة. وهو محاط بأكبر كتلة عضلية في الجسم (العضلات الرباعية في الأمام وأوتار الركبة في الخلف).

عند حدوث الكسر، تقوم هذه العضلات القوية بالانقباض اللاإرادي (Spasm)، مما يؤدي إلى تداخل حواف العظم المكسور (Overriding) وقصر في طول الطرف المصاب، بالإضافة إلى تشوه واضح. لذلك، لا يمكن علاج هذه الكسور ببساطة عن طريق الجبائر الجصية، بل يتطلب الأمر قوة ميكانيكية لإعادة العظم إلى طوله الطبيعي وتثبيته من الداخل، وهو ما يبرع فيه الأستاذ الدكتور محمد هطيف مستخدمًا تقنيات الرد المغلق (Closed Reduction) التي تحافظ على التروية الدموية للكسر.
الأسباب وعوامل الخطر المؤدية لكسور الفخذ
تتنوع أسباب كسور عظم الفخذ بناءً على الفئة العمرية والحالة الصحية للمريض. يمكن تقسيمها إلى فئتين رئيسيتين:
- إصابات الطاقة العالية (High-Energy Trauma): وهي الشائعة بين الشباب والبالغين، وتشمل:
- حوادث السير والسيارات (السبب الأول في اليمن وصنعاء).
- حوادث الدراجات النارية.
- السقوط من ارتفاعات شاهقة.
- الإصابات المباشرة مثل الطلقات النارية.
- إصابات الطاقة المنخفضة (Low-Energy Trauma): وتحدث غالبًا لكبار السن أو من يعانون من هشاشة العظام (Osteoporosis)، حيث يمكن لسقوط بسيط على الأرض أن يؤدي إلى كسر حلزوني أو مائل في عظم الفخذ.
الأعراض والتشخيص السريري الدقيق
بمجرد حدوث الكسر، تكون الأعراض دراماتيكية وواضحة، وتشمل:
* ألم مبرح وحاد في منطقة الفخذ لا يُحتمل.
* عدم القدرة المطلقة على الوقوف أو تحميل الوزن على الساق المصابة.
* تشوه واضح في شكل الفخذ (قصر في الساق، أو دوران القدم للخارج).
* تورم شديد وكدمات نتيجة النزيف الداخلي في العضلات.
يقوم الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء بإجراء تقييم شامل وسريع فور وصول المريض. يشمل ذلك التأكد من استقرار العلامات الحيوية، فحص النبض والأعصاب في القدم للتأكد من عدم وجود إصابات وعائية عصبية، ثم إجراء صور الأشعة السينية (X-rays) بوضعيات مختلفة لتحديد نوع الكسر بدقة، وفي بعض الحالات المعقدة قد يُطلب التصوير المقطعي (CT Scan).
خيارات العلاج: لماذا المسمار النخاعي هو الخيار الأفضل؟
تطورت جراحة العظام بشكل هائل عبر العقود الماضية. لفهم تفوق تقنية المسمار النخاعي، نستعرض الجدول التالي الذي يقارن بين طرق العلاج المختلفة:
جدول 1: مقارنة شاملة بين طرق علاج كسور عظم الفخذ
| طريقة العلاج | آلية العمل | المزايا | العيوب والمخاطر | التوصية الطبية |
|---|---|---|---|---|
| الجبس والشد الهيكلي (Traction) | شد الساق بأوزان لفترات طويلة ثم وضع جبس كامل. | لا يتطلب جراحة، تكلفة مبدئية منخفضة. | بقاء المريض في السرير لشهور، تقرحات الفراش، جلطات الدم، تيبس المفاصل، ضعف التئام الكسر. | تاريخية / غير منصوح بها للبالغين حالياً، تستخدم فقط كإجراء مؤقت. |
| التثبيت الخارجي (External Fixation) | إدخال دبابيس عبر الجلد وتثبيتها بإطار معدني خارجي. | سريع جداً في حالات الطوارئ القصوى والكسور المفتوحة الملوثة. | خطر التهاب مسار الدبابيس، غير مريح للمريض، صعوبة في ارتداء الملابس. | يُستخدم كحل مؤقت (Damage Control) في الإصابات المتعددة. |
| الشرائح والمسامير (Plates & Screws) | فتح جراحي كبير لرد الكسر وتثبيت شريحة معدنية على سطح العظم. | يوفر رد تشريحي دقيق جداً للكسر. | جرح كبير، فقدان دم أكثر، إزالة السمحاق (الغشاء المغذي للعظم) مما قد يؤخر الالتئام. | يُفضل في الكسور القريبة جداً من المفاصل (الركبة أو الورك). |
| المسمار النخاعي الأمامي (Intramedullary Nailing) | إدخال مسمار داخل تجويف العظم عبر جرح صغير أعلى الفخذ (الورك). | جروح صغيرة جداً، الحفاظ على التروية الدموية للكسر، تحميل وزن مبكر، نسبة التئام تصل لـ 98%. | يتطلب مهارة جراحية عالية وجهاز أشعة متطور (C-arm) داخل العمليات. | المعيار الذهبي (Gold Standard) لكسور جسم عظم الفخذ. |
كما يوضح الجدول، فإن التثبيت بالمسمار النخاعي الأمامي هو الخيار الأمثل. يعتمد الأستاذ الدكتور محمد هطيف هذه التقنية كخيار أول لمرضاه في صنعاء، مستفيداً من خبرته الطويلة التي تضمن تقليل وقت الجراحة وتقليل نسبة النزيف إلى الحد الأدنى.
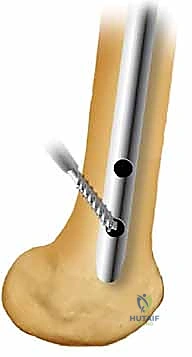
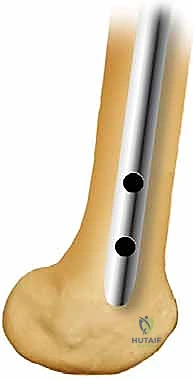
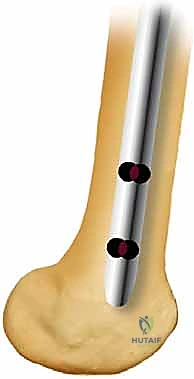
المسمار النخاعي الأمامي (Anterograde Nailing): المعيار الذهبي
يُقصد بكلمة "الأمامي" أو "التقدمي" (Anterograde) أن المسمار يتم إدخاله من أعلى عظم الفخذ (منطقة المدور الكبير بالقرب من مفصل الورك) نزولاً باتجاه الركبة. هذه الطريقة تتوافق مع التشريح الطبيعي للعظم وتوفر ثباتاً بيوميكانيكياً ممتازاً.
يُصنع المسمار عادة من مادة التيتانيوم (Titanium) أو سبائك الفولاذ الطبي المقاوم للصدأ. يتميز التيتانيوم بكونه خفيف الوزن، قوي جداً، ومتوافق حيوياً مع جسم الإنسان (لا يسبب تفاعلات رفض)، كما أن مرونته تقارب مرونة العظم الطبيعي، مما يقلل من ظاهرة "حجب الإجهاد" (Stress Shielding) ويحفز العظم على الالتئام.
التحضير ما قبل الجراحة: بروتوكول الأستاذ الدكتور محمد هطيف
النجاح الجراحي يبدأ قبل دخول غرفة العمليات. يتبع أ.د. محمد هطيف بروتوكولاً صارماً لضمان سلامة المريض:
1. الاستقرار الطبي: التأكد من استقرار ضغط الدم ونسبة الهيموجلوبين، وإعطاء السوائل الوريدية أو نقل الدم إذا لزم الأمر.
2. الشد المؤقت: وضع الساق في جبيرة أو شد جلدي لتخفيف الألم ومنع قصر العضلة.
3. الفحوصات الشاملة: تحاليل الدم الشاملة، تخطيط القلب، واستشارة طبيب التخدير.
4. التخطيط الجراحي: قياس طول وعرض القناة النخاعية السليمة في الأشعة لاختيار حجم وسمك المسمار المناسب بدقة متناهية.
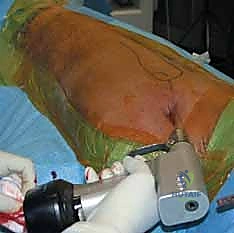
خطوات العملية الجراحية بالتفصيل (Step-by-Step Procedure)
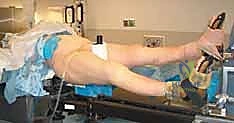
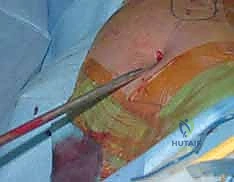
تُجرى هذه العملية الدقيقة تحت التخدير النصفي أو العام. وتتطلب غرفة عمليات مجهزة بطاولة كسور خاصة وجهاز أشعة سينية متحرك (C-arm Fluoroscopy). إليك كيف يقوم البروفيسور هطيف بإجراء هذه الجراحة ببراعة:
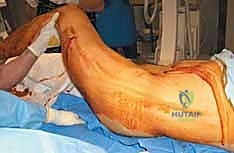
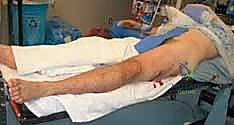
الخطوة الأولى: وضعية المريض (Patient Positioning)
يتم وضع المريض على طاولة الكسور (Fracture Table). تتيح هذه الطاولة شد الساق المصابة ميكانيكياً لرد الكسر (إعادته لمكانه) دون الحاجة لفتح الجلد فوق منطقة الكسر، وهو ما يُعرف بالرد المغلق (Closed Reduction).

الخطوة الثانية: الرد المغلق تحت الأشعة
باستخدام جهاز الـ C-arm، يتأكد الجراح من محاذاة العظم المكسور في الاتجاهين الأمامي والجانبي. هذه الخطوة حاسمة وتتطلب خبرة عميقة لضمان عدم وجود دوران خاطئ في الساق.
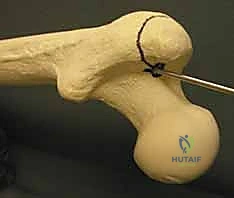
الخطوة الثالثة: إحداث الشق الجراحي الصغير
يقوم أ.د. هطيف بعمل شق جراحي صغير (حوالي 3 إلى 5 سم فقط) أعلى الفخذ، تحديداً فوق منطقة المدور الكبير (Greater Trochanter) أو الحفرة الكمثرية (Piriformis Fossa).
الخطوة الرابعة: فتح القناة النخاعية وإدخال السلك الدليلي
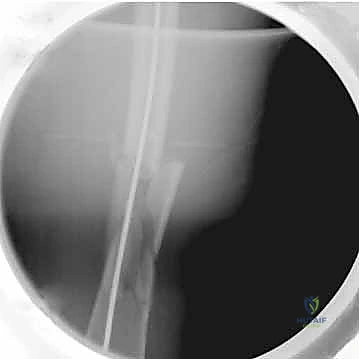
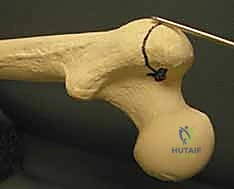
يتم استخدام أداة مدببة (Awl) لفتح قشرة العظم العلوية، ثم يُمرر سلك دليلي معدني رفيع (Guide Wire) عبر القناة النخاعية نزولاً ليعبر منطقة الكسر ويصل إلى نهاية العظم عند الركبة.
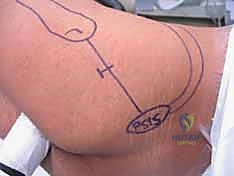
الخطوة الخامسة: توسيع القناة (Reaming) - خطوة اختيارية ومهمة
في معظم الحالات، يتم تمرير موسعات مرنة (Flexible Reamers) فوق السلك الدليلي لتوسيع القناة النخاعية. هذا يسمح بإدخال مسمار ذو قطر أكبر (أكثر متانة)، كما أن البرادة العظمية الناتجة عن التوسيع تعمل كطعم عظمي طبيعي (Autograft) يحفز الالتئام السريع للكسر.
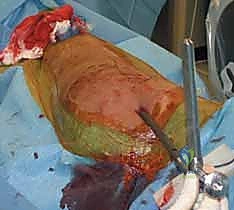
الخطوة السادسة: إدخال المسمار النخاعي
يتم إدخال مسمار التيتانيوم المختار بعناية فوق السلك الدليلي. يُدفع المسمار بلطف حتى يستقر في مكانه المثالي، ليعمل كدعامة داخلية صلبة تمسك العظم من الداخل.
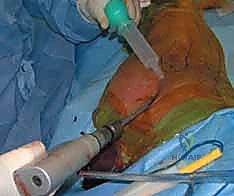
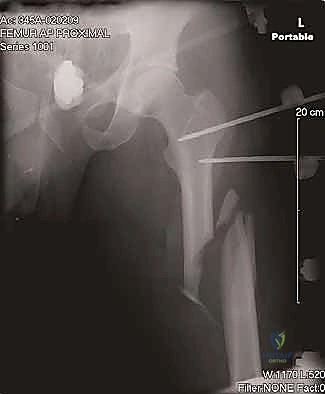
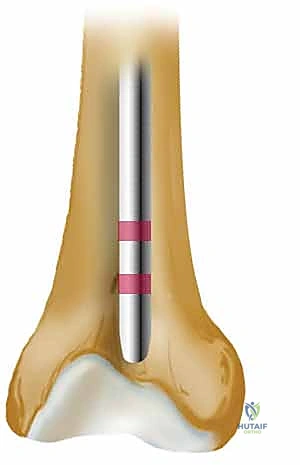
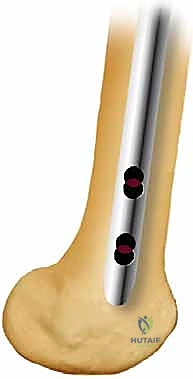
الخطوة السابعة: القفل الداني والقاصي (Locking Screws)
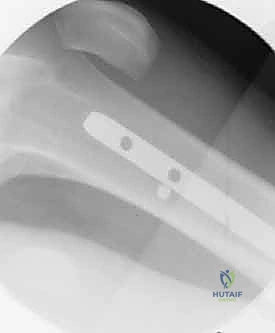
لمنع العظم من الدوران حول المسمار ولمنع قصر الطرف، يتم تثبيت المسمار ببراغي عرضية أعلى الفخذ (القفل الداني) وأسفل الفخذ قرب الركبة (القفل القاصي). يتم ذلك بدقة متناهية تحت توجيه الأشعة.
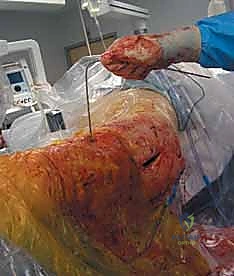
الخطوة الثامنة: المراجعة النهائية والإغلاق
يتم أخذ صور أشعة نهائية للتأكد من التثبيت المثالي وطول العظم. ثم تُغلق الجروح الصغيرة تجميلياً، مما يضمن تعافياً سريعاً وندبات شبه معدومة.
لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأول في اليمن؟
عندما يتعلق الأمر بجراحات العظام الكبرى والمقعدة مثل تثبيت الفخذ، فإن مهارة الجراح هي العامل الحاسم الأول في نجاح العملية وتجنب المضاعفات. يُعد الأستاذ الدكتور محمد هطيف المرجعية الطبية الأبرز في هذا المجال في العاصمة صنعاء واليمن ككل، وذلك للأسباب التالية:
- المرتبة الأكاديمية والخبرة: أستاذ جراحة العظام بجامعة صنعاء، واستشاري أول بخبرة عملية تتجاوز الـ 20 عاماً في أعقد الحالات الجراحية.
- التقنيات الحديثة: رائد في استخدام الجراحات الميكروسكوبية، ومناظير المفاصل بتقنية 4K، وجراحات استبدال المفاصل المتقدمة.
- الدقة والاحترافية: قدرة فائقة على إجراء الرد المغلق للكسور المعقدة دون الحاجة لفتح جراحي كبير، مما يقلل النزيف ويسرع الشفاء.
- الأمانة الطبية: يُعرف البروفيسور هطيف بصرامته في الالتزام بأخلاقيات المهنة، فهو لا يقرر التدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لمصلحة المريض.
دليل التأهيل والعلاج الطبيعي ما بعد الجراحة
الجراحة الناجحة هي نصف الطريق فقط؛ النصف الآخر يعتمد على برنامج تأهيل حركي مدروس. الميزة الكبرى للمسمار النخاعي هي السماح بالتحريك المبكر.
جدول 2: الخطة الزمنية للتعافي بعد تثبيت كسر الفخذ
| المرحلة الزمنية | الأهداف الطبية والحركية | التعليمات الخاصة للمريض |
|---|---|---|
| اليوم الأول إلى الثالث (في المستشفى) | السيطرة على الألم، منع الجلطات، بدء حركة الركبة والورك. | الجلوس على حافة السرير، المشي باستخدام عكازين أو مشاية طبية (تحميل وزن جزئي حسب توجيهات د. هطيف). |
| الأسبوع الأول إلى الثاني | التئام الجروح، خياطة الغرز، تقليل التورم. | الاستمرار في المشي بالعكازين، تمارين تقوية العضلة الرباعية الأمامية، رفع الساق عند الجلوس. |
| الشهر الأول إلى الثالث | بدء ظهور "الكالس" (العظم الجديد) في الأشعة السينية. | الانتقال التدريجي لتحميل الوزن الكامل، التخلي عن العكازات تدريجياً، تمارين التوازن والدراجة الثابتة. |
| الشهر الثالث إلى السادس | التئام عظمي صلب وكامل (Solid Union). | العودة للأعمال اليومية الطبيعية، المشي بدون ألم، استعادة القوة العضلية الكاملة. |
| بعد 6 أشهر فأكثر | إعادة تشكيل العظم الطبيعي (Bone Remodeling). | إمكانية العودة للرياضات العنيفة أو الأعمال الشاقة بعد تصريح الطبيب. |
قصص نجاح حقيقية من عيادة البروفيسور هطيف بصنعاء
تزخر سجلات الأستاذ الدكتور محمد هطيف بمئات الحالات المعقدة التي تكللت بالنجاح الباهر. إحدى الحالات كانت لشاب يمني في العشرينات من عمره تعرض لحادث سير مروع في صنعاء أدى إلى كسر متفتت في منتصف عظم الفخذ.
بفضل التدخل السريع من قبل الدكتور هط
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
