الخلاصة الطبية السريعة: تثبيت القدم السكرية شاركو جراحيًا هو إجراء جراحي دقيق وحيوي يهدف إلى تصحيح التشوهات الهيكلية الخطيرة في منتصف القدم والكاحل، والتي تنتج عن الاعتلال العصبي السكري المتقدم (مفصل شاركو). الهدف الأسمى لهذا الإجراء هو استعادة القدرة على المشي، توفير قدم مستوية ومستقرة قابلة لارتداء الأحذية، منع التقرحات العميقة المدمرة، وحماية الأطراف السفلية من خطر البتر المحتم. يتضمن هذا التدخل الجراحي المعقد تقنيات متعددة تشمل تطويل الأوتار، استئصال العظام البارزة المشوهة، وإعادة بناء وتثبيت المفاصل باستخدام الصفائح والمسامير الطبية المتقدمة (التثبيت الداخلي) أو باستخدام أنظمة المثبتات الخارجية الدائرية (مثل جهاز إليزروف).
مقدمة شاملة: معركة إنقاذ الأطراف واستعادة الأمل في اليمن
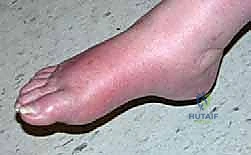
مرحباً بكم في هذا الدليل الطبي الشامل والمفصل، والذي يمثل مرجعاً أساسياً لكل مريض سكري ولعائلاتهم، ولكل مهتم بصحة القدم السكرية. نحن هنا لنسلط الضوء بشكل عميق على أحد أكثر التحديات الصحية تعقيداً وخطورة في عالم جراحة العظام: اعتلال مفصل شاركو بالقدم (Charcot Arthropathy)، وتحديداً التشوهات غير المستوية التي تصيب منتصف القدم والكاحل.
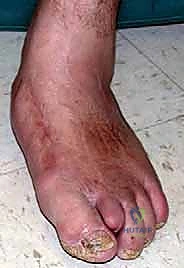
إن الإصابة بقدم شاركو ليست مجرد "مشكلة عظمية" عابرة يمكن تجاهلها؛ بل هي انهيار هيكلي كامل لبنية القدم، ومعركة حقيقية ومصيرية لاستعادة الوظيفة الحركية، ومنع التقرحات المزمنة التي تؤدي إلى التهابات العظام (Osteomyelitis)، وفي نهاية المطاف، إنقاذ الطرف من البتر وتحسين جودة حياة المرضى بشكل جذري. عندما تفقد القدم قوسها الطبيعي وتتحول إلى ما يشبه "الكرسي الهزاز"، يصبح مجرد الوقوف خطراً يهدد بفتح تقرحات لا تلتئم.
في الجمهورية اليمنية، ومع التزايد المقلق في أعداد مرضى السكري وتأخر تشخيص مضاعفاته بسبب نقص الوعي أو صعوبة الوصول إلى الرعاية المتخصصة في الوقت المناسب، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجعية طبية أولى، وخبير جراحي لا يُضاهى، وأستاذ أكاديمي رائد في مجال جراحة العظام والمفاصل. بفضل خبرته التي تتجاوز العشرين عاماً، ومكانته العلمية الرفيعة كأستاذ في جامعة صنعاء، يقود الدكتور هطيف ثورة طبية حقيقية في علاج حالات القدم والكاحل المعقدة، مقدماً الأمل والنور لمن قيل لهم في عيادات أخرى إن "البتر هو الحل الوحيد المتبقي".

ما هو اعتلال مفصل شاركو (Charcot Foot)؟ نظرة تشريحية ومرضية دقيقة
لفهم الأهمية القصوى للتثبيت الجراحي، يجب علينا أولاً أن نغوص في أعماق طبيعة هذا المرض المدمر الذي نواجهه. قدم شاركو هي حالة مرضية التهابية وتدميرية خطيرة تصيب العظام، المفاصل، والأنسجة الرخوة في القدم والكاحل. تحدث هذه الحالة بشكل شبه حصري لدى المرضى الذين يعانون من الاعتلال العصبي المحيطي (Peripheral Neuropathy)، وهو فقدان الإحساس التدريجي في الأطراف السفلية نتيجة ارتفاع مستويات السكر في الدم لفترات طويلة وغير منتظمة.
عندما يفقد المريض نعمة الإحساس بالألم والحرارة والضغط في قدميه، فإنه يستمر في المشي وممارسة حياته اليومية، واضعاً ضغطاً هائلاً على مفاصل القدم رغم وجود إصابات دقيقة، التواءات، أو كسور شعرية غير ملحوظة. الألم في حالته الطبيعية هو جرس إنذار يجبر الإنسان على إراحة الطرف المصاب؛ ولكن في غياب هذا الإنذار، تستمر الماكينة في العمل حتى تتحطم.
الآلية المرضية المعقدة لانهيار القدم (Pathophysiology):
لفهم كيف تنهار القدم، يجب أن ننظر إلى "الثالوث المدمر" للاعتلال العصبي السكري:
- الاعتلال العصبي الحسي (Sensory Neuropathy): المريض لا يشعر بالالتواءات، الكسور الصغيرة، أو حتى احتكاك الحذاء القاسي. هذا يؤدي إلى صدمات متكررة (Microtrauma) دون أي فترة راحة للشفاء.
- الاعتلال العصبي المستقل (Autonomic Neuropathy): يؤدي تلف الأعصاب المستقلة إلى فقدان التحكم في الأوعية الدموية، مما يسبب توسعها بشكل دائم. هذا التدفق الدموي الزائد يغسل الكالسيوم والمعادن من العظام، مما يؤدي إلى هشاشة عظام موضعية شديدة (Osteopenia)، فتصبح العظام هشة كالزجاج وقابلة للكسر تحت وزن الجسم الطبيعي.
- الاعتلال العصبي الحركي (Motor Neuropathy): تضعف عضلات القدم الدقيقة وتفقد توازنها، مما يؤدي إلى تقلص الأوتار (مثل وتر أخيل) وسحب العظام إلى وضعيات غير طبيعية، مما يزيد من الضغط الميكانيكي على مناطق غير مخصصة لتحمل الوزن.
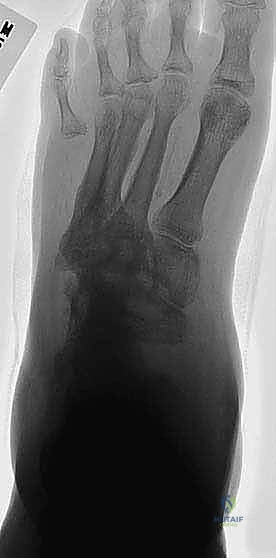
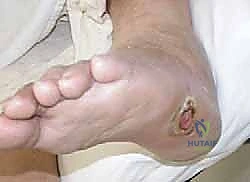
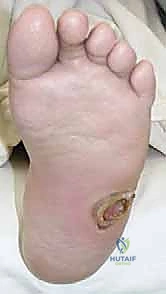
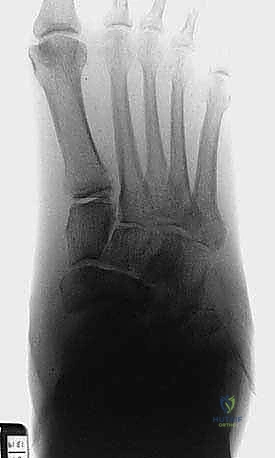
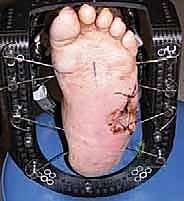
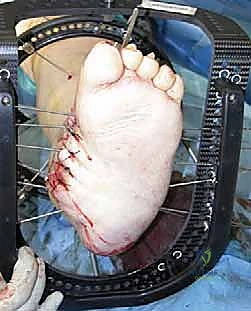
النتيجة الحتمية لهذا الثالوث هي الانهيار الهيكلي الشامل. تنهار عظام منتصف القدم (Midfoot)، مما يؤدي إلى سقوط قوس القدم الطبيعي، وتحول أسفل القدم إلى شكل محدب يشبه "الكرسي الهزاز" (Rocker-bottom deformity). هذا البروز العظمي الجديد في أسفل القدم يصبح نقطة ضغط هائلة عند المشي، وسرعان ما يتمزق الجلد فوقه مكوناً قرحة سكرية عميقة، وهي البوابة الرئيسية للبكتيريا للوصول إلى العظم وإحداث التهاب العظم والنقي (Osteomyelitis).
مراحل تطور قدم شاركو (تصنيف إيخنهولتز - Eichenholtz Classification)
لا يحدث مفصل شاركو بين عشية وضحاها، بل يمر بمراحل سريرية وشعاعية محددة. فهم هذه المراحل أمر بالغ الأهمية للأستاذ الدكتور محمد هطيف لتحديد التوقيت المثالي للتدخل الجراحي أو التحفظي:
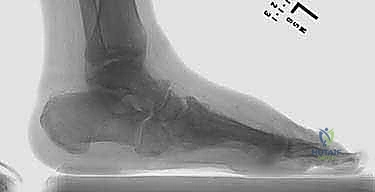
- المرحلة 0 (المرحلة البادرية - Prodromal): تورم، احمرار، وحرارة في القدم، مع بقاء صور الأشعة السينية طبيعية. غالباً ما يُشخص خطأً على أنه التهاب خلوي (Cellulitis) أو نقرس. الرنين المغناطيسي (MRI) هو الوحيد القادر على اكتشاف الوذمة العظمية في هذه المرحلة.
- المرحلة 1 (مرحلة التطور والتفتت - Fragmentation): تدمير نشط للعظام. الأشعة تظهر كسوراً متعددة، تفتت العظام، وخلع في المفاصل. القدم تكون حمراء، متورمة، وساخنة جداً. الجراحة في هذه المرحلة نادرة وتقتصر على حالات عدم الاستقرار الشديد المهدد للطرف، ويكون العلاج الأساسي هو منع تحميل الوزن تماماً (Offloading).
- المرحلة 2 (مرحلة التلاحم - Coalescence): يبدأ الجسم في محاولة إصلاح الضرر. يقل التورم والحرارة، وتبدأ العظام المتفتتة في الاندماج معاً، ولكن غالباً في وضعيات مشوهة وغير طبيعية.
- المرحلة 3 (مرحلة التصلب وإعادة البناء - Consolidation): تبرد القدم وتعود لحرارتها الطبيعية. تندمج العظام تماماً في شكلها المشوه الجديد (مثل تشوه الكرسي الهزاز). هذه هي المرحلة التي تظهر فيها التقرحات المزمنة، وهي المرحلة الذهبية للتدخل الجراحي التصحيحي لإعادة بناء القدم وتثبيتها.

الأسباب وعوامل الخطر المؤدية لانهيار مفصل شاركو
إن إدراك عوامل الخطر يساعد المرضى على اتخاذ تدابير وقائية مبكرة. تشمل العوامل الرئيسية ما يلي:
1. داء السكري غير المنضبط: استمرار ارتفاع السكر التراكمي (HbA1c) لفترات طويلة هو السبب الجذري لتلف الأعصاب.
2. الاعتلال العصبي المتقدم: فقدان الإحساس الوقائي (LOPS) هو الشرط الأساسي لحدوث شاركو.
3. السمنة وزيادة الوزن: تضعف الميكانيكا الحيوية وتزيد من الحمل الميكانيكي على عظام القدم الهشة.
4. الفشل الكلوي المعتمد على الغسيل: مرضى غسيل الكلى السكريين لديهم معدلات أعلى بكثير للإصابة بشاركو بسبب التغيرات الأيضية التي تؤثر على جودة العظام.
5. الصدمات الدقيقة المتكررة: المشي لمسافات طويلة أو الوقوف لفترات طويلة بحذاء غير مناسب لمريض فاقد للإحساس.
6. جراحات سابقة في القدم: أحياناً بتر إصبع أو جزء من القدم يغير من ميكانيكية المشي، مما يضع ضغطاً على مفاصل أخرى فتنهار.
العلامات والأعراض: متى يجب أن تدق ناقوس الخطر؟
يعتبر التشخيص المبكر هو الخط الفاصل بين إنقاذ القدم أو فقدانها. يجب على مرضى السكري التوجه فوراً لعيادة الأستاذ الدكتور محمد هطيف إذا لاحظوا أياً من الأعراض التالية:
- تورم مفاجئ وغير مبرر في قدم واحدة (تبدو قدم أكبر بكثير من الأخرى).
- احمرار وسخونة ملحوظة في القدم المصابة (القدم المصابة أدفأ بـ 2 إلى 3 درجات مئوية من القدم السليمة).
- تغير في شكل القدم: تسطح قوس القدم، أو ظهور بروز عظمي في باطن القدم، أو انحراف الكاحل للداخل أو الخارج.
- غياب الألم: بشكل مثير للاستغراب، ورغم التورم والكسور، قد يشعر المريض بألم خفيف جداً أو لا يشعر بألم على الإطلاق بسبب تلف الأعصاب.
- ظهور تقرحات (في المراحل المتأخرة): قرحة في باطن القدم لا تشفى، خاصة في منتصف القدم.
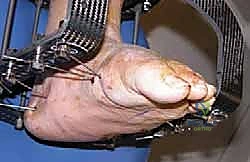
الخيارات العلاجية: متى نلجأ للعلاج التحفظي ومتى تصبح الجراحة حتمية؟
لا يتم علاج جميع حالات قدم شاركو بالجراحة. الأستاذ الدكتور محمد هطيف، انطلاقاً من مبدأ الأمانة الطبية العالية التي يتمتع بها، يقوم بتقييم كل حالة بدقة متناهية لتحديد المسار العلاجي الأمثل.
1. العلاج التحفظي (اللا جراحي)
يُستخدم أساساً في المراحل الحادة (المرحلة 0 و 1) عندما تكون العظام في حالة التهاب شديد وتفتت مستمر. الهدف هنا هو إيقاف التدمير.
* تخفيف الحمل التام (Offloading): هو حجر الزاوية. استخدام عكازات أو كرسي متحرك لمنع وضع أي وزن على القدم.
* قوالب التلامس الكلي (Total Contact Cast - TCC): جبيرة خاصة توزع الضغط بالتساوي على كامل الساق والقدم، وتمنع حركة المفاصل الملتهبة. يتم تغييرها أسبوعياً.
* أحذية شاركو المخصصة (CROW boots): بعد استقرار العظام، يُنصح بارتداء أحذية طبية مصممة خصيصاً لاستيعاب التشوه ومنع التقرحات.
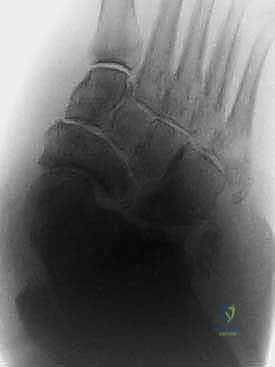
2. التدخل الجراحي (تثبيت القدم السكرية)
نلجأ للجراحة عندما يفشل العلاج التحفظي، أو عندما يصل المريض في مراحل متأخرة بتشوهات تجعل المشي مستحيلاً أو التقرحات حتمية.
جدول 1: مقارنة بين العلاج التحفظي والتدخل الجراحي لقدم شاركو
| وجه المقارنة | العلاج التحفظي (الجبائر والأحذية) | التدخل الجراحي (التثبيت وإعادة البناء) |
|---|---|---|
| التوقيت الأمثل | المراحل الحادة والمبكرة (التهاب وتفتت نشط) | المراحل المتأخرة (تشوه مستقر، تقرحات مزمنة) |
| الهدف الرئيسي | إيقاف تدمير العظام وتقليل الالتهاب | تصحيح التشوه، استعادة قوس القدم، منع البتر |
| مدة العلاج | من 3 إلى 9 أشهر من عدم التحميل | جراحة تليها فترة تأهيل من 3 إلى 6 أشهر |
| المخاطر | ضمور العضلات، عدم التزام المريض بالجبيرة | مخاطر التخدير، التهاب الجروح، عدم التحام العظام |
| ملاءمة ارتداء الأحذية | يتطلب أحذية ضخمة ومكلفة ومفصلة خصيصاً | يهدف لجعل القدم قابلة لارتداء أحذية طبية عادية |
| القدرة على منع التقرحات | فعالة إذا لم يكن التشوه شديداً جداً | عالية جداً عن طريق إزالة البروزات العظمية |

أهداف التثبيت الجراحي لقدم شاركو
عندما يتخذ الأستاذ الدكتور محمد هطيف قرار الجراحة، فإنه يضع نصب عينيه أهدافاً استراتيجية واضحة:
1. إنقاذ الطرف من البتر: وهو الهدف الأسمى.
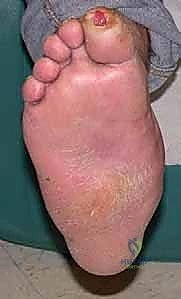
2. خلق قدم مستوية (Plantigrade Foot): إعادة باطن القدم ليكون مسطحاً وموازياً للأرض، مما يوزع وزن الجسم بشكل طبيعي.
3. استقرار المفاصل (Stability): دمج المفاصل المنهارة لتصبح كتلة عظمية واحدة قوية قادرة على تحمل وزن المريض.
4. شفاء التقرحات المزمنة: بمجرد إزالة البروز العظمي الذي يسبب الضغط، تشفى القرحة التي ربما عانى منها المريض لسنوات.
5. تحسين جودة الحياة: تمكين المريض من ارتداء أحذية طبية مقبولة والعودة للمشي باستقلالية.
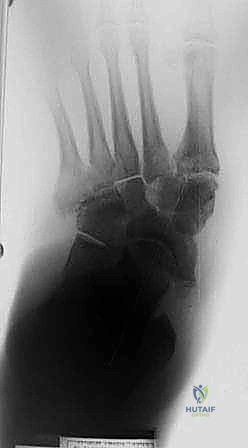
التحضير ما قبل الجراحة: نهج متعدد التخصصات
الجراحة لمرضى السكري ليست قراراً يؤخذ بخفة. يتطلب الأمر تحضيراً دقيقاً لضمان نجاح العملية وتقليل المضاعفات:
* التقييم الوعائي: التأكد من وجود تروية دموية كافية للقدم لضمان التئام الجروح والعظام. قد يتطلب الأمر إجراء قسطرة لشرايين الساق قبل جراحة العظام.
* السيطرة على السكر: ضبط مستويات السكر التراكمي (يفضل أن يكون أقل من 8%) لتقليل خطر الالتهابات.
* علاج الالتهابات (إن وجدت): أخذ مسحات من التقرحات، وإعطاء المضادات الحيوية المناسبة، أو إجراء تنظيف جراحي مبدئي للأنسجة الميتة.
* التصوير المتقدم: استخدام الأشعة المقطعية (CT scan) لبناء نموذج ثلاثي الأبعاد للقدم، مما يساعد الجراح في التخطيط الدقيق لمواقع المسامير والقطع العظمي.
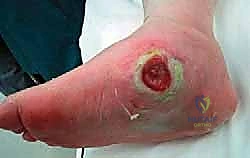
التقنيات الجراحية: فن وهندسة إعادة بناء القدم
تتطلب جراحة شاركو مستوى عالٍ من المهارة الهندسية الطبية. يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات العالمية، ويختار لكل مريض ما يناسب حالته:
1. استئصال العظام البارزة (Exostectomy)
في الحالات التي يكون فيها مفصل شاركو مستقراً (لا يتحرك بشكل غير طبيعي) ولكن يوجد بروز عظمي في باطن القدم يسبب تقرحات متكررة. يقوم الدكتور هطيف بعمل شق جراحي، وإزالة هذا البروز العظمي فقط (حلاقة العظم)، وإغلاق الجرح. هذا الإجراء بسيط نسبياً وسريع التعافي.
2. إطالة وتر أخيل (Achilles Tendon Lengthening)
غالباً ما يصاحب قدم شاركو قصر وشد شديد في وتر أخيل، مما يسحب الكعب للأعلى ويزيد الضغط على مقدمة ومنتصف القدم. إطالة هذا الوتر جراحياً خطوة أساسية لتقليل الضغط والمساعدة في تسطيح القدم.
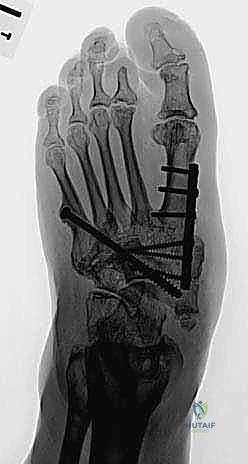
3. إيثاق المفاصل والتثبيت الداخلي (Arthrodesis & Internal Fixation)
عندما تكون المفاصل غير مستقرة والتشوه شديداً، يجب إعادة تنظيم العظام وتثبيتها بشكل دائم.
* يتم فتح القدم، وإزالة الغضاريف التالفة والأنسجة الليفية بين العظام.
* يتم إعادة ترتيب العظام لتشكيل قوس القدم الطبيعي.
* تُستخدم صفائح معدنية سميكة ومسامير قوية جداً (Superconstructs) لتثبيت العظام معاً. يتم استخدام معدات أقوى من تلك المستخدمة في الكسور العادية لأن عظام مريض السكري هشة وتستغرق وقتاً أطول للالتئام.
* في حالات إصابة الكاحل، قد يتم استخدام "مسمار نخاعي" طويل يُدخل من أسفل الكعب عبر الكاحل وإلى داخل عظمة الساق (Tibiotalocalcaneal Arthrodesis).
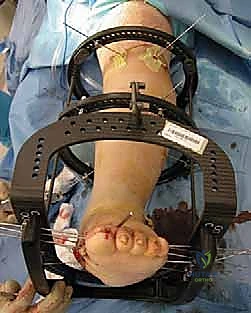
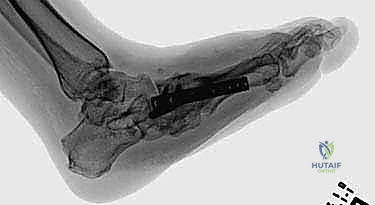
4. التثبيت الخارجي الدائري (جهاز إليزروف - Ilizarov External Fixator)
هذه هي التقنية الأكثر تقدماً والتي يتميز بها الأستاذ الدكتور محمد هطيف في اليمن. يُستخدم جهاز إليزروف في الحالات المعقدة جداً، خاصة عندما يكون هناك تقرحات مفتوحة، التهاب في العظام، أو جودة عظام سيئة جداً لا تتحمل المسامير الداخلية.
* يتكون الجهاز من حلقات معدنية تحيط بالساق والقدم، تتصل بالعظام عبر أسلاك رفيعة جداً مشدودة بقوة.
* مزايا إليزروف: لا يتطلب شقوقاً جراحية كبيرة، يمكن استخدامه حتى بوجود التهابات، يوفر ثباتاً ميكانيكياً هائلاً، ويسمح للمريض بالمشي (تحميل الوزن جزئياً) في وقت مبكر جداً مقارنة بالتثبيت الداخلي.
جدول 2: مقارنة بين التثبيت الداخلي والتثبيت الخارجي (إليزروف) في جراحة شاركو
| وجه المقارنة | التثبيت الداخلي (صفائح ومسامير) | التثبيت الخارجي (جهاز إليزروف) |
|---|---|---|
| الاستطباب الأساسي | عظام جيدة نسبياً، جلد سليم، غياب الالتهابات النشطة | عظام هشة جداً، وجود تقرحات مفتوحة، التهاب عظمي |
| الشق الجراحي | يتطلب شقوقاً جراحية كبيرة لتركيب الصفائح | شقوق صغيرة جداً (ثقوب للأسلاك الدقيقة) |
| خطر التهاب الجرح | أعلى (بسبب حجم الشق الجراحي ووجود معدن داخلي) | أقل (الأسلاك رفيعة ويمكن إزالتها بسهولة عند اللزوم) |
| الراحة النفسية للمريض | مريح أكثر (المعدن مخفي داخل الجسم) | مزعج شكلياً ويتطلب عناية يومية بمواقع دخول الأسلاك |
| القدرة على التعديل بعد الجراحة | غير ممكن (يتطلب عملية أخرى) | ممكن جداً (يمكن تعديل شد الأسلاك لتصحيح التشوه تدريجياً) |
| تحميل الوزن (المشي) | يتأخر لعدة أشهر حتى تلتحم العظام تماماً | يمكن البدء بتحميل الوزن مبكراً لدعم التئام العظام |
