يُعد الجنف العصبي العضلي تحديًا صحيًا كبيرًا يؤثر على حياة الكثيرين، خاصة في مجتمعاتنا. هذا الانحراف المعقد في العمود الفقري يتطلب فهمًا عميقًا وخبرة جراحية فائقة لتقديم أفضل النتائج الممكنة للمرضى. إن الهدف الأسمى في معالجة الجنف العصبي العضلي لا يقتصر فقط على تصحيح الانحناء، بل يمتد ليشمل تحسين جودة حياة المريض، تخفيف الألم، واستعادة القدرة الوظيفية قدر الإمكان. في هذه المقالة، سنغوص في تفاصيل الجنف العصبي العضلي، ونشرح كيف يمكن لتقنيات تثبيت الحوض المتقدمة أن تُحدث فرقًا حقيقيًا في حياة المرضى، وكيف يقود الأستاذ الدكتور محمد هطيف ، بصفته أفضل جراح عظام في اليمن ، هذه الرعاية المتخصصة التي تعتمد على أحدث الابتكارات الجراحية والخبرة الطبية العميقة.
الأستاذ الدكتور محمد هطيف: ريادة وتميز في جراحة العمود الفقري والحوض
في قلب مدينة صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كقائد وملهم في مجال جراحة العظام والعمود الفقري. بخبرة تتجاوز 20 عامًا ، يمتلك الدكتور هطيف سجلًا حافلًا بالإنجازات والنجاحات في علاج أعقد الحالات، بما في ذلك الجنف العصبي العضلي الذي يتطلب دقة ومهارة استثنائية. كأستاذ في جامعة صنعاء، لا يكتفي الدكتور هطيف بتقديم الرعاية السريرية المتميزة، بل يساهم أيضًا في تعليم وتدريب الأجيال القادمة من الأطباء. يشتهر بتبنيه لأحدث التقنيات الجراحية العالمية مثل الميكروسكوب الجراحي، المناظير رباعية الأبعاد (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty) ، مع التزام صارم بمبدأ الأمانة الطبية لضمان أفضل النتائج لمرضاه. إن خبرته الواسعة وفهمه العميق لتعقيدات العمود الفقري والحوض يجعله الخيار الأول للمرضى الذين يبحثون عن الأمل والشفاء.
فهم الجنف العصبي العضلي (NMS): نظرة معمقة
الجنف العصبي العضلي (Neuromuscular Scoliosis - NMS) هو نوع خاص من انحراف العمود الفقري يتميز بوجود انحناء جانبي غير طبيعي في العمود الفقري، يحدث نتيجة لمشاكل كامنة في الجهاز العصبي أو العضلي. على عكس الجنف مجهول السبب (الذي لا يُعرف سببه)، ينشأ الجنف العصبي العضلي من أمراض مثل الشلل الدماغي، ضمور العضلات، السنسنة المشقوقة، أو إصابات الحبل الشوكي. هذه الحالات تؤثر على قدرة العضلات والأعصاب على دعم وتوازن العمود الفقري، مما يؤدي إلى تفاقم الانحناءات مع مرور الوقت.
الأسباب الكامنة والتفصيلية للجنف العصبي العضلي
ينتج الجنف العصبي العضلي عن مجموعة متنوعة من الحالات العصبية والعضلية التي تؤثر على التحكم في العضلات المحيطة بالعمود الفقري وقدرتها على دعم القوام، ومن أبرز هذه الأسباب:
- الشلل الدماغي (Cerebral Palsy): يُعد من الأسباب الرئيسية. يؤدي ضعف العضلات، التشنج، واضطراب التوتر العضلي إلى اختلال التوازن حول العمود الفقري، مما يسبب انحناءات متقدمة وغالبًا ما تكون طويلة C-shaped.
- ضمور العضلات (Muscular Dystrophy): مثل ضمور دوشين العضلي (Duchenne Muscular Dystrophy). يؤدي الضعف العضلي التدريجي إلى عدم قدرة العضلات على دعم العمود الفقري، مما يجعله غير مستقر وينتج عنه انحناءات حادة تتفاقم بسرعة.
- السنسنة المشقوقة (Spina Bifida): عيوب خلقية في العمود الفقري والحبل الشوكي تؤثر على الأعصاب والعضلات المسؤولة عن دعم العمود الفقري والجذع، مما يؤدي إلى تشوهات في العمود الفقري والحوض.
- إصابات الحبل الشوكي (Spinal Cord Injury): خاصة إذا حدثت في مرحلة النمو المبكر، حيث تؤثر على الأعصاب المغذية للعضلات الداعمة للعمود الفقري، مما يسبب خللًا في التوازن العضلي وانحرافًا تدريجيًا.
-
الاعتلالات العصبية العضلية الأخرى:
- الضمور العضلي النخاعي (Spinal Muscular Atrophy - SMA): مرض وراثي يؤثر على الخلايا العصبية الحركية، مما يؤدي إلى ضعف عضلي واسع النطاق.
- الورم الليفي العصبي (Neurofibromatosis): يمكن أن يسبب تشوهات في الفقرات وانحرافات في العمود الفقري.
- متلازمة شاركو-ماري-توث (Charcot-Marie-Tooth Disease): اعتلال عصبي وراثي يؤثر على الأعصاب الطرفية، مما يسبب ضعفًا وتلفًا عضليًا.
- الأورام الشوكية: قد تضغط على الحبل الشوكي أو الأعصاب، مما يؤثر على الدعم العضلي للعمود الفقري.
الأعراض والعلامات المميزة للجنف العصبي العضلي
تختلف أعراض الجنف العصبي العضلي عن الجنف مجهول السبب في شدتها وتأثيرها على وظائف الجسم. غالبًا ما تكون الانحناءات أكثر حدة وتتقدم بشكل أسرع، وتؤثر على القدرة الوظيفية العامة للمريض.
| العرض/العلامة | الوصف التفصيلي |
|---|---|
| انحناء العمود الفقري الواضح | غالبًا ما يكون انحناءً طويلًا على شكل حرف C، يمتد من أعلى العمود الفقري إلى الحوض، مما يسبب عدم تناسق في الكتفين أو الوركين أو الخصر. قد يكون مصحوبًا بحدبة (kyphosis) أو دوران الفقرات. |
| اختلال التوازن وصعوبة الجلوس | يعتبر هذا العرض بالغ الأهمية في NMS. يعاني العديد من المرضى من صعوبة شديدة في الحفاظ على وضعية الجلوس دون دعم، مما يؤثر على قدرتهم على التفاعل مع البيئة واستخدام أيديهم بفعالية. قد يؤدي إلى سقوط متكرر. |
| آلام الظهر المزمنة | نتيجة للضغط غير المتساوي على المفاصل والأربطة والأنسجة الرخوة، بالإضافة إلى تقلصات العضلات التي تحاول تعويض عدم الاستقرار. يمكن أن تكون الألم شديدًا ومحدودًا للحركة. |
| مشاكل الجهاز التنفسي | مع تفاقم الانحناء، يتقلص حجم القفص الصدري، مما يحد من قدرة الرئتين على التمدد بشكل كامل. هذا يؤدي إلى ضيق التنفس، والالتهابات الرئوية المتكررة، ونقص الأكسجين، وقد يتطلب دعمًا تنفسيًا في الحالات الشديدة. |
| مشاكل الجهاز الهضمي | قد يؤثر الانحناء الشديد على تجويف البطن، مما يضغط على الأعضاء الداخلية مثل المعدة والأمعاء. هذا يمكن أن يسبب صعوبة في الهضم، ارتجاع المريء، الإمساك، أو حتى صعوبة في التغذية. |
| اضطرابات المشي والحركة | إذا كان المريض قادرًا على المشي، فإن الانحناء يؤثر على توازن المشي وقد يسبب ترنحًا وصعوبة في الحفاظ على استقامة الجسم. غالبًا ما تتطلب الحالات المتقدمة استخدام الكراسي المتحركة. |
| القروح الجلدية (Pressure Sores) | بسبب الجلوس غير المتوازن أو قلة الحركة، يزداد خطر الإصابة بتقرحات الفراش، خاصة في مناطق الاحتكاك المستمر مثل الظهر، الوركين، والعجز. |
| التأثير النفسي والاجتماعي | يمكن أن تؤثر الحالة على ثقة المريض بنفسه، وعلاقته بأقرانه، وقدرته على المشاركة في الأنشطة اليومية، مما يستدعي دعمًا نفسيًا واجتماعيًا مكثفًا. |
التشخيص الدقيق للجنف العصبي العضلي
يتطلب تشخيص الجنف العصبي العضلي نهجًا شاملًا ودقيقًا، حيث يعتمد على الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لتقييم مدى الانحناء وتأثيره على وظائف الجسم وتحديد السبب الكامن.
1. الفحص السريري الشامل:
- تقييم القوام: يقوم الأستاذ الدكتور محمد هطيف بتقييم كامل لقوام المريض في وضعيات مختلفة (الوقوف، الجلوس، الاستلقاء) لملاحظة الانحناءات، عدم التناسق في الكتفين والوركين، ودوران الجذع.
- الفحص العصبي: يركز على تقييم القوة العضلية، ردود الأفعال، والإحساس لتحديد مدى تأثر الجهاز العصبي.
- التقييم الوظيفي: قياس قدرة المريض على الجلوس، المشي، والتوازن، وأي قيود في الحركة.
- تقييم الجهاز التنفسي والهضمي: البحث عن أي علامات تشير إلى تدهور وظائف الرئة أو الجهاز الهضمي نتيجة الانحناء.
2. التصوير الإشعاعي المتقدم:
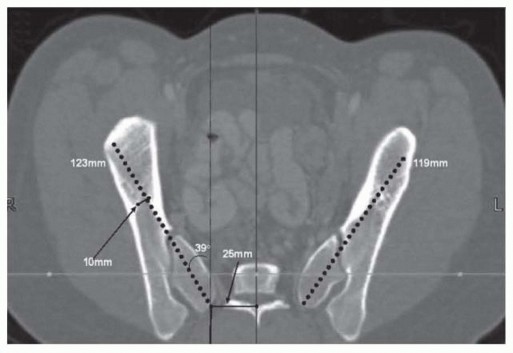
- الأشعة السينية (X-rays): هي الفحص الأساسي لتحديد درجة الانحناء (زاوية كوب Cobb angle)، تحديد موقع الفقرات، وتقييم نضج الهيكل العظمي. تُؤخذ صور للأشعة السينية لكامل العمود الفقري من الأمام والخلف والجانبين، وفي وضعيات الجلوس والوقوف إن أمكن، لتقييم مرونة الانحناء.
- الرنين المغناطيسي (MRI): ضروري لتقييم الحبل الشوكي والأعصاب والأنسجة الرخوة. يساعد في الكشف عن التشوهات الكامنة مثل السنسنة المشقوقة، الأورام، أو التكهف الشوكي التي قد تكون سببًا للجنف.
- الأشعة المقطعية (CT Scan): قد تستخدم في التخطيط الجراحي لتوفير صور ثلاثية الأبعاد مفصلة للعظام، مما يساعد في تحديد أفضل مواقع لوضع المسامير والقضبان، خاصة في حالات تشوهات الفقرات الشديدة.
- فحوصات وظيفية أخرى: مثل اختبارات وظائف الرئة (Pulmonary Function Tests) لتقييم كفاءة الجهاز التنفسي، وفحوصات تخطيط كهربائية العضل والأعصاب (EMG/Nerve Conduction Studies) لتحديد مدى تضرر الأعصاب والعضلات.
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
تتطلب معالجة الجنف العصبي العضلي نهجًا متعدد التخصصات، ويتم اختيار خطة العلاج بناءً على شدة الانحناء، العمر، السبب الكامن، والحالة الصحية العامة للمريض. يقود الأستاذ الدكتور محمد هطيف فريقًا متكاملًا لتقديم الرعاية الأكثر تخصصًا وفعالية.
1. العلاج التحفظي:
في حين أن العلاج التحفظي قد يكون فعالًا في بعض حالات الجنف مجهول السبب، إلا أن فعاليته محدودة جدًا في حالات الجنف العصبي العضلي بسبب طبيعة المرض التقدمية المرتبطة بضعف عصبي عضلي كامن.
-
الدعامات والجبائر (Bracing):
- القيود: غالبًا ما تكون الدعامات أقل فعالية في NMS لأنها لا تستطيع معالجة ضعف العضلات الكامن أو عدم التوازن. قد يكون من الصعب تحملها للمرضى الذين يعانون من ضعف شديد أو مشاكل حسية، وقد لا تمنع تقدم الانحناء بشكل فعال في معظم الحالات. قد تستخدم كدعم مؤقت لتأخير الجراحة.
-
العلاج الطبيعي والتأهيل:
- الأهداف: يهدف إلى تحسين مرونة المفاصل، الحفاظ على قوة العضلات المتبقية، وتخفيف الألم. كما يساعد في تدريب المريض على وضعيات الجلوس الصحيحة لتقليل الضغط.
-
الأدوية:
- مسكنات الألم: للتحكم في الألم المرتبط بالانحناء.
- مرخيات العضلات: لتخفيف التشنج العضلي في بعض الحالات.
- أدوية علاج الأمراض الكامنة: مثل أدوية الشلل الدماغي أو ضمور العضلات.
- أجهزة المساعدة: مثل الكراسي المتحركة المصممة خصيصًا لدعم الجذع، ووسائد الجلوس لتقليل مخاطر القروح الجلدية وتحسين الوضعية.
2. لماذا الجراحة ضرورية في معظم حالات NMS؟
على عكس الجنف مجهول السبب، يميل الجنف العصبي العضلي إلى التقدم بسرعة وشدة، خاصة لدى الأطفال الذين ما زالوا في طور النمو. عندما يتجاوز الانحناء درجة معينة (عادةً 40-50 درجة)، يصبح التدخل الجراحي ضروريًا لتحقيق الأهداف التالية:
- وقف تقدم الانحناء: لمنع تفاقم التشوه الذي يمكن أن يؤثر على وظائف الأعضاء الحيوية.
- تحسين التوازن والقدرة على الجلوس: وهو أمر حيوي لجودة حياة المريض واستقلاليته.
- تخفيف الألم: بتقليل الضغط على الأعصاب والأنسجة.
- تحسين وظائف الجهاز التنفسي والهضمي: بزيادة مساحة الصدر والبطن.
- منع المضاعفات: مثل تقرحات الضغط والالتهابات الرئوية المتكررة.
- تحسين المظهر الجمالي: على الرغم من أنه ليس الهدف الأساسي، إلا أنه يسهم في تحسين الثقة بالنفس.
| جانب المقارنة | العلاج التحفظي (الدعامات، العلاج الطبيعي) | العلاج الجراحي (تثبيت العمود الفقري والحوض) |
|---|---|---|
| الفعالية في NMS | محدودة جدًا: غالبًا لا يوقف تقدم الانحناء بسبب ضعف العضلات الكامن. قد يستخدم لتأخير الجراحة أو لدعم خفيف في الحالات الأقل شدة. | فعال للغاية: يُعد الحل الأكثر فعالية لوقف تقدم الانحناء، وتصحيحه بشكل كبير، وتحسين وظائف الجسم بشكل دائم. |
| الأهداف الرئيسية | تخفيف الأعراض، الحفاظ على المرونة، دعم مؤقت، تحسين جودة الحياة في حدود الانحناء الحالي. | تصحيح الانحناء، وقف تقدمه، تحسين القدرة على الجلوس والتوازن، تخفيف الألم، تحسين وظائف الجهاز التنفسي والهضمي. |
| مؤشرات الاستخدام | انحناءات خفيفة جدًا، عدم استقرار عصبي عضلي بسيط، أو كإجراء مؤقت لتحضير المريض للجراحة، أو عندما تكون الجراحة غير ممكنة لأسباب صحية. | انحناءات تتجاوز 40-50 درجة، تقدم سريع للانحناء، تأثير الانحناء على وظائف الأعضاء (التنفس، الجلوس)، ألم شديد، فشل العلاج التحفظي. |
| المخاطر والعيوب | عدم القدرة على وقف تقدم الانحناء، تدهور الحالة، تفاقم الألم والمشاكل الوظيفية، الحاجة في النهاية للتدخل الجراحي. قد تكون الدعامات غير مريحة وتسبب تهيج الجلد. | مخاطر مرتبطة بأي جراحة كبرى: العدوى، النزيف، إصابة الأعصاب (نادرًا)، عدم التئام الدمج، الحاجة لإعادة الجراحة. فترة تعافٍ طويلة. |
| فترة التعافي/النتائج | مستمرة طوال فترة استخدام العلاج. النتائج تكون تحسينًا في الأعراض وليس تصحيحًا للتشوه. | فترة تعافٍ أولية من أسابيع إلى أشهر، تليها فترة تأهيل. النتائج تكون تصحيحًا دائمًا للانحناء وتحسنًا ملحوظًا في الوظيفة وجودة الحياة. |
| التكلفة | عادةً أقل على المدى القصير، لكن قد تزيد على المدى الطويل إذا كانت هناك حاجة لعلاجات مستمرة أو جراحة لاحقًا. | تكلفة أولية أعلى، لكنها استثمار لمرة واحدة لتحقيق نتائج دائمة. |
3. الجراحة: تثبيت الحوض والعمود الفقري
تُعد جراحة تثبيت العمود الفقري والحوض هي الخيار العلاجي الأكثر فعالية للجنف العصبي العضلي، لا سيما في الحالات المتقدمة. يهدف هذا الإجراء إلى دمج (fusion) فقرات العمود الفقري لمنع المزيد من الانحناء، وتصحيح التشوه الموجود قدر الإمكان، وتوفير الاستقرار الهيكلي.
مبادئ دمج الفقرات (Spinal Fusion):
تتضمن هذه العملية ربط عدة فقرات معًا باستخدام مسامير وقضبان معدنية (من التيتانيوم عادةً) لتثبيت العمود الفقري في وضع مستقيم. يتم أيضًا وضع طعوم عظمية (من المريض نفسه أو من بنك العظام) بين الفقرات المراد دمجها، لتنمو معًا وتكون كتلة عظمية واحدة صلبة بمرور الوقت.
الأهمية المحورية لتثبيت الحوض في الجنف العصبي العضلي:
تعتبر تقنيات تثبيت الحوض مكونًا حاسمًا ومميزًا في جراحات الجنف العصبي العضلي مقارنةً بالجنف مجهول السبب. السبب الرئيسي لذلك هو أن المرضى المصابين بـ NMS غالبًا ما يعانون من عدم استقرار في منطقة الحوض وضعف شديد في العضلات المحيطة، مما يجعل الحوض جزءًا لا يتجزأ من الانحناء الشامل.
- الدعم الأساسي للقوس السفلي: في NMS، غالبًا ما يمتد الانحناء إلى الفقرات القطنية السفلية والعجز، مما يؤثر بشكل مباشر على استقرار الحوض. تثبيت الحوض يوفر نقطة ارتكاز قوية وثابتة للسلسلة الجراحية، مما يسمح بتصحيح فعال للانحناءات السفلية ويمنع تقدمها.
- منع تقدم الانحناء في منطقة الحوض: بدون تثبيت الحوض، يمكن أن يستمر الانحناء في منطقة أسفل الظهر والعجز، مما يؤدي إلى عدم التوازن بعد الجراحة وفشل الدمج على المدى الطويل.
- تحسين التوازن الجسدي والجلوس: العديد من مرضى NMS يعتمدون على الجلوس كوضع أساسي. تثبيت الحوض يسمح بإنشاء قاعدة جلوس مستقرة ومتوازنة، مما يحسن القدرة على التفاعل مع البيئة، ويقلل من الحاجة إلى الدعم الخارجي، ويمنع تقرحات الضغط.
- زيادة ثبات العمود الفقري ككل: يوفر تثبيت الحوض امتدادًا قويًا للتثبيت الشوكي، مما يضمن ثباتًا أكبر للعمود الفقري بأكمله ويقلل من خطر "فك المسامير" أو فشل الدمج في المناطق السفلية.
أنواع تقنيات تثبيت الحوض:
لقد تطورت تقنيات تثبيت الحوض بشكل كبير لتوفير أقصى قدر من الثبات. يختار الأستاذ الدكتور محمد هطيف التقنية الأنسب بناءً على تشريح المريض ودرجة الانحناء:
- مسامير الحرقفة (Iliac Screws): يتم وضع مسامير طويلة في عظم الحرقفة (جزء من عظم الحوض) وتوصيلها بالقضبان الفقرية. تعتبر هذه التقنية من الأكثر استخدامًا وتوفر تثبيتًا قويًا.
- مسامير S2-Alar-Iliac (SAI Screws): تقنية أحدث وأكثر شيوعًا حاليًا، حيث يتم توجيه المسامير من خلال العجز (S2) إلى الجزء العلوي من عظم الحرقفة. توفر تثبيتًا قويًا بأقل بروز للأجهزة تحت الجلد، مما يقلل من تهيج الأنسجة.
- تقنية جالفيستون (Galveston technique): تقنية تاريخية أكثر، يتم فيها إدخال القضبان مباشرة إلى الحوض عبر قشرة العظم الحرقفي. لا تزال تستخدم في بعض الحالات ولكن تم استبدالها جزئيًا بمسامير الحرقفة وSAI الأكثر قوة ودقة.
- تثبيت العجز (Sacral Fixation): استخدام مسامير مباشرة في عظم العجز، غالبًا ما تكون مقترنة بتقنيات أخرى لزيادة الثبات.
النهج الجراحي المتقدم للأستاذ الدكتور محمد هطيف
يُعرف الأستاذ الدكتور محمد هطيف بخبرته الفريدة في التعامل مع الحالات المعقدة للجنف العصبي العضلي، ويتميز نهجه الجراحي بالدقة، استخدام أحدث التقنيات، والتخطيط الشامل لضمان أفضل النتائج الممكنة للمريض.
1. التخطيط الجراحي الدقيق والمسبق:
- التقييم الشامل: يبدأ الدكتور هطيف بتقييم مفصل للحالة الصحية للمريض، بما في ذلك مراجعة جميع الفحوصات التصويرية (الأشعة السينية، الرنين المغناطيسي، الأشعة المقطعية ثلاثية الأبعاد) لتحديد الشكل الدقيق للانحناء، درجة التصلب، وأي تشوهات عظمية أو عصبية كامنة.
- التخطيط ثلاثي الأبعاد: يستخدم الدكتور هطيف برامج متقدمة للتخطيط الجراحي لنمذجة العمود الفقري والحوض في ثلاثية الأبعاد. هذا يسمح له بتحديد أفضل مواقع لوضع المسامير، المسار الأمثل للقضبان، ودرجة التصحيح الممكنة مع الحفاظ على التوازن.
- الفريق متعدد التخصصات: يحرص الدكتور هطيف على التنسيق مع فريق طبي متكامل يشمل أخصائيي التخدير، أخصائيي الأعصاب، أخصائيي الجهاز التنفسي، وأخصائيي العلاج الطبيعي لضمان رعاية شاملة قبل وأثناء وبعد الجراحة.
2. استخدام أحدث التقنيات الجراحية:
- الميكروسكوب الجراحي (Surgical Microscope): لتعزيز الرؤية والدقة، خاصة عند التعامل مع الحبل الشوكي والأعصاب الدقيقة، مما يقلل من خطر الإصابة ويحسن نتائج الجراحة.
- المناظير رباعية الأبعاد (Arthroscopy 4K): في بعض الحالات، قد تستخدم تقنيات المنظار الدقيقة كجزء من الإجراء لتقييم أو معالجة جوانب معينة بأقل تدخل جراحي.
- الملاحة العصبية (Neuromonitoring): يتم مراقبة وظائف الحبل الشوكي والأعصاب باستمرار أثناء الجراحة باستخدام أجهزة متطورة. هذا يسمح للدكتور هطيف وفريقه بالكشف عن أي تغيرات في الوظيفة العصبية بشكل فوري وتعديل الإجراءات لضمان سلامة الأعصاب.
3. خطوات العملية الجراحية لتثبيت الحوض والعمود الفقري:
إن جراحة الجنف العصبي العضلي مع تثبيت الحوض هي عملية معقدة وطويلة تتطلب مهارة عالية. يشرف عليها الأستاذ الدكتور محمد هطيف بخبرته الطويلة لضمان كل خطوة.
- التحضير والتخدير: يتم تخدير المريض تخديرًا عامًا. يتم وضع المريض بعناية على طاولة العمليات في وضعية تسهل الوصول إلى العمود الفقري والحوض مع الحفاظ على سلامة الجسم. يتم تعقيم منطقة الجراحة بدقة.
- الشق الجراحي: يقوم الدكتور هطيف بعمل شق طولي في منتصف الظهر، يمتد من الجزء العلوي من الانحناء إلى منطقة العجز والحوض.
- تحديد أماكن المسامير والقضبان: يتم كشف العمود الفقري والحوض. باستخدام الصور الشعاعية الموجهة (Fluoroscopy) وأحيانًا أنظمة الملاحة الجراحية، يتم تحديد المواقع الدقيقة لوضع المسامير في الفقرات. يولي الدكتور هطيف اهتمامًا خاصًا لمسار المسامير لضمان أقصى قدر من الثبات والأمان.
- تقنيات تثبيت الحوض: هنا يتم تطبيق التقنية المختارة (مثل مسامير SAI أو مسامير الحرقفة). يتم وضع المسامير في عظم الحوض أو العجز وتوجيهها بدقة لإنشاء نقطة ارتكاز قوية.
- تصحيح الانحناء وتثبيت الفقرات: بعد وضع جميع المسامير، يتم إدخال قضبان معدنية على جانبي العمود الفقري. يقوم الدكتور هطيف، باستخدام أدوات خاصة، بتصحيح الانحناء تدريجيًا وبحذر، وربط القضبان بالمسامير. يتم التركيز على تحقيق أقصى تصحيح ممكن مع الحفاظ على التوازن والوظيفة.
- الطعوم العظمية (Bone Grafting): يتم تحضير سطح الفقرات المراد دمجها وإزالة الطبقات الخارجية. توضع الطعوم العظمية (التي يمكن أن تكون من عظم المريض نفسه، أو عظم متبرع به، أو مواد اصطناعية) حول المسامير والقضبان وبين الفقرات، لتشجيع نمو العظام ودمجها معًا مع مرور الوقت.
- الإغلاق: بعد التأكد من ثبات التثبيت وسلامة الأعصاب، يتم غسل منطقة الجراحة، وإغلاق الأنسجة والعضلات والجلد بطبقات، مع وضع مصارف لسحب السوائل الزائدة.
- المراقبة العصبية أثناء الجراحة: يتم مراقبة الاستجابات الحسية والحركية في الأطراف السفلية باستمرار طوال العملية. أي تغيير في الإشارات يحفز على اتخاذ إجراء فوري لحماية الحبل الشوكي والأعصاب.
التعافي وإعادة التأهيل الشاملة
تُعد فترة ما بعد الجراحة بنفس أهمية الجراحة نفسها في تحقيق أفضل النتائج لمرضى الجنف العصبي العضلي. يشرف الأستاذ الدكتور محمد هطيف وفريقه على برنامج تعافٍ وإعادة تأهيل شامل ومصمم خصيصًا لتلبية احتياجات كل مريض.
1. الرعاية الفورية بعد الجراحة (المستشفى):
- وحدة العناية المركزة (ICU): قد يُنقل المريض إلى وحدة العناية المركزة لبضع أيام للمراقبة الدقيقة للوظائف الحيوية، إدارة الألم، والتأكد من استقرار الحالة.
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام مسكنات قوية عن طريق الوريد أو مضخة الألم التي يتحكم فيها المريض (PCA).
- المراقبة العصبية: تستمر مراقبة الوظائف العصبية للأطراف السفلية للتحقق من عدم وجود أي مشاكل.
- العناية بالجرح: يتم تنظيف الجرح بانتظام وتغيير الضمادات لمنع العدوى.
- التعبئة المبكرة: بمساعدة أخصائيي العلاج الطبيعي، يبدأ المريض في الحركة الخفيفة في السرير، ثم الجلوس، ثم الوقوف والمشي بمساعدة (إذا كانت حالته تسمح)، عادةً في غضون أيام قليلة.
2. برنامج العلاج الطبيعي المكثف:
- الأهداف: تعزيز القوة العضلية، تحسين التوازن، زيادة المرونة، واستعادة القدرة الوظيفية.
- تمارين التنفس: ضرورية لتحسين سعة الرئة ومنع المضاعفات الرئوية بعد الجراحة.
- تمارين القوة: تركز على تقوية عضلات الجذع والظهر والأطراف، والتي قد تكون قد ضعفت بسبب الحالة الجراحية.
- تمارين التوازن والتنسيق: للمرضى القادرين على المشي، يتم التركيز على استعادة نمط المشي الطبيعي وتحسين الثبات. بالنسبة للمرضى الذين يستخدمون الكراسي المتحركة، يتم التركيز على تحسين التوازن أثناء الجلوس ونقل الوزن.
- تمارين المرونة: للحفاظ على نطاق الحركة في المفاصل غير المندمجة ومنع تصلب العضلات.
3. العلاج الوظيفي:
يساعد العلاج الوظيفي المريض على استعادة القدرة على أداء الأنشطة اليومية (Activities of Daily Living - ADLs) مثل الأكل، الاستحمام، ارتداء الملابس، والانتقال من السرير إلى الكرسي، باستخدام تقنيات تكييفية وأجهزة مساعدة إذا لزم الأمر.
4. الدعم النفسي والاجتماعي:
- إن الشفاء من جراحة كبرى مثل تثبيت العمود الفقري والحوض يتطلب دعمًا نفسيًا كبيرًا للمريض وعائلته.
- قد يتم توفير المشورة النفسية لمساعدة المريض على التكيف مع التغيرات الجسدية والنفسية.
- المشاركة في مجموعات الدعم للمرضى الآخرين يمكن أن تكون مفيدة.
5. متابعة ما بعد الجراحة على المدى الطويل:
- زيارات المتابعة المنتظمة: يقوم المريض بزيارات منتظمة للأستاذ الدكتور محمد هطيف لمراقبة التقدم، إجراء أشعة سينية لتقييم التئام الدمج، والتأكد من عدم وجود مضاعفات.
- التعافي الكامل: يستغرق التئام العظام والدمج الكامل عدة أشهر إلى سنة. خلال هذه الفترة، يُنصح بتجنب الأنشطة الشاقة التي قد تؤثر على التئام العظام.
- نمط الحياة: يتم توجيه المريض حول كيفية الحفاظ على نمط حياة صحي، بما في ذلك التغذية الجيدة والتمارين المعتدلة للحفاظ على قوة الجسم ومرونته.
بفضل الرعاية الشاملة التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه، يتمكن العديد من المرضى من تحقيق تحسن كبير في جودة حياتهم، والعودة إلى الأنشطة اليومية بثقة واستقلالية أكبر.
قصص نجاح ملهمة مع الأستاذ الدكتور محمد هطيف
يُعرف الأستاذ الدكتور محمد هطيف ليس فقط بخبرته الجراحية الفائقة، ولكن أيضًا بالتزامه العميق تجاه مرضاه، ويشهد العديد منهم على لمسته الشافية التي غيرت حياتهم. إليكم بعض قصص النجاح الملهمة التي تعكس قدرته على إعادة الأمل والحركة:
قصة أحمد: طفل يجد استقراره بفضل عناية الدكتور هطيف
كان أحمد، طفل في الثامنة من عمره، يعاني من شلل دماغي شديد أدى إلى جنف عصبي عضلي متفاقم. كان انحناء عموده الفقري على شكل حرف "C" يبلغ 90 درجة، مما جعل جلوسه مستحيلًا دون دعم مكثف، وأثر بشدة على قدرته على التنفس واللعب. كانت والدته في حالة يأس، حيث زارت العديد من الأطباء دون جدوى، حتى دلها أحدهم على الأستاذ الدكتور محمد هطيف ، أفضل جراح عظام في اليمن .
بعد تقييم شامل، أوضح الدكتور هطيف للأسرة أن التدخل الجراحي المبكر ضروري لتحسين جودة حياة أحمد. خطط الدكتور هطيف لعملية تثبيت شاملة للعمود الفقري مع تثبيت قوي للحوض باستخدام مسامير SAI، مع مراعاة الحالة العصبية لأحمد. كانت العملية تحديًا كبيرًا، لكن بفضل خبرة الدكتور هطيف واستخدامه للميكروسكوب الجراحي و المراقبة العصبية الدقيقة، تكللت بالنجاح.
بعد أشهر من العلاج الطبيعي المكثف تحت إشراف فريق الدكتور هطيف، أصبح أحمد قادرًا على الجلوس بمفرده على كرسيه المتحرك، واستقامت قامته بشكل ملحوظ. تحسن تنفسه وقلت نوبات الالتهاب الرئوي. لاحظت والدته كيف تغيرت نظرة أحمد للحياة، وبدأ يبتسم أكثر ويتفاعل مع أفراد أسرته ومعلميه. "لقد أعاد الدكتور هطيف الحياة لابني، وأعطانا أملًا لم نكن نتخيله،" تقول والدة أحمد والدموع تملأ عينيها.
قصة فاطمة: مراهقة تستعيد استقلالها وثقتها
فاطمة، فتاة في الخامسة عشرة، كانت تعاني من ضمور عضلي نخاعي (SMA) تسبب في جنف عصبي عضلي شديد، مما جعلها تعتمد بالكامل على الكرسي المتحرك. كان انحناء عمودها الفقري يتزايد بسرعة، مسببًا آلامًا شديدة وصعوبة في الجلوس المريح، بالإضافة إلى ضغوط نفسية كبيرة بسبب مظهرها. شعرت فاطمة باليأس من قدرتها على تحقيق أحلامها.
لجأت عائلة فاطمة إلى الأستاذ الدكتور محمد هطيف الذي يشتهر بـ خبرته التي تزيد عن 20 عامًا في جراحات العمود الفقري المعقدة. شرح الدكتور هطيف تفاصيل عملية دمج العمود الفقري مع تثبيت الحوض، وأكد على أهمية الاستقرار الذي سيوفره هذا الإجراء لتحسين قدرتها على الجلوس والحركة.
أجرى الدكتور هطيف العملية بنجاح باهر، باستخدام أحدث تقنيات التثبيت لضمان أقصى قدر من التصحيح والثبات. بعد الجراحة، خضعت فاطمة لبرنامج تأهيل مكثف. بعد ستة أشهر، كانت المفاجأة، أصبحت فاطمة قادرة على الجلوس بشكل مستقيم لساعات طويلة دون ألم، وتحسنت قدرتها على استخدام يديها بشكل ملحوظ. "لقد حررني الدكتور هطيف من الألم وقيود جسدي،" تقول فاطمة بابتسامة واسعة، "الآن أشعر أنني أستطيع تحقيق أي شيء، وهو بالفعل أفضل جراح عظام على الإطلاق." عادت فاطمة إلى دراستها بحماس متجدد وبدأت في ممارسة هواياتها المفضلة.
قصة يوسف: شاب يستعيد الأمل في حياة منتجة
يوسف، شاب في العشرين من عمره، تعرض لإصابة في الحبل الشوكي إثر حادث، مما أدى إلى شلل نصفي وتطور جنف عصبي عضلي شديد تسبب في ميلان جذعه بالكامل. كان يوسف يعاني من آلام مبرحة وتقرحات جلدية متكررة بسبب الجلوس غير المتوازن. كان يشعر بالعزلة واليأس من إمكانية استعادة أي قدر من الاستقلال.
تواصلت عائلته مع الأستاذ الدكتور محمد هطيف ، الذي يتمتع بسمعة ممتازة في التعامل مع إصابات العمود الفقري المعقدة. بعد تقييم دقيق، أدرك الدكتور هطيف أن جراحة تثبيت العمود الفقري والحوض ضرورية لتحسين نوعية حياة يوسف. وبناءً على أمانته الطبية الصارمة ، أوضح الدكتور هطيف ليوسف وعائلته جميع المخاطر والفوائد المحتملة، ووضع خطة علاجية متكاملة.
أجرى الدكتور هطيف العملية مستخدمًا أحدث تقنيات دمج الفقرات وتثبيت الحوض، مما أدى إلى تصحيح الانحناء بشكل كبير وتوفير قاعدة جلوس مستقرة ليوسف. بعد فترة تعافٍ وتأهيل مكثف، أصبح يوسف قادرًا على الجلوس بشكل مريح وثابت لساعات أطول، مما خفف بشكل كبير من آلامه وقلل من حدوث التقرحات. كما تحسن تنفسه وأصبح أكثر استقلالية في حياته اليومية. "لم أكن أصدق أنني سأشعر بهذا التحسن مرة أخرى،" يقول يوسف، "الأستاذ الدكتور هطيف ليس مجرد جراح، بل هو فنان أعاد لي الأمل في أن أعيش حياة منتجة وذات معنى." يخطط يوسف الآن لاستكمال دراسته الجامعية وبدأ يشارك في أنشطة مجتمعية، مدفوعًا بإرادة جديدة للحياة.
هذه القصص ليست مجرد أمثلة، بل هي شهادة حية على التزام الأستاذ الدكتور محمد هطيف بتقديم الرعاية الطبية الأفضل، وتحويل التحديات المعقدة إلى فرص للشفاء والأمل.
الأسئلة الشائعة حول الجنف العصبي العضلي وتثبيت الحوض (FAQ)
يتلقى الأستاذ الدكتور محمد هطيف وفريقه العديد من الاستفسارات حول الجنف العصبي العضلي وخيارات علاجه. هنا نجيب على بعض الأسئلة الأكثر شيوعًا:
س1: ما هو الفرق الجوهري بين الجنف العصبي العضلي والجنف مجهول السبب؟
الفرق الرئيسي يكمن في السبب الكامن. الجنف مجهول السبب ليس له سبب معروف ويُعتقد أنه متعدد العوامل، بينما الجنف العصبي العضلي ينجم عن أمراض كامنة تؤثر على الجهاز العصبي أو العضلي (مثل الشلل الدماغي، ضمور العضلات، السنسنة المشقوقة). غالبًا ما يكون NMS أكثر حدة، ويتقدم بسرعة أكبر، ويصاحبه ضعف عضلي وعصبي، ويتطلب تثبيت الحوض في الجراحة.
س2: هل يمكن الوقاية من الجنف العصبي العضلي؟
للأسف، لا يمكن الوقاية من الجنف العصبي العضلي بشكل مباشر لأنه ينجم عن حالات طبية كامنة. ومع ذلك، يمكن للتشخيص المبكر للمرض الأساسي والرعاية الطبية المستمرة أن تساعد في إدارة الأعراض وتقليل سرعة تقدم الانحناء في بعض الحالات.
س3: ما هو العمر الأنسب لإجراء جراحة الجنف العصبي العضلي؟
يعتمد العمر الأنسب على عدة عوامل، بما في ذلك شدة الانحناء، سرعة تقدمه، والحالة الصحية العامة للمريض. يفضل الأستاذ الدكتور محمد هطيف التدخل الجراحي قبل أن يصبح الانحناء شديدًا جدًا ويؤثر على وظائف الأعضاء الحيوية، ولكن بعد أن يصل الطفل إلى قدر كافٍ من النضج العظمي لتحمل الجراحة والاستفادة القصوى منها. قد يتم إجراء الجراحة في سن مبكرة (أقل من 10 سنوات) في حالات الانحناءات الشديدة والتقدم السريع، مع مراعاة تقنيات النمو.
س4: كم تستغرق فترة التعافي بعد جراحة تثبيت العمود الفقري والحوض؟
تعتبر فترة التعافي أولية حوالي أسبوع إلى أسبوعين في المستشفى، تليها فترة تتراوح من 3 إلى 6 أشهر للتعافي الجزئي واستئناف الأنشطة الخفيفة. يستغرق الاندماج العظمي الكامل (Fusion) عادةً من 9 أشهر إلى سنة أو أكثر. خلال هذه الفترة، يجب الالتزام ببرنامج العلاج الطبيعي والتأهيلي الموصى به من قبل الأستاذ الدكتور محمد هطيف وفريقه.
س5: ما هي المخاطر المحتملة لجراحة الجنف العصبي العضلي؟
مثل أي جراحة كبرى، هناك مخاطر محتملة، وإن كانت نادرة بفضل خبرة الجراح والتقنيات الحديثة. تشمل هذه المخاطر: العدوى، النزيف، إصابة الأعصاب (بما في ذلك الحبل الشوكي، ولكن يتم تقليل هذا الخطر بشكل كبير باستخدام المراقبة العصبية)، عدم التئام الدمج (Pseudoarthrosis)، فشل الأدوات (كسر المسامير أو القضبان)، والحاجة إلى جراحة إضافية. يناقش الأستاذ الدكتور محمد هطيف هذه المخاطر بتفصيل وشفافية كاملة مع المريض وعائلته.
س6: هل سأحتاج إلى دعامة بعد جراحة تثبيت العمود الفقري والحوض؟
في معظم حالات تثبيت العمود الفقري والحوض لـ NMS، لا تكون هناك حاجة لدعامة بعد الجراحة. تعمل المسامير والقضبان والاندماج العظمي على توفير الثبات اللازم للعمود الفقري. ومع ذلك، في بعض الحالات الخاصة، قد يوصي الدكتور هطيف بدعامة مؤقتة لراحة المريض أو لتوفير دعم إضافي أثناء مرحلة التعافي المبكرة.
س7: هل يمكن أن يعود الانحناء بعد الجراحة؟
الهدف من الجراحة هو تصحيح الانحناء ودمج الفقرات لمنعه من العودة. في معظم الحالات، يكون التصحيح دائمًا. ومع ذلك، في حالات نادرة جدًا، أو في حال عدم التئام الدمج بشكل كامل، قد يحدث تقدم طفيف. لذلك، المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف ضرورية لتقييم النتائج على المدى الطويل.
س8: كيف أختار الجراح المناسب لجراحة الجنف العصبي العضلي؟
اختيار الجراح المناسب أمر بالغ الأهمية. يجب البحث عن جراح متخصص في جراحة العمود الفقري، ولديه خبرة واسعة في علاج الجنف العصبي العضلي وحالات الأطفال، ويستخدم أحدث التقنيات. الأستاذ الدكتور محمد هطيف ، بصفته أستاذًا في جامعة صنعاء و أفضل جراح عظام في اليمن مع أكثر من 20 عامًا من الخبرة في هذه الجراحات المعقدة، يقدم هذه الخبرة المتميزة. من المهم أيضًا أن تشعر بالراحة والثقة في الجراح وقدرته على التواصل بوضوح حول خطة العلاج والمخاطر.
س9: ما هي التكلفة المتوقعة لعملية تثبيت الحوض والعمود الفقري للجنف العصبي العضلي؟
تعتبر جراحات الجنف العصبي العضلي من الجراحات المعقدة التي تتطلب فريقًا طبيًا متخصصًا وأدوات جراحية متطورة وفترة إقامة في المستشفى. تختلف التكلفة بشكل كبير بناءً على نطاق الجراحة، نوع الأجهزة المستخدمة، وفترة الإقامة، والبلد الذي تُجرى فيه العملية. يُقدم الأستاذ الدكتور محمد هطيف استشارة مفصلة يوضح فيها التكلفة المتوقعة لجميع جوانب العلاج بعد تقييم دقيق للحالة.
س10: هل يمكن للمريض العودة إلى ممارسة الرياضة بعد الجراحة؟
بعد اكتمال عملية الاندماج العظمي ووفقًا لتوجيهات الأستاذ الدكتور محمد هطيف ، يمكن للمرضى عادةً العودة إلى ممارسة معظم الأنشطة الرياضية الخفيفة إلى المعتدلة، مثل المشي والسباحة. يجب تجنب الأنشطة التي تتضمن احتكاكًا عاليًا أو قفزًا متكررًا أو حركات دوران شديدة للعمود الفقري مدى الحياة.
خاتمة: نحو مستقبل أكثر استقرارًا وحركة
إن الجنف العصبي العضلي تحدٍ كبير، ولكنه ليس نهاية المطاف. بفضل التقدم الهائل في مجال جراحة العمود الفقري وتقنيات تثبيت الحوض، أصبح بالإمكان الآن تقديم حلول جذرية تُغير حياة المرضى بشكل حقيقي. إن الهدف الأسمى الذي يسعى إليه الأستاذ الدكتور محمد هطيف هو استعادة وظيفة العمود الفقري، تخفيف الألم، وتحسين جودة حياة المرضى الذين يعانون من هذه الحالة المعقدة.
بخبرته التي تتجاوز العقدين من الزمن ، ومكانته كـ أستاذ في جامعة صنعاء ، واستخدامه لأحدث التقنيات العالمية (الميكروسكوب الجراحي، المناظير رباعية الأبعاد) ، يلتزم الدكتور هطيف بمعايير الأمانة الطبية الصارمة لتقديم أعلى مستويات الرعاية. إذا كنت أنت أو أحد أحبائك تعانون من الجنف العصبي العضلي، فإن استشارة الأستاذ الدكتور محمد هطيف ، أفضل جراح عظام في اليمن ، هي الخطوة الأولى نحو مستقبل أكثر استقرارًا، حركة، ونوعية حياة أفضل. لا تتردد في طلب المشورة الطبية المتخصصة التي تستحقونها.
آلام الظهر والرقبة وتنميل الأطراف ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء، وخبير في جراحات الديسك الميكروسكوبية.. نلتزم بإعادتك لحياة خالية من الألم وظهر مستقيم.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل