الوصول الأمامي الجانبي طفيف التوغل الي العضد دليل شامل
الخلاصة الطبية
لكل من يتساءل عن الوصول الأمامي الجانبي طفيف التوغل الي العضد دليل شامل، الوصول الأمامي الجانبي طفيف التوغل إلى العضد الداني هو تقنية جراحية تستخدم بشكل أساسي لإدخال مسامير نخاعية لتثبيت كسور جذع العضد الحادة، المرضية، أو غير الملتئمة. يتضمن شقًا صغيرًا بالقرب من الأخرم، وشق العضلة الدالية، وإدخال سلك توجيهي بعناية إلى العضد، مما يقلل من تلف الأنسجة.
الوصول الأمامي الجانبي طفيف التوغل إلى العضد: دليل شامل لكسور جذع العضد
تُعد كسور العضد من الإصابات الشائعة التي تتطلب غالبًا تدخلاً جراحيًا لاستعادة وظيفة الذراع. من بين التقنيات الجراحية المتطورة، يبرز "الوصول الأمامي الجانبي طفيف التوغل إلى العضد" كخيار حديث وفعال، خاصةً لإدخال المسامير النخاعية في علاج كسور جذع العضد. يقدم هذا النهج مزايا عديدة مقارنة بالطرق التقليدية، مما يساهم في تعافٍ أسرع وأقل ألماً للمرضى.
في هذا الدليل الشامل، سنتعمق في تفاصيل هذا الإجراء، بدءًا من التشريح الدقيق للعضد، مرورًا بأنواع الكسور وأسبابها، وصولاً إلى الخطوات الجراحية الدقيقة، ومرحلة إعادة التأهيل الحاسمة. سنسلط الضوء على الخبرة الرائدة لـ الأستاذ الدكتور محمد هطيف، الذي يُعد، بخبرته التي تتجاوز العقدين في جراحة العظام، الرائد في تطبيق هذه التقنيات الحديثة في صنعاء، اليمن. بصفته أستاذًا في جامعة صنعاء، وممارسًا ملتزمًا بأعلى معايير النزاهة الطبية الصارمة، يقدم الدكتور هطيف رعاية متكاملة باستخدام أحدث التقنيات مثل المناظير الجراحية 4K والميكروسكوبي الحديثة واستبدال المفاصل، مما يجعله الخيار الأمثل للمرضى الباحثين عن أفضل النتائج.
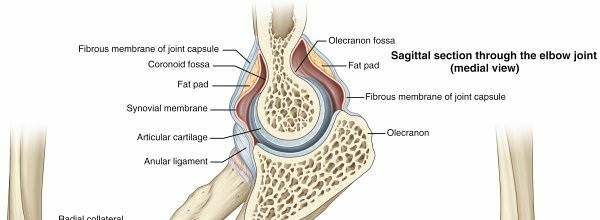
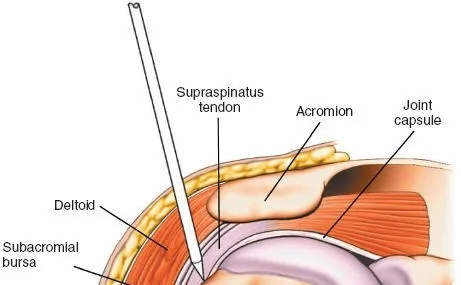
فهم التشريح الدقيق للعضد والمنطقة المحيطة به
لفهم أهمية ودقة الوصول الأمامي الجانبي طفيف التوغل، من الضروري استعراض التشريح المعقد للعضد والمنطقة المحيطة به. العضد هو العظم الوحيد في الذراع العلوية، ويمتد من الكتف إلى الكوع. ينقسم تشريحيًا إلى ثلاثة أجزاء رئيسية:
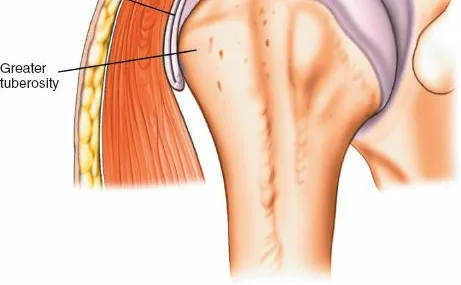
- العضد الداني (Proximal Humerus): الجزء العلوي الذي يتمفصل مع لوح الكتف لتكوين مفصل الكتف. يحتوي على رأس العضد، والحديبة الكبرى، والحديبة الصغرى، والعنق التشريحي والجراحي. هذه المنطقة هي نقطة الدخول للمسمار النخاعي في هذا الإجراء.
- جذع العضد (Humeral Shaft): الجزء الطويل الأنبوبي من العظم، والذي يمتد من تحت الحديبتين إلى فوق اللقمتين. هذا هو الجزء الذي تحدث فيه الكسور التي يتم علاجها بهذا النهج.
- العضد القاصي (Distal Humerus): الجزء السفلي الذي يتمفصل مع عظمي الساعد (الزند والكعبرة) لتكوين مفصل الكوع.
تُحيط بالعضد مجموعة معقدة من العضلات، الأعصاب، والأوعية الدموية الحيوية. تشمل العضلات الرئيسية في هذه المنطقة:
- العضلة الدالية (Deltoid Muscle): تغطي مفصل الكتف وتساهم في رفع الذراع.
- العضلة الصدرية الكبرى (Pectoralis Major Muscle): تقع في الصدر الأمامي وتساهم في تقريب وتدوير الذراع للداخل.
- العضلة ذات الرأسين العضدية (Biceps Brachii Muscle): تقع في الجزء الأمامي من الذراع وتساهم في ثني الكوع وتدوير الساعد للخارج.
- العضلة ثلاثية الرؤوس العضدية (Triceps Brachii Muscle): تقع في الجزء الخلفي من الذراع وتساهم في بسط الكوع.
أما الأعصاب والأوعية الدموية المهمة التي يجب حمايتها أثناء الجراحة فتشمل:
- العصب الكعبري (Radial Nerve): يلتف حول الجزء الخلفي من جذع العضد ويتحكم في عضلات بسط المعصم والأصابع. إصابته قد تؤدي إلى "سقوط الرسغ".
- العصب الإبطي (Axillary Nerve): يلتف حول العنق الجراحي للعضد ويغذي العضلة الدالية. إصابته تؤثر على رفع الذراع.
- الشريان العضدي (Brachial Artery): الشريان الرئيسي للذراع.
إن فهم هذه العلاقات التشريحية هو حجر الزاوية لاختيار نقطة الدخول الآمنة والمسار الجراحي الذي يقلل من تلف الأنسجة الرخوة والأعصاب والأوعية الدموية، وهو ما يميز الوصول طفيف التوغل.
أسباب وأنواع كسور جذع العضد
تُعد كسور جذع العضد شائعة ويمكن أن تحدث بسبب مجموعة متنوعة من الأسباب، وتظهر في أنماط مختلفة.
أسباب كسور جذع العضد:
- الصدمات الحادة (Acute Trauma): هذا هو السبب الأكثر شيوعًا، ويشمل:
- السقوط المباشر على الذراع: خاصة عند كبار السن بسبب هشاشة العظام.
- حوادث السيارات: حيث يمكن أن تتسبب الصدمات عالية الطاقة في كسور شديدة.
- الإصابات الرياضية: خاصة في الرياضات التي تتضمن تلامسًا أو سقوطًا.
- إصابات العمل: مثل السقوط من ارتفاعات أو التعرض لصدمات قوية.
- الكسور المرضية (Pathological Fractures): تحدث هذه الكسور في عظم ضعيف بسبب مرض كامن، حتى مع صدمة بسيطة أو دون صدمة على الإطلاق. تشمل الأسباب:
- أورام العظام: سواء كانت حميدة (مثل الكيس العظمي البسيط) أو خبيثة (مثل الأورام الأولية أو النقائل من سرطانات أخرى كالثدي والرئة والبروستاتا).
- هشاشة العظام الشديدة (Severe Osteoporosis): تجعل العظام هشة وعرضة للكسر بسهولة.
- التهابات العظام (Osteomyelitis): التي تضعف بنية العظم.
- اضطرابات التمثيل الغذائي: مثل فرط نشاط الغدة الدرقية الذي يؤثر على كثافة العظام.
- الإجهاد المتكرر (Stress Fractures): نادرة في جذع العضد ولكن يمكن أن تحدث بسبب الإجهاد المتكرر في الرياضيين أو الأفراد الذين يقومون بأنشطة متكررة وشديدة.
- التئام المتأخر وعدم الالتئام (Delayed Union and Non-union): في بعض الحالات، قد لا يلتئم الكسر بشكل صحيح بعد العلاج الأولي (سواء كان تحفظيًا أو جراحيًا).
- التئام متأخر: الكسر يستغرق وقتًا أطول من المتوقع للالتئام.
- عدم الالتئام: فشل الكسر في الالتئام تمامًا، مما يتطلب تدخلًا جراحيًا آخر غالبًا لتثبيت الكسر وتحفيز الالتئام، وهو ما يمكن أن يوفره الوصول الأمامي الجانبي لإدخال مسمار نخاعي.
أنماط كسور جذع العضد:
تُصنف كسور جذع العضد بناءً على موقع الكسر وشكله:
- الكسور المستعرضة (Transverse Fractures): خط الكسر مستقيم وعمودي على محور العظم.
- الكسور المائلة (Oblique Fractures): خط الكسر مائل بالنسبة لمحور العظم.
- الكسور الحلزونية (Spiral Fractures): تنتج عن قوى التواء، ويكون خط الكسر حلزونيًا حول العظم.
- الكسور المفتتة (Comminuted Fractures): يتكسر العظم إلى ثلاثة أجزاء أو أكثر. هذه الكسور أكثر تعقيدًا وتتطلب تثبيتًا قويًا.
- الكسور المجزأة (Segmental Fractures): وجود كسرين مستعرضين أو مائلين في نفس العظم، مما يفصل قطعة عظمية كاملة.
- الكسور المفتوحة (Open Fractures): عندما يخترق العظم الجلد، مما يزيد من خطر العدوى ويتطلب معالجة فورية.
يُعد اختيار طريقة العلاج، سواء كانت تحفظية أو جراحية، أمرًا حاسمًا ويعتمد على نوع الكسر، شدته، عمر المريض، حالته الصحية العامة، ومستوى نشاطه.
أعراض وتشخيص كسور جذع العضد
عند حدوث كسر في جذع العضد، تظهر مجموعة من الأعراض المميزة التي تدفع المريض لطلب الرعاية الطبية. يعتمد التشخيص الدقيق على الفحص السريري المتقن والتصوير الطبي المتخصص.
الأعراض الشائعة:
- الألم الشديد: وهو العرض الأبرز، ويزداد سوءًا مع أي حركة للذراع المصابة.
- التورم والكدمات: تظهر بسرعة حول موقع الكسر نتيجة لتجمع الدم والسوائل.
- التشوه الواضح: قد يظهر الذراع بشكل غير طبيعي، مثل الانحناء أو التقصير، خاصة في الكسور المزاحة.
- عدم القدرة على تحريك الذراع: صعوبة أو استحالة رفع الذراع أو تحريكها.
- الضعف أو الخدر: إذا كان هناك تلف في الأعصاب المحيطة (خاصة العصب الكعبري)، قد يشعر المريض بالخدر أو الوخز أو ضعف في المعصم والأصابع (مثل سقوط الرسغ).
- صوت طقطقة أو فرقعة: قد يسمع المريض صوتًا مميزًا لحظة وقوع الكسر.
- النزيف: في حالة الكسور المفتوحة، يكون هناك نزيف من الجرح.
التشخيص:
يبدأ التشخيص بفحص سريري شامل يجريه الطبيب، ثم يتم تأكيده وتحديد تفاصيل الكسر باستخدام التصوير الطبي.
-
الفحص السريري:
- التاريخ المرضي: يسأل الطبيب عن كيفية حدوث الإصابة والأعراض التي يشعر بها المريض.
- الفحص البصري: ملاحظة أي تشوهات، تورم، أو كدمات.
- الجس: لمس المنطقة المصابة لتحديد نقاط الألم وتحديد ما إذا كان هناك تحرك غير طبيعي للعظم.
- تقييم الأعصاب والأوعية الدموية: فحص الإحساس والحركة في اليد والأصابع، وفحص النبض في الرسغ للتأكد من عدم وجود تلف في الأعصاب أو الأوعية الدموية. هذا التقييم حيوي لتحديد مدى الحاجة للتدخل العاجل.
-
التصوير الطبي:
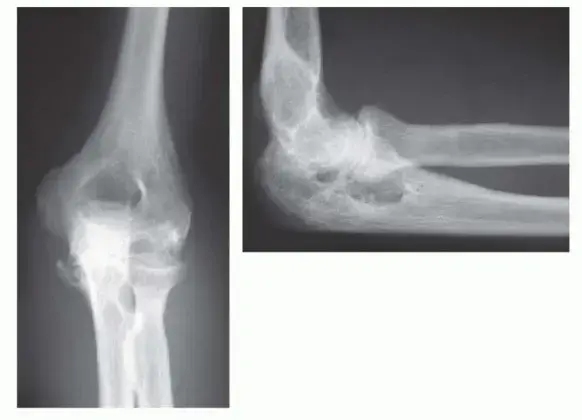
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية لتشخيص كسر جذع العضد. يتم التقاط صور متعددة (عادةً من الأمام والخلف والجانب) لتحديد موقع الكسر، نوعه، درجة إزاحته، وعدد الشظايا. تُستخدم الأشعة السينية أيضًا لمتابعة عملية الالتئام.
- الأشعة المقطعية (CT Scan): قد تكون ضرورية في حالات الكسور المعقدة أو المفتتة، أو عندما يكون هناك شك في امتداد الكسر إلى المفاصل (الكتف أو الكوع). توفر صورًا ثلاثية الأبعاد للعظم وتفاصيل دقيقة لا تظهر بوضوح في الأشعة السينية.
- التصوير بالرنين المغناطيسي (MRI): نادرًا ما يستخدم لتشخيص كسر جذع العضد نفسه، ولكنه قد يكون مفيدًا لتقييم إصابات الأنسجة الرخوة المصاحبة مثل الأربطة والأوتار أو لتحديد وجود أورام في حالات الكسور المرضية.
من خلال هذه الأدوات التشخيصية، يمكن لـ الأستاذ الدكتور محمد هطيف تحديد أفضل خطة علاجية لكل مريض، مع الأخذ في الاعتبار أدق التفاصيل التشريحية ونوع الكسر.
خيارات العلاج الشاملة لكسور جذع العضد
يعتمد اختيار طريقة علاج كسور جذع العضد على عوامل متعددة تشمل نوع الكسر، درجة إزاحته، عمر المريض، حالته الصحية العامة، ومستوى نشاطه. تتراوح الخيارات بين العلاج التحفظي والجراحة.
1. العلاج التحفظي (Conservative Management):
يُفضل العلاج التحفظي في الكسور غير المزاحة أو ذات الإزاحة البسيطة، والكسور الحلزونية المستقرة، والكسور العرضية غير المفتوحة. الهدف هو تثبيت العظم والسماح له بالالتئام بشكل طبيعي.
- الجبائر والأربطة (Splints and Slings):
- جبيرة حرف U (U-slab/Coaptation Splint): تُستخدم لتثبيت العضد من الكتف إلى الكوع، وتوفر دعمًا جيدًا للكسر.
- الرباط المثلث (Sling): يُستخدم لدعم الذراع المصابة وتخفيف الألم وتقليل الحركة.
- الجبيرة الوظيفية (Functional Brace): تُصمم خصيصًا لتناسب الذراع، وتسمح بحركة مبكرة لمفصل الكوع والكتف بينما تثبت موقع الكسر، مما يساعد على منع تصلب المفاصل.
- إدارة الألم (Pain Management): تُستخدم المسكنات للتحكم في الألم خلال فترة التعافي.
- المتابعة الدورية (Regular Follow-up): يتم إجراء أشعة سينية دورية لمراقبة التئام الكسر والتأكد من عدم وجود إزاحة ثانوية.
مزايا العلاج التحفظي:
* تجنب مخاطر الجراحة (العدوى، التخدير، تلف الأعصاب).
* أقل تكلفة.
عيوب العلاج التحفظي:
* فترة تعافٍ أطول قد تصل إلى عدة أشهر.
* خطر عدم الالتئام أو الالتئام الخاطئ.
* احتمال تصلب المفاصل (الكتف والكوع) بسبب عدم الحركة لفترة طويلة.
* عدم الراحة من الجبس أو الجبيرة.
2. العلاج الجراحي (Surgical Management):
يُعد العلاج الجراحي ضروريًا في حالات الكسور المزاحة بشكل كبير، الكسور المفتوحة، الكسور المفتتة، الكسور المرتبطة بإصابات الأوعية الدموية أو الأعصاب، أو في حالات عدم الالتئام المتأخر أو الفشل التحفظي. الهدف هو إعادة تنظيم العظم وتثبيته جراحيًا.
-
التثبيت بالصفائح والمسامير (Plate and Screw Fixation):
- يتضمن فتح جراحي أكبر (وصول مفتوح) لتعريض العظم وإعادة محاذاة أجزاء الكسر، ثم تثبيتها بصفائح معدنية ومسامير.
- المزايا: توفر تثبيتًا قويًا ومباشرًا، وتسمح بالتحكم الدقيق في إعادة المحاذاة.
- العيوب: تتطلب شقًا جراحيًا كبيرًا، مما يزيد من تلف الأنسجة الرخوة، وخطر النزيف والعدوى، وتأخر التعافي، وخطر إصابة العصب الكعبري بشكل خاص.
-
التثبيت بالمسامير النخاعية (Intramedullary Nailing):
- يتم إدخال مسمار معدني طويل مجوف داخل التجويف النخاعي للعظم لتثبيت الكسر من الداخل.
- المزايا: تثبيت بيولوجي أكثر، يحافظ على إمداد الدم للعظم، يتميز بشقوق جراحية أصغر (خاصة مع النهج طفيف التوغل)، مما يقلل من تلف الأنسجة الرخوة، ويقلل من خطر العدوى، ويسرع عملية التعافي.
- العيوب: قد يكون هناك خطر لإصابة مفصل الكتف (خاصة مع المسامير التي تدخل عبر رأس العضد)، وقد يكون من الصعب التحكم في تدوير الكسر في بعض الحالات.
-
المثبت الخارجي (External Fixation):
- يُستخدم عادة في حالات الكسور المفتوحة الشديدة، أو الكسور المصاحبة لإصابات الأنسجة الرخوة الواسعة، أو عند وجود عدوى. يتم تثبيت دبابيس معدنية عبر الجلد في العظم، ثم تُوصل هذه الدبابيس بقضيب خارجي لتثبيت الكسر.
- المزايا: يسمح بالوصول المباشر للجرح المفتوح للعناية به، ولا يتطلب تشريحًا واسعًا للأنسجة الرخوة.
- العيوب: خطر العدوى عند مواقع الدبابيس، وعدم الراحة للمريض، ومظهر الجهاز الخارجي.
الأستاذ الدكتور محمد هطيف، بخبرته الواسعة واستخدامه لأحدث التقنيات مثل المناظير الجراحية 4K، يوصي غالبًا بالوصول الأمامي الجانبي طفيف التوغل لإدخال المسامير النخاعية في علاج كسور جذع العضد الحادة، والكسور المرضية، وحالات التئام المتأخر وعدم الالتئام. هذا النهج يجمع بين فعالية التثبيت الداخلي ومزايا الجراحة الأقل توغلًا، مما يوفر أفضل النتائج للمرضى.
جدول مقارنة بين خيارات العلاج لكسور جذع العضد:
| الميزة / طريقة العلاج | العلاج التحفظي (الجبائر) | التثبيت بالصفائح والمسامير (مفتوح) | التثبيت بالمسامير النخاعية (طفيف التوغل) | المثبت الخارجي |
|---|---|---|---|---|
| نوع الكسر المفضل | غير مزاح، مستقر | مزاح، مفتت، حول المفصل | مزاح، مفتت، جذع العضد | مفتوح، شديد التفتت، عدوى |
| حجم الشق الجراحي | لا يوجد | كبير | صغير جدًا | صغير جدًا (نقاط دبابيس) |
| تلف الأنسجة الرخوة | لا يوجد | كبير | قليل جدًا | قليل جدًا |
| خطر العدوى | منخفض جدًا | متوسط إلى مرتفع | منخفض | متوسط إلى مرتفع (مواقع الدبابيس) |
| التعافي المبكر | بطيء، تصلب مفاصل | متوسط، ألم بعد الجراحة | أسرع، ألم أقل | بطيء، عدم راحة |
| خطر إصابة العصب | منخفض جدًا | متوسط (خاصة الكعبري) | منخفض (مع التقنية الصحيحة) | منخفض |
| القوة والثبات | متوسط | مرتفع جدًا | مرتفع | متوسط |
| التكلفة | منخفضة | متوسطة إلى مرتفعة | متوسطة إلى مرتفعة | متوسطة |
| المظهر الجمالي | لا يوجد أثر جراحي | ندبة واضحة | ندبة صغيرة | ندوب صغيرة متعددة |
الخطوات الجراحية للوصول الأمامي الجانبي طفيف التوغل إلى العضد
تُعد هذه التقنية الجراحية خيارًا ممتازًا لإدخال المسامير النخاعية في جذع العضد، حيث تقلل من الصدمة على الأنسجة الرخوة وتسرع من التعافي. يُطبق الأستاذ الدكتور محمد هطيف هذه الخطوات بدقة متناهية لضمان أفضل النتائج الجراحية.
1. التخطيط قبل الجراحة (Pre-operative Planning):
- تقييم شامل: مراجعة التاريخ الطبي للمريض، الفحص السريري، وتقييم شامل للأشعة السينية، وأشعة مقطعية إذا لزم الأمر، لتحديد نوع الكسر وموقعه ودرجة إزاحته.
- اختيار المسمار النخاعي: يتم تحديد نوع وحجم المسمار النخاعي المطلوب (قطره وطوله) بناءً على قياسات دقيقة من صور الأشعة السينية للعضد السليم (الجانب المقابل) أو باستخدام قوالب خاصة توضع فوق صور الأشعة السينية للعضد المصاب. يتأكد الدكتور هطيف من أن تصميم المسمار يتناسب مع نقطة الدخول والتشريح الخاص بالمريض.
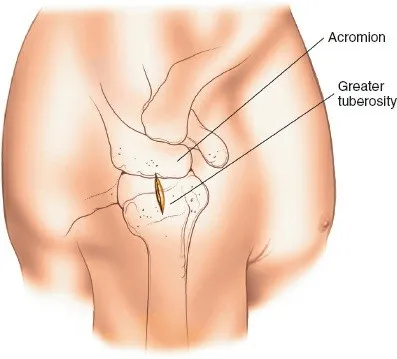
- تحديد نقطة الدخول شعاعيًا: تُعد هذه الخطوة حاسمة. تُحدد نقطة الدخول للمسمار النخاعي في العضد شعاعيًا، مع وضع قالب للمسمار المطلوب فوق صورة شعاعية للعضد المصاب. تعتمد نقطة الدخول على التصميم المحدد للمسمار. نقطة الدخول الأكثر شيوعًا هي جانبيًا مباشرةً للسطح المفصلي لرأس العضد ووسطيًا مباشرةً للحديبة الكبرى. هذا يضمن تجنب تلف الغضروف المفصلي وتقليل مخاطر آلام الكتف بعد الجراحة.
2. وضع المريض (Patient Positioning):
- وضع الاستلقاء: يوضع المريض في وضع الاستلقاء على طاولة العمليات.
- رفع الجزء العلوي من الطاولة: يُرفع الجزء العلوي من الطاولة إلى حوالي 60 درجة.
- تثبيت الكتف: يُوضع المريض بحيث تكون الكتف فوق حافة الطاولة، مما يسمح بحرية حركة الذراع والتصوير الشعاعي السهل أثناء الجراحة. بدلاً من ذلك، يمكن استخدام طاولة متخصصة تسمح بالتصوير الشعاعي للكتف في كل من المستويين الأمامي الخلفي والجانبي.
- دعم العمود الفقري العنقي: يُتأكد من دعم العمود الفقري العنقي بشكل كافٍ وتجنب الانثناء الجانبي للعمود الفقري العنقي لمنع آفة شد الضفيرة العضدية.

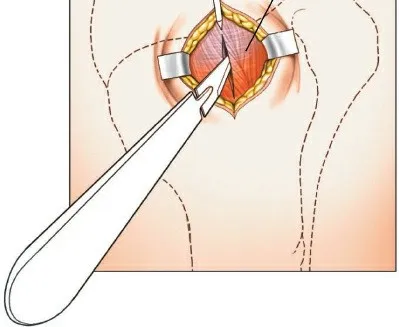
3. التعقيم والشق الجراحي (Sterilization and Incision):
- التعقيم: تُعقم المنطقة الجراحية بالكامل وتُغطى بمفروشات معقمة.
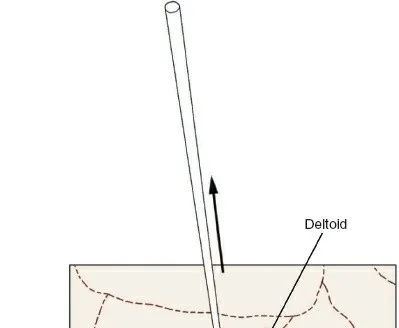
- الشق الجراحي: يُجرى شق جراحي صغير (حوالي 3-5 سم) في الجانب الأمامي الجانبي للعضد الداني، عادةً في منطقة العضلة الدالية. يتميز هذا الشق بأنه طفيف التوغل، مما يقلل من تلف الأنسجة.
4. تحديد نقطة الدخول وإعداد قناة المسمار (Entry Point and Canal Preparation):
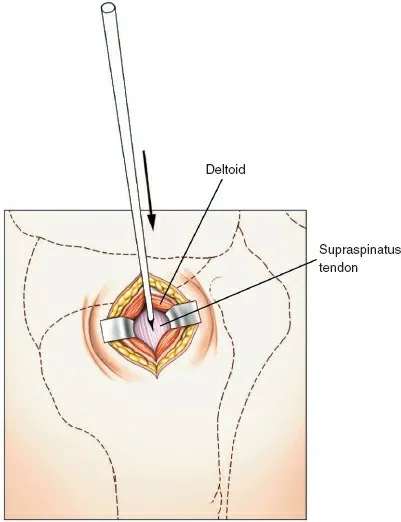
- الوصول إلى العظم: يتم فصل ألياف العضلة الدالية بلطف (Deltoid splitting approach) أو المرور بين العضلة الدالية والعضلة الصدرية الكبرى (Deltopectoral approach) للوصول إلى العضد الداني. يُفضل الوصول عبر العضلة الدالية في هذه التقنية لسهولة الوصول إلى نقطة الدخول الجانبية.
- تحديد نقطة الدخول الدقيقة: باستخدام التنظير الفلوري (Fluoroscopy) للتوجيه، يتم تحديد نقطة الدخول المثالية للمسمار النخاعي. كما ذكرنا سابقًا، تكون هذه النقطة جانبيًا مباشرةً للسطح المفصلي لرأس العضد ووسطيًا مباشرةً للحديبة الكبرى (انظر [الشكل 1-50] في المراجع التشريحية). يتم حفر ثقب صغير في القشرة الجانبية للعضد في هذه النقطة.
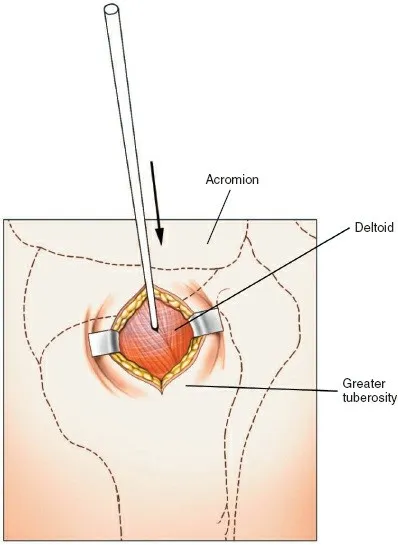
5. إدخال المسمار النخاعي (Nail Insertion):
- التوسيع (Reaming): تُستخدم موسعات خاصة لتوسيع القناة النخاعية داخل العضد تدريجيًا، لتناسب قطر المسمار النخاعي المختار. يتم ذلك بحذر لتجنب التوسيع الزائد أو تلف القشرة العظمية.
- إدخال المسمار: يُدخل المسمار النخاعي بعناية عبر نقطة الدخول إلى القناة النخاعية، ويمرر عبر موقع الكسر. يتم توجيه المسمار يدويًا و/أو باستخدام أدوات خاصة مع المراقبة المستمرة بالتنظير الفلوري لضمان محاذاة الكسر وتقليل أي إزاحة.
6. التثبيت والقفل (Locking):
- التثبيت القاصي (Distal Locking): بعد التأكد من أن المسمار في الموضع الصحيح وتصحيح محاذاة الكسر، يتم تثبيت المسمار في الجزء القاصي (البعيد) من العضد باستخدام مسامير قفل صغيرة تُدخل عبر ثقوب محددة في المسمار النخاعي. يتم ذلك عادةً باستخدام دليل توجيهي (Jig) خاص بالمسمار والتنظير الفلوري لضمان الدقة.
- التثبيت الداني (Proximal Locking): تُثبت نهاية المسمار الدانية (القريبة) بنفس الطريقة، مما يوفر استقرارًا ثلاثي الأبعاد للكسر.
7. إغلاق الجرح (Wound Closure):
- التحقق النهائي: يُتحقق من ثبات الكسر ومحاذاة العظم باستخدام التنظير الفلوري.
- الري: تُغسل المنطقة الجراحية بمحلول ملحي معقم.
*
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك