الخلاصة الطبية السريعة: ما هي القيلة النخاعية السحائية؟
تُعد القيلة النخاعية السحائية (Myelomeningocele) أشد وأعقد أنواع عيوب الأنبوب العصبي، والتي تُعرف في الأوساط الطبية والشعبية باسم "الصلب المشقوق" (Spina Bifida). في هذه الحالة الطبية المعقدة، يبرز الحبل الشوكي والسائل النخاعي والأعصاب خارج القناة الفقرية عبر فتحة في الظهر لم تكتمل في الانغلاق أثناء التطور الجنيني.
يعتمد العلاج الناجح على استراتيجية متعددة التخصصات تبدأ بالجراحة المبكرة لإغلاق الفتحة العصبية لحماية الدماغ والحبل الشوكي من العدوى، يليها سلسلة من التدخلات الجراحية المتقدمة وبرامج التأهيل لتقويم العظام، تحسين القدرة الحركية، علاج استسقاء الدماغ، ومنع التشوهات الهيكلية. الهدف الأسمى هو ضمان تحقيق أقصى درجات الاستقلالية وأفضل جودة حياة ممكنة للمريض.

Associated Surgical & Radiographic Imaging
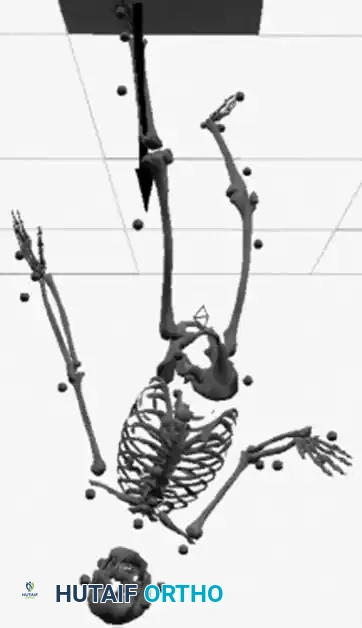
مقدمة شاملة عن القيلة النخاعية السحائية (الصلب المشقوق)
تمثل القيلة النخاعية السحائية التشوه الخلقي الأكثر تعقيداً وشدة في الجهاز العصبي المركزي الذي يتوافق مع الحياة. تندرج هذه الحالة تحت الطيف الأوسع لخلل الرفاء الشوكي (Spinal Dysraphism) وعيوب الأنبوب العصبي. بفضل التطورات الهائلة في العناية المركزة لحديثي الولادة، وجراحة المخ والأعصاب، والخدمات الصحية المساعدة، انخفضت معدلات الوفيات المبكرة بشكل كبير جداً، مما أدى إلى تحول التركيز السريري نحو تحسين الاستقلال الوظيفي للمريض على المدى الطويل، وخاصة من الناحية الحركية وتقويم العظام.
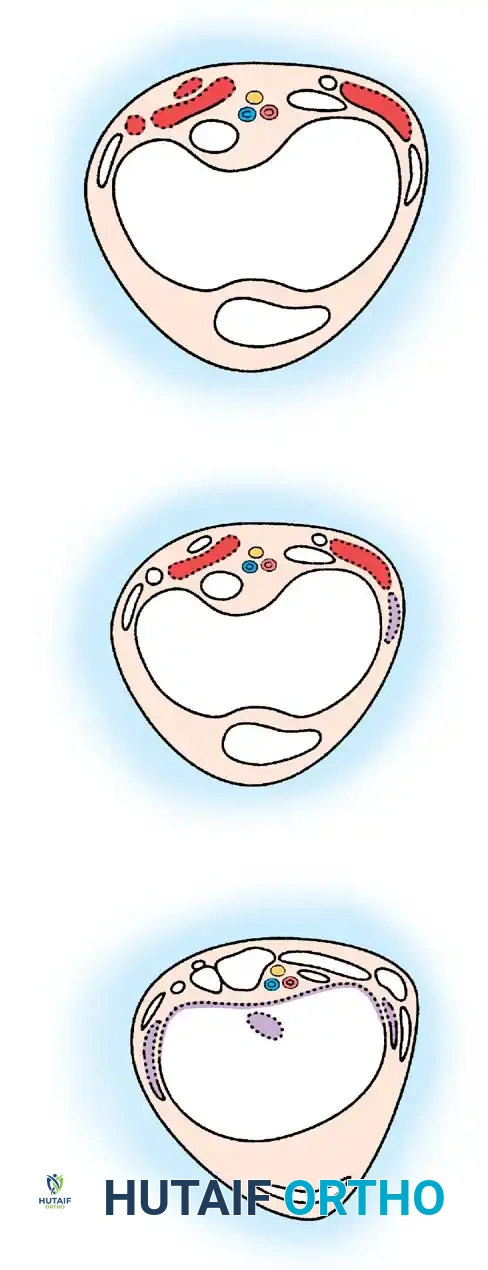
يشمل خلل الرفاء الشوكي مجموعة من التشوهات، بما في ذلك القيلة السحائية (Meningocele)، والقيلة الشحمية السحائية (Lipomeningocele)، ومتلازمة التراجع الذنبي. وتشير القيلة النخاعية السحائية على وجه التحديد إلى فتق يشبه الكيس يحتوي على السائل النخاعي وأنسجة عصبية تبرز من خلال خلل خلفي في القناة الفقرية.
على عكس القيلة السحائية البسيطة حيث يقتصر الفتق على الأغشية السحائية فقط دون تورط الحبل الشوكي، فإن القيلة النخاعية السحائية تتضمن خروج الحبل الشوكي نفسه، مما يؤدي إلى تلف عصبي حتمي يتطلب تدخلاً جراحياً وتأهيلياً فائق الدقة.
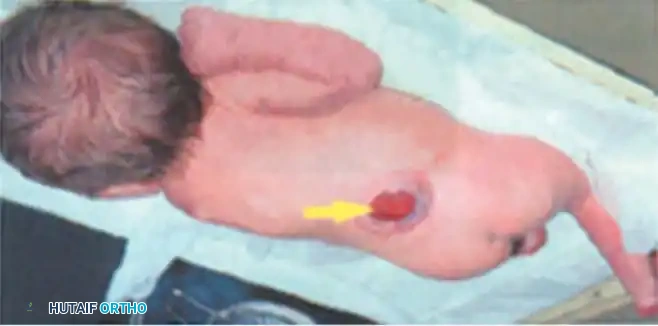
التشريح المرضي: ماذا يحدث داخل القناة الفقرية؟
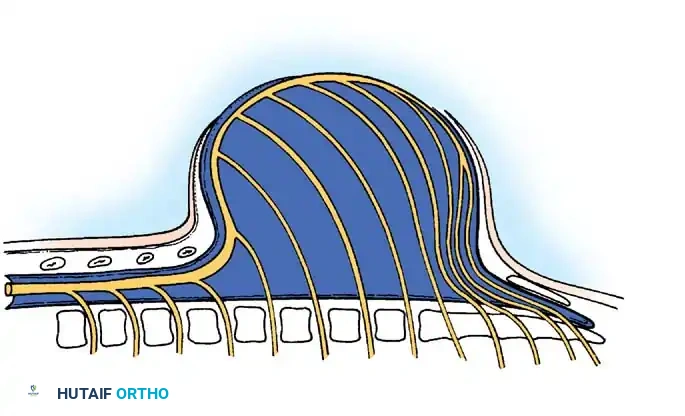
لفهم خطورة القيلة النخاعية السحائية، يجب النظر إلى التطور الجنيني. في الأسابيع الثلاثة إلى الأربعة الأولى من الحمل، يتشكل الأنبوب العصبي الذي سيصبح لاحقاً الدماغ والحبل الشوكي. عندما يفشل هذا الأنبوب في الانغلاق التام (غالباً في المنطقة القطنية أو العجزية أسفل الظهر)، تُترك الأعصاب مكشوفة للسائل الأمينوسي داخل الرحم، مما يؤدي إلى تدهورها.
يُسفر هذا الخلل التشريحي عن:
* كشف اللويحة العصبية (Neural Placode): حيث تكون الأعصاب غير مغطاة بالجلد أو العظام.
* تسرب السائل النخاعي (CSF): مما يخل بالضغط داخل الجمجمة ويؤدي غالباً إلى استسقاء الدماغ (Hydrocephalus).
* تشوه خياري من النوع الثاني (Chiari II Malformation): حيث ينزلق الجزء السفلي من الدماغ (المخيخ وجذع الدماغ) عبر الثقبة العظمى إلى القناة الشوكية العنقية.
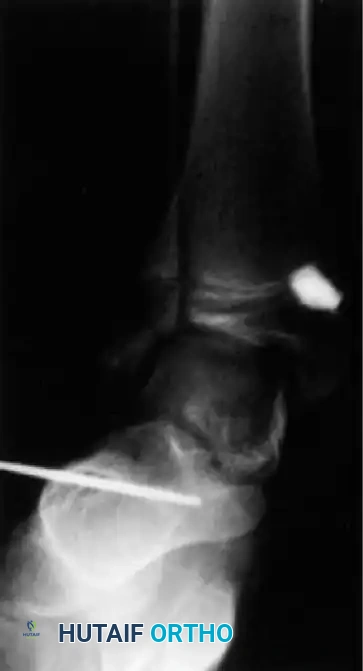
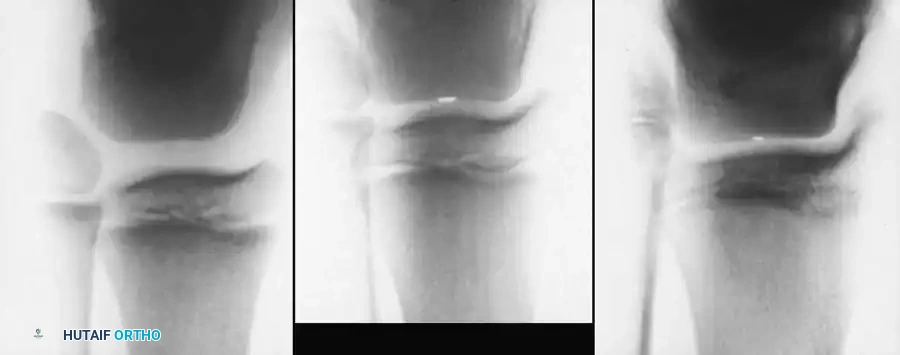
لماذا يُعد الأستاذ الدكتور محمد هطيف الخيار الأول في اليمن لعلاج التشوهات العظمية المرافقة؟
عندما يتعلق الأمر بالتشوهات العظمية المعقدة الناتجة عن القيلة النخاعية السحائية (الصلب المشقوق)، يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل دكتور عظام في صنعاء واليمن بلا منازع.
بصفته أستاذاً لجراحة العظام والمفاصل بجامعة صنعاء، يمتلك الدكتور هطيف خبرة سريرية وأكاديمية تتجاوز الـ 20 عاماً في التعامل مع أعقد الحالات التشوهية. إن ما يميز عيادته ليس فقط الخبرة المتراكمة، بل الاعتماد على أحدث التقنيات العالمية:
* الجراحة المجهرية الدقيقة (Microsurgery): للتعامل مع الأنسجة الحساسة حول الأعصاب والعضلات.
* تقنيات المناظير بدقة 4K: لإجراء التداخلات الجراحية بأقل قدر من التدخل الجراحي (Minimally Invasive).
* جراحات المفاصل الصناعية (Arthroplasty) المتقدمة: وتقويم التشوهات المعقدة في الأطراف السفلية.
* الأمانة الطبية الصارمة: يُعرف الأستاذ الدكتور محمد هطيف بشفافيته المطلقة مع المرضى وذويهم، حيث يضع مصلحة المريض فوق كل اعتبار، ويقدم الخطط العلاجية بناءً على أحدث البروتوكولات العلمية العالمية دون أي استغلال تجاري.
الأسباب العميقة وعوامل الخطر المؤدية للصلب المشقوق
على الرغم من أن السبب الدقيق لا يزال مزيجاً معقداً من العوامل الوراثية والبيئية، إلا أن الأبحاث الطبية حددت عدة عوامل خطر رئيسية:
- نقص حمض الفوليك (فيتامين B9): يُعد العامل البيئي الأهم. نقص هذا الفيتامين قبل الحمل وفي الأسابيع الأولى منه يزيد بشكل كبير من خطر عيوب الأنبوب العصبي.
- العوامل الوراثية والجينية: وجود طفرات في جين (MTHFR) المسؤول عن استقلاب حمض الفوليك.
- الأدوية المسببة للمسخ: مثل بعض الأدوية المضادة للنوبات (مثل حمض الفالبرويك) التي تتناولها الأم أثناء الحمل.
- مرض السكري لدى الأم: عدم السيطرة على مستويات السكر في الدم خلال الأشهر الثلاثة الأولى من الحمل.
- السمنة المفرطة للأم: ترتبط بزيادة ملحوظة في ولادة أطفال مصابين بعيوب الأنبوب العصبي.
- ارتفاع درجة حرارة الجسم الأساسية: (Hyperthermia) في الأسابيع الأولى من الحمل، سواء بسبب الحمى أو استخدام حمامات الساونا.
الأعراض والمضاعفات: من الطفولة إلى البلوغ
تتنوع الأعراض بناءً على مستوى الإصابة في العمود الفقري؛ فكلما كانت الإصابة أعلى (باتجاه الصدر)، كانت الإعاقة أشد.
1. المضاعفات العصبية والدماغية
- الشلل الوظيفي: ضعف أو فقدان كامل للحركة والإحساس في الأطراف السفلية.
- استسقاء الدماغ (Hydrocephalus): تراكم السوائل في تجاويف الدماغ، مما يتطلب غالباً تركيب تحويلة دماغية (Shunt).
- متلازمة الحبل الشوكي المربوط (Tethered Cord Syndrome): حيث يلتصق الحبل الشوكي بالندبة الجراحية بمرور الوقت، مما يسبب شداً على الأعصاب أثناء نمو الطفل، ويؤدي إلى تدهور حركي جديد.
2. المضاعفات العظمية والهيكلية (تخصص الأستاذ الدكتور محمد هطيف)
- حنف القدم (Clubfoot): التواء القدمين للداخل والأسفل، وهي حالة شائعة جداً وتتطلب تدخلاً مبكراً.
- خلع مفصل الورك التطوري (DDH): بسبب الخلل في التوازن العضلي حول الحوض.
- الجنف والحداب (Scoliosis & Kyphosis): انحناءات شديدة في العمود الفقري تؤثر على التنفس والجلوس.
- التقلصات العضلية المفصلية: تيبس المفاصل في وضعيات غير طبيعية بسبب عدم الاستخدام والشلل.
3. مضاعفات المسالك البولية والأمعاء
- المثانة العصبية: عدم القدرة على التحكم في التبول، مما يؤدي إلى ارتجاع البول وتلف الكلى.
- سلس البراز: ضعف صمامات الأمعاء.

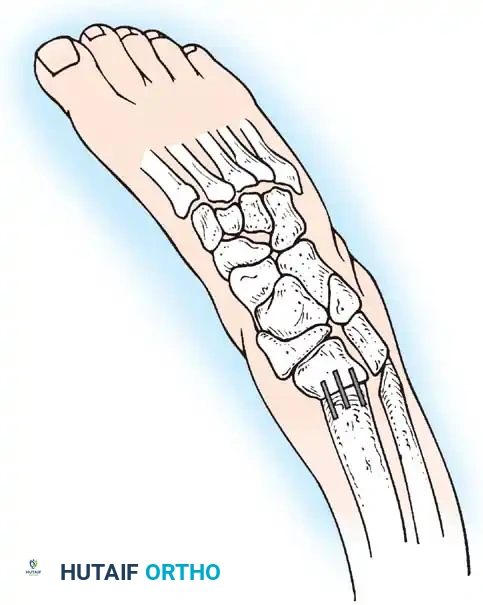
التشخيص الدقيق: تقنيات ما قبل وما بعد الولادة
التشخيص المبكر هو مفتاح الإدارة الناجحة للحالة.
أثناء الحمل (التشخيص قبل الولادة):
* فحص الدم للأم (AFP): ارتفاع مستويات بروتين ألفا فيتو بروتين يشير إلى احتمال وجود خلل.
* الموجات فوق الصوتية المتقدمة (Ultrasound): يمكنها اكتشاف الفتحة في العمود الفقري وتشوه خياري في الدماغ بدقة عالية في الثلث الثاني من الحمل.
* الرنين المغناطيسي للجنين (Fetal MRI): يقدم صورة ثلاثية الأبعاد فائقة الدقة للحبل الشوكي والدماغ.
بعد الولادة:
يتم تشخيص الحالة سريرياً بمجرد رؤية الكيس البارز في ظهر الرضيع. يتم إجراء صور رنين مغناطيسي (MRI) وأشعة مقطعية (CT) لتقييم الدماغ والعمود الفقري، بالإضافة إلى الأشعة السينية لتقييم تشوهات العظام.

الخيارات العلاجية: بين التحفظي والتدخل الجراحي
لا يوجد علاج شافي (Cure) للقيلة النخاعية السحائية، لكن التدخلات الطبية تهدف إلى الحفاظ على الوظائف العصبية المتبقية، ومنع العدوى، وتصحيح التشوهات العظمية.
جدول مقارنة: العلاج التحفظي (التأهيلي) مقابل التدخل الجراحي
| وجه المقارنة | التدخل الجراحي (Neurosurgery & Orthopedics) | العلاج التحفظي والتأهيلي (Rehabilitation) |
|---|---|---|
| التوقيت | الجراحة العصبية: خلال 24-48 ساعة من الولادة. الجراحة العظمية: حسب مرحلة النمو. | يبدأ فوراً بعد التئام الجرح الجراحي ويستمر مدى الحياة. |
| الأهداف الرئيسية | إغلاق الفتحة العصبية، تركيب تحويلة دماغية، تصحيح خلع الورك، تعديل العمود الفقري. | تقوية العضلات السليمة، منع تيبس المفاصل، التدريب على المشي، العناية بالمثانة. |
| التقنيات المستخدمة | الجراحة المجهرية، دمج الفقرات، نقل الأوتار، تطويل العضلات. | العلاج الطبيعي، الجبائر (AFO/KAFO)، القسطرة البولية المتقطعة. |
| المضاعفات المحتملة | مخاطر التخدير، النزيف، العدوى، فشل التحويلة الدماغية. | تقرحات الفراش، تيبس المفاصل إذا أُهمل العلاج، تدهور وظائف الكلى. |
| دور د. محمد هطيف | إجراء أدق عمليات تقويم العظام، نقل الأوتار، وتصحيح الجنف والتشوهات الطرفية بأحدث التقنيات 4K. | الإشراف على خطة التأهيل العظمي وتصميم الجبائر المناسبة لكل حالة. |
الدليل الجراحي خطوة بخطوة: من إغلاق الظهر إلى تقويم العظام
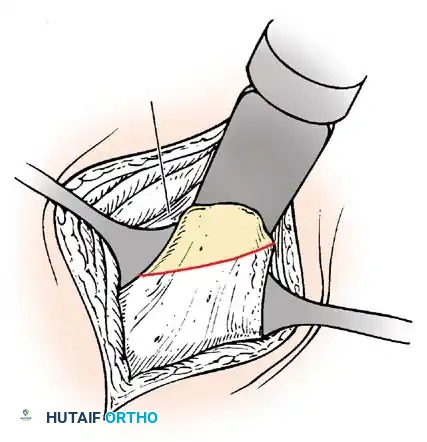
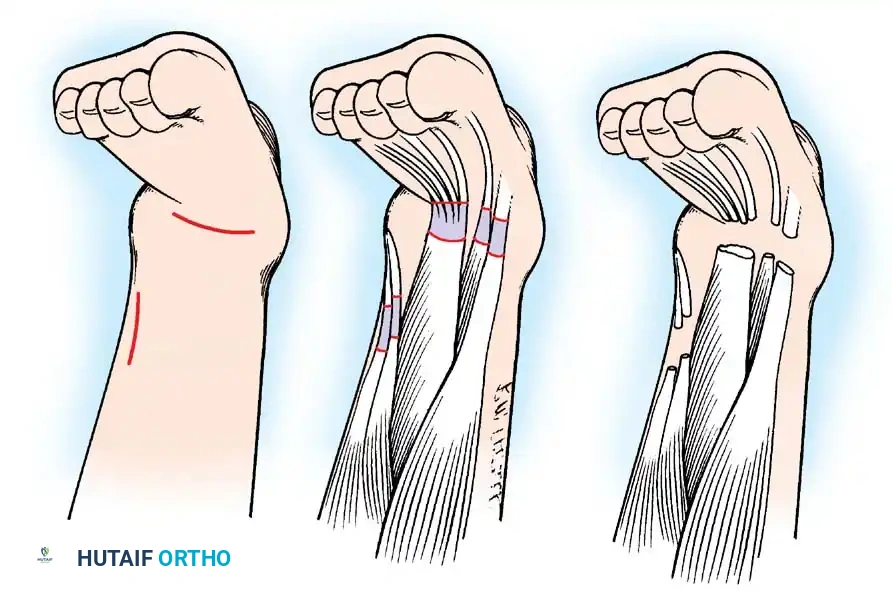
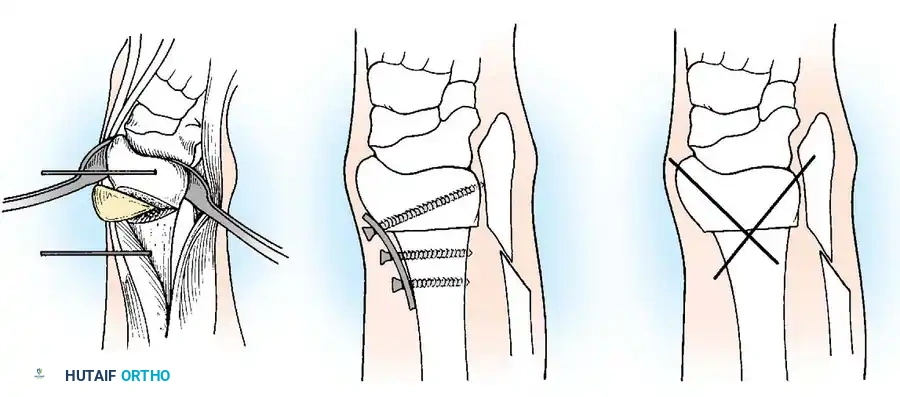
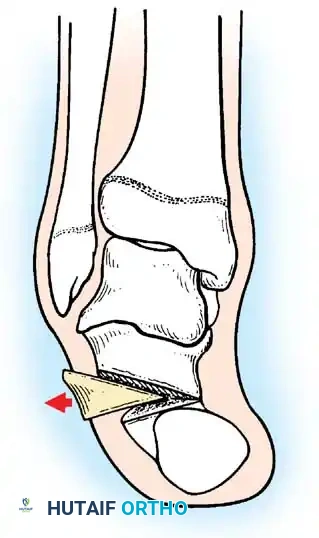
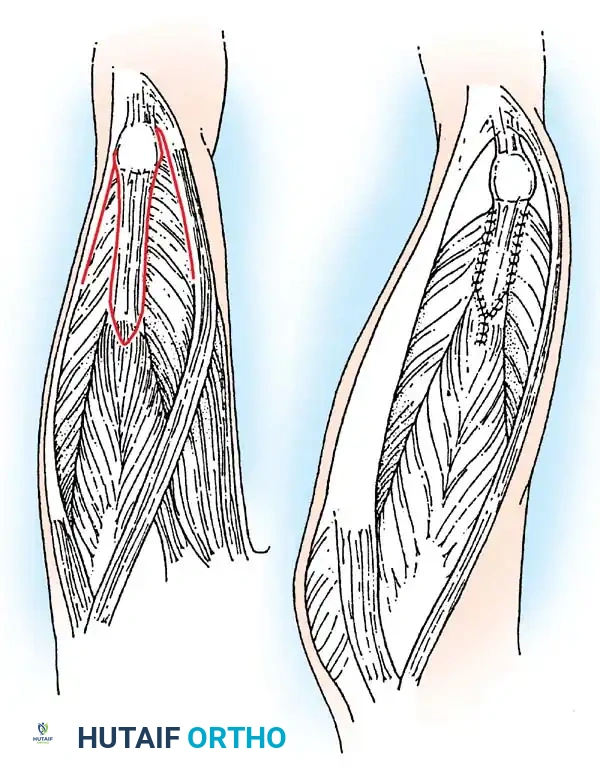
أولاً: جراحة إغلاق الأنبوب العصبي (Neurosurgical Closure)
تتم هذه الجراحة الحيوية في الأيام الأولى من حياة الطفل لمنع التهاب السحايا القاتل.
1. الاستئصال الدقيق: يتم تحرير اللويحة العصبية بحذر شديد من الأنسجة المحيطة.
2. إعادة بناء الأنبوب: يتم طي اللويحة العصبية وتخييطها لتشكيل أنبوب عصبي جديد (Reconstruction).
3. إغلاق الجافية: يتم إغلاق غشاء الأم الجافية فوق الأنبوب العصبي لمنع تسرب السائل النخاعي.
4. التغطية العضلية والجلدية: يتم استخدام سدائل عضلية وجلدية لتغطية العيب وحماية الحبل الشوكي.
ثانياً: التدخلات الجراحية العظمية (Orthopedic Interventions)
هنا يتجلى دور الأستاذ الدكتور محمد هطيف، حيث يقود فريقاً متخصصاً للتعامل مع التبعات الحركية للصلب المشقوق:
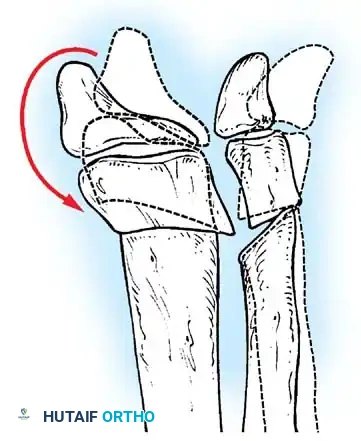
- علاج حنف القدم (Clubfoot): يبدأ غالباً بطريقة بونسيتي (Ponseti Method) للجبس المتسلسل. وإذا كانت التشوهات صلبة، يتدخل الدكتور هطيف جراحياً لتحرير الأنسجة وتطويل الأوتار.
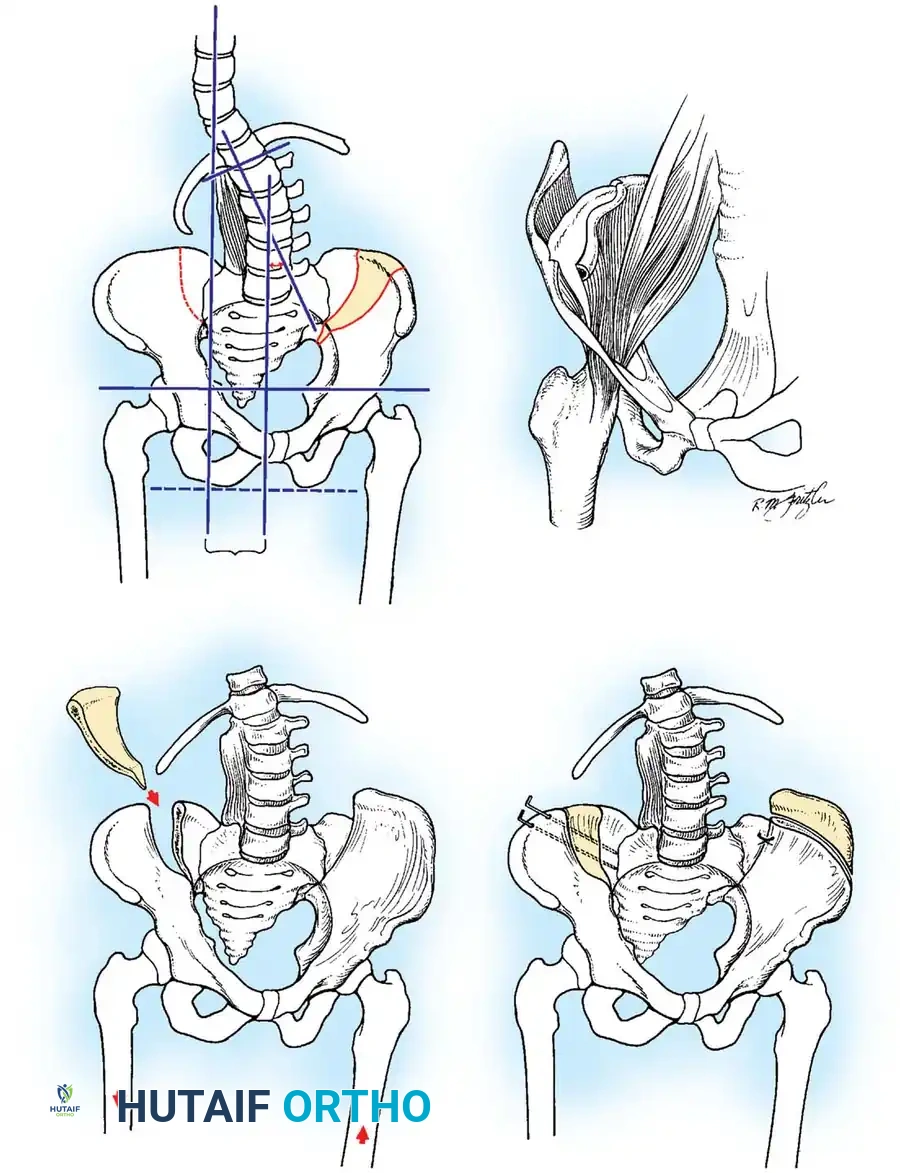
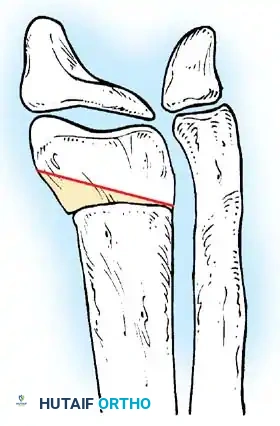
- جراحات الورك الحافظة: في حالات خلع الورك، يتم إجراء عمليات قطع العظم (Osteotomy) لإعادة توجيه الحُق ورأس عظمة الفخذ لضمان استقرار المفصل.
- تصحيح تشوهات الركبة: علاج انثناء الركبة الثابت عبر جراحات إطالة الأوتار.
- جراحة دمج الفقرات (Spinal Fusion): لعلاج الجنف الشديد الذي يعيق الجلوس أو يؤثر على الرئتين، باستخدام أحدث الدعامات والبراغي الطبية لتقويم العمود الفقري.

متلازمة الحبل الشوكي المربوط (Tethered Cord) وتأثيرها العظمي
مع نمو الطفل، قد يلتصق الحبل الشوكي بالأنسجة الندبية الناتجة عن الجراحة الأولى. يؤدي هذا إلى شد الحبل الشوكي، مما يسبب تدهوراً مفاجئاً في قوة العضلات، تغيراً في نمط المشي، وتفاقماً في تشوهات القدم (مثل ظهور حنف القدم فجأة بعد أن كان طبيعياً).
التشخيص المبكر لهذه المتلازمة والتدخل الجراحي لتحرير الحبل الشوكي يُعد أمراً بالغ الأهمية لمنع التلف العصبي الدائم.
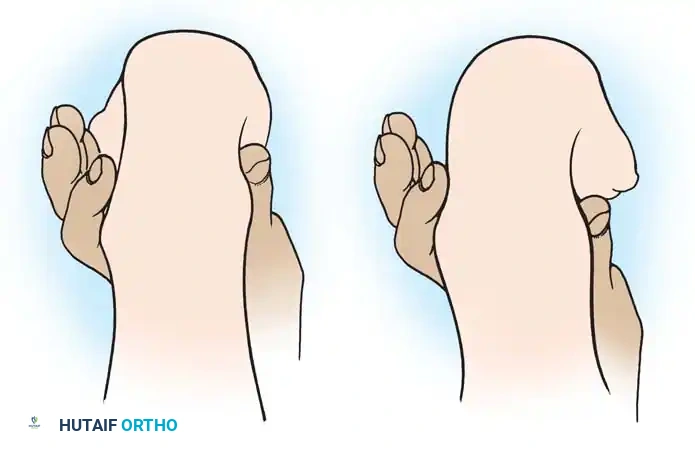
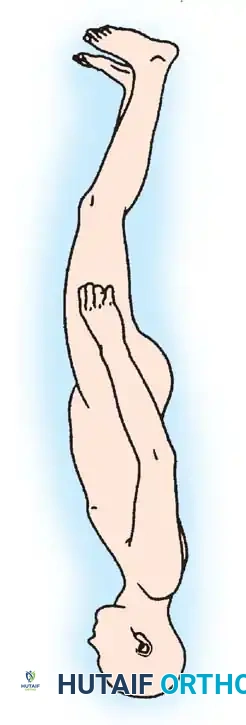
برامج التأهيل الشاملة لما بعد الجراحة
العملية الجراحية هي مجرد البداية. التأهيل هو ما يحدد جودة حياة المريض. يتطلب التأهيل فريقاً متكاملاً يشمل طبيب العظام، أخصائي العلاج الطبيعي، أخصائي الأطراف الصناعية والجبائر، وأطباء المسالك البولية.
الجدول الزمني للتأهيل الحركي والعصبي
| المرحلة العمرية | أهداف التأهيل والتدخلات الطبية | الأجهزة المساعدة والجبائر |
|---|---|---|
| من الولادة إلى سنة | الحفاظ على مرونة المفاصل، علاج حنف القدم، مراقبة تطور الرأس (الاستسقاء). | جبائر القدم الليلية، الجبس المتسلسل (Ponseti). |
| من سنة إلى 3 سنوات | تشجيع الوقوف، تطوير التوازن الجذعي، تقييم استقرار مفصل الورك. | جبائر الكاحل والقدم (AFO)، أجهزة الوقوف (Standers). |
| من 3 إلى 6 سنوات | التدريب على المشي المستقل أو باستخدام مساعدات، بدء برامج القسطرة البولية. | جبائر الركبة والكاحل (KAFO)، العكازات، المشايات. |
| المرحلة المدرسية وما بعدها | الحفاظ على الاستقلالية، علاج الجنف إن وجد، الوقاية من تقرحات الفراش والبدانة. | الكراسي المتحركة المخصصة، دعامات العمود الفقري. |
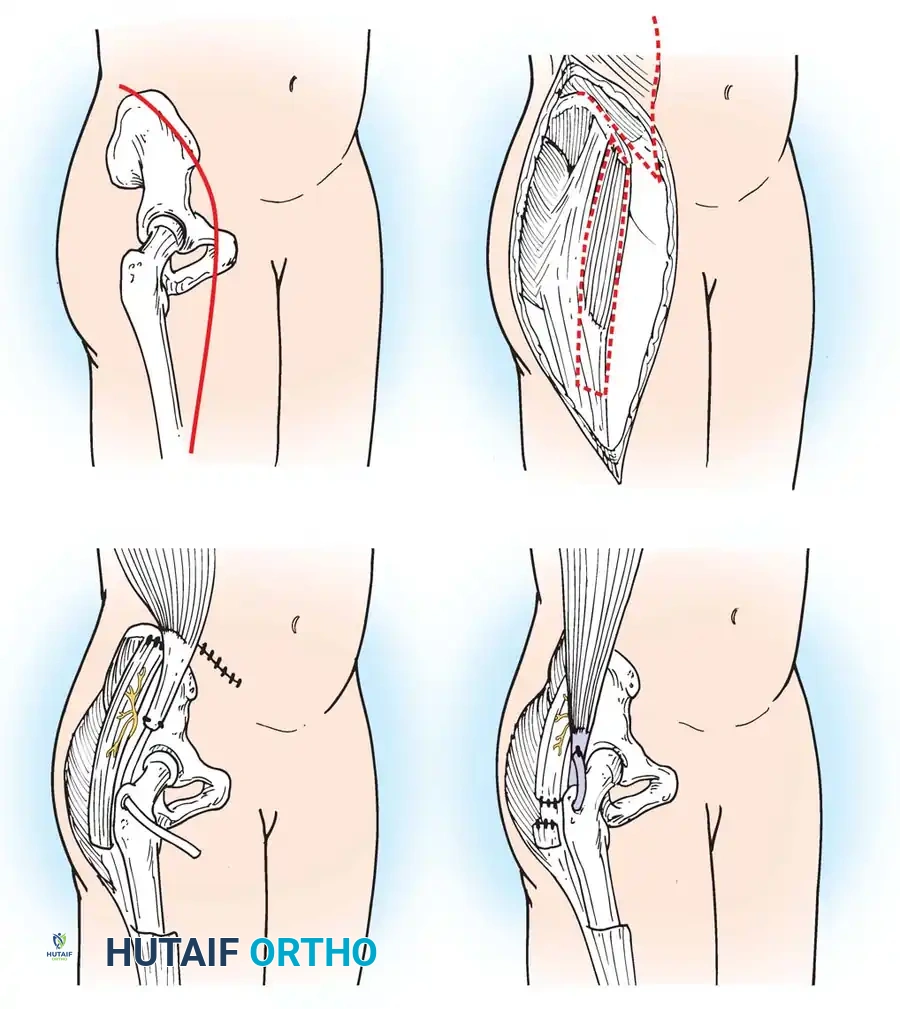
دور الجبائر وتقويم العظام (Orthotics)
تلعب الجبائر دوراً محورياً في حياة مريض القيلة النخاعية السحائية. تحت إشراف الأستاذ الدكتور محمد هطيف، يتم تصميم جبائر مخصصة (Custom-made) تعمل على:
1. منع تطور التشوهات في القدم والكاحل.
2. دعم المفاصل الضعيفة لتسهيل عملية الوقوف والمشي.
3. حماية الجلد من التقرحات الناتجة عن انعدام الإحساس.
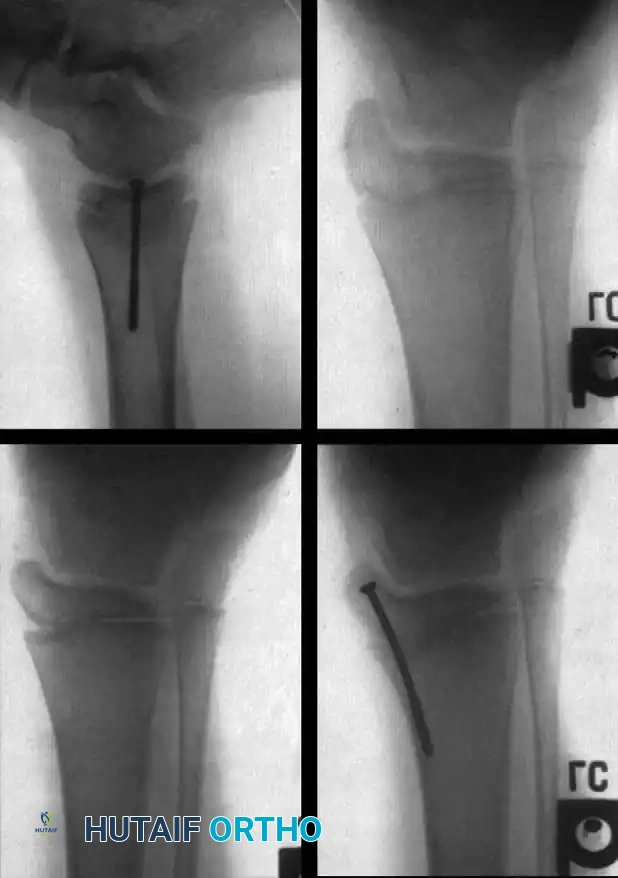
العناية بالبشرة والوقاية من تقرحات الضغط
نظراً لفقدان الإحساس في الأطراف السفلية، يكون مرضى الصلب المشقوق عرضة بشكل خطير لتقرحات الفراش (Pressure Ulcers) والحروق دون أن يشعروا.
* الفحص اليومي: يجب فحص الجلد يومياً بحثاً عن أي احمرار أو تورم، خاصة في مناطق الضغط (الكعبين، الوركين، أسفل الظهر).
* الأحذية المناسبة: يمنع منعاً باتاً المشي حافي القدمين. يجب ارتداء أحذية طبية واسعة ومريحة.
* تجنب مصادر الحرارة: مثل الدفايات أو الماء الساخن جداً أثناء الاستحمام لتجنب الحروق غير المحسوسة.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
حالة الطفل "أحمد" (6 سنوات):
وُلد أحمد بقيلة نخاعية سحائية في المنطقة القطنية، مما أدى إلى شلل نصفي سفلي وتشوه شديد في كلا القدمين (حنف قدم صلب) وخلع في مفصل الورك الأيسر. بعد إغلاق الفتحة العصبية في أيامه الأولى، تم تحويله إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء.
بفضل التخطيط الدقيق والأمانة الطبية العالية، أجرى الدكتور هطيف سلسلة من التدخلات المجدولة: بدأ بإصلاح الورك جراحياً، ثم أجرى عمليات تحرير الأوتار وتعديل العظام للقدمين باستخدام تقنيات الجراحة المجهرية المتقدمة لتقليل تلف الأنسجة. اليوم، وبعد برنامج تأهيل مكثف واستخدام جبائر (KAFO)، يستطيع أحمد المشي باستخدام المشاية والذهاب إلى المدرسة، متجاوزاً كل التوقعات.
الابتكارات الحديثة في علاج القيلة النخاع
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.

