الخلاصة الطبية السريعة: كسور عنق عظمة الفخذ هي إصابات خطيرة تحدث أسفل مفصل الورك مباشرة وتؤثر على التروية الدموية للعظم. يعتمد العلاج على عمر المريض ونوع الكسر، ويشمل التثبيت الداخلي بمسامير للشباب لحفظ المفصل، أو استبدال مفصل الورك لكبار السن لضمان العودة السريعة للحركة وتجنب المضاعفات.
مقدمة شاملة عن كسور عنق عظمة الفخذ
تعتبر كسور عنق عظمة الفخذ واحدة من أكثر الإصابات تحديا وشيوعا في مجال جراحة العظام والكسور. غالبا ما يطلق على هذه الإصابة في الأوساط الطبية اسم الكسر الذي لم يحل، وذلك لأن التعامل معها يتطلب فهما عميقا ودقيقا للميكانيكا الحيوية لمفصل الورك، والتشريح الوعائي الدقيق، بالإضافة إلى العوامل الفسيولوجية الخاصة بكل مريض على حدة.
يتم تحديد الخطة العلاجية لمرضى كسور عنق عظمة الفخذ بناء على عدة عوامل حاسمة، أهمها عمر المريض، ومستوى نشاطه الحركي قبل الإصابة، وجودة العظام لديه، والخصائص التشريحية الدقيقة للكسر نفسه.
بالنسبة للشباب الذين يتعرضون لحوادث ذات طاقة عالية مثل حوادث السيارات، يعتبر كسر عنق الفخذ حالة طوارئ في جراحة العظام تتطلب تدخلا جراحيا عاجلا لإعادة العظام إلى وضعها التشريحي الطبيعي وتثبيتها بشكل مستقر للحفاظ على رأس عظمة الفخذ الأصلي. على النقيض من ذلك، في فئة كبار السن، تحدث هذه الكسور عادة نتيجة سقوط بسيط أو صدمات منخفضة الطاقة بسبب هشاشة العظام، وترتبط بمعدلات عالية من المضاعفات، مما يستدعي غالبا إجراء جراحة استبدال المفصل للسماح للمريض بتحميل الوزن الفوري والعودة السريعة للحركة وتجنب مضاعفات البقاء في السرير.
التشريح الوعائي والميكانيكا الحيوية لمفصل الورك
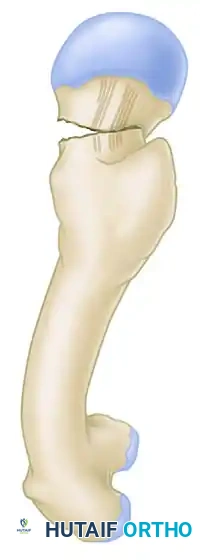
إن الفهم الشامل للتروية الدموية للجزء العلوي من عظمة الفخذ أمر بالغ الأهمية، حيث أن تمزق أو انقطاع هذه الشبكة الدموية الدقيقة يرتبط ارتباطا مباشرا بارتفاع معدلات الإصابة بنخر العظام أو ما يعرف بالنخر اللاوعائي، بالإضافة إلى عدم التئام الكسر بعد الإصابة.
يستمد رأس عظمة الفخذ إمداده الدموي الأساسي من الشريان المنعكس الفخذي الأوسط، وبدرجة أقل من الشريان المنعكس الفخذي الجانبي. ينشأ من الشريان المنعكس الفخذي الأوسط حلقة شريانية خارج المحفظة عند قاعدة عنق الفخذ. ومن هذه الحلقة، تنتقل الشرايين العنقية الصاعدة إلى الأعلى على طول عنق الفخذ داخل طيات الشبكية، لتخترق في النهاية محفظة المفصل وتشكل الحلقة الشريانية داخل المحفظة تحت الغشاء الزليلي. تعتبر المجموعة الشريانية المشاشية الجانبية فرعا نهائيا وحاسما، حيث تغذي الجزء الأكبر من القبة العلوية والجانبية لرأس عظمة الفخذ والتي تتحمل وزن الجسم.
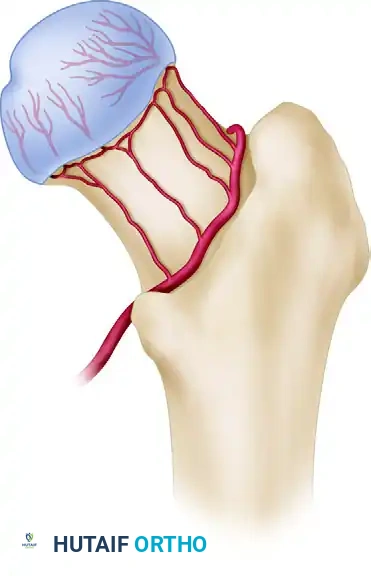
نظرا لأن كسور عنق الفخذ تحدث داخل محفظة المفصل، فإن التجمع الدموي الناتج عن الكسر يبقى محتجزا داخل المحفظة. هذا يؤدي إلى تأثير ضاغط يمكن أن يزيد من إعاقة الإمداد الدموي الضعيف أصلا لرأس العظمة. لذلك، يعتبر الرد السريع للكسر وتخفيف الضغط عن المحفظة من الخطوات الحاسمة في العمليات الجراحية التي تهدف إلى الحفاظ على المفصل الطبيعي واستعادة تدفق الدم.
أنظمة تصنيف كسور عنق الفخذ
يعد تصنيف كسور عنق عظمة الفخذ خطوة أساسية لتوحيد لغة التواصل بين الأطباء، وتوجيه الخوارزميات العلاجية، والتنبؤ بالنتائج السريرية. يتم استخدام عدة أنظمة تعتمد على الموقع التشريحي للكسر، ودرجة الإزاحة، والتوجيه الميكانيكي الحيوي.
التصنيف حسب الموقع التشريحي
يتم وصف الكسور مبدئيا بناء على موقعها الدقيق على طول عنق عظمة الفخذ إلى ثلاثة أنواع رئيسية:
* كسور تحت رأس الفخذ وهي تحدث مباشرة أسفل الغضروف المفصلي لرأس عظمة الفخذ.
* كسور عبر العنق وهي تحدث عبر الجزء الأوسط من عنق عظمة الفخذ.
* كسور قاعدة العنق وهي تحدث عند قاعدة عنق الفخذ عند التقائها بالخط بين المدورين. تتصرف هذه الكسور من الناحية الميكانيكية الحيوية بشكل مشابه لكسور ما بين المدورين وقد تتطلب استراتيجيات تثبيت مختلفة.
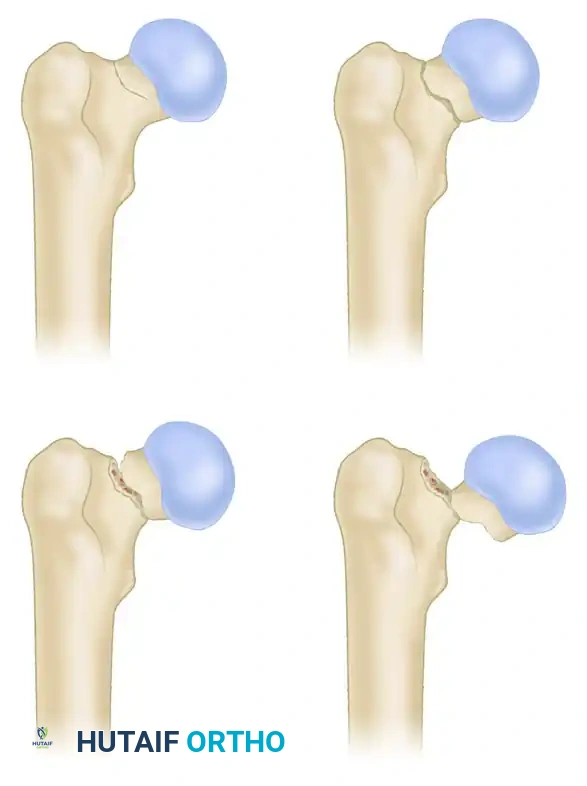
تصنيف غاردن لدرجة الإزاحة
يعتبر تصنيف غاردن النظام الأكثر استخداما على نطاق واسع لكسور تحت رأس الفخذ وعبر العنق. يعتمد هذا التصنيف على درجة الإزاحة الملاحظة في صور الأشعة السينية الأمامية الخلفية، ويستنتج من خلاله مدى سلامة الأوعية الدموية الخلفية.
- المرحلة الأولى كسر غير مكتمل أو كسر متداخل أروح. تميل الخطوط التربيقية لرأس الفخذ إلى الخارج.
- المرحلة الثانية كسر مكتمل ولكنه غير مزاح. تنقطع الخطوط التربيقية ولكنها لا تنحرف عن مسارها.
- المرحلة الثالثة كسر مكتمل ومزاح جزئيا. يميل رأس الفخذ إلى الداخل، مما يتسبب في عدم محاذاة الخطوط التربيقية مع التجويف الحقي للحوض.
- المرحلة الرابعة كسر مكتمل ومزاح بالكامل. ينفصل رأس الفخذ تماما عن العنق وقد يعيد تنظيم نفسه داخل التجويف الحقي، مما يجعل الخطوط التربيقية تبدو بشكل متناقض موازية لتربيكات الحوض.
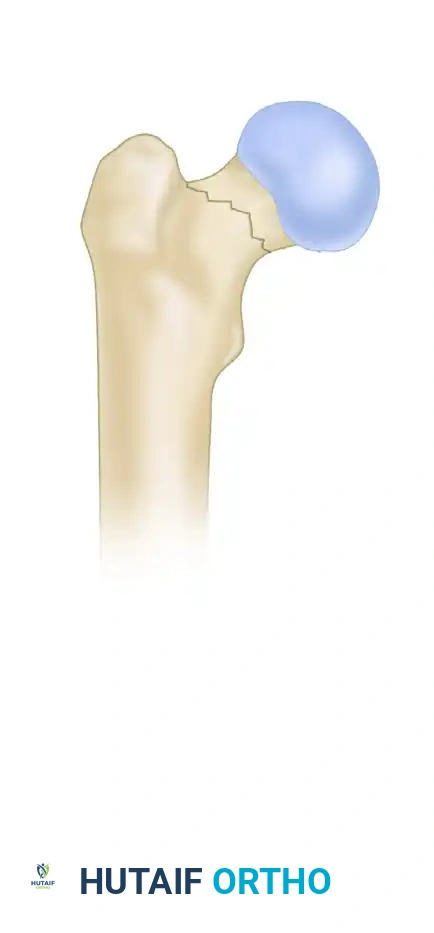
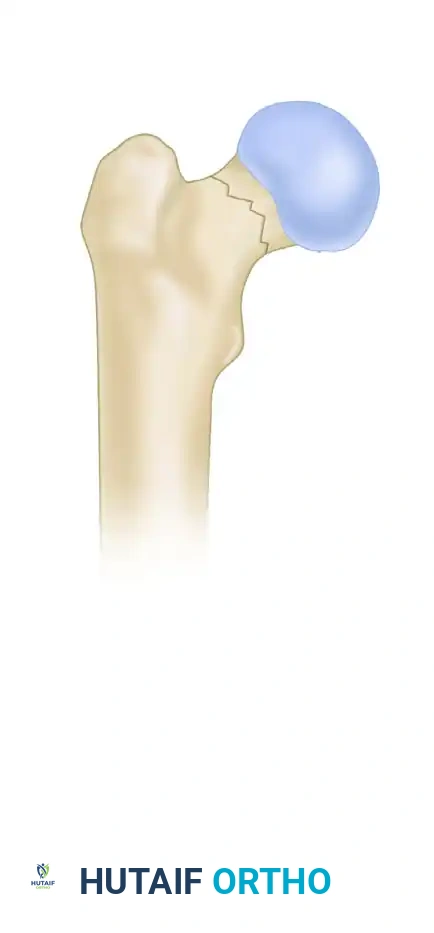
تصنيف باولز للاستقرار الميكانيكي
يقيم تصنيف باولز الاستقرار الميكانيكي الحيوي للكسر بناء على زاوية خط الكسر بالنسبة للمستوى الأفقي. كلما زادت الزاوية، زادت قوى القص عبر موقع الكسر، مما يرفع من خطر فشل التثبيت وعدم الالتئام.
-
النوع الأول خط الكسر يميل بزاوية أقل من 30 درجة عن المستوى الأفقي. تسود هنا قوى الضغط، مما يجعل هذا النمط مستقرا للغاية.
-
النوع الثاني خط الكسر يميل بزاوية تتراوح بين 30 و 50 درجة. يوجد هنا مزيج من قوى القص والضغط.
-
النوع الثالث خط الكسر يميل بزاوية أكبر من 50 درجة. تهيمن قوى القص في هذه الحالة، مما يؤدي إلى كسر غير مستقر للغاية يتطلب غالبا هياكل تثبيت أكثر قوة، مثل المسمار المنزلق للورك أو الشريحة الفخذية القريبة المغلقة، بدلا من المسامير المجوفة القياسية.
التشخيص السريري والتصوير الطبي
يعتمد تشخيص كسر عنق عظمة الفخذ على أخذ تاريخ مرضي دقيق من المريض، وإجراء فحص بدني شامل، واستخدام التصوير الشعاعي المناسب لتأكيد الإصابة وتحديد نوعها بدقة.
العلامات السريرية والأعراض
يحضر معظم المرضى إلى قسم الطوارئ بعد تعرضهم لحدث مؤلم. في كبار السن، يكون هذا عادة عبارة عن سقوط منخفض الطاقة من وضعية الوقوف بسبب اختلال التوازن أو التعثر. أما في المرضى الأصغر سنا، فإن الصدمات عالية الطاقة مثل حوادث السيارات أو السقوط من ارتفاعات عالية هي الآلية المعتادة، ويجب تقييم هؤلاء المرضى وفقا لبروتوكولات دعم الحياة المتقدم في الصدمات للتأكد من عدم وجود إصابات أخرى مهددة للحياة.
يكشف الفحص البدني بشكل كلاسيكي عن طرف سفلي يبدو أقصر من الطبيعي وملتفا نحو الخارج. يحدث هذا التشوه لأن عضلة الحرقفية القطنية تسحب المدور الأصغر للأمام وللأعلى، بينما تقوم عضلات الألوية المتوسطة والصغرى بتبعيد الجزء القريب من الكسر.
يجب الانتباه إلى أن المرضى الذين يعانون من كسور إجهادية أو كسور غير مزاحة من الدرجة الأولى أو الثانية حسب تصنيف غاردن قد لا تظهر عليهم هذه التشوهات الكلاسيكية، بل قد يكونون قادرين على تحمل الوزن والمشي مع وجود ألم. يجب أن يظل مستوى الشك الطبي مرتفعا للغاية، حيث أن تفويت تشخيص كسر غير مزاح يمكن أن يؤدي إلى إزاحته بشكل كارثي لاحقا، مما يغير بشكل جذري الخيارات الجراحية والتشخيص المستقبلي لحالة المريض.
التقييم الإشعاعي
يشمل التصوير القياسي لكسور عنق الفخذ ما يلي:
1. صورة أشعة سينية أمامية خلفية للحوض تسمح بمقارنة الورك المصاب بالورك الطبيعي في الجهة المقابلة.
2. صورة أشعة سينية جانبية عبر الطاولة ضرورية لتقييم الإزاحة الأمامية أو الخلفية وتفتت العظام.
3. صورة أشعة مع الشد والدوران الداخلي غالبا ما تكون مفيدة للتغلب على تشوه الدوران الخارجي وتحديد نمط الكسر والطول الحقيقي لعنق الفخذ بشكل أفضل.
إذا كانت صور الأشعة السينية سلبية ولكن لا يزال هناك شك سريري قوي بوجود كسر خفي، فإن التصوير بالرنين المغناطيسي يعتبر المعيار الذهبي. فهو حساس ومحدد للغاية للكشف عن وذمة العظام وخطوط الكسور الخفية. في حين أن التصوير المقطعي المحوسب لا يطلب بشكل روتيني لكسور عنق الفخذ المعزولة، إلا أنه ذو قيمة عالية لتقييم مدى تفتت العظام، خاصة في أنماط كسور قاعدة العنق، أو عند تقييم مريض مصاب بصدمات متعددة.
مبادئ العلاج ورد الكسر
يعتبر الرد التشريحي المرضي والسليم أمرا بالغ الأهمية في تقليل المضاعفات المرتبطة بعلاج كسور عنق الفخذ. إن الرد السيئ، وخاصة سوء المحاذاة للداخل، يزيد بشكل كبير من خطر فشل التثبيت، وعدم الالتئام، ونخر العظام.
تقنيات الرد المغلق
يجب محاولة الرد المغلق في كل مريض يخطط لإجراء تثبيت داخلي له. يتم إجراء تقنية ويتمان الكلاسيكية على طاولة الكسور من خلال تطبيق شد طولي على الطرف، ثم تبعيد وتمديد الورك لفك شظايا الكسر، وأخيرا تدوير الطرف للداخل لقفل الكسر في مكانه الصحيح.
يجب أن تكون محاولات الرد لطيفة ومحكومة. يمكن أن تتسبب التلاعبات القوية أو المتكررة في حدوث المزيد من التلف للأوعية الدموية المتبقية، مما يحكم على رأس الفخذ بالنخر اللاوعائي. إذا فشل الرد المغلق، يجب على الجراح الانتقال فورا إلى الرد المفتوح جراحيا.
تقييم جودة الرد أثناء الجراحة
يتم استخدام التصوير التألقي الفلوروسكوبي أثناء الجراحة لتقييم الرد بشكل دقيق قبل وضع أي غرسات أو مسامير.
مؤشر غاردن للمحاذاة
يقيم هذا المؤشر محاذاة التربيقات الضاغطة لرأس الفخذ بالنسبة للقشرة الداخلية لعمود الفخذ.
* المحاذاة المثالية في المنظر الأمامي الخلفي، يجب أن تقيس الزاوية 160 درجة بالضبط.
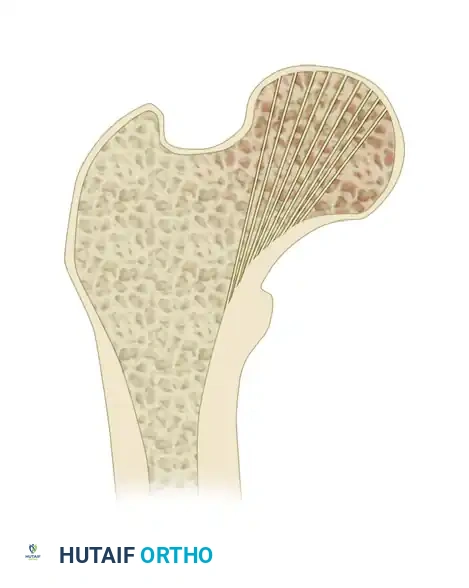
* سوء المحاذاة للخارج زاوية أكبر من 180 درجة تشير إلى ميل مفرط للخارج، مما قد يؤدي إلى اختراق المسامير للمفصل من الأعلى مع استقرار الكسر.
* سوء المحاذاة للداخل زاوية أقل من 160 درجة تشير إلى ميل للداخل. هذا هو أخطر أنواع سوء الرد، حيث يحول قوى الضغط إلى قوى قص، مما يضمن تقريبا فشل عملية التثبيت.
في الصورة الجانبية، يجب أن تكون الزاوية حوالي 180 درجة. انحراف أكثر من 20 درجة يشير إلى انقلاب أمامي أو خلفي مفرط وهو أمر غير مقبول طبيا.
محاذاة التربيقات ومنحنيات لويل
بالإضافة إلى مؤشر غاردن، يجب التدقيق في نمط محاذاة التربيقات العظمية. يجب أن تتدفق التربيقات الضاغطة الداخلية بسلاسة من رأس الفخذ إلى القشرة الداخلية.
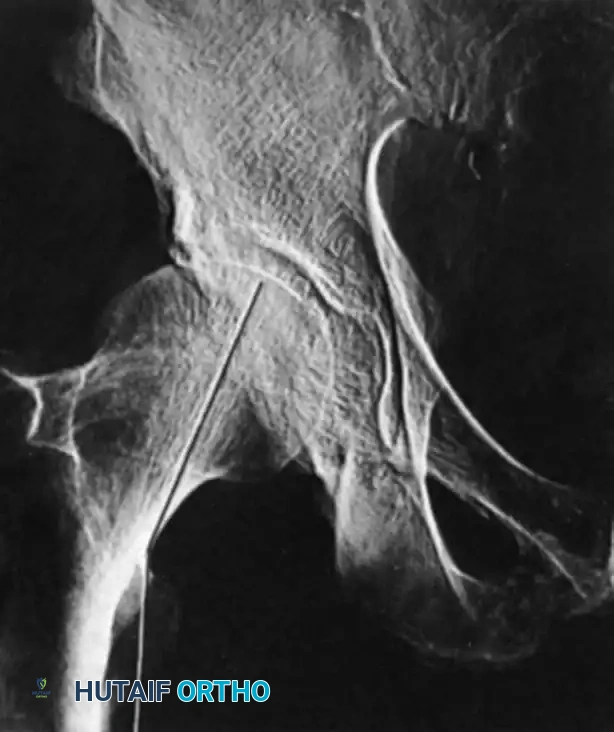
وصف الخبراء المظهر الإشعاعي لعنق الفخذ المردود تشريحيا بأنه يشكل منحنيات ضحلة على شكل حرف إس أو إس معكوس على طول القشور العلوية والسفلية. هذه المنحنيات هي مؤشرات حساسة للغاية للمحاذاة الدورانية وقد تكون أكثر فائدة عمليا أثناء الجراحة من قياس زوايا محددة.
استراتيجيات العلاج الجراحي
يعتبر التدخل الجراحي هو المعيار الذهبي للرعاية لجميع حالات كسور عنق الفخذ تقريبا. يقتصر العلاج غير الجراحي بشكل صارم على المرضى غير القادرين على المشي أصلا، أو المرضى الضعفاء جدا المعرضين لخطر الوفاة المحيطة بالجراحة بشكل كبير، أو في حالات الكسور الإجهادية المستقرة من جانب الضغط.
اختيار الغرسة واتخاذ القرار الجراحي
يتم تحديد اختيار الغرسة الجراحية في المقام الأول من خلال العمر الفسيولوجي للمريض، وجودة العظام، ونمط الكسر.
| معيار المقارنة | التثبيت الداخلي للمفصل | استبدال مفصل الورك |
|---|---|---|
| الفئة العمرية | الشباب والمرضى أقل من 65 عاما | كبار السن والمرضى فوق 65 عاما |
| نوع الكسر | الكسور غير المزاحة أو الكسور المزاحة لدى الشباب | الكسور المزاحة بشدة أو المتفتتة |
| الهدف الجراحي | الحفاظ على المفصل الطبيعي والتئام العظم | إزالة الألم واستعادة الحركة الفورية |
| تحميل الوزن | جزئي أو ممنوع لفترة من 6 إلى 12 أسبوع | فوري وكامل بعد العملية مباشرة |
| المضاعفات المحتملة | نخر العظام، عدم الالتئام | خلع المفصل الصناعي، العدوى |
التثبيت الداخلي للحفاظ على المفصل
يتم علاج المرضى الأصغر سنا الذين يعانون من كسور مزاحة أو غير مزاحة، والمرضى الأكبر سنا الذين يعانون من كسور غير مزاحة بدقة، باستخدام التثبيت الداخلي. الهدف هو توفير استقرار مطلق للسماح بإعادة التروية الدموية والالتئام العظمي.
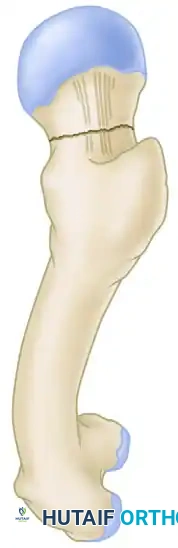
التثبيت بالمسامير المجوفة
يتضمن الهيكل القياسي ثلاثة مسامير مجوفة ملولبة جزئيا بقطر 6.5 مم أو 7.0 مم توضع في تكوين مثلث مقلوب.
* يتم وضع المسمار السفلي أولا، بحيث يستقر مباشرة على العظم الكثيف لمقاومة الانهيار للداخل.
* يتم وضع المسمارين الأمامي والخلفي في الأعلى لمقاومة قوى الدوران.
المسمار المنزلق للورك
بالنسبة لكسور قاعدة العنق أو أنماط القص العمودي، يوفر المسمار المنزلق للورك مع مسمار مانع للدوران استقرارا ميكانيكيا حيويا فائقا ضد قوى القص مقارنة بالمسامير المجوفة المتعددة.
توضح الرسوم البيانية التالية تسلسل وضع السلك الدليلي، والقياس، والإدخال النهائي للمسامير لتحقيق تثبيت عظمي مستقر:
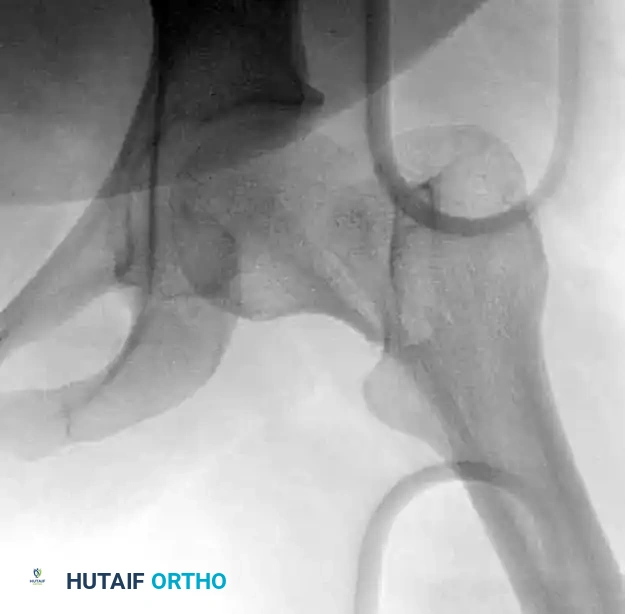
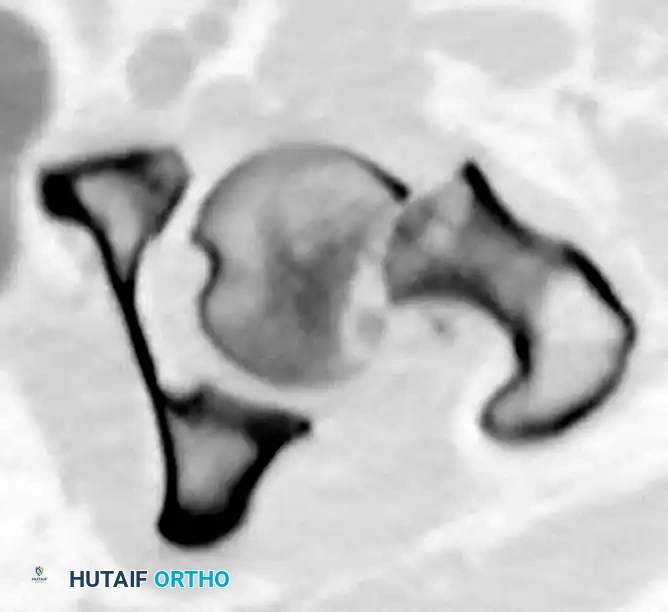
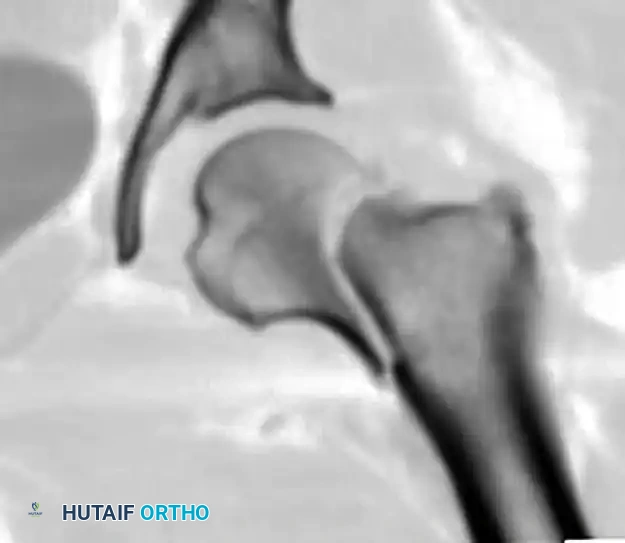
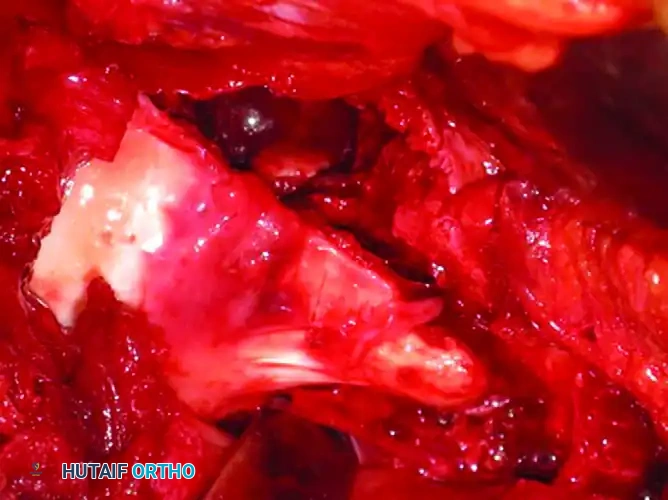
استبدال المفصل الجراحي
يتم علاج المرضى الأكبر سنا الذين يعانون من كسور مزاحة بشكل أفضل عن طريق جراحة استبدال المفصل. يحمل التثبيت الداخلي في هذه الفئة العمرية معدل فشل مرتفع بشكل غير مقبول يصل إلى 30 إلى 40 بالمائة بسبب ضعف مخزون العظام وضعف القدرة على الالتئام.
- الاستبدال النصفي للمفصل يعتبر الخيار التقليدي لكبار السن ذوي المتطلبات الحركية المنخفضة. يستبدل رأس الفخذ مع الاحتفاظ بالتجويف الحقي الطبيعي للحوض. تظهر السيقان الأسمنتية عموما كسورا أقل حول الطرف الصناعي وألما أقل في الفخذ في العظام المصابة بالهشاشة.
- الاستبدال الكلي لمفصل الورك تشير الأدلة الحديثة عالية المستوى إلى أن المرضى النشطين والمستقلين يتمتعون بنتائج وظيفية فائقة، وألم أقل، ومعدلات إعادة جراحة أقل مع الاستبدال الكلي مقارنة بالاستبدال النصفي.
المقاربات الجراحية لاستبدال المفصل
في حين أن المقاربة الخلفية تقليدية وتوفر رؤية ممتازة، إلا أنها تحمل خطرا أعلى لخلع المفصل بعد الجراحة في حالات الكسور. وبالتالي، اكتسبت المقاربات الأمامية أو الجانبية الأمامية شعبية كبيرة، حيث تستغل المستويات بين الأعصاب وتقلل نظريا من معدلات الخلع من خلال الحفاظ على الأربطة الكبسولية الخلفية.
بروتوكولات التعافي والمضاعفات المحتملة
يعتبر الالتزام ببروتوكولات ما بعد الجراحة أمرا حاسما لضمان نجاح العلاج وعودة المريض إلى حياته الطبيعية بأمان.
برامج التأهيل والعلاج الطبيعي
- بعد التثبيت الداخلي يقتصر المرضى عادة على لمس أصابع القدم أو تحمل الوزن الجزئي لمدة 6 إلى 12 أسبوعا لمنع اختراق المسامير للعظام وانهيار الكسر للداخل، خاصة في أنماط الكسور غير المستقرة.
- بعد استبدال المفصل يسمح للمرضى بتحميل الوزن الفوري حسب تحملهم. يعتبر التحريك المبكر أمرا بالغ الأهمية لمنع تجلط الأوردة العميقة، والانسداد الرئوي، والالتهاب الرئوي، وقرح الفراش.
المضاعفات الطبية المحتملة
- النخر اللاوعائي يحدث في 10 إلى 30 بالمائة من الكسور المزاحة المثبتة داخليا. قد يظهر بعد أشهر إلى سنوات من الجراحة مع ألم في الفخذ وانهيار جزئي للعظم. يتطلب العلاج عادة التحويل إلى استبدال كلي لمفصل الورك.
- عدم التئام الكسر يحدث في نسبة تصل إلى 15 بالمائة من الحالات. تشمل عوامل الخطر سوء الرد للداخل، والتثبيت غير الكافي، والتدخين.
- **
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
