الدليل الشامل لمتلازمة الحيز وتقفع فولكمان في اليد والذراع
الخلاصة الطبية
متلازمة الحيز الحادة هي حالة طبية طارئة تحدث نتيجة ارتفاع الضغط داخل العضلات، مما يمنع تدفق الدم. إذا لم تُعالج فوراً بجراحة بضع اللفافة، تتطور إلى تقفع فولكمان، وهو تليف دائم وعجز في حركة اليد. التشخيص المبكر هو مفتاح إنقاذ الطرف.
الخلاصة الطبية السريعة: تُعد متلازمة الحيز الحادة (Acute Compartment Syndrome) حالة طبية جراحية طارئة للغاية، تحدث نتيجة ارتفاع الضغط الكارثي داخل العضلات، مما يؤدي إلى انسداد الأوعية الدموية ومنع تدفق الدم والأكسجين. إذا لم تُعالج هذه الحالة فوراً خلال الساعات الأولى عبر جراحة "بضع اللفافة"، فإنها تتطور حتماً إلى ما يُعرف بـ "تقفع فولكمان" (Volkmann's Contracture)، وهو تليف عضلي دائم وتلف عصبي يؤدي إلى إعاقة حركية وتشوه شديد في اليد والذراع. التشخيص المبكر والتدخل الجراحي الفوري هما المفتاح الوحيد لإنقاذ الطرف من البتر أو العجز الدائم.
مقدمة شاملة: ما هي متلازمة الحيز وتقفع فولكمان؟
تعتبر متلازمة الحيز الحادة في الطرف العلوي (الذراع والساعد) واحدة من أشد الحالات الطبية الطارئة وأكثرها تعقيداً في مجال جراحة العظام والكسور. تحدث هذه الحالة الدراماتيكية عندما يرتفع الضغط بشكل خطير ومفاجئ داخل حيز تشريحي مغلق يحتوي على العضلات، الأعصاب، والأوعية الدموية. هذا الضغط المرتفع يعمل كـ "عاصرة" داخلية، حيث يمنع تدفق الدم الشرياني الغني بالأكسجين إلى الأنسجة، ويمنع العودة الوريدية، مما يؤدي إلى اختناق العضلات والأعصاب بسرعة مذهلة.
إذا لم يتم التعرف على هذه الحالة وعلاجها في الوقت المناسب (عادة خلال 4 إلى 6 ساعات من بدء الأعراض)، فإن الخلايا العضلية تبدأ في الموت المبرمج (التنخر)، وتتضرر الأعصاب الطرفية بشكل لا يمكن إصلاحه. النتيجة النهائية والمأساوية لهذه الكارثة الطبية تُعرف باسم تقفع فولكمان الإقفاري (Ischemic Volkmann's Contracture).
في حالة تقفع فولكمان، يقوم الجسم باستبدال العضلات الميتة بنسيج ندبي ليفي صلب وغير مرن. هذا النسيج ينكمش ويقصر بمرور الوقت، مما يؤدي إلى سحب الأوتار والأصابع في وضعية انثناء قسرية (تشوه المخلب)، وتفقد اليد وظيفتها الحركية والحسية وتصبح مجرد عائق جسدي. يهدف هذا الدليل الطبي الشامل والموسع إلى تزويد المرضى، عائلاتهم، والمجتمع الطبي بفهم عميق ودقيق لهذه الحالة، بدءاً من فك شفرة الأعراض التحذيرية الأولى، وصولاً إلى أحدث خيارات إعادة التأهيل الجراحي المعقدة التي يقدمها خبراء جراحة العظام.
التشريح الدقيق للذراع واليد: كيف تحدث الكارثة؟
لفهم الآلية الميكانيكية لمتلازمة الحيز، يجب علينا أولاً الغوص في كيفية تنظيم العضلات في أجسامنا، وتحديداً في الساعد. في الذراع والساعد، تُجمع العضلات والأعصاب والأوعية الدموية معاً في مجموعات محكمة تُسمى "الأحياز" (Compartments). كل حيز من هذه الأحياز مغلف بطبقة قوية جداً، ليفية، وغير مرنة إطلاقاً من النسيج الضام تُسمى "اللفافة" (Fascia).
يمكن تشبيه اللفافة بغلاف بلاستيكي صلب أو أنبوب معدني يحيط بمجموعة من الكابلات والأنابيب الحساسة. ولأن هذا الغلاف التشريحي لا يتمدد ولا يستجيب للضغط الداخلي، فإن أي زيادة في الحجم داخل هذا الحيز (سواء بسبب تورم الأنسجة أو نزيف دموي) سيؤدي فوراً إلى ارتفاع الضغط الداخلي بشكل يهدد الحياة الخلوية.
في الساعد، يوجد ثلاثة أحياز رئيسية:
* الحيز الأمامي (Volar Compartment): وهو الأهم والأكبر، ويحتوي على العضلات القابضة المسؤولة عن ثني الأصابع والرسغ، بالإضافة إلى العصب الناصف (Median Nerve) والعصب الزندي (Ulnar Nerve). هذا الحيز (وتحديداً الجزء العميق منه) هو الأكثر عرضة للإصابة الشديدة بمتلازمة الحيز، وهو المسؤول المباشر عن التشوه الكلاسيكي الذي نراه في تقفع فولكمان.
* الحيز الخلفي (Dorsal Compartment): ويحتوي على العضلات الباسطة المسؤولة عن فرد الأصابع ورفع الرسغ للأعلى.
* الحيز الجانبي (Mobile Wad): ويحتوي على مجموعة من العضلات التي تساعد في حركة المرفق والرسغ والتواء الساعد.
عندما يرتفع الضغط في الحيز الأمامي، يتم سحق الأوعية الدموية الدقيقة (الشعيرات الدموية) أولاً، ثم الأوردة، وأخيراً الشرايين الكبيرة، مما يوقف التروية الدموية تماماً ويبدأ العد التنازلي لموت الطرف.
الأسباب الرئيسية وعوامل الخطر: لماذا ترتفع الضغوط؟
لا تحدث متلازمة الحيز من تلقاء نفسها، بل هي دائماً نتيجة لحدث صادم أو إصابة أدت إلى نزيف أو تورم شديد داخل اللفافة المغلقة. تتنوع الأسباب، ولكن الآلية المسببة للمرض تظل واحدة. تشمل الأسباب الأكثر شيوعاً ما يلي:
- الكسور العظمية (السبب الأول): تُعد الكسور، وخاصة كسور الساعد المزدوجة وكسور فوق اللقمة في عظمة العضد (Supracondylar fractures) عند الأطفال، السبب الأكثر شيوعاً. النزيف من العظم المكسور يتجمع داخل الحيز العضلي.
- الإصابات الهرسية (Crush Injuries): سقوط جسم ثقيل على الذراع أو التعرض لحادث سير يؤدي إلى تهتك العضلات وتورمها بشكل هائل.
- الجبائر والضمادات الشديدة الإحكام: وضع جبس طبي (Cast) أو ضمادة ضاغطة بشكل محكم جداً قبل أن يأخذ التورم الطبيعي للإصابة مجراه، مما يخلق "حيزاً خارجياً" يضغط على الحيز الداخلي.
- الحروق العميقة: الحروق من الدرجة الثالثة تؤدي إلى تصلب الجلد وتحوله إلى نسيج يشبه الجلد الميت (Eschar)، والذي يعمل كحزام خانق يمنع تمدد الأنسجة المتورمة.
- إصابات الأوعية الدموية والنزيف: تمزق شريان رئيسي داخل الذراع، أو حتى النزيف التلقائي لدى المرضى الذين يعانون من اضطرابات تخثر الدم (مثل الهيموفيليا) أو الذين يتناولون أدوية مسيلة للدم.
- إعادة التروية بعد الإقفار (Reperfusion Injury): عندما ينقطع الدم عن الطرف لفترة ثم يعود فجأة (بعد جراحة إصلاح شريان مثلاً)، يحدث تورم خلوي هائل ومفاجئ.
الأعراض السريرية وعلامات الخطر (قاعدة الـ 5P's)
التشخيص السريري يعتمد بشكل أساسي على يقظة الطبيب ومعرفته الدقيقة بالأعراض. في جراحة العظام، نعتمد على ما يُعرف بقاعدة الـ (5P's) باللغة الإنجليزية لتحديد متلازمة الحيز، وهي كالتالي:
| العرض السريري (باللغة الإنجليزية) | الترجمة والتفسير الطبي الدقيق | دلالة الخطورة |
|---|---|---|
| Pain (الألم) | ألم شديد جداً وغير متناسب مع حجم الإصابة الأصلية. لا يستجيب للمسكنات القوية (حتى المورفين). يزداد الألم بشكل جنوني عند التمدد السلبي للأصابع (Passive Stretch). | أول وأهم علامة مبكرة. يجب أخذها بجدية قصوى، خاصة عند الأطفال الذين يبكون باستمرار بعد تجبير الكسر. |
| Paresthesia (الخدر والتنميل) | شعور بالوخز، التنميل، أو فقدان الإحساس في أطراف الأصابع نتيجة انضغاط الأعصاب (خاصة العصب الناصف والزندي). | علامة مبكرة إلى متوسطة تدل على بدء اختناق العصب الحسي. |
| Pallor (الشحوب) | تحول لون الجلد في اليد والأصابع إلى اللون الباهت أو الأبيض، مع برودة في الملمس نتيجة نقص التروية الدموية الشريانية. | علامة متأخرة تشير إلى انقطاع خطير في وصول الدم. |
| Paralysis (الشلل) | عدم القدرة على تحريك الأصابع أو اليد، وضعف شديد في العضلات. | علامة متأخرة جداً، تدل على أن العضلات والأعصاب قد بدأت في التلف الفعلي. |
| Pulselessness (غياب النبض) | اختفاء النبض الشرياني في الرسغ (النبض الكعبري). | العلامة الأخيرة والأسوأ. غياب النبض يعني أن الضغط تجاوز ضغط الشريان الانقباضي. انتظار هذه العلامة للتشخيص يُعد خطأً طبياً فادحاً. |
التشخيص الطبي الدقيق: كيف ينقذ الخبراء الطرف المصاب؟
في عالم جراحة العظام، الوقت هو العضلات (Time is Muscle). التشخيص يعتمد في المقام الأول على الفحص السريري الدقيق والخبرة الطويلة للجراح. هنا يبرز دور الكفاءات الطبية العليا.
دور الأستاذ الدكتور محمد هطيف: المرجعية الأولى في جراحة العظام في اليمن
عندما نتحدث عن الحالات المعقدة والطارئة مثل متلازمة الحيز وجراحات الترميم لتقفع فولكمان، يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة عظام ومفاصل في صنعاء واليمن بلا منازع.
بصفته أستاذاً في جامعة صنعاء وبخبرة تمتد لأكثر من 20 عاماً في غرف العمليات، يمتلك الدكتور هطيف القدرة الفائقة على التشخيص السريري المبكر الذي ينقذ الأطراف من البتر أو الإعاقة الدائمة.
يتميز الدكتور محمد هطيف بالآتي:
* الأمانة الطبية الصارمة: التقييم الدقيق والشفاف لحالة المريض، وعدم اللجوء للتدخل الجراحي إلا إذا كان هو الخيار العلمي الوحيد والضروري لإنقاذ الطرف.
* التقنيات الحديثة: استخدام أحدث ما توصل إليه العلم، بما في ذلك الجراحات الميكروسكوبية الدقيقة (Microsurgery) لترميم الأعصاب والأوعية الدموية المتضررة في حالات فولكمان، وتقنيات المناظير بدقة 4K، وجراحات استبدال المفاصل (Arthroplasty) المعقدة.
* الخبرة الأكاديمية والعملية: كونه أستاذاً جامعياً، فهو مطلع على أحدث البروتوكولات العالمية (Evidence-Based Medicine) ويقوم بتطبيقها بحذافيرها في اليمن.
القياس الآلي للضغط: في الحالات التي يكون فيها المريض غائباً عن الوعي أو لا يستطيع التعبير عن الألم (مثل الأطفال الصغار أو مصابي حوادث السير الشاملة)، يقوم الدكتور هطيف باستخدام إبرة خاصة متصلة بجهاز قياس ضغط لقياس الضغط داخل الحيز العضلي (Intracompartmental Pressure). إذا كان الضغط يتجاوز 30 ملم زئبقي، فإن التدخل الجراحي الفوري يصبح إلزامياً.
متلازمة الحيز مقابل تقفع فولكمان: ما الفرق الجوهري؟
كثيراً ما يخلط المرضى بين المصطلحين، لذا نوضح الفروقات الجوهرية في الجدول التالي:
| وجه المقارنة | متلازمة الحيز الحادة (Acute Compartment Syndrome) | تقفع فولكمان (Volkmann's Ischemic Contracture) |
|---|---|---|
| طبيعة الحالة | حالة طارئة وحادة (تحدث خلال ساعات من الإصابة). | حالة مزمنة ومضاعفة نهائية (تظهر بعد أسابيع أو أشهر من متلازمة الحيز غير المعالجة). |
| حالة العضلات | العضلات حية ولكنها تختنق وتعاني من نقص الأكسجين. | العضلات ميتة تماماً وتحولت إلى نسيج ليفي (ندبات صلبة). |
| الأعراض الأبرز | ألم شديد جداً، تورم قاسي للساعد، ألم عند التمدد. | تشوه شكلي (مخلب اليد)، قصر الأوتار، غياب الألم الحاد، فقدان الوظيفة. |
| الهدف من العلاج | إنقاذ العضلات والأعصاب من الموت وإعادة التروية الدموية. | محاولة استعادة جزء من وظيفة اليد عبر جراحات ترميمية معقدة ونقل للأوتار. |
| نوع التدخل الجراحي | جراحة إسعافية بسيطة نسبياً (بضع اللفافة - Fasciotomy). | جراحات ترميمية ميكروسكوبية معقدة ومتعددة المراحل. |
الخيارات العلاجية: من التدخل الطارئ إلى الجراحة الترميمية
تختلف استراتيجية العلاج جذرياً بناءً على توقيت تشخيص الحالة. يقسم الأستاذ الدكتور محمد هطيف خطط العلاج إلى مسارين رئيسيين:
أولاً: العلاج الطارئ لمتلازمة الحيز الحادة (خلال الساعات الأولى)
إذا تم التشخيص في الساعات الأولى، فإن العلاج المحافظ (مثل رفع اليد أو إعطاء الأدوية) لا قيمة له بل ويضيع وقتاً ثميناً. الإجراءات الفورية تشمل:
1. إزالة أي ضغط خارجي فوراً: قص الجبس بالكامل (بما في ذلك الحشوة القطنية) أو إزالة أي ضمادات ضاغطة. غالباً ما يقلل هذا الإجراء الضغط بنسبة كبيرة.
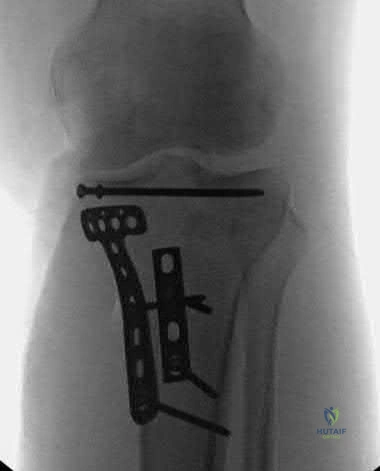
2. جراحة بضع اللفافة (Fasciotomy): هذا هو العلاج الذهبي والوحيد. يقوم الجراح بعمل شقوق طولية واسعة في الجلد واللفافة على طول الساعد لتحرير الضغط الخانق.
* ملاحظة هامة: في هذه الجراحة، لا يتم خياطة الجرح وإغلاقه فوراً. يُترك الجرح مفتوحاً للسماح للعضلات بالتمدد والتعافي. يتم تغطية الجرح بضمادات خاصة (مثل جهاز الضغط السلبي VAC) لمنع التلوث.
* بعد مرور عدة أيام وزوال التورم بالكامل، يعود المريض لغرفة العمليات لإغلاق الجرح، أو قد يحتاج إلى رقعة جلدية (Skin Graft) إذا كانت الفجوة واسعة.
ثانياً: العلاج الجراحي الترميمي لتقفع فولكمان (المراحل المتقدمة)
إذا وصل المريض متأخراً (بعد أيام أو أسابيع) وحدث التليف العضلي بالفعل، فإن جراحة بضع اللفافة لم تعد مفيدة. هنا ندخل في مجال جراحات الترميم المعقدة التي يبرع فيها الأستاذ الدكتور محمد هطيف. يتدرج العلاج حسب شدة التشوه:
- الحالات الخفيفة: قد تستجيب للعلاج الطبيعي المكثف واستخدام الجبائر الديناميكية (Dynamic Splinting) لمحاولة إطالة الأنسجة المنكمشة تدريجياً.
- الحالات المتوسطة (جراحة انزلاق العضلات - Muscle Slide): تُعرف بعملية (Max Page)، حيث يقوم الجراح بتحرير منشأ العضلات القابضة المتليفة من عظمة المرفق والسماح لها بالانزلاق لأسفل، مما يقلل الشد على الأصابع ويسمح بفردها.
- الحالات الشديدة (نقل الأوتار والعضلات - Tendon/Muscle Transfers): في حال موت العضلات القابضة تماماً، يقوم الدكتور هطيف بإجراء جراحات دقيقة لنقل أوتار وعضلات سليمة من مناطق أخرى في الذراع (أو الجسم) لتقوم بوظيفة العضلات الميتة.
- الجراحات الميكروسكوبية لنقل العضلات الحرة (Free Functional Muscle Transfer): في الحالات الكارثية، يتم نقل عضلة كاملة (مثل عضلة الفخذ الرشيقة Gracilis) مع الأوعية الدموية والأعصاب الخاصة بها، وزرعها في الساعد باستخدام الميكروسكوب الجراحي الدقيق لإعادة الحياة لحركة اليد.
- تحرير الأعصاب (Neurolysis): إزالة الأنسجة الندبية التي تخنق العصب الناصف والزندي لاستعادة الإحساس.
برنامج إعادة التأهيل والعلاج الطبيعي بعد الجراحة
الجراحة الناجحة هي نصف المعركة فقط. النصف الآخر يعتمد بالكامل على برنامج إعادة تأهيل صارم ومدروس. يوجه الدكتور محمد هطيف مرضاه لبرامج علاج طبيعي مخصصة تشمل:
* التحريك السلبي والإيجابي (Passive & Active ROM): لمنع تيبس المفاصل وتكوين التصاقات جديدة للأوتار.
* إدارة الندبات (Scar Management): تدليك الندبات الجراحية لزيادة مرونتها.
* الجبائر المخصصة: ارتداء جبائر ليلية أو نهارية تحافظ على اليد في وضعية وظيفية وتمنع الانكماش المتكرر.
* التحفيز الكهربائي: لتنشيط العضلات الضعيفة أو المنقولة حديثاً.
قصص نجاح واقعية من عيادة الأستاذ الدكتور محمد هطيف
- القصة الأولى (إنقاذ مبكر): الطفل "أحمد" (7 سنوات) سقط أثناء اللعب وأصيب بكسر فوق اللقمة في الكوع. بعد تجبير الكسر في عيادة طوارئ عادية، بدأ يصرخ من ألم لا يُحتمل في الليل. تم نقله فوراً إلى عيادة الدكتور محمد هطيف في صنعاء. بفضل التشخيص السريري الفوري لمتلازمة الحيز، أجرى الدكتور هطيف جراحة بضع اللفافة الإسعافية فجر ذلك اليوم. النتيجة؟ تم إنقاذ ذراع أحمد بالكامل، وهو الآن يلعب بشكل طبيعي دون أي إعاقة.
- القصة الثانية (ترميم معقد): المريض "صالح" (35 عاماً) تعرض لحادث سير في منطقة نائية ولم يتلقَ العلاج إلا بعد أيام، مما أدى لإصابته بتقفع فولكمان شديد (يد مخلبية). راجع العديد من الأطباء الذين أبلغوه بعدم وجود أمل. وبفضل الله ثم بفضل مهارات الدكتور هطيف في الجراحة الميكروسكوبية ونقل الأوتار، خضع صالح لعملية ترميمية ناجحة، واستعاد القدرة على استخدام يده في مهامه اليومية الأساسية.
الأسئلة الشائعة (FAQ) حول متلازمة الحيز وتقفع فولكمان
إليك الإجابات الدقيقة على أكثر الأسئلة التي تشغل بال المرضى وعائلاتهم:
1. كم من الوقت أملك قبل أن تتلف العضلات في متلازمة الحيز؟
الوقت حرج جداً. يبدأ التلف العضلي المبدئي خلال 4 إلى 6 ساعات من بدء انقطاع التروية الدموية. بعد 8 إلى 12 ساعة، يصبح التلف العضلي وتضرر الأعصاب غير قابل للشفاء (Irreversible).
2. هل يمكن علاج متلازمة الحيز بالأدوية أو المسكنات دون جراحة؟
مطلقاً لا. متلازمة الحيز هي مشكلة ميكانيكية (ضغط فيزيائي داخل حيز مغلق). الأدوية والمسكنات ستخفي الألم فقط وتسرع من الكارثة. الحل الوحيد هو تحرير الضغط جراحياً (Fasciotomy).
3. ابني يبكي بعد وضع الجبس لكسر في ذراعه، هل هذا طبيعي؟
الألم الخفيف والمتوسط طبيعي بعد الكسور، ولكن إذا كان الألم يزداد سوءاً، ولا يستجيب للمسكنات، ويزداد بشدة عند محاولة فرد أصابعه، فهذه حالة طوارئ قصوى تتطلب مراجعة الطبيب فوراً أو شق الجبس.
4. هل يمكن الشفاء التام من تقفع فولكمان بعد حدوثه؟
الشفاء التام (العودة لنسبة 100% كما كانت اليد قبل الإصابة) صعب في حالات فولكمان المتقدمة لأن العضلات الأصلية قد ماتت. ولكن، الجراحات الترميمية التي يجريها خبراء مثل أ.د. محمد هطيف يمكن أن تستعيد نسبة كبيرة من الوظيفة الحركية لليد وتصحح التشوه الشكلي.
5. لماذا تُترك الجروح مفتوحة بعد جراحة بضع اللفافة؟
تُترك مفتوحة لأن إغلاق الجلد بالخياطة سيعيد رفع الضغط الداخلي مرة أخرى ويفشل الهدف من الجراحة. يُترك الجرح مفتوحاً ليسمح للعضلات المتورمة بالاسترخاء، ويتم إغلاقه لاحقاً بعد عدة أيام.
6. هل العمر يؤثر على فرص نجاح جراحات الترميم؟
الأطفال والشباب لديهم قدرة أعلى على التعافي والتكيف العصبي (Neuroplasticity) بعد جراحات نقل الأوتار والعضلات، ولكن التقنيات الحديثة تتيح إجراء هذه الجراحات بنجاح للمرضى من مختلف الأعمار.
7. ما هي تكلفة علاج هذه الحالات؟
تختلف التكلفة بشكل كبير. التدخل الطارئ (بضع اللفافة) أقل تكلفة وأعلى نجاحاً. بينما جراحات ترميم فولكمان تتطلب تقنيات ميكروسكوبية، إقامة أطول في المستشفى، وجلسات علاج طبيعي مكثفة، مما يجعلها أعلى تكلفة. الاستثمار في التشخيص المبكر يوفر الكثير من المال والمعاناة.
8. هل يمكن أن تؤدي متلازمة الحيز إلى بتر الطرف؟
نعم، في حالات الإهمال الشديد وتأخر التشخيص لأيام، قد يحدث غرغرينا (تسمم وموت كامل للأنسجة) مما يضطر الجراح لبتر الطرف لإنقاذ حياة المريض من التسمم الدموي والفشل الكلوي.
9. هل يمكن أن تحدث متلازمة الحيز في الساق والقدم؟
نعم، بل إن متلازمة الحيز في الساق (عظمة الظنبوب) هي الأكثر شيوعاً على الإطلاق في الجسم، تليها إصابات الساعد.
10. كيف يمكنني حجز موعد مع الأستاذ الدكتور محمد هطيف في صنعاء؟
يمكن للمرضى التواصل مع العيادة الخاصة بالأستاذ الدكتور محمد هطيف في صنعاء عبر قنوات الاتصال الرسمية للعيادة، حيث يتم إعطاء أولوية قصوى للحالات الطارئة والكسور المعقدة لضمان تقديم الرعاية الطبية في الوقت الحرج.
خاتمة طبية توجيهية
في نهاية هذا الدليل الشامل، يجب أن نرسخ قاعدة ذهبية في طب العظام: "الألم الذي لا يتناسب مع حجم الإصابة هو صرخة استغاثة من العضلات المختنقة". متلازمة الحيز ليست مجرد مضاعفة طبية عابرة، بل هي سباق شرس مع الزمن. إن الوعي المجتمعي بهذه الأعراض، مقترناً باللجوء الفوري إلى قامات طبية موثوقة ذات كفاءة عالية وأمانة مهنية مثل الأستاذ الدكتور محمد هطيف، هو الفاصل الحقيقي بين العودة لحياة طبيعية فاعلة، وبين العيش مع إعاقة دائمة متمثلة في تقفع فولكمان. لا تتردد أبداً في طلب الاستشارة الطبية العاجلة عند الشك، فالأطراف لا تُقدر بثمن.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
