الخلاصة الطبية السريعة: عملية نقل عظمة الشظية الدموية هي إجراء جراحي دقيق يُستخدم لتعويض الفجوات العظمية الكبيرة الناتجة عن الأورام أو الإصابات الشديدة. تعتمد الجراحة على أخذ جزء من عظمة الشظية مع أوعيتها الدموية لضمان سرعة التئام العظام واستعادة القوة الحركية للمريض بكفاءة.
مقدمة عن نقل عظمة الشظية الدموية
ندرك تماما في المجال الطبي أن مواجهة تشخيص يتطلب جراحة كبرى لإعادة بناء العظام قد يكون أمرا مقلقا للمريض وعائلته. سواء كان السبب تعرضا لحادث شديد أدى إلى فقدان جزء كبير من العظم أو استئصال ورم عظمي أو حتى حالات عدم التئام الكسور المعقدة فإن الطب الحديث يقدم حلولا متطورة وفعالة للغاية. من بين أهم هذه الحلول وأكثرها نجاحا هي عملية نقل عظمة الشظية الدموية الحرة.
تُعد هذه الجراحة حجر الزاوية في الجراحة المجهرية الترميمية وجراحة أورام العظام الحديثة. منذ أواخر السبعينيات أصبحت عظمة الشظية الموجودة في الساق هي الخيار الأول والذهبي لتعويض الفجوات العظمية الكبيرة التي تتجاوز مساحتها ستة سنتيمترات. ما يجعل هذا الإجراء فريدا وناجحا هو أننا لا ننقل مجرد قطعة من العظم بل ننقل نسيجا حيا متكاملا مع الأوعية الدموية التي تغذيه مما يضمن بقاء العظمة حية وقادرة على الالتئام والنمو في مكانها الجديد.
تشريح الساق وأهمية عظمة الشظية
لفهم كيف تتم هذه الجراحة بنجاح يجب أن نتعرف بشكل مبسط على تشريح الساق. تتكون الساق من عظمتين رئيسيتين هما عظمة القصبة وهي العظمة الكبيرة التي تتحمل معظم وزن الجسم وعظمة الشظية وهي عظمة رفيعة وطويلة تقع في الجزء الخارجي الجانبي من الساق.
تتميز عظمة الشظية بخصائص ميكانيكية وتشريحية تجعلها الطعم العظمي الذاتي المثالي. فهي عظمة مستقيمة وكثيفة وتوفر دعما هيكليا استثنائيا. الأهم من ذلك هو نظام التروية الدموية المزدوج الخاص بها حيث تتغذى من الداخل عبر الشريان المغذي ومن الخارج عبر فروع الشريان الشظوي.
عندما يقوم الجراح بنقل هذه العظمة مع الحفاظ على أوعيتها الدموية سليمة فإننا نتجاوز مرحلة الانتظار الطويلة التي تحتاجها الطعوم العظمية العادية غير الدموية. هذا يعني أن العظمة المنقولة تبدأ في الالتئام الفوري وتكون قادرة على التضخم وزيادة سماكتها استجابة للضغط الحركي بالإضافة إلى مقاومتها العالية للعدوى والالتهابات.
دواعي إجراء عملية نقل الشظية
يتم اتخاذ قرار اللجوء إلى هذا الإجراء الجراحي المتقدم بناء على تقييم طبي دقيق لحالة المريض. هناك حالات محددة يكون فيها نقل الشظية الدموية هو الحل الأمثل لاستعادة وظيفة الطرف المصاب.
الحالات الطبية المستفيدة
- الفجوات العظمية الضخمة الناتجة عن الحوادث الشديدة أو فقدان العظام الذي يتجاوز ستة سنتيمترات حيث تفشل طرق الترقيع العظمي التقليدية.
- إعادة البناء بعد استئصال الأورام العظمية مثل الساركوما العظمية أو ساركوما إوينغ في العظام الطويلة.
- تنخر العظام اللاوعائي خاصة في المراحل المبكرة من تنخر رأس عظمة الفخذ حيث يتم استخدام الشظية الدموية لدعم المفصل وإعادة التروية الدموية إليه.
- التشوهات الخلقية مثل المفصل الكاذب الخلقي في عظمة القصبة أو عظمة الكعبرة.
- الكسور المستعصية التي لم تلتئم بعد عدة عمليات جراحية سابقة أو بسبب ضعف الدورة الدموية في منطقة الكسر.
موانع إجراء الجراحة
رغم الفوائد العظيمة لهذه الجراحة إلا أنها قد لا تكون مناسبة لجميع المرضى. من أهم موانع الإجراء وجود أمراض الأوعية الدموية الطرفية الشديدة مثل تصلب الشرايين الذي يؤثر على الشريان الشظوي أو إذا كانت القدم تعتمد بشكل كلي على هذا الشريان للتروية الدموية. كما يمتنع الجراحون عن إجرائها في حالات القصور الوريدي الشديد أو وجود تاريخ لجلطات الأوردة العميقة في الساق المانحة أو إذا كانت الساق قد تعرضت لصدمة سابقة أدت إلى تشوه الأوعية الدموية فيها.
التحضير والتشخيص قبل الجراحة
التحضير الدقيق هو مفتاح النجاح في الجراحات المجهرية المعقدة. سيقوم الفريق الطبي بإجراء تقييم شامل لحالتك الصحية العامة لضمان قدرتك على تحمل الجراحة وفترة التعافي.
الفحوصات الطبية المطلوبة
يعد التقييم الدقيق للأوعية الدموية أمرا غير قابل للتفاوض قبل هذه العملية. سيطلب منك الطبيب إجراء تصوير مقطعي للأوعية الدموية بالصبغة أو تصوير الأوعية التقليدي للساقين. الهدف الأساسي من هذا الفحص هو التأكد من وجود تدفق دموي سليم عبر الشرايين الثلاثة الرئيسية التي تغذي القدم. يجب على الجراح أن يتأكد تماما من أن الشريان الشظوي الذي سيتم نقله مع العظمة ليس هو المصدر الرئيسي والوحيد لتغذية القدم بالدم لتجنب أي مضاعفات خطيرة تتعلق بنقص التروية الدموية للقدم بعد الجراحة.
خطوات الجراحة والنهج الجانبي
تعتبر عملية نقل الشظية الدموية من الجراحات الكبرى التي تتطلب فريقا طبيا متخصصا يضم جراحي عظام وجراحي أوعية دموية أو جراحة مجهرية. النهج الجانبي هو المعيار الذهبي المتبع عالميا للوصول إلى عظمة الشظية واستخراجها بأمان.
التخدير وتجهيز المريض
تتم الجراحة تحت التخدير العام. يتم وضع المريض على ظهره مع رفع الورك قليلا للف الساق نحو الداخل مما يجعل الجزء الجانبي من عظمة الشظية في مواجهة الجراح مباشرة. يتم تعقيم الساق بالكامل وتجهيزها بطريقة تسمح للجراح بتحريكها بحرية أثناء العملية.
استخراج الطعم العظمي
يبدأ الجراح بعمل شق طولي على السطح الجانبي للساق يمتد حسب طول العظمة المطلوب استخراجها. يتم بعد ذلك فصل الأنسجة والعضلات المحيطة بعظمة الشظية بمنتهى الدقة. الهدف الأساسي في هذه المرحلة هو الوصول إلى العظمة دون الإضرار بالأعصاب أو الأوعية الدموية المحيطة بها.
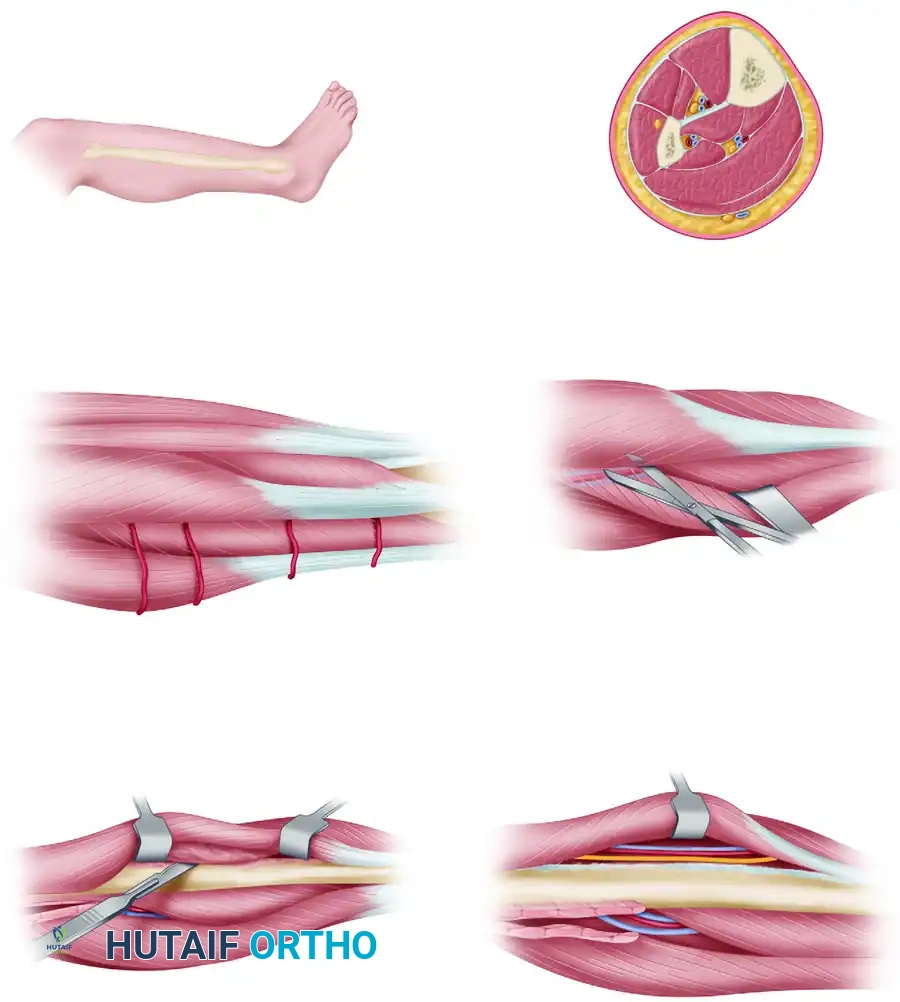
يقوم الجراح بقطع العظمة من الأعلى والأسفل باستخدام منشار جراحي دقيق مع ترك مسافة آمنة للحفاظ على استقرار مفصلي الركبة والكاحل. بعد ذلك تأتي المرحلة الأكثر دقة وهي عزل الشريان الشظوي والأوردة المرافقة له.
زراعة العظمة في المكان الجديد
بمجرد استخراج العظمة مع أوعيتها الدموية يتم نقلها إلى موقع الإصابة. يتم تثبيت عظمة الشظية بقوة في العظمة المضيفة باستخدام شرائح ومسامير معدنية لضمان الاستقرار الميكانيكي.
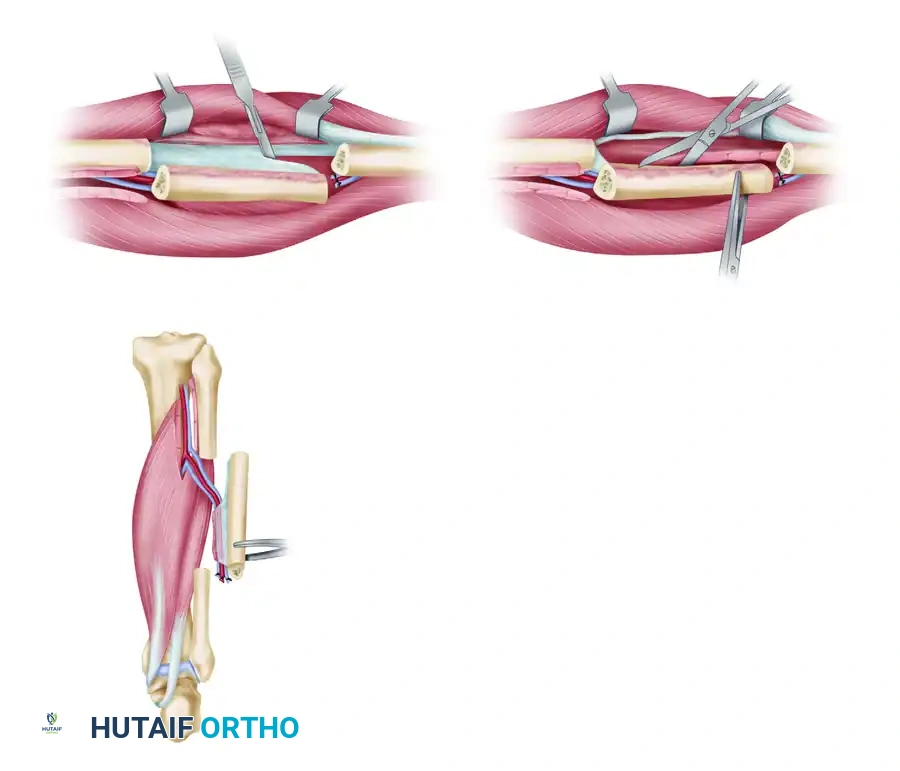
بعد التثبيت العظمي يبدأ دور الجراحة المجهرية حيث يتم توصيل الشريان والوريد الخاصين بعظمة الشظية مع الأوعية الدموية الموجودة في المنطقة المستقبلة باستخدام خيوط جراحية أدق من شعرة الإنسان تحت الميكروسكوب الجراحي. هذا التوصيل هو ما يعيد الحياة للعظمة المنقولة ويسمح لها بالنمو والالتئام.
اعتبارات خاصة عند الأطفال
يمثل إجراء هذه الجراحة للأطفال تحديا ميكانيكيا حيويا فريدا نظرا لأن هيكلهم العظمي لا يزال في مرحلة النمو. تعمل النهاية السفلية لعظمة الشظية كدعامة جانبية حاسمة لاستقرار مفصل الكاحل. إذا تم أخذ جزء من منتصف العظمة فقد يؤدي شد العضلات والنمو الطبيعي إلى هجرة الجزء المتبقي من الشظية إلى الأعلى مما يتسبب في تشوه تدريجي ومؤلم في الكاحل.
لمنع هذه المضاعفات يوصى بشدة بإجراء دمج وقائي للمفصل الليفي الظنبوبي الشظوي السفلي لدى الأطفال.

في هذا الإجراء الإضافي يقوم الجراح بوضع قطعة عظمية صغيرة بين ما تبقى من عظمة الشظية السفلية وعظمة القصبة وتثبيتها بمسامير. يتطلب هذا الإجراء وضع ساق الطفل في جبيرة مخصصة لا تسمح بتحمل الوزن لعدة أسابيع لضمان التئام الدمج العظمي بشكل صلب قبل العودة للحركة الطبيعية.
مرحلة التعافي وإعادة التأهيل
التعافي من عملية نقل عظمة الشظية الدموية هو رحلة تتطلب الصبر والالتزام بتعليمات الفريق الطبي. نجاح الجراحة لا يعتمد فقط على ما يحدث في غرفة العمليات بل يعتمد بشكل كبير على الرعاية اللاحقة وإعادة التأهيل.
المتابعة بعد الجراحة مباشرة
في الأيام الأولى بعد الجراحة يتم وضع المريض تحت المراقبة الدقيقة في المستشفى. التحدي الأكبر هو التأكد من أن الأوعية الدموية الدقيقة التي تم توصيلها تعمل بكفاءة وأن الدم يتدفق بشكل طبيعي إلى العظمة المنقولة. قد يتم إجراء فحص طبي يسمى المسح العظمي خلال الأسبوع الأول للتأكد من حيوية العظمة والتروية الدموية.
| نوع الطعم العظمي | سرعة الالتئام | القدرة على مقاومة العدوى | التضخم مع الوقت |
|---|---|---|---|
| عظمة الشظية الدموية | سريعة جدا (أسابيع إلى أشهر) | عالية جدا | تتضخم بشكل كبير لتتحمل الوزن |
| الطعوم العظمية العادية | بطيئة (تحتاج لعملية استبدال زاحف) | منخفضة نسبيا | قدرة محدودة على التضخم |
العلاج الطبيعي وتحمل الوزن
تعتمد بروتوكولات الحركة وتحمل الوزن بشكل كامل على مكان زراعة العظمة. إذا تم نقل العظمة إلى الساق أو الفخذ فسيتم منع المريض تماما من وضع أي وزن على الطرف المصاب لعدة أشهر. يتم استخدام جبائر مخصصة لحماية الطرف من أي ضغط أو التواء.
يبدأ العلاج الطبيعي في وقت مبكر للحفاظ على مرونة المفاصل غير المصابة وقوة العضلات المحيطة ولكن دون تعريض العظمة المزروعة لأي إجهاد.
تضخم العظمة وتكيفها
من أهم المعجزات الطبية في هذه الجراحة هي قدرة عظمة الشظية الرفيعة على التكيف. نظرا لأن الشظية أرفع بكثير من عظمة الفخذ أو القصبة فإنها تحتاج إلى وقت لتتضخم وتصبح بقوة العظمة الأصلية استجابة للضغط الميكانيكي وهو ما يعرف طبيا بقانون وولف.
هذه المرحلة الانتقالية طويلة وقد تستغرق خمسة عشر شهرا أو أكثر. خلال هذه الفترة يجب على المريض ارتداء دعامات تقويمية مخصصة عند المشي لحماية العظمة حتى تظهر الأشعة السينية زيادة واضحة في سماكة قشرة العظمة لتصبح قادرة على تحمل وزن الجسم بالكامل بأمان.
المخاطر والمضاعفات المحتملة
كما هو الحال مع أي تدخل جراحي معقد هناك مخاطر محتملة يجب أن يكون المريض على دراية بها. من أهم المضاعفات المتعلقة بالمنطقة المانحة للساق حدوث ضعف مؤقت أو دائم في حركة ثني إصبع القدم الكبير وعدم استقرار طفيف في الكاحل أو تغيرات حسية وتنميل في بعض مناطق الساق أو القدم نتيجة التأثير على الأعصاب السطحية. ومع ذلك فإن التزام الجراح بالتقنيات الدقيقة يقلل من هذه المخاطر بشكل كبير جدا.
أما بالنسبة للمنطقة المستقبلة للعظمة فإن الخطر الأكبر يتمثل في انسداد الأوعية الدموية الدقيقة التي تم توصيلها مما قد يؤدي إلى فشل الطعم العظمي وهو ما يستدعي تدخلا جراحيا عاجلا في الأيام الأولى. كما قد يحدث تأخر في التئام نهايات العظام مما قد يتطلب تدخلا بسيطا لاحقا لوضع طعوم عظمية إسفنجية إضافية لتحفيز الالتئام.
الأسئلة الشائعة
هل عملية نقل عظمة الشظية مؤلمة
تتم الجراحة تحت التخدير العام ولن تشعر بأي ألم أثناء الإجراء. بعد الجراحة سيقوم الفريق الطبي بتوفير مسكنات ألم قوية وفعالة للسيطرة على أي انزعاج أو ألم خلال فترة التعافي الأولى في المستشفى والمنزل.
هل سأتمكن من المشي بشكل طبيعي بعد أخذ عظمة من ساقي
نعم بالتأكيد. عظمة الشظية لا تحمل سوى نسبة ضئيلة جدا من وزن الجسم وتعتمد الساق بشكل أساسي على عظمة القصبة الكبيرة. بعد فترة التعافي المناسبة يتمكن معظم المرضى من المشي وممارسة حياتهم بشكل طبيعي دون أن تتأثر الساق المانحة بشكل ملحوظ.
كم تستغرق هذه العملية الجراحية
تعتبر هذه الجراحة من العمليات الكبرى والمعقدة نظرا لأنها تتضمن استخراج العظم وتثبيته ثم إجراء الجراحة المجهرية لتوصيل الأوعية الدموية. عادة ما تستغرق العملية من ست إلى اثنتي عشرة ساعة حسب تعقيد الحالة ومكان الإصابة.
متى يمكنني المشي على الساق التي تم ترميمها
يختلف هذا بناء على مكان زراعة العظمة وحجمها. بشكل عام يمنع تحمل الوزن تماما لعدة أشهر تتراوح بين ثلاثة إلى ستة أشهر. بعد ذلك يتم السماح بتحمل الوزن التدريجي باستخدام دعامات خاصة ولا يُسمح بالمشي الحر إلا بعد تأكيد الطبيب عبر الأشعة السينية أن العظمة قد تضخمت وأصبحت قوية بما يكفي.
ما هي نسبة نجاح عملية نقل الشظية الدموية
تعتبر نسبة نجاح هذه الجراحة عالية جدا وتتجاوز في المراكز المتخصصة نسبة تسعين بالمائة فيما يخص بقاء العظمة حية والتئامها. يعتمد النجاح النهائي على التزام المريض ببرنامج إعادة التأهيل والمتابعة الدورية.
لماذا يتم نقل الأوعية الدموية مع العظمة
العظام نسيج حي يحتاج إلى تدفق مستمر للدم والأكسجين ليبقى حيا وينمو. نقل العظمة مع أوعيتها الدموية يضمن عدم موت الخلايا العظمية ويسمح لها بالالتئام السريع مع العظام المحيطة والقدرة على التضخم وتحمل الوزن ومقاومة الالتهابات بكفاءة أعلى بكثير من العظام غير المروية دمويا.
هل يمكن لجسمي أن يرفض العظمة المزروعة
لا يمكن للجسم أن يرفض العظمة في هذه الحالة لأنها مأخوذة من جسمك أنت وتعرف طبيا باسم الطعم الذاتي. لا يوجد أي خطر لرفض مناعي كما يحدث في عمليات زراعة الأعضاء من متبرعين آخرين.
ماذا يحدث للفراغ المتبقي في ساقي بعد أخذ العظمة
لا يتم ترك فراغ كبير حيث يقوم الجراح بإغلاق الأنسجة العضلية المحيطة بعناية. يمتلئ المكان بمرور الوقت بنسيج ندبي ليفي قوي. الساق المانحة تحافظ على شكلها الخارجي الطبيعي ووظيفتها الأساسية بفضل وجود العضلات وعظمة القصبة الرئيسية.
هل هذه الجراحة مناسبة لكبار السن
العمر بحد ذاته ليس عائقا ولكن الحالة الصحية العامة هي الأهم. كبار السن غالبا ما يعانون من أمراض مزمنة مثل تصلب الشرايين أو السكري التي قد تؤثر على جودة الأوعية الدموية. يتم تقييم كل حالة بشكل فردي لضمان أن الفوائد تفوق المخاطر المحتملة.
كيف يراقب الأطباء نجاح العملية بعد الجراحة
في الأيام الأولى يتم استخدام أجهزة مراقبة دقيقة مثل أجهزة الدوبلر الصوتي التي توضع أحيانا حول الأوعية الدموية المزروعة لمراقبة تدفق الدم لحظيا. كما يتم إجراء مسح عظمي إشعاعي خلال الأسبوع الأول للتأكد من وصول الدم إلى كامل العظمة المنقولة.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
