الدليل الشامل لعملية نقل الطعم العظمي الغضروفي وترميم الرباط الصليبي في الركبة
الخلاصة الطبية
عملية نقل الطعم العظمي الغضروفي هي إجراء جراحي متقدم يهدف إلى علاج تلف غضروف الركبة عن طريق أخذ أسطوانات غضروفية سليمة من منطقة غير حاملة للوزن وزراعتها في المنطقة المتضررة. تتزامن هذه العملية غالباً مع ترميم الرباط الصليبي الأمامي لاستعادة استقرار الركبة وحركتها الطبيعية.
الخلاصة الطبية السريعة: عملية نقل الطعم العظمي الغضروفي هي إجراء جراحي متقدم يهدف إلى علاج تلف غضروف الركبة عن طريق أخذ أسطوانات غضروفية سليمة من منطقة غير حاملة للوزن وزراعتها في المنطقة المتضررة. تتزامن هذه العملية غالباً مع ترميم الرباط الصليبي الأمامي لاستعادة استقرار الركبة وحركتها الطبيعية.
مقدمة عن ترميم غضاريف الركبة
تعتبر إدارة وعلاج عيوب الغضروف المفصلي وحالات التهاب العظم والغضروف السالخ من أكبر التحديات في مجال جراحة العظام. نظراً لأن الغضروف الزجاجي يفتقر إلى الأوعية الدموية، فإنه يمتلك قدرة محدودة جداً على الالتئام الذاتي. ولذلك، فإن ترك الآفات الغضروفية العميقة دون علاج يؤدي غالباً إلى تطور مبكر لخشونة المفاصل وتآكلها.
تعد عملية نقل الطعم العظمي الغضروفي الذاتي، والتي تُعرف أيضاً باسم "رأب الفسيفساء" عندما يتم استخدام عدة سدادات غضروفية، واحدة من أهم التقنيات الجراحية الترميمية الرائدة. تعتمد هذه التقنية على استخراج أسطوانات أو قوالب عظمية غضروفية من مناطق في الركبة لا تتحمل وزناً كبيراً، ونقلها بدقة لزراعتها في تجاويف يتم تحضيرها خصيصاً في المنطقة المتضررة التي تتحمل الوزن.
توفر هذه التقنية الجراحية المتقدمة ملءً هيكلياً فورياً باستخدام غضروف زجاجي ناضج مأخوذ من جسم المريض نفسه، إلى جانب عظم حيوي أسفل الغضروف، مما يسمح بالتئام العظم مع العظم بشكل مثالي. وعند دمج هذه العملية مع تقنيات المنظار المتقدمة لعلاج المشاكل المصاحبة، مثل ترميم الرباط الصليبي الأمامي، يتمكن الجراح من استعادة الاستقرار الميكانيكي والخصائص الحركية الطبيعية لمفصل الركبة بالكامل.
التشريح لمفصل الركبة والغضاريف
لفهم كيفية عمل هذه الجراحة، من المهم التعرف على البنية التشريحية للركبة. الركبة هي مفصل معقد يربط بين عظمة الفخذ وعظمة الساق، وتحتوي على هياكل حيوية تضمن حركتها بسلاسة واستقرار:
- الغضروف المفصلي الزجاجي: هو طبقة ناعمة وملساء تغطي نهايات العظام في المفصل. وظيفته الأساسية هي تقليل الاحتكاك وتوزيع الأحمال أثناء الحركة. كما ذكرنا، هذا الغضروف لا يحتوي على أوعية دموية، مما يعني أنه إذا تعرض للقطع أو التلف، فإنه لا يستطيع إصلاح نفسه كما يفعل الجلد أو العظام.
- العظم تحت الغضروفي: هو طبقة العظم التي تقع مباشرة تحت الغضروف المفصلي. في عملية نقل الطعم، يتم نقل جزء من هذا العظم مع الغضروف لضمان تثبيت الطعم واندماجه بنجاح.
- الرباط الصليبي الأمامي: هو أحد الأربطة الرئيسية في الركبة، ويمنع عظمة الساق من الانزلاق للأمام تحت عظمة الفخذ. يوفر هذا الرباط الاستقرار الدوراني للركبة، وغالباً ما يتعرض للتمزق بالتزامن مع إصابات الغضروف.
الأسباب وعوامل الخطر لتلف الغضروف
تتعدد الأسباب التي تؤدي إلى تلف الغضروف المفصلي وظهور الحاجة لإجراء عملية نقل الطعم العظمي الغضروفي. من أهم هذه الأسباب:
- الإصابات الرياضية والحوادث: التعرض لضربة مباشرة على الركبة أو التواء مفاجئ وعنيف أثناء ممارسة الرياضة (مثل كرة القدم أو التزلج) يمكن أن يؤدي إلى انفصال قطعة من الغضروف.
- التهاب العظم والغضروف السالخ: هي حالة مرضية ينفصل فيها جزء من الغضروف والعظم الذي تحته بسبب نقص التروية الدموية لتلك المنطقة المحددة.
- التمزقات الرباطية غير المعالجة: عدم علاج تمزق الرباط الصليبي الأمامي يؤدي إلى عدم استقرار الركبة، مما يزيد من الاحتكاك غير الطبيعي ويؤدي بمرور الوقت إلى تآكل الغضروف.
- العوامل الميكانيكية: الانحراف في محور الساقين (التقوس أو التلاصق) يضع ضغطاً غير متساوٍ على أجزاء معينة من الركبة، مما يسرع من تلف الغضروف في تلك المناطق.
الأعراض المصاحبة لتلف الغضروف وتمزق الأربطة
يعاني المرضى المصابون بآفات غضروفية بؤرية، خاصة تلك المصحوبة بتمزق في الرباط الصليبي، من مجموعة من الأعراض المزعجة التي تعيق حياتهم اليومية ونشاطهم الرياضي:
- ألم موضعي في الركبة يزداد مع صعود أو نزول السلالم، أو عند ممارسة الأنشطة التي تتطلب تحميل الوزن.
- تورم متكرر في مفصل الركبة، خاصة بعد المجهود البدني.
- الشعور بتعلق الركبة أو الإقفال، حيث يشعر المريض بعدم القدرة على فرد أو ثني الركبة بالكامل بسبب وجود قطعة غضروفية سائبة داخل المفصل.
- الشعور بعدم الاستقرار أو خيانة الركبة، وهو عرض شائع جداً عند وجود تمزق مصاحب في الرباط الصليبي الأمامي.
- سماع أصوات طقطقة أو فرقعة مؤلمة داخل المفصل أثناء الحركة.
المعايير الطبية لاختيار المرضى المناسبين للجراحة
يعد الاختيار الدقيق للمريض حجر الزاوية لنجاح عملية نقل الطعم العظمي الغضروفي. هناك معايير سريرية صارمة يجب توافرها قبل اتخاذ قرار الجراحة لضمان أفضل النتائج الممكنة.
الدواعي الأساسية لإجراء الجراحة
- حجم الإصابة الغضروفية: تعتبر هذه الجراحة مثالية للعيوب الغضروفية أو العظمية الغضروفية البؤرية التي يتراوح حجمها بين سنتيمتر مربع واحد واثنين ونصف سنتيمتر مربع. الإصابات الأكبر حجماً تستدعي تقنيات أخرى مثل زراعة الخلايا الغضروفية الذاتية أو زراعة طعم عظمي غضروفي من متبرع.
- مواصفات المريض: يفضل أن يكون عمر المريض أقل من خمسة وخمسين عاماً، وأن يكون مؤشر كتلة الجسم أقل من ثلاثين.
- ميكانيكا المفصل: يجب أن يكون محور الساقين طبيعياً (أو يتم تصحيحه جراحياً في نفس الوقت)، وأن تكون الأربطة مستقرة (أو يتم ترميمها في نفس الوقت)، وأن يكون الغضروف الهلالي سليماً بنسبة تزيد عن الثلثين.
- نوع الإصابة: العيوب الناتجة عن الصدمات المباشرة أو آفات التهاب العظم والغضروف السالخ المحتواة.
موانع إجراء الجراحة
يُمنع طبياً إجراء هذه الجراحة للمرضى الذين يعانون من خشونة المفاصل التنكسية المنتشرة، أو الأمراض الروماتيزمية الالتهابية (مثل التهاب المفاصل الروماتويدي)، أو الانحراف الميكانيكي غير المصحح، أو عدم استقرار الأربطة الذي لم يتم علاجه.
خطوات جراحة نقل الطعم العظمي الغضروفي
تتطلب هذه الجراحة دقة متناهية ومهارة عالية من الجراح، وتتم عبر خطوات متسلسلة باستخدام أدوات دقيقة صممت خصيصاً لهذا الغرض.
التشخيص بالمنظار وتحضير موقع الإصابة
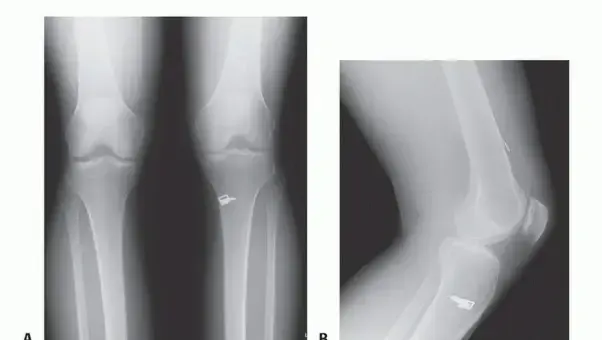
يبدأ الإجراء بإجراء تنظير تشخيصي شامل للركبة لتأكيد حجم وعمق الإصابة. يقوم الجراح بفحص العيب الغضروفي بدقة وتنظيف الحواف غير المستقرة للغضروف لإنشاء جدران عمودية من الغضروف السليم والمستقر. يتم قياس حجم الآفة بدقة باستخدام أدوات قياس خاصة تتراوح أحجامها بين خمسة وعشرة ملليمترات لتحديد قطر العيب بدقة.

استخراج الطعم من المنطقة المانحة
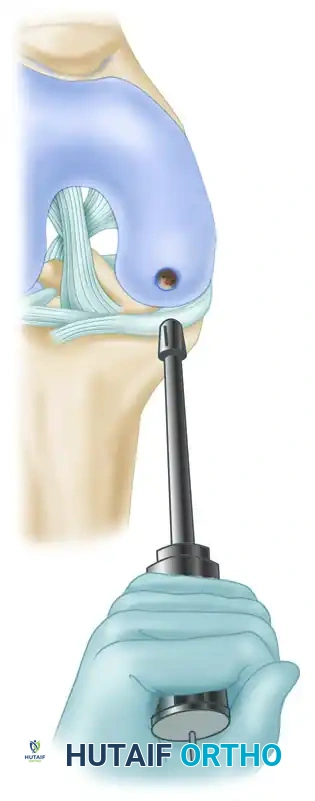
يجب اختيار موقع أخذ الطعم بعناية لتقليل أي ضرر في المنطقة المانحة. عادة ما يتم أخذ الطعم من حواف البكرة الفخذية الجانبية، وهي منطقة لا تتحمل وزناً كبيراً أثناء المشي. يتم تجميع أداة الاستخراج الأنبوبية وتجهيزها.
يتم تحميل الأنبوب القاطع مع المسمار ذي الطوق في قاعدة الأداة، وتركيب غطاء حماية الغضروف لحماية الأسطح المفصلية أثناء تحديد الموضع الأولي.
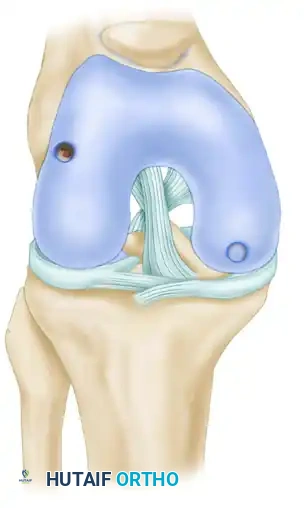
يتم وضع أداة الاستخراج بشكل عمودي تماماً بزاوية تسعين درجة على السطح المفصلي. وبمجرد التأكد من الوضع الصحيح، يتم دفع الأداة باستخدام مطرقة طبية داخل العظم تحت الغضروفي لعمق يقارب خمسة عشر ملليمتراً. من الضروري جداً تجنب تدوير الأداة أثناء الدفع لتجنب فصل طبقة الغضروف الرقيقة عن العظم.
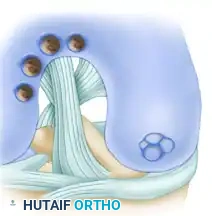
بعد ذلك، يتم إزالة الأداة مع القلب العظمي الغضروفي بداخلها عن طريق تدوير الأداة تسعين درجة في اتجاه عقارب الساعة ثم عكسها، مما يكسر العظم الإسفنجي في قاعدة الطعم ويسمح باستخراجه بنظافة.
تجهيز التجويف المستقبل في منطقة الإصابة
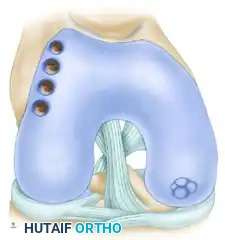
يعد إنشاء تجويف دقيق أمراً بالغ الأهمية لضمان نقل الطعم بشكل مستوٍ وثابت. يتم إدخال أداة الحفر المستقبلة في المنطقة المصابة مع الحفاظ على زاوية تسعين درجة بشكل صارم.
يتم دفع الأداة إلى عمق يقارب ثلاثة عشر ملليمتراً (وهو أقل بملليمترين من طول الطعم المانح للسماح بضغط الطعم وجعل الغضروف بارزاً قليلاً ليناسب السطح). يتم استخراج العظم التالف وقياس عمق التجويف بدقة.

إدخال الطعم الذاتي وتثبيته
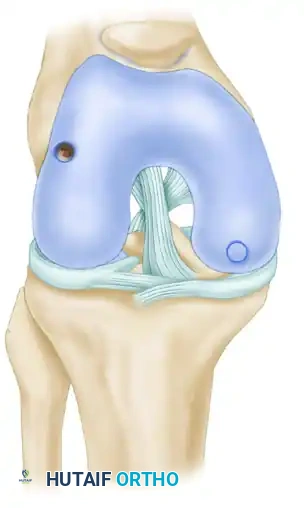
يتم إعادة إدخال الطعم العظمي الغضروفي السليم في الأداة استعداداً لزراعته. يتم وضع الحافة المشطوفة للأداة بالكامل داخل التجويف المستقبل.

يتم تثبيت الأداة واستخدام مطرقة طبية للنقر بخفة ودفع الطعم داخل التجويف. يتم دفع الطعم حتى يتبقى ملليمتر واحد فقط بارزاً من التجويف. بعد إزالة الأداة، يتم استخدام أداة ضغط خاصة أوسع قليلاً من الطعم لضبط المستوى النهائي.

يتم النقر بخفة حتى يصبح سطح الطعم مستوياً تماماً مع سطح الغضروف الأصلي المحيط به، مما يعيد للسطح المفصلي نعومته وانسيابيته.
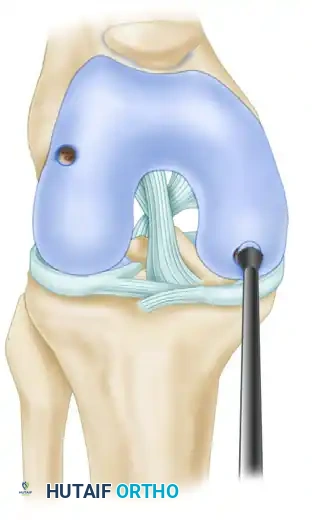
تقنية الفسيفساء للعيوب الكبيرة
عند علاج العيوب الغضروفية الكبيرة أو غير المنتظمة، قد يحتاج الجراح إلى استخراج ونقل عدة طعوم بأقطار مختلفة وزراعتها في أجزاء محددة من العيب. يجب إكمال زراعة كل طعم بالكامل قبل البدء في تجهيز التجويف للطعم التالي. هذا النهج المتسلسل يمنع كسور جدران التجاويف ويسمح بوضع الطعوم متلاصقة لتقليل الفراغات بينها.

علاج التهاب العظم والغضروف السالخ العميق
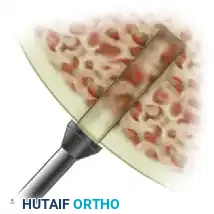
في حالات التهاب العظم والغضروف السالخ التي يصاحبها انفصال جزئي أو تغيرات كيسية عميقة في العظم، يجب معالجة القاعدة العظمية لضمان دمج الطعم وتطابق السطح. يمكن حشو طعوم عظمية إسفنجية في قاعدة التجويف لتعويض الفقد العظمي. يتم أخذ هذا الطعم الإسفنجي عادة من أعلى عظمة الساق.
بالنسبة للآفات العميقة، يحدد مقدار الفقد العظمي خطة الجراحة:
* إذا كان الفقد العظمي أقل من ثمانية ملليمترات، يمكن علاجه في مرحلة جراحية واحدة.
* إذا كان الفقد العظمي أكبر من ثمانية ملليمترات، يتطلب الأمر إجراء جراحة على مرحلتين. يتم أولاً زراعة العظم لترميم القاعدة العظمية، وبعد ستة إلى اثني عشر شهراً، عندما يندمج العظم تماماً، يتم إجراء جراحة ترميم الغضروف النهائية.
مبادئ ترميم الرباط الصليبي الأمامي المتزامن
غالباً ما تترافق الآفات الغضروفية مع عدم استقرار في الأربطة. لقد تطورت تقنيات المنظار بشكل كبير لتسمح بترميم الرباط الصليبي الأمامي بالتزامن مع ترميم الغضروف في نفس العملية. يوفر هذا النهج مزايا هائلة للمريض، منها شقوق جراحية أصغر، ألم أقل بعد الجراحة، رؤية أفضل لمفصل الركبة، وتأهيل أسرع وأكثر فعالية.
اختيار الطعم للرباط الصليبي والميكانيكا الحيوية
يعتمد اختيار نوع الطعم لترميم الرباط الصليبي على تفضيل الجراح، ومتطلبات المريض الحركية، والأنسجة المتاحة. يمتلك كل نوع من الطعوم خصائص ميكانيكية مختلفة من حيث القوة والصلابة.
| نوع الطعم | قوة التحمل القصوى (نيوتن) | الصلابة (نيوتن/ملليمتر) |
|---|---|---|
| الرباط الصليبي الطبيعي | 2160 | 242 |
| وتر الرضفة مع العظم | 2977 | 455 |
| أوتار المأبض الرباعية | 4140 | 807 |
| وتر العضلة الرباعية | 2353 | 326 |
على الرغم من أن أوتار المأبض تظهر أعلى قوة تحمل، إلا أنها أكثر عرضة للارتخاء بمرور الوقت مقارنة بطعم وتر الرضفة الذي يوفر ميزة الالتئام الصلب بين العظم والعظم داخل الأنفاق الجراحية.
الطعم الذاتي مقابل الطعم من متبرع
يزداد استخدام الطعوم المأخوذة من متبرعين في العمليات الأولية وعمليات المراجعة. تتميز هذه الطعوم بتقليل الألم بعد الجراحة، وتقليل وقت العملية، والحفاظ على أوتار المريض سليمة. ومع ذلك، فإن عيوبها تشمل بطء معدل الاندماج البيولوجي، وارتفاع معدلات الفشل لدى الرياضيين الشباب، بالإضافة إلى وجود خطر ضئيل جداً لانتقال الأمراض. لذلك، يوصى دائماً باستخدام الطعم الذاتي (من المريض نفسه) للرياضيين الشباب في محاولتهم الأولى لترميم الرباط.
التعافي وإعادة التأهيل بعد الجراحة
يعتمد نجاح عملية نقل الطعم العظمي الغضروفي وترميم الأربطة بشكل كبير على الالتزام الصارم ببرنامج إعادة التأهيل بعد الجراحة. الهدف الأساسي هو حماية الطعوم الغضروفية والأربطة أثناء التئامها، مع منع تيبس المفصل.
المرحلة الأولى للحماية والحركة المبكرة
تمتد هذه المرحلة من الأسبوع الأول وحتى الأسبوع السادس. يمنع المريض تماماً من تحميل الوزن على الساق المصابة لحماية الطعوم الغضروفية من الهبوط. يتم استخدام جهاز الحركة السلبية المستمرة فوراً بعد الجراحة لعدة ساعات يومياً لتعزيز تغذية الغضروف. يتم ارتداء دعامة مفصلية للركبة مقفلة في وضع الاستقامة أثناء المشي والنوم.
المرحلة الثانية لتحميل الوزن والتقوية
تبدأ من الأسبوع السادس وحتى الأسبوع الثاني عشر. يتم التدرج في تحميل الوزن بزيادة خمسة وعشرين بالمائة من وزن الجسم كل عدة أيام حتى يصل المريض إلى تحميل الوزن بالكامل. تبدأ تمارين التقوية في السلسلة الحركية المغلقة (مثل القرفصاء الجزئي)، مع تجنب تمارين السلسلة المفتوحة لحماية الرباط الصليبي المرمم من قوى القص الزائدة.
المرحلة الثالثة للتقوية المتقدمة والتوازن
تمتد من الشهر الثالث إلى الشهر السادس. ينتقل المريض إلى تمارين التقوية الأحادية، والتدريب على ألواح التوازن، وركوب الدراجة الثابتة مع مقاومة. يمكن البدء في رياضة الهرولة الخفيفة عادة بين الشهرين الرابع والخامس، بشرط التأكد من اندماج الطعم وعدم وجود تورم في الركبة.
المرحلة الرابع للعودة إلى الرياضة
تبدأ من الشهر السادس وتستمر حتى الشهر الثاني عشر. تتضمن هذه المرحلة تدريبات الرشاقة الخاصة بالرياضة، والتمارين البليومترية، وحركات القطع وتغيير الاتجاه. يُسمح عادة بالعودة إلى اللعب التنافسي بين الشهرين التاسع والثاني عشر، شريطة أن يجتاز المريض الاختبارات الوظيفية بنجاح وأن يستعيد المدى الحركي الكامل بدون ألم.
الأسئلة الشائعة حول الجراحة
ما هي نسبة نجاح عملية نقل الطعم الغضروفي
تعتبر نسب النجاح عالية جداً، وتتجاوز الثمانين إلى التسعين بالمائة لدى المرضى الذين يتم اختيارهم بعناية (الشباب، أصحاب الأوزان المثالية، والإصابات المحدودة)، حيث يستعيدون القدرة على ممارسة حياتهم ورياضاتهم بدون ألم.
هل العملية مؤلمة
كما هو الحال مع أي تدخل جراحي، سيكون هناك ألم وتورم في الأيام الأولى بعد الجراحة. ومع ذلك، يقوم الفريق الطبي بوصف مسكنات ألم قوية وفعالة للسيطرة على الألم وضمان راحة المريض التامة.
متى يمكنني العودة لممارسة الرياضة
تعتمد العودة للرياضة على نوع الرياضة ومدى الالتزام بالعلاج الطبيعي. الرياضات الخفيفة مثل السباحة وركوب الدراجة يمكن العودة إليها بعد أشهر قليلة، بينما الرياضات التنافسية التي تتطلب احتكاكاً أو تغيير اتجاه مفاجئ (مثل كرة القدم) تتطلب من تسعة إلى اثني عشر شهراً.
ما الفرق بين هذه العملية وزراعة الخلايا الغضروفية
عملية نقل الطعم (OATS) تنقل غضروفاً وعظماً جاهزاً وسليماً في عملية واحدة وتناسب العيوب الصغيرة إلى المتوسطة. أما زراعة الخلايا (ACI) فتتطلب عمليتين؛ الأولى لأخذ خلايا غضروفية ومكاثرتها في المختبر، والثانية لزراعتها، وتُستخدم للعيوب الغضروفية الكبيرة جداً.
متى يمكنني المشي بشكل طبيعي بدون عكازات
يُمنع تحميل الوزن تماماً لمدة ستة أسابيع. بعد ذلك، يبدأ المريض في تحميل الوزن تدريجياً. يتخلى معظم المرضى عن العكازات ويمشون بشكل طبيعي تماماً بين الأسبوع الثامن والأسبوع العاشر بعد الجراحة.
متى يمكنني قيادة السيارة بعد الجراحة
إذا كانت الجراحة في الساق اليسرى وكانت سيارتك أوتوماتيكية، يمكنك القيادة بمجرد التوقف عن تناول المسكنات القوية (عادة بعد أسبوعين). أما إذا كانت الجراحة في الساق اليمنى، فقد تحتاج إلى الانتظار لمدة ستة إلى ثمانية أسابيع حتى تستعيد القوة الكافية للضغط على الدواسات بأمان.
ما هي المخاطر والمضاعفات المحتملة
المضاعفات نادرة ولكنها قد تشمل العدوى، تجلط الدم، تيبس المفصل، أو عدم اندماج الطعم. الالتزام بتعليمات الجراح وبرنامج العلاج الطبيعي يقلل من هذه المخاطر بشكل كبير جداً.
هل يمكن إجراء الجراحة لكبار السن
لا يُنصح عادة بإجراء هذه الجراحة لمن هم فوق سن الخامسة والخمسين، خاصة إذا كانت هناك علامات لخشونة المفاصل العامة. في هذه الحالات، قد تكون الخيارات الأخرى مثل المفاصل الصناعية الجزئية أو الكلية أكثر ملاءمة وفعالية.
هل يؤثر الوزن الزائد على نجاح العملية
نعم، الوزن الزائد (مؤشر كتلة الجسم فوق ثلاثين) يضع ضغطاً ميكانيكياً هائلاً على الطعم المزروع، مما قد يؤدي إلى فشل العملية وهبوط الطعم. يُنصح المرضى بإنقاص الوزن قبل الجراحة لضمان أفضل النتائج.
هل يمكن للجسم أن يرفض الطعم المزروع
بما أن الطعم المستخدم في هذه العملية مأخوذ من جسم المريض نفسه (طعم ذاتي)، فإن نسبة رفض الجسم للطعم معدومة تماماً، حيث لا يتعرف عليه الجهاز المناعي كجسم غريب.
مواضيع أخرى قد تهمك