الدليل الشامل لعملية دمج فقرات العمود الفقري الصدرية والقطنية
الخلاصة الطبية
عملية دمج فقرات العمود الفقري هي إجراء جراحي يهدف إلى لحام فقرتين أو أكثر في المنطقة الصدرية أو القطنية لمنع الحركة بينها وتخفيف الألم. تُستخدم لعلاج الانزلاق الغضروفي، الكسور، والتشوهات، وتعتمد على استخدام طعوم عظمية ومسامير لتثبيت العمود الفقري وتوفير الاستقرار الدائم.
الخلاصة الطبية السريعة: عملية دمج فقرات العمود الفقري هي إجراء جراحي دقيق يهدف إلى لحام فقرتين أو أكثر في المنطقة الصدرية أو القطنية لمنع الحركة غير الطبيعية بينها وتخفيف الألم المزمن. تُستخدم هذه الجراحة المتقدمة لعلاج الانزلاق الغضروفي الشديد، الكسور، التشوهات (مثل الجنف)، وعدم الاستقرار الفقاري. تعتمد العملية على استخدام طعوم عظمية ومسامير ودعامات معدنية لتثبيت العمود الفقري وتوفير الاستقرار الدائم، مما يعيد للمريض قدرته على ممارسة حياته الطبيعية بثبات وبدون ألم.
مقدمة شاملة عن عملية دمج فقرات العمود الفقري
يُعد العمود الفقري الركيزة الأساسية التي تدعم جسم الإنسان، فهو لا يمنحنا القدرة على الوقوف والحركة فحسب، بل يشكل درعاً حامياً للحبل الشوكي والأعصاب الحيوية التي تتحكم في كل جزء من أجزائنا. ومع التقدم في العمر، أو التعرض لإصابات وحوادث، أو نتيجة لأمراض تنكسية معينة، قد تفقد بعض فقرات العمود الفقري استقرارها وترابطها الطبيعي، مما يؤدي إلى آلام مبرحة، ضغط على الأعصاب، وإعاقة حقيقية عن ممارسة أبسط أنشطة الحياة اليومية. هنا تبرز عملية دمج فقرات العمود الفقري (Spinal Fusion) كواحدة من أهم وأنجح الحلول الجراحية في طب جراحة العظام والعمود الفقري الحديث.
تطورت هذه الجراحة بشكل مذهل منذ بداياتها الأولى على يد رواد الجراحة مثل "هيبس" و"ألبي". واليوم، بفضل التكنولوجيا الطبية الحديثة، أصبح دمج الفقرات الصدرية (الظهرية) والقطنية (السفلية) حجر الزاوية في علاج العديد من الحالات التنكسية، الرضية، والأورام. الهدف البيولوجي والميكانيكي الأساسي من هذه العملية هو محاكاة عملية التئام الكسور الطبيعية؛ حيث يتم تحفيز العظام لتنمو وتلتحم معاً لتشكل عظمة واحدة صلبة، مما يمنع الحركة المؤلمة في الجزء المتضرر ويوفر استقراراً ميكانيكياً دائماً للعمود الفقري.
في هذا الدليل الطبي الشامل والموسع، المصمم خصيصاً لتثقيف المرضى وعائلاتهم، سنأخذك في رحلة مفصلة وعميقة لفهم كل ما يتعلق بعملية دمج فقرات العمود الفقري، بدءاً من التشريح الدقيق، مروراً بالأسباب، وصولاً إلى التقنيات الجراحية المتقدمة ومرحلة التعافي الشاملة.
تشريح العمود الفقري الصدري والقطني: هندسة الجسد المعقدة
لفهم طبيعة الجراحة وضرورتها، من المهم جداً التعرف على البنية التشريحية للعمود الفقري، والذي ينقسم إلى عدة مناطق رئيسية. تركز عمليات الدمج غالباً على منطقتين أساسيتين نظراً لتعرضهما المستمر للضغط والإجهاد:

- العمود الفقري الصدري (الظهري - Thoracic Spine): يتكون من 12 فقرة (T1 إلى T12) تتصل بالقفص الصدري والضلوع. هذا الاتصال يجعل هذه المنطقة أكثر صلابة وأقل حركة مقارنة بباقي أجزاء العمود الفقري. وظيفتها الأساسية هي توفير حماية قوية للأعضاء الحيوية في الصدر مثل القلب والرئتين. ورغم قلة حركتها، إلا أنها عرضة للكسور الناتجة عن هشاشة العظام أو الحوادث، بالإضافة إلى التشوهات مثل الحداب (Kyphosis) والجنف (Scoliosis).
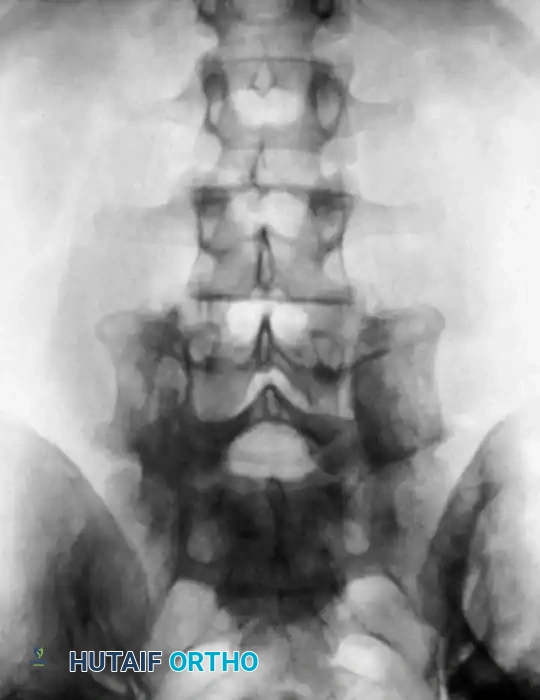
- العمود الفقري القطني (السفلي - Lumbar Spine): يتكون من 5 فقرات كبيرة وقوية (L1 إلى L5) تقع في أسفل الظهر. هذه المنطقة تتحمل الجزء الأكبر من وزن الجسم وتتمتع بمرونة عالية تتيح لنا الانحناء والالتفاف. وبسبب هذا المزيج من تحمل الوزن والحركة المستمرة، فإن المنطقة القطنية هي الأكثر عرضة للإجهاد، الانزلاق الغضروفي، والتآكل التنكسي.
بين كل فقرة وأخرى يوجد "قرص غضروفي" (Intervertebral Disc) يعمل كوسادة لامتصاص الصدمات ومنع احتكاك العظام ببعضها. كما ترتبط الفقرات من الخلف بمفاصل صغيرة تسمى "المفاصل الوجيهية" (Facet Joints) التي توجه حركة العمود الفقري. عندما تتضرر هذه الأقراص أو المفاصل، يبدأ الألم وتبرز الحاجة للتدخل الطبي.
لماذا نلجأ إلى عملية دمج الفقرات؟ (الأسباب والدواعي الطبية)
لا يتم اتخاذ قرار إجراء جراحة دمج الفقرات إلا بعد تقييم دقيق وشامل لحالة المريض. هناك العديد من الحالات المرضية التي تجعل من هذه الجراحة الخيار الأمثل والوحيد لاستعادة جودة الحياة:
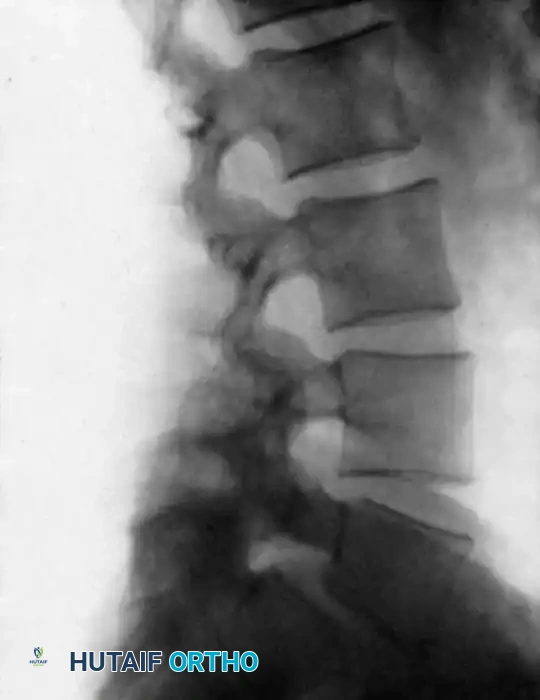
- مرض القرص التنكسي (Degenerative Disc Disease): مع التقدم في العمر، تفقد الأقراص الغضروفية محتواها المائي وتتقلص، مما يؤدي إلى احتكاك الفقرات ببعضها مسبباً ألماً شديداً ومزمناً في الظهر.
- الانزلاق الفقاري (Spondylolisthesis): حالة تنزلق فيها فقرة للأمام فوق الفقرة التي تحتها. هذا الانزلاق يسبب عدم استقرار شديد ويضغط على الأعصاب الشوكية، مما يؤدي إلى آلام تمتد إلى الساقين.
- تضيق القناة الشوكية (Spinal Stenosis): تضيق في المساحة التي يمر منها الحبل الشوكي أو الأعصاب، وغالباً ما يتطلب الأمر إزالة العظام الضاغطة (تخفيف الضغط) متبوعاً بدمج الفقرات للحفاظ على استقرار العمود الفقري بعد إزالة العظم.
- تشوهات العمود الفقري (Spinal Deformities): مثل الجنف (انحناء جانبي غير طبيعي) أو الحداب (تقوس الظهر للأمام). الدمج الجراحي ضروري لتصحيح هذه الانحناءات ومنع تطورها الذي قد يؤثر على التنفس وعمل القلب.
- كسور العمود الفقري: الناتجة عن حوادث السير، السقوط من ارتفاع، أو الهشاشة الشديدة. الكسر يخل باستقرار العمود الفقري ويحتاج إلى تثبيت ودمج لحماية الحبل الشوكي من التلف.
- الأورام والالتهابات: في حالات استئصال أورام العمود الفقري أو علاج التهابات العظام العميقة، يتم إزالة أجزاء من الفقرات، مما يستوجب دمج ما تبقى لضمان عدم انهيار العمود الفقري.
الأعراض والعلامات التحذيرية التي تستدعي التدخل الجراحي
كيف يعرف المريض أن الوقت قد حان لاستشارة جراح العمود الفقري؟ هناك مجموعة من الأعراض التي لا ينبغي تجاهلها:
- ألم الظهر المزمن: ألم مستمر لا يستجيب للأدوية أو العلاج الطبيعي لأكثر من 3 إلى 6 أشهر.
- الألم الجذري (عرق النسا): ألم حاد يمتد من أسفل الظهر نزولاً إلى الأرداف والساقين، وأحياناً يصل إلى القدمين.
- الخدر والتنميل: فقدان الإحساس أو الشعور بوخز الإبر في الأطراف السفلية.
- ضعف العضلات: صعوبة في المشي، أو الشعور بأن الساق "تخون" المريض ولا تستطيع حمله (سقوط القدم).
- فقدان السيطرة على المثانة أو الأمعاء: وهي حالة طوارئ طبية قصوى تُعرف بـ "متلازمة ذيل الفرس" (Cauda Equina Syndrome) وتتطلب جراحة فورية.
جدول مقارنة: متى نختار العلاج التحفظي ومتى نلجأ للجراحة؟
| الحالة / العرض | العلاج التحفظي (أدوية، علاج طبيعي) | التدخل الجراحي (دمج الفقرات) |
|---|---|---|
| مدة الألم | ألم حديث أو متقطع (أقل من 3 أشهر) | ألم مزمن ومستمر (أكثر من 6 أشهر) يعيق الحياة |
| استقرار العمود الفقري | العمود الفقري مستقر هيكلياً | عدم استقرار واضح (انزلاق فقاري متزايد، كسور) |
| الأعراض العصبية | ألم موضعي في الظهر فقط دون تأثير على الأعصاب | ضعف عضلي، تنميل شديد، صعوبة في المشي |
| التشوهات | انحناء خفيف لا يتطور | انحناء شديد ومستمر في التدهور (جنف/حداب) |
| التحكم في الإخراج | طبيعي | فقدان السيطرة (طوارئ جراحية فورية) |
الأستاذ الدكتور محمد هطيف: خبيرك الأول لجراحات العمود الفقري في صنعاء واليمن
عندما يتعلق الأمر بجراحة دقيقة ومعقدة مثل دمج فقرات العمود الفقري، فإن اختيار الجراح هو القرار الأهم الذي ستتخذه في رحلة علاجك. في اليمن، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجعية طبية عليا والوجهة الأولى لمرضى العظام والعمود الفقري.
لماذا يعتبر أ.د. محمد هطيف الأفضل في هذا المجال؟
- المكانة الأكاديمية والعلمية: بصفته أستاذاً لجراحة العظام والمفاصل في جامعة صنعاء، يجمع الدكتور هطيف بين المعرفة الأكاديمية العميقة والخبرة السريرية الواسعة، مما يجعله مطلعاً على أحدث البروتوكولات الطبية العالمية.
- خبرة تتجاوز العقدين: أكثر من 20 عاماً من الخبرة في إجراء أعقد جراحات العمود الفقري، المفاصل الصناعية، والإصابات الرياضية، بنسب نجاح تضاهي المراكز العالمية.
- توظيف أحدث التقنيات: يتميز الدكتور هطيف باستخدام أحدث ما توصل إليه العلم، بما في ذلك الجراحات الميكروسكوبية الدقيقة، ومناظير المفاصل بتقنية 4K عالية الدقة، مما يضمن تدخلاً جراحياً آمناً، شقوقاً أصغر، ووقتاً أسرع للتعافي.
- الأمانة الطبية الصارمة: يُعرف الدكتور هطيف بمبدئه الراسخ في "الأمانة الطبية"؛ فهو لا ينصح بالتدخل الجراحي إلا إذا كان هو الحل الأمثل والوحيد لحالة المريض، مع إعطاء الأولوية دائماً للعلاجات التحفظية متى ما كانت مجدية.
- الرعاية الشاملة: يقدم فريق الدكتور هطيف رعاية متكاملة تبدأ من التشخيص الدقيق، مروراً بالجراحة الآمنة، وصولاً إلى برامج المتابعة وإعادة التأهيل الدقيقة.
الخيارات العلاجية: التحفظي مقابل الجراحي
قبل اتخاذ قرار دمج الفقرات، يستنفد الأطباء عادة كافة الخيارات غير الجراحية (التحفظية)، والتي تشمل:
- الأدوية: مسكنات الألم، مضادات الالتهاب غير الستيرويدية (NSAIDs)، ومرخيات العضلات.
- العلاج الطبيعي: تمارين مخصصة لتقوية عضلات الجذع (البطن والظهر) لتحسين دعم العمود الفقري.
- الحقن الموضعية: حقن الكورتيزون في فوق الجافية (Epidural Injections) لتقليل التهاب الأعصاب وتخفيف الألم مؤقتاً.
- تعديل نمط الحياة: إنقاص الوزن، التوقف عن التدخين، وتحسين بيئة العمل (Ergonomics).
إذا فشلت هذه الطرق في توفير الراحة المطلوبة بعد فترة كافية، يصبح التدخل الجراحي هو الخطوة المنطقية التالية.
جدول مقارنة: إيجابيات وسلبيات الخيارات العلاجية
| الخيار العلاجي | الإيجابيات | السلبيات |
|---|---|---|
| العلاج التحفظي | لا توجد مخاطر جراحية، تكلفة أقل مبدئياً، يمكن القيام به في المنزل. | قد لا يعالج المشكلة الجذرية (مثل الانزلاق)، مسكنات الألم لها آثار جانبية، قد يستمر الألم. |
| عملية دمج الفقرات | حل جذري لعدم الاستقرار، تخفيف دائم للألم، منع تدهور الحالة العصبية. | يتطلب تدخلاً جراحياً وتخديراً كاملاً، فترة تعافي أطول، تكلفة أعلى، تقييد طفيف لحركة الجزء المدمج. |
التقنيات الجراحية الحديثة لدمج الفقرات
لا توجد طريقة واحدة تناسب الجميع في جراحة دمج الفقرات. يحدد الأستاذ الدكتور محمد هطيف التقنية الأنسب بناءً على موقع المشكلة، سببها، والحالة الصحية العامة للمريض.
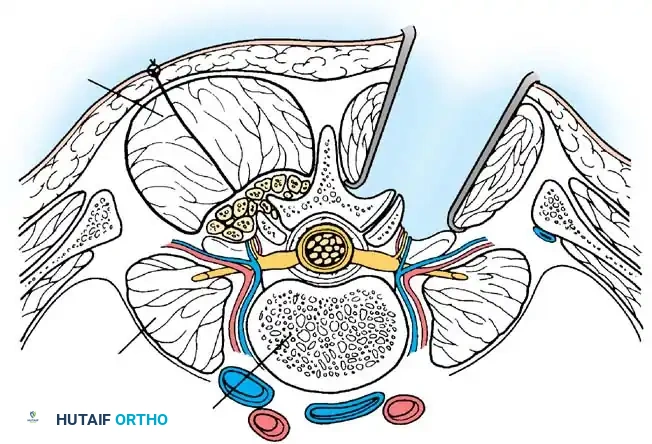
من أبرز التقنيات المستخدمة:
1. الدمج من الخلف (PLIF - Posterior Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من خلال شق في الظهر. يتم إزالة جزء من العظم والقرص الغضروفي، ثم يُزرع الطعم العظمي.
2. الدمج عبر الثقبة (TLIF - Transforaminal Lumbar Interbody Fusion): تقنية مشابهة لـ PLIF ولكن يتم الوصول للقرص من الجانب الخلفي، مما يقلل من سحب الأعصاب وتقليل خطر إصابتها.
3. الدمج من الأمام (ALIF - Anterior Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري عبر شق في البطن. هذه الطريقة تتجنب قطع عضلات الظهر تماماً، مما يقلل من ألم ما بعد الجراحة، وتسمح بوضع طعم عظمي أكبر.
4. الدمج الجانبي (XLIF / LLIF): يتم الوصول إلى العمود الفقري من خلال شق صغير في جانب الجسم. وهي من جراحات التدخل المحدود (Minimally Invasive) التي تتميز بسرعة التعافي.
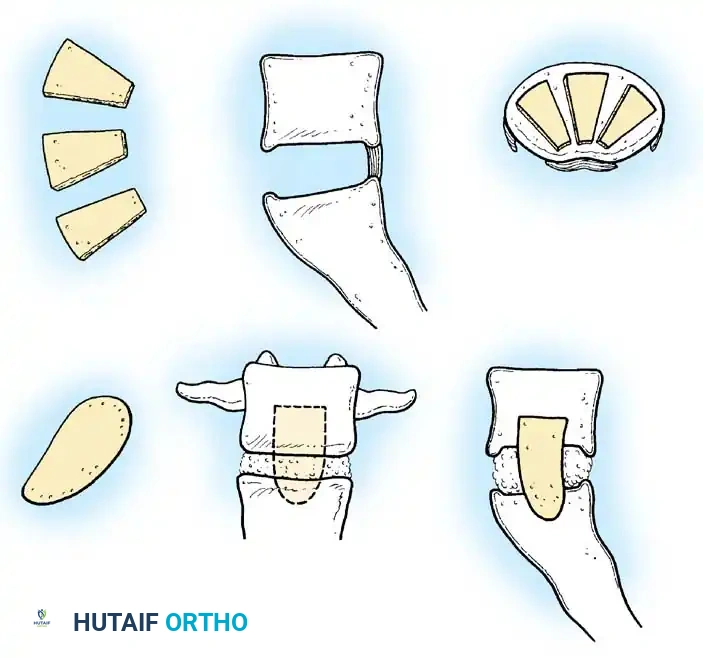
أنواع الطعوم العظمية (Bone Grafts):
لكي تلتحم الفقرات، نحتاج إلى مادة تحفز نمو العظم. وتشمل:
* الطعم الذاتي (Autograft): يؤخذ من جسم المريض نفسه (غالباً من عظم الحوض). وهو الخيار الأفضل بيولوجياً.
* الطعم الخارجي (Allograft): عظم يؤخذ من بنك العظام (متبرع).
* المواد الصناعية والبيولوجية: بروتينات تحفيز نمو العظم (BMP) ومواد صناعية متطورة.
خطوات عملية دمج فقرات العمود الفقري بالتفصيل
كيف تتم العملية فعلياً داخل غرفة العمليات؟ إليك الخطوات الأساسية التي يجريها فريق الجراحة:
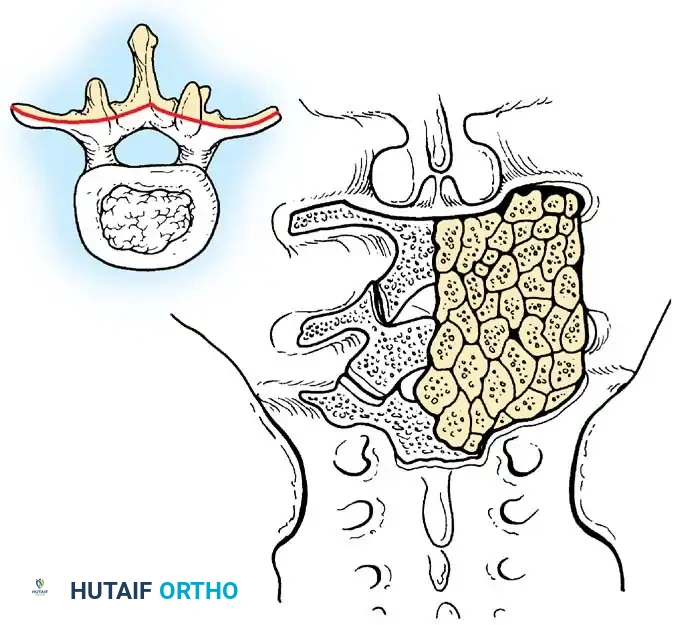
- التخدير والتجهيز: تتم العملية تحت التخدير العام الكامل. يتم مراقبة الوظائف الحيوية للمريض بدقة طوال فترة الجراحة باستخدام أحدث أجهزة المراقبة العصبية (Neuromonitoring) لضمان سلامة الحبل الشوكي.
- إجراء الشق الجراحي: بناءً على التقنية المختارة (أمامي، خلفي، أو جانبي)، يقوم الجراح بعمل الشق للوصول إلى الفقرات المستهدفة.
- تخفيف الضغط (Decompression): إذا كان هناك ضغط على الأعصاب، يقوم الجراح بإزالة الأجزاء العظمية الزائدة (استئصال الصفيحة الفقرية Laminectomy) أو إزالة القرص الغضروفي التالف (Discectomy).
- وضع الطعم العظمي (Grafting): يتم تحضير سطح الفقرات ليكون خشناً (مما يحفز النزيف ونمو العظم)، ثم يوضع الطعم العظمي في المسافة بين الفقرات، غالباً داخل قفص صغير (Cage) يحافظ على ارتفاع القرص الطبيعي.
- التثبيت المعدني (Instrumentation): لضمان ثبات الفقرات ريثما ينمو العظم ويلتحم (وهي عملية تستغرق أشهراً)، يقوم الجراح بوضع مسامير (Pedicle Screws) وقضبان معدنية (Rods) من التيتانيوم لتثبيت العمود الفقري كدعامة داخلية قوية.
- الإغلاق: يتم خياطة العضلات والأنسجة بعناية، وإغلاق الشق الجراحي بغرز تجميلية، ووضع الضمادات المعقمة.
ما بعد الجراحة: رحلة التعافي وإعادة التأهيل
نجاح العملية لا يتوقف عند باب غرفة العمليات، بل يعتمد بشكل كبير على التزام المريض ببرنامج التعافي وإعادة التأهيل.
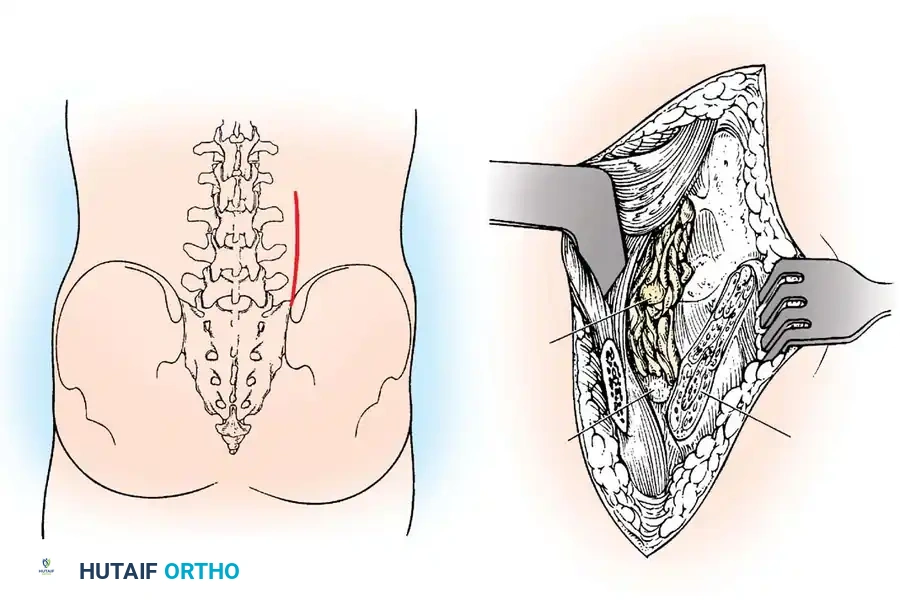
- فترة البقاء في المستشفى: تتراوح عادة بين 2 إلى 4 أيام. في اليوم الأول بعد الجراحة، سيشجعك الفريق الطبي على الوقوف والمشي بخطوات بسيطة بمساعدة المعالج الطبيعي. الحركة المبكرة تمنع تجلط الدم وتسرع الشفاء.
- الأسابيع الأولى في المنزل: ستحتاج إلى مساعدة في أداء المهام اليومية. يجب تجنب الانحناء، الرفع (أكثر من 2-3 كيلوجرام)، والالتفاف الحاد للظهر (قاعدة BLT: No Bending, Lifting, Twisting). سيتم وصف مسكنات للألم للسيطرة على الانزعاج الطبيعي بعد الجراحة.
- من شهر إلى 3 أشهر: يبدأ العظم في الاندماج الفعلي. ستتمكن من العودة إلى الأنشطة الخفيفة والعمل المكتبي إذا كان لا يتطلب جهداً بدنياً. ستبدأ جلسات العلاج الطبيعي المكثفة لتقوية عضلات الجذع وتحسين المرونة.
- من 3 إلى 6 أشهر وما بعدها: يكتمل الاندماج العظمي الصلب لدى معظم المرضى. يسمح الطبيب بالعودة التدريجية للأنشطة الرياضية والمهام الشاقة.
نصائح ذهبية لحياة صحية بعد دمج الفقرات
للحفاظ على نتائج الجراحة وحماية باقي فقرات العمود الفقري من التآكل مستقبلاً، يوصي الأستاذ الدكتور محمد هطيف بالآتي:
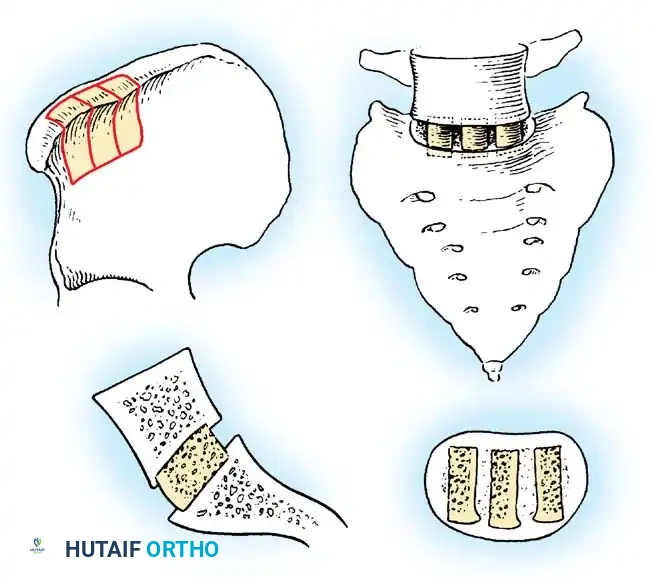
- الإقلاع النهائي عن التدخين: النيكوتين يضيق الأوعية الدموية ويمنع وصول الأكسجين والغذاء للعظام، مما يرفع نسبة فشل اندماج الفقرات (Pseudoarthrosis) بشكل مخيف.
- إدارة الوزن: كل كيلوجرام زائد يضع ضغطاً مضاعفاً على العمود الفقري. الحفاظ على وزن مثالي يخفف العبء عن الظهر.
- ميكانيكا الجسم السليمة (Ergonomics): تعلم كيفية رفع الأشياء بطريقة صحيحة (بالاعتماد على ثني الركبتين وليس الظهر)، وتجنب الجلوس لفترات طويلة دون فترات راحة وتمدد.
- الرياضة المنتظمة: السباحة، المشي السريع، وتمارين تقوية الجذع (Core exercises) هي أفضل أصدقاء لعمودك الفقري بعد التعافي التام.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
النتائج تتحدث عن نفسها. من بين مئات الحالات الناجحة، نذكر:
- حالة الأستاذ أحمد (55 عاماً): كان يعاني من انزلاق فقاري قطني من الدرجة الثانية مع تضيق شديد في القناة الشوكية، مما أقعده عن عمله كمعلم بسبب عدم قدرته على الوقوف لأكثر من 5 دقائق. بعد إجراء عملية دمج الفقرات (TLIF) وتثبيتها بالمسامير على يد د. هطيف، عاد أحمد لعمله بعد 3 أشهر، وهو الآن يمارس رياضة المشي يومياً دون أي ألم جذري.
- حالة الشاب وليد (35 عاماً): تعرض لحادث سير أدى إلى كسر غير مستقر في الفقرات الصدرية. تم نقله طوارئ وإجراء عملية دمج صدرية خلفية لتثبيت الكسر وحماية الحبل الشوكي. بفضل الله ثم دقة الجراحة الميكروسكوبية، تعافى وليد بالكامل دون أي عجز عصبي.
الأسئلة الشائعة حول عملية دمج فقرات العمود الفقري
نظراً لأهمية هذه الجراحة، تكثر تساؤلات المرضى. فيما يلي إجابات وافية لأكثر الأسئلة شيوعاً:
1. ما هي نسبة نجاح عملية دمج فقرات العمود الفقري؟
تعتبر نسبة النجاح عالية جداً وتتجاوز 85-90% في تخفيف ألم الأعصاب وتوفير الاستقرار الهيكلي، خاصة عند إجرائها بواسطة جراح خبير مثل أ.د. محمد هطيف واختيار المريض المناسب.
2. هل سأفقد القدرة على الحركة بعد دمج الفقرات؟
هذا اعتقاد خاطئ شائع. دمج فقرة أو اثنتين في المنطقة القطنية أو الصدرية لا يؤثر بشكل ملحوظ على المرونة العامة للجسم. معظم المرضى يشعرون بتحسن في حركتهم بعد العملية لأن الألم الذي كان يقيدهم قد زال.
3. متى يمكنني المشي بعد الجراحة؟
يُشجع المرضى على الوقوف والمشي بمساعدة في اليوم التالي للجراحة مباشرة. المشي المبكر أساسي لتسريع الدورة الدموية ومنع المضاعفات.
4. هل أحتاج إلى إزالة المسامير المعدنية لاحقاً؟
في 95% من الحالات، تبقى المسامير والقضبان المعدنية (المصنوعة من التيتانيوم الآمن) في الجسم مدى الحياة ولا حاجة لإزالتها، إلا في حالات نادرة جداً إذا سببت تهيجاً موضعياً بعد اكتمال التحام العظم.
**5. هل يمكنني إجراء فحص الرنين المغناطيسي (MRI) بعد العملية
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
