الخلاصة الطبية السريعة: عملية المسمار النخاعي لعظمة الفخذ (Antegrade Femoral Nailing) هي الإجراء الجراحي الأفضل والمعيار الذهبي العالمي لعلاج كسور الفخذ. تعتمد هذه التقنية المتطورة على إدخال قضيب معدني متين (من التيتانيوم أو الفولاذ الطبي) داخل تجويف العظم لتثبيت الكسر من الداخل. يضمن هذا الإجراء تسريع التئام العظام، ويسمح للمريض بالحركة المبكرة، ويقلل من المضاعفات، مما يضمن العودة السريعة لممارسة الحياة الطبيعية بأمان تام، خاصة عند إجرائها على يد خبير متمرس.
مقدمة شاملة عن كسر الفخذ وأهمية التدخل الجراحي
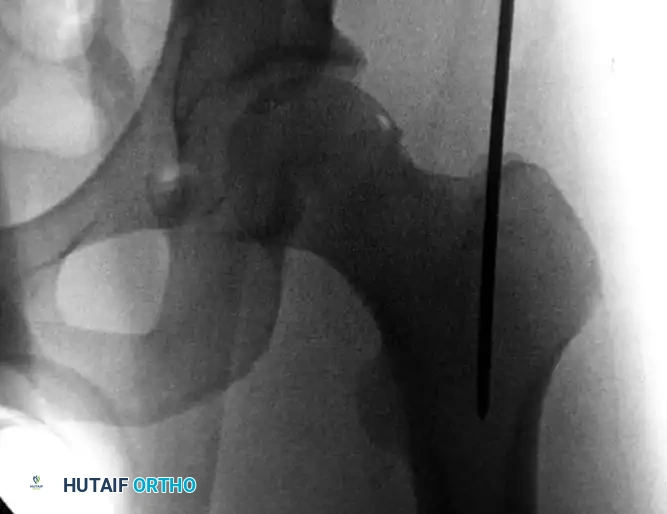
تعتبر عظمة الفخذ (Femur) أطول وأقوى وأثقل عظمة في جسم الإنسان. ولأنها تتمتع بهذه الصلابة الاستثنائية، فإن تعرضها للكسر يتطلب قوة ميكانيكية هائلة جداً (High-energy trauma)، وغالباً ما يصاحب هذا الكسر ألم مبرح، وتورم شديد، وعدم قدرة مطلقة على تحريك الطرف المصاب أو تحمل الوزن.
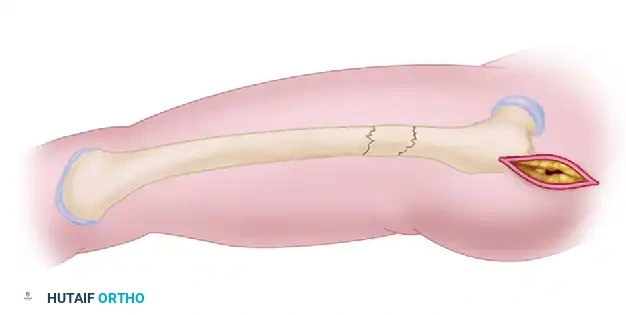
في عالم جراحة العظام الحديث، ولّت تلك الأيام التي كان يُجبر فيها المريض على البقاء في السرير لشهور طويلة مع أوزان الشد العظمي. اليوم، تُعد عملية المسمار النخاعي لعظمة الفخذ هي الحل الجراحي الأمثل والأكثر أماناً لعلاج كسور منتصف عظمة الفخذ (الكسور المفتتة، الحلزونية، أو العرضية).
يعمل المسمار النخاعي كدعامة داخلية صلبة تشارك العظم في تحمل وزن الجسم (Load-sharing device)، مما يوفر استقراراً ميكانيكياً ممتازاً ويحفز عملية الالتئام الطبيعي للعظام عن طريق تكوين الدشبذ العظمي (Callus) دون التدخل المباشر في منطقة الكسر، مما يحافظ على التروية الدموية الحيوية للعظم. من خلال هذا الدليل الطبي الشامل، سنأخذ بيدك خطوة بخطوة لفهم كل التفاصيل الدقيقة المتعلقة بهذه الجراحة.
التشريح الدقيق لعظمة الفخذ والميكانيكا الحيوية
لفهم طبيعة الإصابة وكيفية علاجها، من الضروري التعمق في بنية عظمة الفخذ. تتكون هذه العظمة الجبارة من ثلاثة أجزاء تشريحية رئيسية:
1. الجزء العلوي (القريب): يتضمن رأس الفخذ الذي يستقر في تجويف الحوض مكوناً مفصل الورك، بالإضافة إلى عنق الفخذ والمدورين (الكبير والصغير).
2. الجزء السفلي (البعيد): يتسع ليتصل بعظمة القصبة والرضفة (الصابونة) لتكوين مفصل الركبة.
3. جسم العظمة (Diaphysis): وهو الجزء الأوسط الأسطواني، ويحتوي في مركزه على قناة مجوفة تُعرف بـ "القناة النخاعية" (Medullary Canal)، وهي المكان الذي يتم فيه إدخال المسمار النخاعي.
تُحاط عظمة الفخذ بشبكة معقدة وقوية جداً من العضلات (مثل العضلة الرباعية في الأمام وأوتار الركبة في الخلف)، والأوعية الدموية الرئيسية، والأعصاب. عندما يحدث الكسر، تقوم هذه العضلات القوية بالانقباض التشنجي اللاإرادي، مما يؤدي إلى تداخل أطراف العظم المكسور (Displacement) وقصر واضح في طول الساق المكسورة مقارنة بالسليمة.
هنا يبرز دور الجراح الماهر في التغلب على قوة هذه العضلات، وإعادة العظمة إلى طولها واستقامتها الطبيعية، وتثبيتها من الداخل باستخدام المسمار النخاعي المغلق (Closed Nailing) دون الحاجة إلى إجراء شقوق جراحية كبيرة تمزق هذه العضلات وتدمر الأوعية الدموية المغذية للكسر.
الأسباب العميقة والشائعة لكسور الفخذ
لا تنكسر عظمة الفخذ بسهولة في الظروف العادية. وعادة ما تكون هناك أسباب واضحة وقوية (طاقة عالية) تؤدي إلى هذا النوع من الإصابات، ومن أبرزها:
- حوادث السير والسيارات: وهي السبب الأول والأكثر شيوعاً عالمياً، حيث يتعرض الفخذ لصدمة مباشرة وعنيفة.
- حوادث الدراجات النارية: نظراً لعدم وجود هيكل معدني يحمي السائق، تكون كسور الفخذ هنا غالباً مفتتة أو مضاعفة (مفتوحة).
- السقوط من ارتفاعات عالية: مثل حوادث السقوط في مواقع البناء والتشييد.
- الإصابات الرياضية العنيفة: في الرياضات التي تتضمن احتكاكاً شديداً أو سرعات عالية مثل التزلج والفروسية.
- حوادث الدهس للمشاة: والتي غالباً ما ينتج عنها كسور شديدة التعقيد.
- هشاشة العظام (Osteoporosis): لدى كبار السن، قد يؤدي مجرد سقوط بسيط على الأرض إلى كسر في الفخذ (غالباً في منطقة عنق الفخذ أو ما بين المدورين، ولكن قد يمتد لجسم العظمة).
- الكسور المرضية (Pathological Fractures): تحدث نتيجة ضعف العظم بسبب أورام العظام (الحميدة أو الخبيثة) أو الالتهابات العظمية المزمنة.

الأعراض السريرية وطرق التشخيص الدقيق
عند حدوث كسر في جسم عظمة الفخذ، تكون الأعراض دراماتيكية وواضحة ولا يمكن تجاهلها، وتشمل:
- ألم شديد ومفاجئ: يتركز في منتصف الفخذ ويزداد بشدة مع أي محاولة للحركة.
- عدم القدرة على الحركة: عجز تام عن الوقوف أو تحميل أي وزن على الساق المصابة.
- التشوه البصري: قد تبدو الساق أقصر من الساق الأخرى، أو ملتوية بزاوية غير طبيعية.
- التورم والكدمات: انتفاخ سريع في الفخذ نتيجة النزيف الداخلي الذي قد يصل إلى لتر أو أكثر من الدم داخل أنسجة الفخذ.
- بروز العظم (في الكسور المفتوحة): حيث يخترق العظم المكسور الجلد، وهي حالة طوارئ قصوى لتجنب التلوث والعدوى.
التشخيص الطبي
يعتمد التشخيص على الفحص السريري السريع والتصوير الطبي الدقيق:
1. الأشعة السينية (X-rays): الإجراء الأساسي الذي يوضح مكان الكسر، نوعه (عرضي، مائل، حلزوني، مفتت)، ومدى تباعد أطراف العظم.
2. الأشعة المقطعية (CT Scan): يطلبها الجراح في حالات الكسور المعقدة جداً، أو إذا كان الكسر يمتد إلى مفصل الركبة أو الورك، للحصول على صورة ثلاثية الأبعاد تساعد في التخطيط الجراحي.

خيارات العلاج: لماذا الجراحة هي الحل الأمثل؟
في الماضي، كان العلاج التحفظي (استخدام الجبائر أو الشد العظمي السريري لمدة 3-4 أشهر) هو السائد. لكن هذا الأسلوب أثبت فشله الذريع بسبب المضاعفات الخطيرة للملازمة الطويلة للسرير (مثل جلطات الدم، تقرحات الفراش، تيبس المفاصل، وضعف العضلات).
لذلك، يعتبر التدخل الجراحي حالياً هو الضرورة الطبية المطلقة لمعظم كسور الفخذ لدى البالغين. ومن بين جميع الخيارات الجراحية (مثل الشرائح والمسامير، أو التثبيت الخارجي)، يتربع المسمار النخاعي على عرش أفضل العلاجات.
جدول مقارنة: العلاج التحفظي مقابل عملية المسمار النخاعي
| وجه المقارنة | العلاج التحفظي (الشد العظمي/الجبس) | عملية المسمار النخاعي (التدخل الجراحي) |
|---|---|---|
| مدة البقاء في السرير | تصل إلى 3 أو 4 أشهر | أيام قليلة فقط (يتحرك المريض في اليوم التالي) |
| معدل التئام العظم | متوسط إلى ضعيف (احتمال عدم التئام) | ممتاز (يتجاوز 95% بفضل الحفاظ على التروية) |
| خطر الجلطات الدموية | مرتفع جداً بسبب قلة الحركة | منخفض جداً بسبب الحركة المبكرة |
| تيبس المفاصل (الركبة/الورك) | شائع جداً ويحتاج علاج طبيعي طويل | نادر، المفاصل تتحرك بحرية فوراً بعد الجراحة |
| القدرة على تحمل الوزن | مستحيلة حتى يلتئم الكسر تماماً | ممكنة جزئياً أو كلياً بعد الجراحة بوقت قصير |
| الندبات الجراحية | لا يوجد | شقوق صغيرة جداً (تدخل محدود) |
ما هو المسمار النخاعي (Intramedullary Nail)؟
المسمار النخاعي ليس مسماراً بالمعنى التقليدي، بل هو قضيب معدني أسطواني مجوف، يُصنع عادة من سبائك التيتانيوم (Titanium) أو الفولاذ المقاوم للصدأ من الدرجة الطبية (Stainless Steel). يتميز التيتانيوم بكونه خفيف الوزن، قوي جداً، ومتوافق حيوياً مع جسم الإنسان (لا يسبب رفضاً مناعياً)، كما أنه يسمح بإجراء أشعة الرنين المغناطيسي (MRI) مستقبلاً إذا لزم الأمر.
يتم تصميم المسمار ليتناسب مع التقوس الطبيعي لعظمة الفخذ (Anatomical Bowing). ولضمان عدم دوران العظم المكسور حول المسمار، يتم قفل المسمار من الأعلى والأسفل باستخدام براغي تشابكية (Interlocking Screws) تمر عبر العظم والمسمار معاً، مما يوفر ثباتاً دورانياً وطولياً مثالياً.
الأستاذ الدكتور محمد هطيف: الخيار الأول في اليمن لجراحات العظام المعقدة
عندما يتعلق الأمر بجراحة كبرى مثل تثبيت كسر الفخذ بالمسمار النخاعي، فإن اختيار الجراح هو العامل الأهم لضمان نجاح العملية وتجنب المضاعفات. في العاصمة اليمنية صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل استشاري جراحة العظام والمفاصل، والمرجع الطبي الأول للحالات المعقدة.
لماذا يعتبر أ.د. محمد هطيف الأفضل؟
1. الدرجة العلمية الرفيعة: أستاذ (بروفيسور) جراحة العظام والمفاصل في جامعة صنعاء، مما يعكس عمق معرفته الأكاديمية والسريرية واطلاعه على أحدث الأبحاث العالمية.
2. خبرة تتجاوز 20 عاماً: أجرى آلاف العمليات الجراحية الناجحة، بدءاً من علاج الكسور المعقدة وصولاً إلى تبديل المفاصل الصناعية.
3. التقنيات الحديثة: رائد في استخدام أحدث التقنيات الجراحية في اليمن، بما في ذلك الجراحة الميكروسكوبية (Microsurgery)، ومناظير المفاصل بدقة 4K (Arthroscopy)، والمفاصل الصناعية (Arthroplasty).
4. الأمانة الطبية الصارمة: يُعرف د. هطيف بشفافيته المطلقة مع مرضاه، حيث يقدم التشخيص الدقيق ولا يوصي بالجراحة إلا إذا كانت هي الخيار الأفضل والوحيد لمصلحة المريض.
5. التدخل الجراحي المحدود (Minimally Invasive): براعته في إدخال المسمار النخاعي عبر شقوق جراحية دقيقة جداً تحافظ على العضلات وتسرع من عملية التشافي.
التحضير ما قبل الجراحة (Pre-operative Preparation)
تبدأ رحلة العلاج الناجحة من التحضير الدقيق. بمجرد وصول المريض إلى المستشفى، يتم اتخاذ الخطوات التالية:
* استقرار الحالة العامة: خاصة في حوادث السير، يتم التأكد من سلامة الرأس والصدر والبطن أولاً (Advanced Trauma Life Support).
* الشد العظمي المؤقت: قد يتم وضع الساق في شد مؤقت لتقليل الألم ومنع انقباض العضلات الشديد حتى موعد الجراحة.
* الفحوصات الشاملة: تحاليل الدم الكاملة، وظائف الكلى والكبد، تخطيط القلب، وتجهيز وحدات دم احتياطية نظراً لاحتمالية فقدان الدم أثناء الإصابة أو الجراحة.
* اختيار حجم المسمار: يقوم د. محمد هطيف بدراسة الأشعة بعناية لتحديد الطول والقطر المناسبين للمسمار النخاعي الذي سيتم استخدامه.
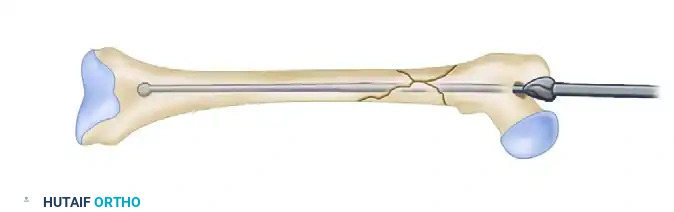
خطوات عملية المسمار النخاعي بالتفصيل (Step-by-Step Procedure)
تُجرى العملية عادة تحت التخدير النصفي (Spinal Anesthesia) أو التخدير العام، وتستغرق ما بين ساعة إلى ساعتين، وتتم وفق الخطوات الدقيقة التالية:
1. وضعية المريض (Patient Positioning)
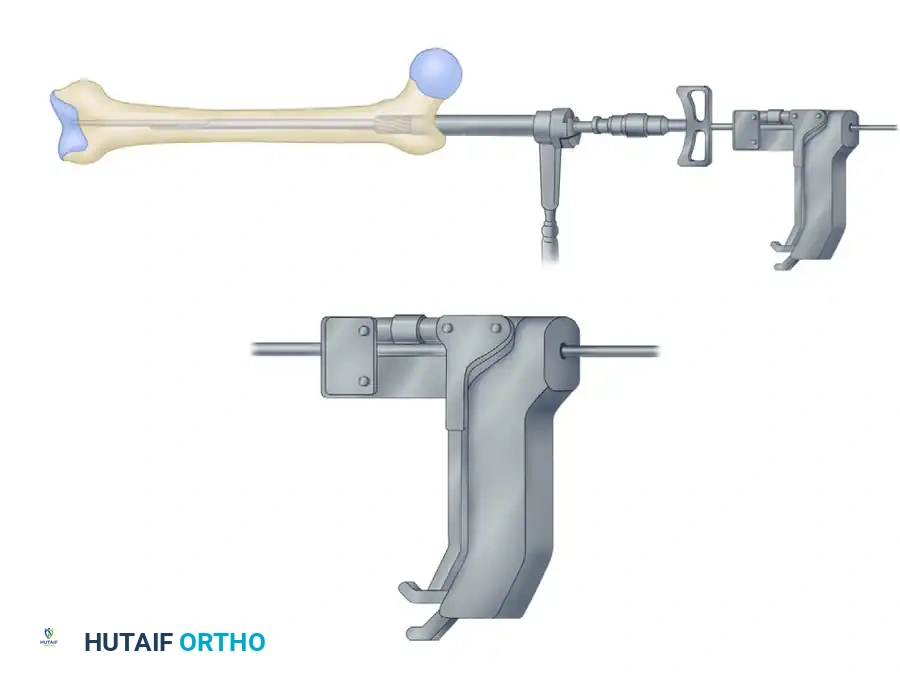
يتم وضع المريض على طاولة عمليات خاصة تُعرف بـ "طاولة العظام" (Fracture Table). تسمح هذه الطاولة بشد الساق المصابة بلطف لإعادة العظمة المكسورة إلى طولها الطبيعي ومحاذاتها بشكل صحيح (Reduction).
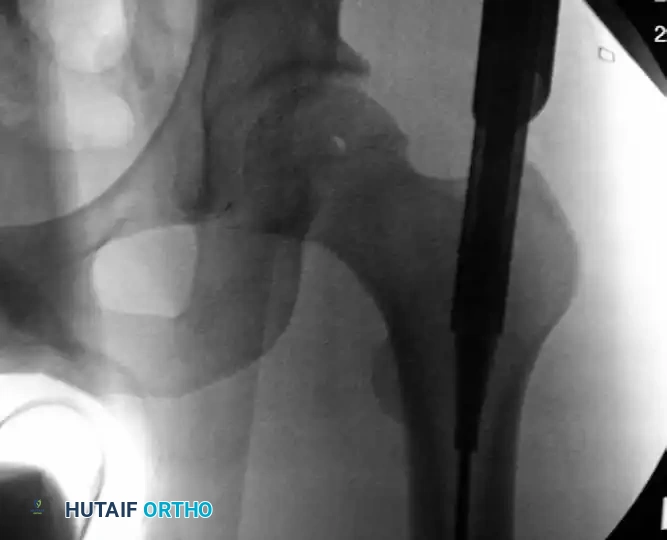
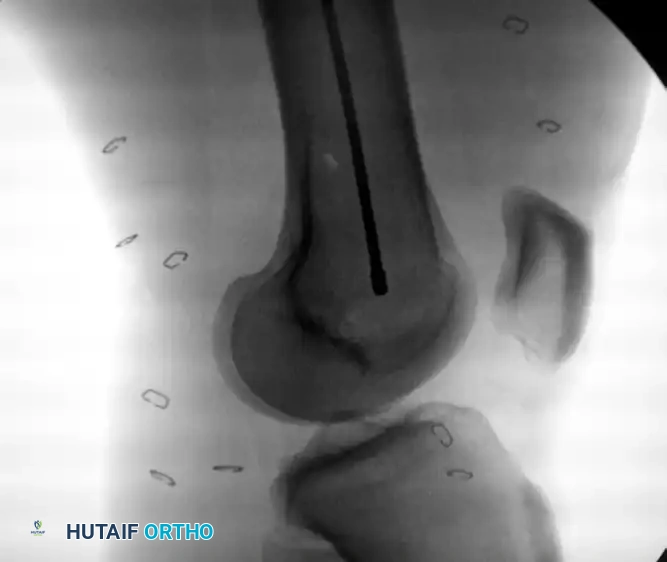
2. استخدام جهاز الأشعة السينية (C-Arm Fluoroscopy)
تُجرى العملية بالكامل تحت توجيه جهاز أشعة سينية متحرك داخل غرفة العمليات. هذا الجهاز يمنح الجراح رؤية حية ومباشرة للعظام من الداخل دون الحاجة لفتح منطقة الكسر تماماً.
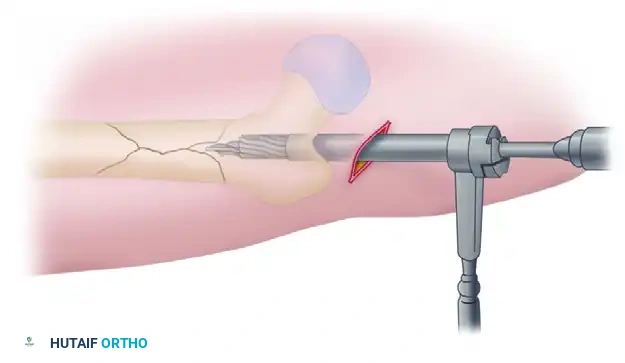
3. نقطة الدخول (Entry Point)
يقوم أ.د. محمد هطيف بعمل شق جراحي صغير (حوالي 3 إلى 5 سم) في منطقة الورك أو أعلى الفخذ. يتم تحديد نقطة الدخول بدقة متناهية (إما في الحفرة الكمثرية Piriformis Fossa أو المدور الكبير Greater Trochanter) للوصول إلى بداية القناة النخاعية.
4. تمرير السلك الدليلي (Guide Wire)
يتم إدخال سلك معدني رفيع عبر القناة النخاعية للعظمة العلوية، ثم يتم توجيهه بمهارة ليعبر منطقة الكسر ويدخل في القناة النخاعية للعظمة السفلية وصولاً إلى الركبة.
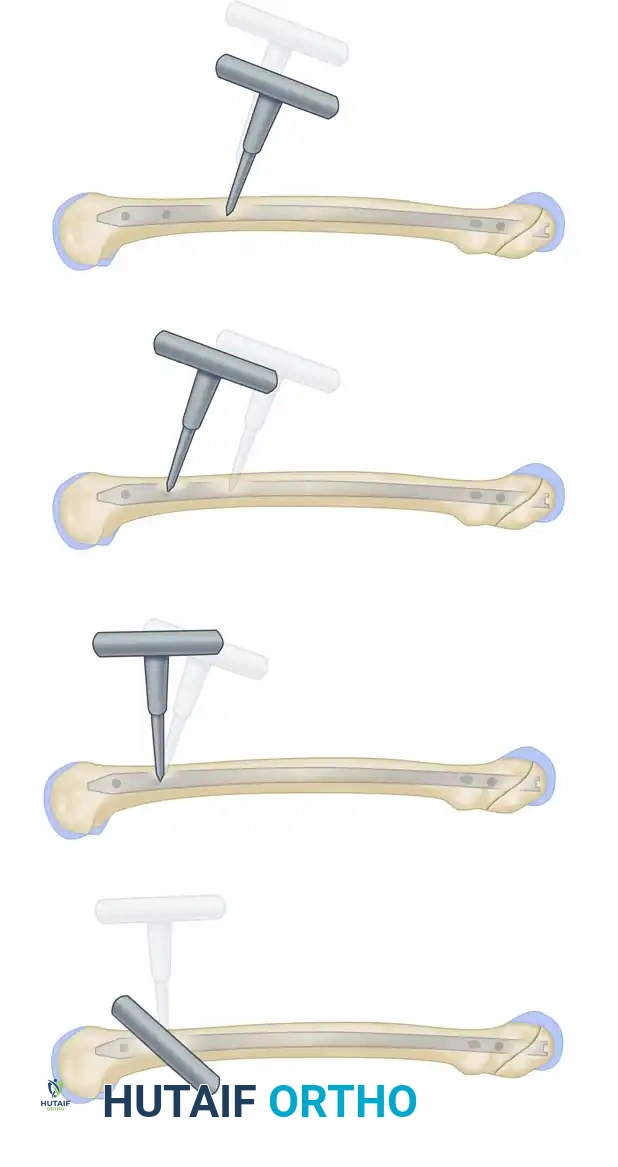
5. توسيع القناة (Reaming) - اختياري
في كثير من الأحيان، يتم استخدام أداة طبية لتوسيع القناة النخاعية (Reamer) حول السلك الدليلي. هذا التوسيع يسمح بإدخال مسمار بقطر أكبر وأقوى، كما أن ناتج حفر العظم يعمل كطعم عظمي طبيعي (Bone Graft) يحفز التئام الكسر.
6. إدخال المسمار النخاعي (Nail Insertion)
يتم إزالة السلك الدليلي، وإدخال المسمار النخاعي المصنوع من التيتانيوم بلطف داخل القناة المجوفة حتى يستقر في مكانه الصحيح، ليعمل كدعامة داخلية صلبة تربط أجزاء العظم المكسور.
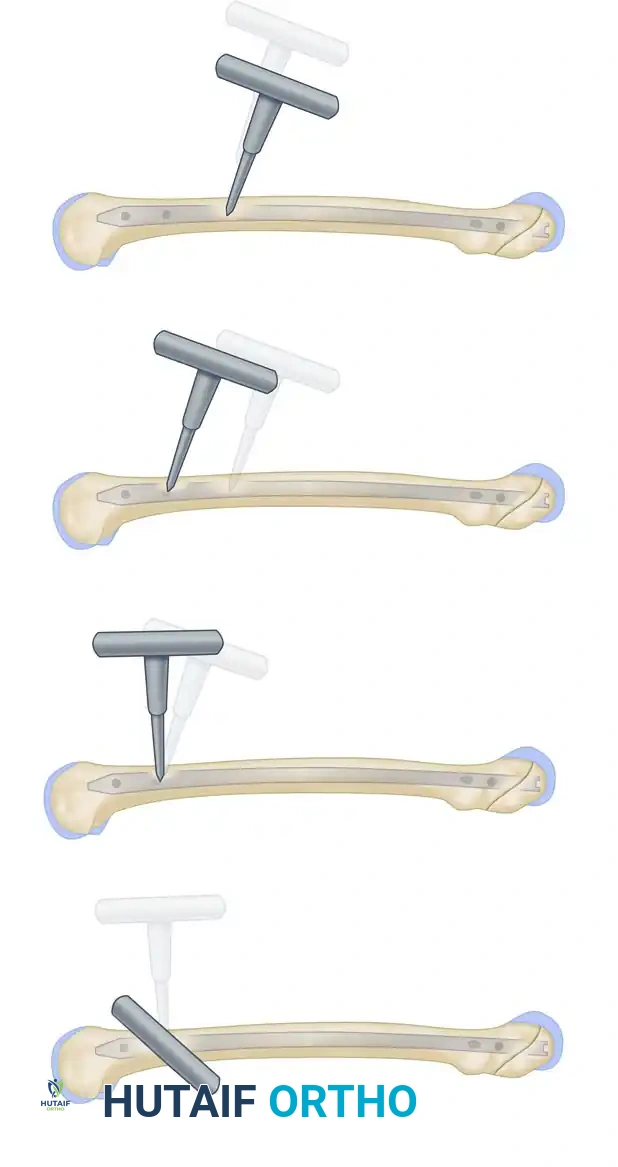
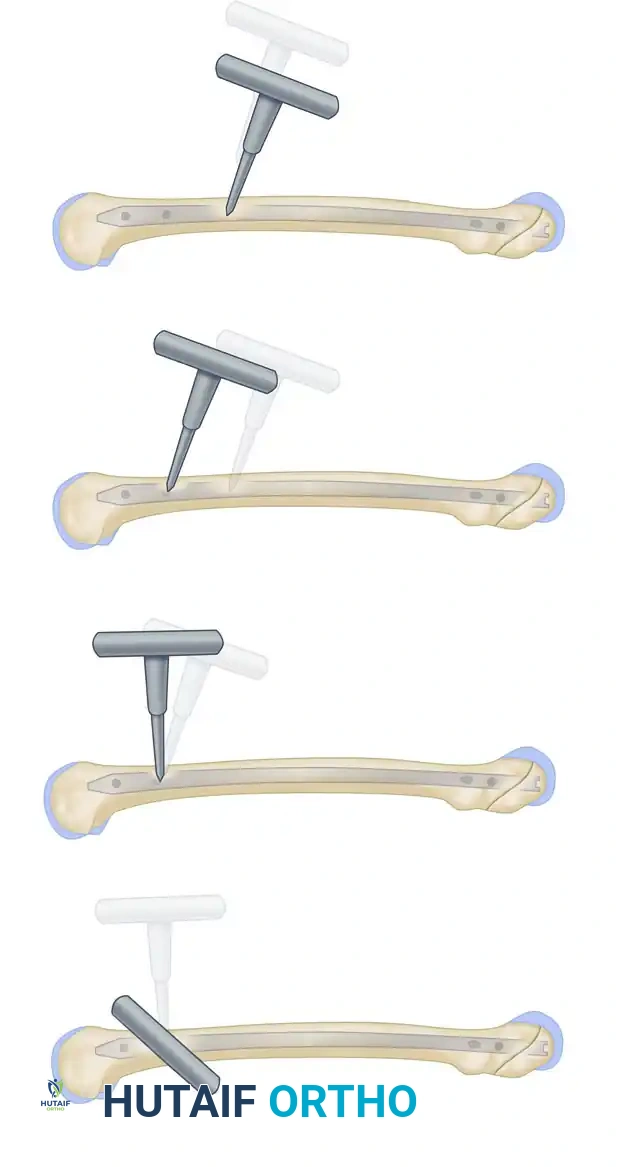
7. التثبيت بالبراغي (Interlocking Screws)
لضمان عدم تحرك المسمار أو دوران العظم حوله، يقوم الجراح بعمل شقوق دقيقة جداً (أقل من 1 سم) لإدخال براغي معدنية تمر عبر العظم وعبر ثقوب مخصصة في المسمار من الأعلى (قرب الورك) ومن الأسفل (قرب الركبة).
8. الإغلاق والتعقيم
يتم غسل الجروح الصغيرة وتعقيمها، ثم خياطتها بغرز تجميلية، ووضع ضمادات معقمة.
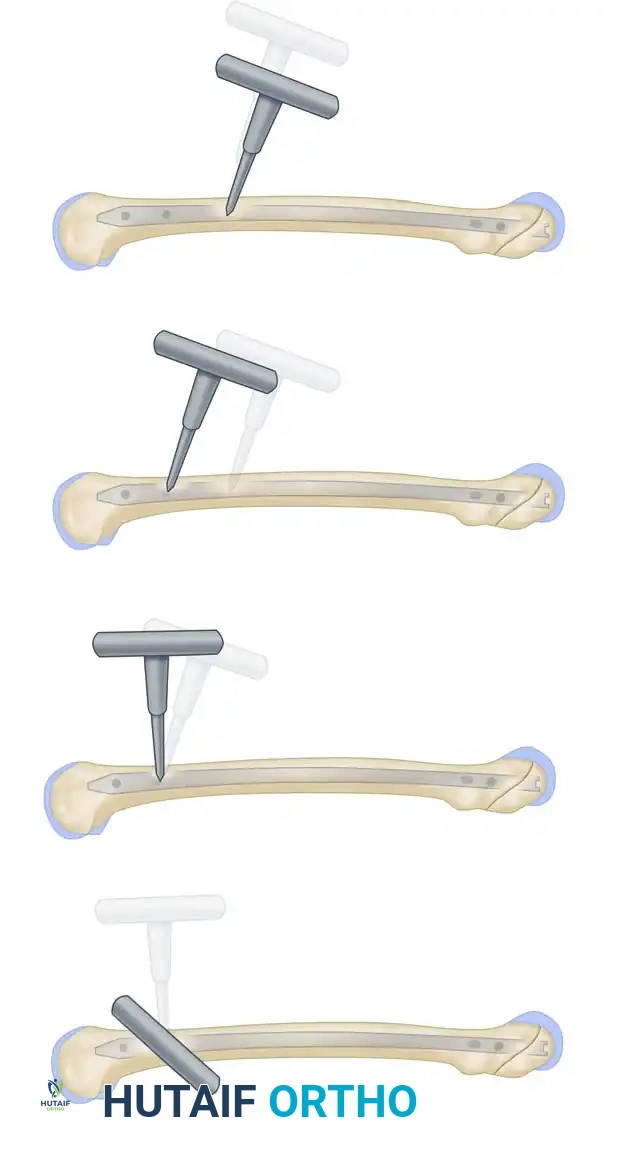
مرحلة التعافي والتأهيل البدني (Rehabilitation)
الهدف الرئيسي من استخدام المسمار النخاعي هو الحركة المبكرة. إن بقاء المريض في السرير هو العدو الأول للتعافي.
- اليوم الأول بعد الجراحة: سيشجعك الفريق الطبي على الجلوس على حافة السرير وتحريك كاحلك وركبتك لتحفيز الدورة الدموية.
- تحميل الوزن: بناءً على نوع الكسر ومدى ثباته، سيحدد لك د. محمد هطيف متى يمكنك البدء في المشي. في كثير من الحالات، يُسمح للمريض بتحميل وزن جزئي (أو حتى كلي) باستخدام العكازات أو المشاية (Walker) في غضون 24 إلى 48 ساعة.
جدول التأهيل البدني والعلاج الطبيعي
| المرحلة الزمنية | الأهداف والأنشطة المسموحة |
|---|---|
| الأسبوع 1 - 2 | السيطرة على الألم والتورم. المشي باستخدام العكازات مع تحميل وزن حسب تعليمات الجراح. تمارين لتقوية العضلة الرباعية وتحريك الركبة لتجنب التيبس. |
| الأسبوع 3 - 6 | زيادة تدريجية في تحميل الوزن. التخلي عن العكازات تدريجياً. تمارين الدراجة الثابتة الخفيفة. السباحة (بعد التئام الجروح تماماً). |
| الأسبوع 6 - 12 | المشي بدون مساعدة. البدء في تمارين المقاومة لتقوية عضلات الفخذ والورك. تقييم التئام العظم عبر الأشعة السينية. |
| بعد 3 إلى 6 أشهر | العودة الكاملة للأنشطة الطبيعية اليومية. العودة للعمل. يمكن العودة للرياضات الخفيفة بإذن الطبيب. |
قصص نجاح ملهمة من عيادة د. محمد هطيف
تتحدث النتائج عن نفسها في عيادة الأستاذ الدكتور محمد هطيف. إليكم بعض النماذج الحقيقية (مع تغيير الأسماء للحفاظ على الخصوصية):
قصة الشاب "أحمد" (28 عاماً):
تعرض أحمد لحادث دراجة نارية مروع أدى إلى كسر مفتت في منتصف عظمة الفخذ الأيمن. تم نقله طوارئ، وأجرى له د. هطيف عملية المسمار النخاعي المغلق في نفس اليوم. بفضل دقة الجراحة، تمكن أحمد من الوقوف على قدميه بمساعدة العكازات في اليوم الثاني، وعاد لعمله كمهندس ميداني بعد أقل من 3 أشهر، دون أي قصر في الساق أو عرج.
قصة الحاجة "فاطمة" (65 عاماً):
عانت الحاجة فاطمة من هشاشة العظام، وتعرضت لسقوط منزلي أدى لكسر حلزوني في الفخذ. كان الخوف من مضاعفات التخدير والبقاء في السرير كبيراً. بفضل تقنية التدخل المحدود التي يتبعها د. هطيف، استغرقت العملية وقتاً قصيراً، وتم تثبيت الكسر بنجاح. عادت الحاجة فاطمة لممارسة حياتها والمشي في حديقة منزلها بعد أسابيع قليلة، متجنبة بذلك مضاعفات خطيرة كانت تهدد حياتها.
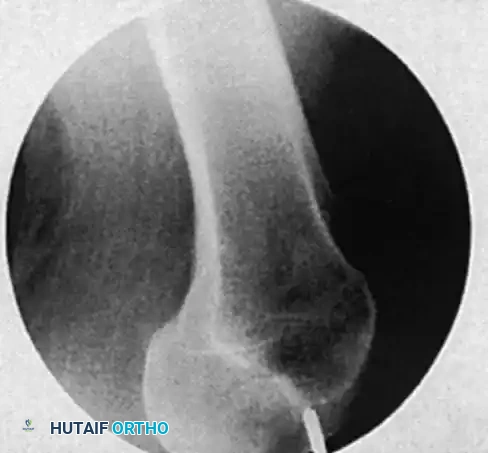
الأسئلة الشائعة (FAQ) حول عملية المسمار النخاعي لعظمة الفخذ
يقدم الأستاذ الدكتور محمد هطيف إجابات وافية ومفصلة لأكثر الأسئلة التي تشغل بال المرضى وعائلاتهم:
1. كم تستغرق عملية المسمار النخاعي؟
تستغرق العملية الجراحية نفسها عادة ما بين ساعة إلى ساعتين، وذلك يعتمد على مدى تعقيد الكسر وما إذا كان مفتتاً أو بسيطاً.
2. متى يمكنني المشي بعد العملية؟
الميزة الكبرى للمسمار النخاعي هي الحركة المبكرة. في معظم الحالات، يمكنك الوقوف والمشي باستخدام المشاية أو العكازات في اليوم التالي للجراحة. أما المشي بدون أي مساعدة فيعتمد على سرعة التئام العظم، وغالباً ما يكون بين 6 إلى 12 أسبوعاً.
3. هل يجب إزالة المسمار النخاعي بعد التئام الكسر؟
في العادة، لا يحتاج المريض لإزالة المسمار النخاعي المصنوع من التيتانيوم، بل يبقى في الجسم مدى الحياة دون مشاكل. يُزال المسمار فقط في حالات نادرة جداً، مثل حدوث التهاب، أو إذا كان يسبب ألماً مزمناً للمريض (وخاصة البراغي السفلية قرب الركبة)، ولا يتم ذلك إلا بعد مرور عام إلى عام ونصف للتأكد من التئام العظم بنسبة 100%.
4. هل العملية مؤلمة؟
أثناء الجراحة لن تشعر بأي ألم بفضل التخدير. بعد العملية، من الطبيعي الشعور بألم، ولكنه ألم محتمل ويتم السيطرة عليه بفعالية عالية من خلال المسكنات القوية (عبر الوريد أو الفم). الألم بعد الجراحة يكون أقل بكثير من ألم الكسر نفسه قبل تثبيته.
5. هل يمكن أن ينكسر المسمار داخل الفخذ؟
المسمار النخاعي مصنوع من معادن فائقة القوة. انكسار المسمار أمر نادر جداً، ولا يحدث إلا إذا تأخر التئام العظم بشكل كبير (Non-union) واستمر المريض في تحميل وزن ثقيل عليه لفترات طويلة جداً. المتابعة الدورية مع الطبيب تمنع حدوث ذلك.
6. هل ستصبح ساقي أقصر بعد العملية؟
الهدف الأساسي للأستاذ الدكتور محمد هطيف هو إعادة العظمة إلى طولها التشريحي الدقيق. بفضل استخدام طاولة الشد وجهاز الأشعة أثناء الجراحة، يتم تجنب قصر الساق بنجاح كبير. فروقات الطول البسيطة جداً (أقل من 1 سم) إن حدثت لا تكون ملحوظة ولا تؤثر على المشي.
7. ما هي تكلفة عملية المسمار النخاعي في اليمن؟
تختلف التكلفة بناءً على نوع المسمار المستخدم (تيتانيوم أم فولاذ)، ودرجة المستشفى، ونوع التخدير. ولكن يحرص د. محمد هطيف دائماً على تقديم أفضل جودة طبية بأكثر الأسعار منطقية ومراعاة لظروف المرضى في اليمن، مع ضمان استخدام مواد طبية أصلية ومعتمدة عالمياً.
8. كيف أنام بعد عملية كسر الفخذ؟
في الأسابيع الأولى، يُفضل النوم على الظهر مع وضع وسادة خفيفة تحت الركبة أو الساق المكسورة لرفعها وتقليل التورم. يمكنك النوم على الجنب السليم مع وضع وسادة سميكة بين فخذيك لمنع الساق المكسورة من الانطواء المفرط.
9. متى يمكنني العودة لقيادة السيارة؟
يُمنع القيادة تماماً طالما كنت تتناول مسكنات ألم قوية أو تعتمد على العكازات. إذا كانت الإصابة في الساق اليمنى، فقد تحتاج من 8 إلى 12 أسبوعاً لتستعيد سرعة رد الفعل وقوة العضلات اللازمة للضغط على الفرامل بقوة. إذا
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
