الخلاصة الطبية السريعة: عملية الرباط الصليبي الخلفي هي إجراء جراحي دقيق يهدف إلى استعادة استقرار الركبة بعد التعرض لتمزق شديد. تعتمد أفضل التقنيات على استخدام رقعة من وتر الرضفة لضمان التئام قوي وثبات دائم، مما يسمح للمريض بالعودة التدريجية للأنشطة الرياضية والحياتية بأمان.
مقدمة عن الرباط الصليبي الخلفي
تعتبر إصابات الركبة من أكثر التحديات الطبية التي تواجه الرياضيين والأشخاص العاديين على حد سواء. ومن بين هذه الإصابات، تأتي إصابة الرباط الصليبي الخلفي كواحدة من الحالات التي تتطلب فهما عميقا وتدخلا طبيا عالي الدقة. إن عملية الرباط الصليبي الخلفي تمثل تحديا فريدا من الناحية الميكانيكية الحيوية والجراحية، خاصة عند مقارنتها بجراحات الرباط الصليبي الأمامي الأكثر شيوعا.
الرباط الصليبي الخلفي هو الحارس الأساسي الذي يمنع عظمة الساق من الانزلاق إلى الخلف تحت عظمة الفخذ. ونظرا لتكوينه التشريحي المعقد، والذي يتألف من حزمتين رئيسيتين، فإن إعادة بناء هذا الرباط تتطلب دقة متناهية لضمان استعادة الوظيفة الطبيعية للركبة. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الجراحة، بدءا من التشريح الدقيق، مرورا بالتقنيات الجراحية المتقدمة باستخدام رقعة وتر الرضفة، وصولا إلى برامج التأهيل التي تضمن لك عودة آمنة وقوية لحياتك الطبيعية.
تشريح الركبة وأهمية الرباط الصليبي الخلفي
لفهم أهمية الجراحة، يجب أولا أن نفهم كيف تعمل الركبة. مفصل الركبة هو أحد أكبر وأعقد المفاصل في جسم الإنسان، ويعتمد استقراره على شبكة من الأربطة القوية. الرباط الصليبي الخلفي هو أقوى هذه الأربطة، ويقع في الجزء الخلفي من الركبة، متقاطعا مع الرباط الصليبي الأمامي ليشكل حرف إكس باللغة الإنجليزية.
يتكون الرباط الصليبي الخلفي من حزمتين أساسيتين تعملان بتناغم تام خلال حركات الركبة المختلفة. الحزمة الأولى هي الحزمة الأمامية الجانبية وهي الأكبر حجما، وتكون مشدودة عندما تكون الركبة مثنية. أما الحزمة الثانية فهي الحزمة الخلفية الداخلية وهي الأصغر، وتكون مشدودة عندما تكون الركبة مفرودة بالكامل. هذا التبادل في الشد هو ما يمنح الركبة استقرارها في جميع الزوايا.
عند حدوث تمزق في هذا الرباط، تفقد الركبة هذا الاستقرار الحيوي، مما يؤدي إلى انزلاق عظمة الساق للخلف بشكل غير طبيعي. هذا الانزلاق لا يسبب الألم فحسب، بل يضع ضغطا هائلا على غضاريف الركبة والأربطة الأخرى، مما قد يؤدي إلى خشونة الركبة المبكرة وتلف الغضاريف إذا لم يتم العلاج بشكل صحيح.
أسباب تمزق الرباط الصليبي الخلفي
على عكس الرباط الصليبي الأمامي الذي غالبا ما يتمزق بسبب حركات الالتواء المفاجئة، يتطلب تمزق الرباط الصليبي الخلفي قوة صدمة كبيرة ومباشرة. من أبرز الأسباب التي تؤدي إلى هذه الإصابة
- حوادث السيارات وتعرف هذه الإصابة طبيا بإصابة لوحة القيادة حيث تصطدم الركبة وهي مثنية بقوة بلوحة القيادة في السيارة، مما يدفع عظمة الساق بقوة إلى الخلف ويؤدي إلى قطع الرباط.
- الإصابات الرياضية وتحدث غالبا في الرياضات التي تتطلب احتكاكا جسديا مثل كرة القدم، حيث يمكن أن يسقط اللاعب على ركبته وهي مثنية، أو يتلقى ضربة قوية ومباشرة على الجزء الأمامي من الساق.
- السقوط العنيف السقوط من ارتفاع على ركبة مثنية يمكن أن يولد القوة الكافية لتمزيق هذا الرباط القوي.
- الالتواء المفرط في حالات نادرة، يمكن أن يؤدي الانحناء أو الفرد المفرط للركبة إلى إجهاد الرباط وتمزقه.
أعراض إصابة الرباط الصليبي الخلفي
قد تكون أعراض تمزق الرباط الصليبي الخلفي أقل وضوحا من إصابات الركبة الأخرى، مما يجعل التشخيص المبكر تحديا في بعض الأحيان. ومع ذلك، هناك علامات تحذيرية يجب الانتباه إليها
- ألم في الجزء الخلفي من الركبة يزداد مع الحركة أو عند محاولة ثني الركبة.
- تورم ملحوظ يظهر عادة خلال الساعات القليلة الأولى بعد الإصابة.
- الشعور بعدم الاستقرار قد يشعر المريض بأن ركبته تتراجع للخلف أو لا تدعمه بشكل جيد، خاصة عند نزول الدرج أو المشي على منحدر.
- صعوبة في المشي نتيجة للألم وعدم الاستقرار، قد يجد المريض صعوبة في تحميل وزنه على الساق المصابة.
- تصلب المفصل فقدان القدرة على تحريك الركبة في نطاق حركتها الطبيعي.
التشخيص الدقيق والتحضير للعملية
التشخيص الدقيق هو حجر الأساس لنجاح أي خطة علاجية. نظرا لأن إصابات الرباط الصليبي الخلفي قد تترافق مع إصابات أخرى في الركبة، فإن التقييم الطبي الشامل يعتبر أمرا بالغ الأهمية.
الفحص السريري والتصوير الطبي
يبدأ الطبيب المختص بإجراء فحص سريري دقيق للركبة. من أهم الاختبارات السريرية اختبار السحب الخلفي، حيث يقوم الطبيب بدفع عظمة الساق إلى الخلف ومراقبة مدى انزلاقها مقارنة بالركبة السليمة.
لتأكيد التشخيص وتقييم الأضرار المصاحبة، يتم اللجوء إلى التصوير بالرنين المغناطيسي. يعتبر الرنين المغناطيسي الأداة الذهبية لرؤية الأنسجة الرخوة، حيث يوضح بدقة موقع وحجم التمزق في الرباط الصليبي الخلفي، بالإضافة إلى كشف أي تمزقات في الغضاريف الهلالية أو الأربطة الجانبية.

أهمية التمييز بين الإصابات المختلفة
من التحديات الكبيرة التي تواجه الجراحين أثناء التشخيص هو وجود أربطة صغيرة مرافقة مثل رباط همفري ورباط ريسبرغ. هذه الأربطة تمر أمام وخلف الرباط الصليبي الخلفي على التوالي. في بعض الأحيان، قد يكون الرباط الصليبي الخلفي ممزقا بالكامل، لكن بقاء أحد هذه الأربطة الصغيرة سليما قد يخفي مدى الانزلاق الخلفي للساق أثناء الفحص السريري. لذا، فإن خبرة الجراح في التمييز بين هذه الهياكل الدقيقة تمنع التشخيص الخاطئ وتضمن وضع خطة جراحية صحيحة.
تفاصيل عملية الرباط الصليبي الخلفي
تعتبر التقنية الجراحية التي ابتكرها العالم كلانسي باستخدام رقعة وتر الرضفة من أهم الإجراءات الأساسية في جراحة العظام. تتميز هذه التقنية باستخدام جزء من وتر الرضفة مع سدادتين عظميتين من طرفيه، مما يوفر ميزة التئام العظم بالعظم داخل الأنفاق الجراحية، وهو ما يضمن قوة وثباتا لا مثيل لهما.
استخراج الرقعة الوترية
تبدأ العملية الجراحية بتجهيز الرقعة التي ستكون بمثابة الرباط الجديد. يقوم الجراح بعمل شق دقيق في مقدمة الركبة للوصول إلى وتر الرضفة. يتم استخراج الثلث الأوسط من هذا الوتر، مع أخذ قطعة عظمية صغيرة من عظمة الرضفة من جهة، وقطعة عظمية أخرى من عظمة الساق من الجهة الأخرى.
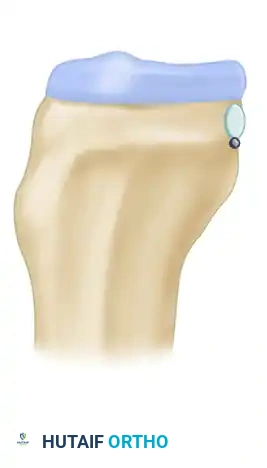
يتم بعد ذلك تجهيز هذه الرقعة بعناية فائقة، حيث يتم حفر ثقوب صغيرة في القطع العظمية لتمرير خيوط جراحية قوية جدا تساعد في سحب وتثبيت الرقعة لاحقا. ينصح الجراحون بأخذ قطعة عظمية أطول من جهة الساق لتسهيل عملية التثبيت باستخدام المسامير التداخلية في النفق العظمي الطويل.
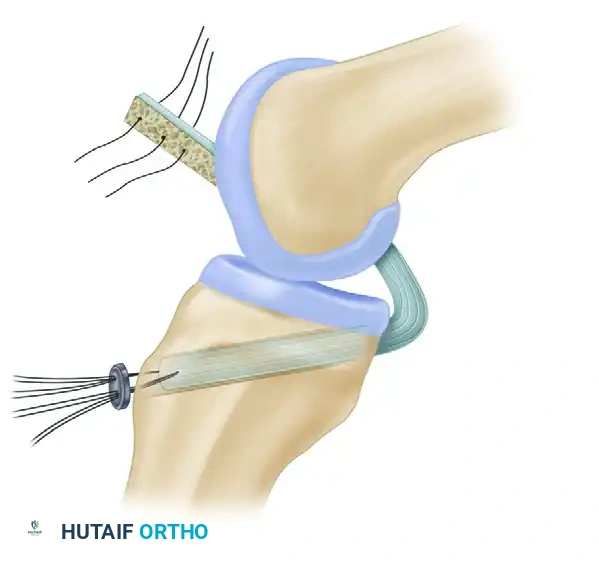
تجهيز الأنفاق العظمية
الخطوة الأكثر دقة وتعقيدا في هذه الجراحة هي حفر الأنفاق العظمية في كل من الساق والفخذ. يجب أن يتم حفر هذه الأنفاق في مواقع تشريحية دقيقة جدا لضمان ما يسمى بالتطابق الحركي. يعني هذا أن الرباط الجديد يجب ألا يتعرض للشد المفرط أو الارتخاء عند ثني أو فرد الركبة.
يتم حفر نفق الساق بحذر شديد نظرا لقربه من الشريان المأبضي والأعصاب الحيوية في الجزء الخلفي من الركبة. يستخدم الجراح أدوات توجيه خاصة لضمان زاوية الحفر الصحيحة، وتجنب تكون زاوية حادة جدا عند مخرج النفق، وهي المنطقة التي تعرف جراحيا باسم المنعطف الخطر، حيث يمكن أن تتعرض الرقعة للاحتكاك والتلف إذا لم يتم تجهيز النفق بشكل مثالي.
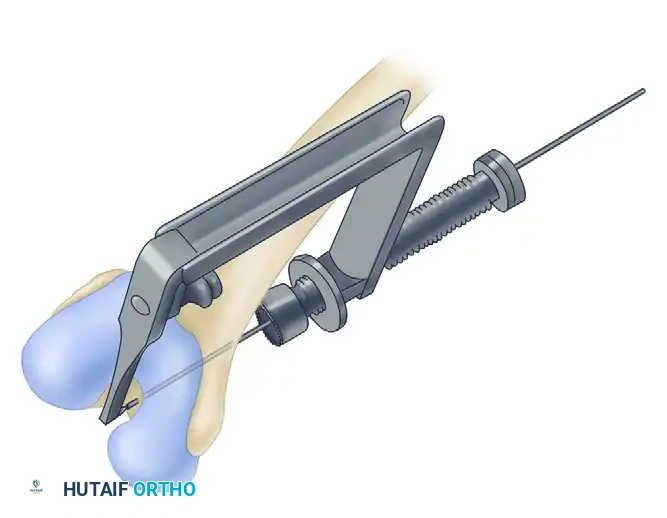

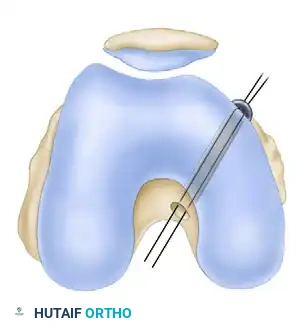
بعد الانتهاء من نفق الساق، ينتقل الجراح لتجهيز النفق الفخذي. يعتبر موقع النفق الفخذي المتغير الأكثر أهمية لضمان نجاح العملية. أي خطأ بسيط في تحديد هذا الموقع قد يؤدي إلى فشل الرباط الجديد في القيام بوظيفته. يتم حفر النفق في الجزء الداخلي من عظمة الفخذ بناء على معايير تشريحية صارمة.
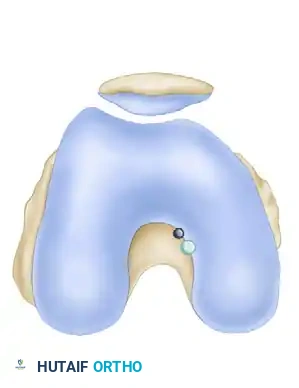
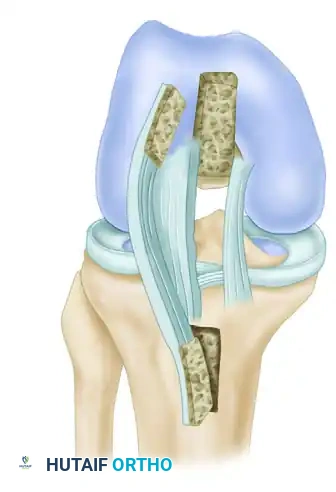
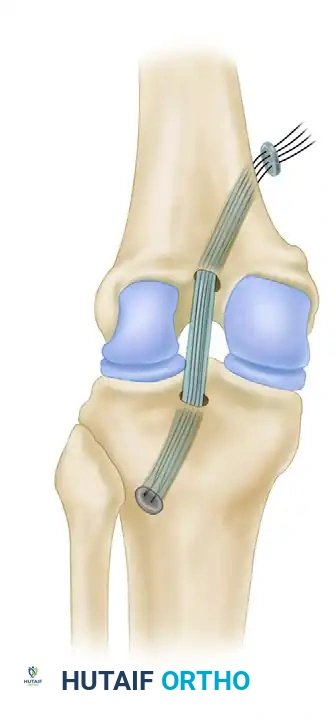
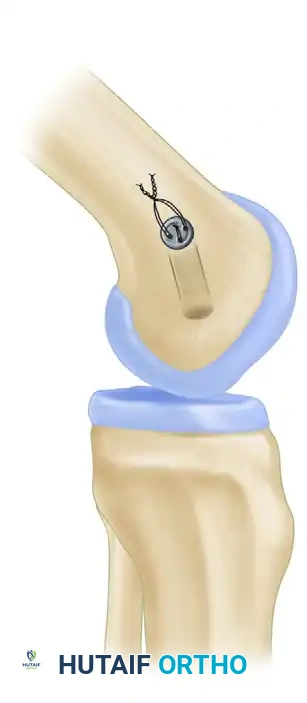
تمرير الرقعة وتثبيتها
بعد جاهزية الأنفاق، تبدأ مرحلة تمرير الرقعة الوترية. يتطلب تمرير الرقعة ذات النهايات العظمية مهارة عالية، حيث يتم سحبها عبر المفصل لتستقر القطعة العظمية الأولى داخل النفق الفخذي، بينما تستقر القطعة الثانية داخل نفق الساق.
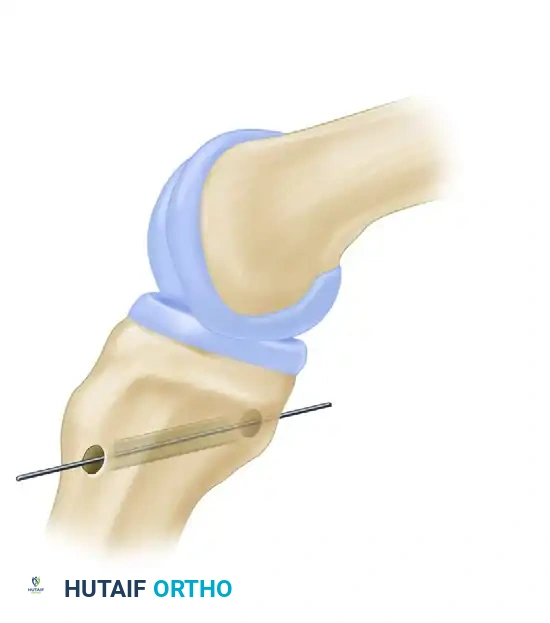
يتم استخدام أدوات تمرير خاصة لسحب الخيوط الجراحية عبر المفصل والأنفاق، مع مراعاة توجيه الرقعة بشكل صحيح لتسهيل دخولها في الفتحة الخلفية لنفق الساق دون حدوث أي انحشار للأنسجة.
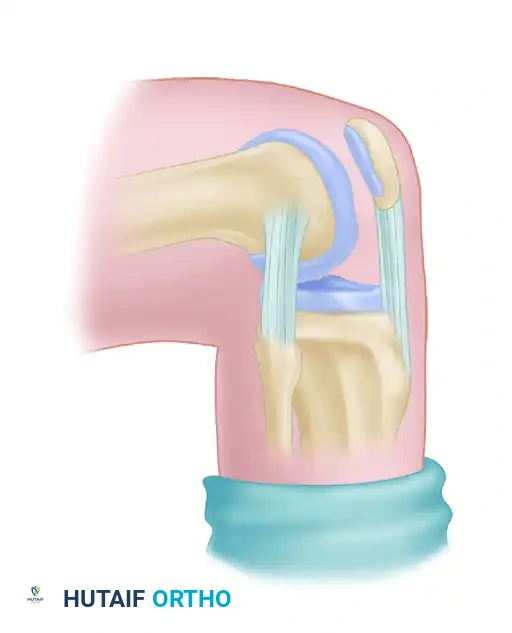
تأتي بعد ذلك مرحلة التثبيت والشد. يتم تثبيت الرقعة في عظمة الفخذ باستخدام أزرار تثبيت خاصة أو مسامير تداخلية.
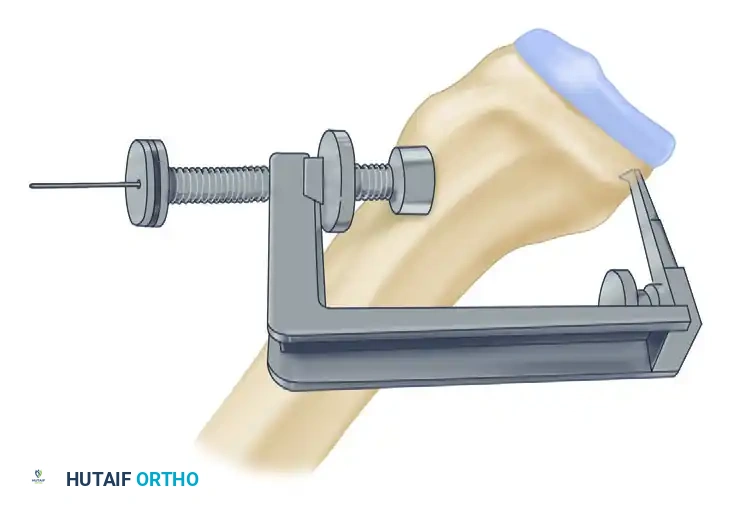
أما في جهة الساق، فيتم شد الرقعة بقوة محددة بينما تكون الركبة مثنية بزاوية 90 درجة، مع دفع عظمة الساق إلى الأمام لاستعادة الوضع الطبيعي للمفصل. يتم تثبيت الرقعة نهائيا باستخدام مسمار وحلقة معدنية لضمان أقصى درجات الثبات.
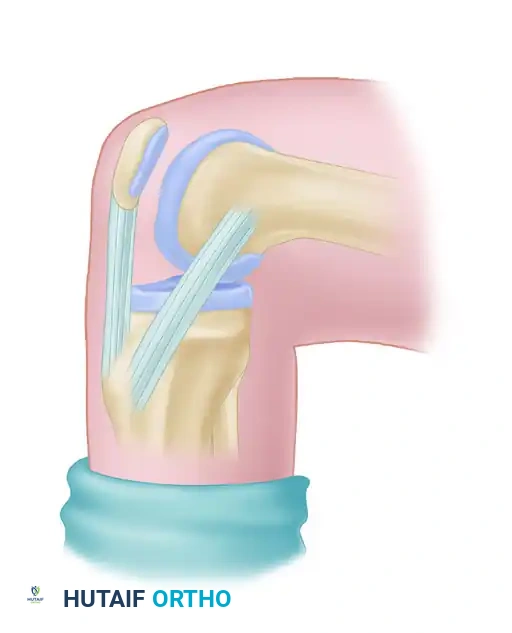
بعد التثبيت، يقوم الجراح باختبار حركة الركبة في جميع الزوايا للتأكد من استقرار المفصل وعدم وجود أي احتكاك يعيق الحركة الطبيعية.
تقنيات المنظار الجراحي الحديثة
مع التطور المستمر في مجال الطب، أصبح من الممكن إجراء الجزء الأكبر من هذه العملية المعقدة باستخدام المنظار الجراحي. يتيح المنظار للجراح رؤية مفصل الركبة من الداخل بوضوح فائق عبر شقوق صغيرة جدا، مما يقلل من تضرر الأنسجة المحيطة ويسرع من عملية الشفاء.
من خلال شق صغير في وتر الرضفة (الذي تم أخذ الرقعة منه)، يمكن للجراح إدخال كاميرا دقيقة وأدوات جراحية لتنظيف المفصل، ومعالجة أي تمزقات في الغضاريف، وتحديد نقاط حفر الأنفاق بدقة متناهية. هذه التقنية الحديثة تساهم في تقليل الألم بعد العملية وتقلل من فرص حدوث تيبس في المفصل.
برنامج التأهيل والتعافي بعد الجراحة
لا يقل برنامج التأهيل أهمية عن الجراحة نفسها. التعافي من عملية الرباط الصليبي الخلفي يتطلب صبرا والتزاما، وغالبا ما يكون أبطأ وأكثر تحفظا مقارنة بعمليات الرباط الصليبي الأمامي لحماية الرقعة الجديدة من قوى الشد الخلفية في مراحلها الأولى. ينقسم برنامج التأهيل إلى أربع مراحل أساسية
المرحلة الأولى الحماية التامة
تمتد هذه المرحلة من يوم العملية وحتى الأسبوع السادس. الهدف الأساسي هنا هو حماية الرقعة الجراحية وتقليل التورم والألم.
* يتم ارتداء دعامة خاصة للركبة تبقيها في وضع مفرود بالكامل، وتعمل هذه الدعامة على دفع عظمة الساق للأمام لتقليل الضغط على الرباط الجديد.
* يمنع المريض من تحميل وزنه على الساق المصابة، ويستخدم العكازات للحركة.
* يسمح بتمارين تحريك الركبة السلبية (بدون استخدام عضلات المريض) بشكل تدريجي جدا.
* يمنع منعا باتا أي انقباض نشط لعضلات الفخذ الخلفية (أوتار الرأبضة) لأنها تسحب الساق للخلف وتضغط على الرقعة.
المرحلة الثانية استعادة الحركة
تبدأ من الأسبوع السادس وتستمر حتى الأسبوع الثاني عشر. يبدأ المريض في هذه المرحلة بالشعور بتحسن ملحوظ في حركة الركبة.
* يتم التدرج في تحميل الوزن على الساق المصابة حتى الوصول إلى المشي الطبيعي.
* يستمر العمل على زيادة مدى حركة الركبة للوصول إلى الثني الكامل.
* تبدأ تمارين تقوية عضلات الفخذ الأمامية (الرباعية) بطرق آمنة ومدروسة.
* لا تزال تمارين العضلات الخلفية ممنوعة لحماية الرباط.
المرحلة الثالثة التقوية والتحمل
تمتد من الشهر الثالث وحتى الشهر السادس. تركز هذه المرحلة على بناء القوة العضلية واستعادة التوازن.
* يسمح بالبدء في الهرولة الخفيفة والجري البطيء.
* يتم إدخال تمارين التوازن والتوافق العضلي العصبي.
* تزداد كثافة تمارين التقوية لتشمل جميع عضلات الساق ضمن برامج آمنة ومخصصة.
المرحلة الرابع العودة للرياضة
تبدأ من الشهر السادس وقد تمتد إلى 9 أشهر أو أكثر، حسب استجابة المريض وطبيعة نشاطه.
* يتم التركيز على التمارين الخاصة بنوع الرياضة التي يمارسها المريض (مثل تغيير الاتجاهات السريعة، القفز، الركض السريع).
* يسمح بالعودة الكاملة للمنافسات الرياضية فقط عندما تصل قوة عضلات الساق المصابة إلى أكثر من 90% مقارنة بالساق السليمة، وعندما يثبت الفحص السريري استقرارا تاما للمفصل.
| مرحلة التأهيل | الإطار الزمني | الأهداف الرئيسية | الممنوعات |
|---|---|---|---|
| المرحلة الأولى | 0 - 6 أسابيع | حماية الرقعة، تقليل التورم | تحميل الوزن، استخدام العضلات الخلفية |
| المرحلة الثانية | 6 - 12 أسبوع | استعادة الحركة الكاملة، بدء التقوية | التمارين القاسية للعضلات الخلفية |
| المرحلة الثالثة | 3 - 6 أشهر | زيادة القوة، الهرولة الخفيفة | الرياضات التنافسية العنيفة |
| المرحلة الرابعة | 6 - 9+ أشهر | العودة للرياضة، تمارين التوازن المعقدة | العودة قبل اكتمال القوة العضلية |
الأسئلة الشائعة حول عملية الرباط الصليبي الخلفي
ما هي نسبة نجاح عملية الرباط الصليبي الخلفي
تعتبر نسبة نجاح هذه العملية عالية جدا، خاصة عند إجرائها بواسطة جراح عظام متخصص في الإصابات الرياضية واستخدام رقعة وتر الرضفة. الغالبية العظمى من المرضى يستعيدون استقرار الركبة ويعودون لممارسة حياتهم الطبيعية وأنشطتهم الرياضية بكفاءة عالية.
هل العملية مؤلمة وكيف يتم التعامل مع الألم
العملية تتم تحت التخدير العام أو النصفي، لذا لن تشعر بأي ألم أثناء الإجراء. بعد العملية، من الطبيعي الشعور ببعض الألم والتورم، ولكن يتم السيطرة عليه بفعالية من خلال الأدوية المسكنة، وضع الثلج، والالتزام بتعليمات الطبيب.
متى يمكنني المشي بدون عكازات بعد الجراحة
عادة ما يحتاج المريض لاستخدام العكازات وتجنب تحميل الوزن الكامل على الساق لمدة تتراوح بين 4 إلى 6 أسابيع. بعد هذه الفترة، وبناء على تقييم الطبيب وأخصائي العلاج الطبيعي، يتم التدرج في التخلي عن العكازات.
متى يسمح لي بقيادة السيارة
يعتمد ذلك على الساق المصابة. إذا كانت الإصابة في الساق اليسرى وسيارتك أوتوماتيكية، قد تتمكن من القيادة بعد حوالي 4 إلى 6 أسابيع. أما إذا كانت في الساق اليمنى، فقد تحتاج للانتظار لمدة تصل إلى 8 أسابيع أو حتى تستعيد القوة الكافية للضغط على الدواسات بأمان.
هل يمكن استخدام رقعة أخرى غير وتر الرضفة
نعم، هناك خيارات أخرى مثل استخدام أوتار العضلة الخلفية (الهمسترينغ) أو رقعة من متبرع (طعم خيفي). ومع ذلك، تعتبر رقعة وتر الرضفة الخيار الذهبي في العديد من الحالات نظرا لقوتها وقدرتها على الالتئام العظمي السريع. يحدد الطبيب الخيار الأنسب بناء على حالتك.
ما هو المنعطف الخطر في هذه الجراحة
المنعطف الخطر هو مصطلح جراحي يشير إلى الزاوية الحادة التي تتشكل عند مخرج النفق العظمي في الجزء الخلفي من الساق. الجراح الماهر يقوم بتوجيه النفق بطريقة تقلل من حدة هذه الزاوية لمنع احتكاك الرقعة الوترية وتلفها بمرور الوقت.
لماذا يمنع تمرين العضلات الخلفية في بداية التأهيل
العضلات الخلفية للفخذ (الهمسترينغ) تعمل على سحب عظمة الساق إلى الخلف. نظرا لأن الرباط الصليبي الخلفي الجديد يكون في أضعف حالاته خلال الأسابيع الأولى، فإن انقباض هذه العضلات قد يؤدي إلى شد الرقعة وإتلافها قبل أن تلتئم تماما بالعظم.
هل سأحتاج إلى ارتداء دعامة الركبة لفترة طويلة
نعم، ارتداء الدعامة الديناميكية الخاصة بالرباط الصليبي الخلفي أمر بالغ الأهمية في الأسابيع الستة الأولى. هذه الدعامة مصممة خصيصا لرفع الساق للأمام وتخفيف الضغط عن الرباط الجديد أثناء فترة الالتئام الحرجة.
هل يمكن ترك الرباط الصليبي الخلفي الممزق بدون جراحة
في بعض حالات التمزق الجزئي أو للإشخاص غير الرياضيين الذين لا يعانون من عدم استقرار ملحوظ، قد يكون العلاج التحفظي (العلاج الطبيعي وتقوية العضلات) كافيا. ولكن في حالات التمزق الكامل أو وجود إصابات مرافقة، تعتبر الجراحة ضرورية لمنع تدهور مفصل الركبة.
متى يمكنني العودة للعب كرة القدم بعد العملية
العودة للرياضات التي تتطلب احتكاكا وتغييرا سريعا للاتجاهات مثل كرة القدم تستغرق عادة من 9 إلى 12 شهرا. يجب أن تجتاز اختبارات وظيفية دقيقة تثبت أن قوة عضلات الساق المصابة تقارب قوة الساق السليمة، وأن المفصل مستقر تماما.
