الخلاصة الطبية السريعة: عملية خياطة الأعصاب الطرفية هي إجراء جراحي دقيق يهدف إلى استعادة الحركة والإحساس بعد التعرض لقطع أو إصابة في العصب. تعتمد الجراحة على استخدام الميكروسكوب الجراحي لتوصيل نهايات العصب بدقة متناهية، مما يسمح للألياف العصبية بالنمو والتجدد واستعادة وظيفة الطرف المصاب. تتطلب هذه العمليات خبرة جراحية استثنائية، وتعتبر الجراحة المجهرية هي الحل الأمثل لتجنب الإعاقة الدائمة.

مقدمة شاملة عن إصلاح الأعصاب الطرفية والجراحة المجهرية
تعتبر إصابات الأعصاب الطرفية من التحديات الطبية الكبيرة والمعقدة التي تواجه جراحي العظام وجراحي اليد والأعصاب. تلعب الأعصاب دوراً حيوياً لا غنى عنه في جسم الإنسان؛ فهي بمثابة شبكة الأسلاك الكهربائية فائقة الدقة التي تنقل الأوامر الحركية من الدماغ والحبل الشوكي إلى العضلات لتنفيذ الحركات، وفي نفس الوقت تنقل الإشارات الحسية (مثل اللمس، الألم، والحرارة) من الجلد والأطراف عائدة إلى الدماغ.
عندما يتعرض العصب للقطع أو التمزق نتيجة حادث أو إصابة، تنقطع هذه الدائرة الكهربائية الحيوية، مما يؤدي إلى فقدان المريض القدرة على تحريك الجزء المصاب (شلل حركي) أو الإحساس به (خدر وفقدان حس)، وهو ما قد يؤدي إلى إعاقة دائمة إذا لم يتم التدخل الطبي السريع والدقيق.
الهدف الأساسي من أي عملية لإصلاح العصب، والتي تُعرف طبياً باسم "خياطة الأعصاب الطرفية" (Neurorrhaphy)، هو استعادة الوظيفة الحركية والحسية للطرف المصاب بشكل كامل أو شبه كامل. يتم ذلك من خلال تهيئة بيئة بيولوجية وميكانيكية مثالية تسمح للألياف العصبية الدقيقة بالنمو والتجدد عبر منطقة الإصابة دون أي عوائق أو تندبات. وتعتبر تقنية خياطة الغلاف الخارجي للعصب (Epineurial Repair) باستخدام الميكروسكوب الجراحي هي المعيار الذهبي والأكثر شيوعاً ونجاحاً لعلاج القطع الحاد والواضح في الأعصاب الطرفية.
الخبرة الطبية تصنع الفارق: الأستاذ الدكتور محمد هطيف
في مجال الجراحات الدقيقة مثل خياطة الأعصاب، لا مجال للخطأ. وهنا يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، كأفضل دكتور عظام في صنعاء واليمن بلا منازع. بخبرة تمتد لأكثر من 20 عاماً في مجال جراحة العظام والجراحات المجهرية، يمتلك الدكتور هطيف المهارة الاستثنائية للتعامل مع أعقد إصابات الأعصاب الطرفية.
يعتمد الأستاذ الدكتور محمد هطيف في عيادته على أحدث التقنيات العالمية، بما في ذلك الجراحة المجهرية (Microsurgery)، ومناظير المفاصل بدقة 4K، وتقنيات استبدال المفاصل المتقدمة. ما يميز الدكتور هطيف ليس فقط مهارته الجراحية الفائقة، بل الأمانة الطبية الصارمة؛ حيث يتم تقييم كل حالة بشفافية تامة، ولا يتم اتخاذ قرار الجراحة إلا إذا كانت هي الخيار الطبي الأمثل والوحيد لمصلحة المريض.

التشريح الدقيق للعصب الطرفي: كيف يعمل؟
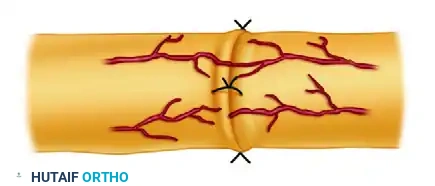
لفهم كيف تتم عملية خياطة الأعصاب الطرفية، من الضروري جداً أن نتعرف على التركيب الداخلي المعقد للعصب. يمكن تشبيه العصب بكابل كهربائي رئيسي ضخم يحتوي بداخله على حزم من الأسلاك الأصغر، وكل سلك مغلف بعناية فائقة لضمان عدم تداخل الإشارات.
1. الغلاف الخارجي للعصب (Epineurium)
هو الطبقة الخارجية القوية التي تحيط بالعصب بأكمله وتوفر له الحماية الميكانيكية والقوة ضد الشد والضغط. ينقسم هذا الغلاف إلى جزء يحيط بالعصب من الخارج، وجزء داخلي يتخلل العصب ليفصل بين الحزم العصبية المختلفة. هذا الغلاف هو الذي يقوم الجراح (مثل الدكتور محمد هطيف) بخياطته في معظم الحالات باستخدام خيوط جراحية أدق من شعرة الإنسان لضمان تقارب طرفي العصب بدقة.
2. غلاف الحزم العصبية (Perineurium)
داخل العصب، تتجمع الألياف العصبية الفردية في مجموعات أو حزم (Fascicles). كل حزمة محاطة بغلاف كثيف ونشط بيولوجياً يُسمى "حول العصب" أو الغلاف الحزمي. يحافظ هذا الغلاف على الضغط الداخلي للحزمة، ويحمي الألياف، ويعمل كحاجز دموي-عصبي. في بعض الجراحات الدقيقة جداً والمتقدمة، قد يضطر الجراح لخياطة هذه الأغلفة بشكل فردي.
3. الغلاف الداخلي (Endoneurium) والمحاور العصبية
داخل كل حزمة، يوجد الغلاف الداخلي الذي يحيط بكل ليف عصبي (محور عصبي - Axon) على حدة. المحور العصبي هو "السلك" الفعلي الذي ينقل النبضة الكهربائية.
ماذا يحدث عند قطع العصب؟ (التنكس الوالري - Wallerian Degeneration)
عندما يُقطع العصب، يمر الجزء السفلي منه (الجزء البعيد عن الدماغ) بعملية تنظيف فسيولوجية طبيعية يقوم بها الجسم تُعرف بـ "التنكس الوالري". تتحلل الألياف العصبية القديمة والميتة بواسطة الخلايا البلعمية، تاركة وراءها "أنابيب فارغة" (أنابيب شوان) مستعدة لاستقبال الألياف الجديدة التي ستنمو من الجزء العلوي (القريب من الدماغ). يعتمد نجاح هذه العملية بشكل كامل على مهارة الجراح في توصيل طرفي العصب بدقة متناهية، وبدون أي شد، لضمان دخول الألياف النامية في الأنابيب الصحيحة.
أسباب إصابات الأعصاب الطرفية
تتعدد الأسباب التي تؤدي إلى تلف أو انقطاع الأعصاب الطرفية، وتتطلب جميعها تقييماً دقيقاً:
- الإصابات القاطعة (Lacerations): مثل الجروح الناتجة عن الزجاج المكسور، السكاكين، أو الأدوات الحادة. غالباً ما تسبب قطعاً نظيفاً في العصب.
- حوادث السير والكسور: الكسور العنيفة (مثل كسور عظمة العضد أو الحوض) قد تؤدي إلى تمزق أو انحشار العصب المحيط بها.
- الإصابات الهرسية (Crush Injuries): الناتجة عن سقوط أجسام ثقيلة على الأطراف، مما يؤدي إلى تدمير البنية الداخلية للعصب.
- إصابات الشد (Traction Injuries): تحدث غالباً في حوادث الدراجات النارية، حيث يتم شد الطرف بقوة تؤدي إلى استطالة العصب وتمزقه من جذوره (مثل إصابات الضفيرة العضدية).
- الإصابات الرياضية: الحركات العنيفة والمفاجئة قد تسبب تمدداً مفرطاً للأعصاب.

أعراض قطع الأعصاب الطرفية
تختلف الأعراض بناءً على نوع العصب المصاب (حركي، حسي، أو مختلط)، وتشمل:
- فقدان الإحساس (الخدر والتنميل): عدم الشعور باللمس، الألم، أو الحرارة في المنطقة التي يغذيها العصب المقطوع.
- الشلل الحركي: عدم القدرة على تحريك العضلات المرتبطة بالعصب المصاب (مثل سقوط القدم في إصابة العصب الشظوي، أو عدم القدرة على ثني الأصابع).
- الألم العصبي (Neuropathic Pain): ألم حارق، أو شعور بصدمات كهربائية في مسار العصب.
- ضمور العضلات: مع مرور الوقت وعدم وصول الإشارات العصبية، تبدأ العضلات في الضمور وفقدان كتلتها.
- تغيرات في الجلد: يصبح الجلد أرق، لامعاً، وقد يقل التعرق في المنطقة المصابة.
جدول (1): تصنيف "سيدون" (Seddon) لدرجات إصابة العصب
| درجة الإصابة | المصطلح الطبي | الوصف | فرص التعافي | التدخل المطلوب |
|---|---|---|---|---|
| الدرجة الأولى | Neuropraxia (تعطل مؤقت) | توقف مؤقت لتوصيل الإشارات العصبية دون قطع في الألياف العصبية. (مثل النوم على الذراع). | تعافي كامل (100%) خلال أيام إلى أسابيع. | علاج تحفظي، مراقبة، وعلاج طبيعي. |
| الدرجة الثانية | Axonotmesis (قطع المحور) | قطع في المحاور العصبية الداخلية، لكن الغلاف الخارجي للعصب سليم. | تعافي جيد جداً، ينمو العصب بمعدل 1 ملم يومياً. | مراقبة دقيقة، علاج طبيعي، تدخل جراحي إذا تأخر النمو. |
| الدرجة الثالثة | Neurotmesis (قطع كامل) | قطع كامل للعصب بجميع أغلفته وأليافه (انقطاع تام). | لا يحدث تعافي تلقائي أبداً. | تدخل جراحي عاجل (خياطة مجهرية أو ترقيع عصبي). |
التشخيص والتقييم الطبي قبل الجراحة
يولي الأستاذ الدكتور محمد هطيف اهتماماً بالغاً بمرحلة التشخيص، حيث تعتبر حجر الأساس لنجاح العلاج. يتضمن التقييم:
* الفحص السريري الدقيق: فحص القوة العضلية، واختبارات الإحساس، والبحث عن علامة "تينيل" (Tinel's Sign) وهي الشعور بتيار كهربائي عند النقر على مسار العصب.
* تخطيط كهربية العضل (EMG) وسرعة توصيل العصب (NCV): لتحديد موقع الإصابة بدقة ومعرفة مدى تضرر الألياف العصبية.
* التصوير بالرنين المغناطيسي (MRI): في بعض الحالات المعقدة لرؤية العصب والأنسجة المحيطة به.

خطوات عملية خياطة الأعصاب المجهرية بالتفصيل
تُجرى هذه العمليات المعقدة تحت التخدير العام أو الموضعي (حسب موقع الإصابة)، وتتطلب استخدام الميكروسكوب الجراحي المتطور الذي يكبر مجال الرؤية أضعافاً مضاعفة.
الخطوة الأولى: الاستكشاف والتنظيف (Debridement)
يقوم الدكتور محمد هطيف بفتح شق جراحي دقيق للوصول إلى العصب المقطوع. يتم أولاً تحرير نهايات العصب من الأنسجة المتندبة أو الدم المتخثر. يجب قطع النهايات المتهتكة للعصب للوصول إلى أنسجة عصبية صحية وسليمة تضمن نمو الألياف بنجاح.
الخطوة الثانية: محاذاة العصب (Alignment)
هذه هي الخطوة الأكثر دقة. يجب تدوير نهايات العصب بحيث تتطابق الحزم العصبية العلوية مع الحزم السفلية المطابقة لها تماماً (الحركي مع الحركي، والحسي مع الحسي). يعتمد الجراح على الأوعية الدموية الدقيقة الموجودة على سطح العصب كخريطة للمحاذاة الصحيحة.
الخطوة الثالثة: الخياطة المجهرية (Microsurgical Suturing)
باستخدام خيوط جراحية بالغة الدقة (مثل مقاس 8-0 أو 9-0 أو 10-0، والتي لا تُرى بالعين المجردة بوضوح)، يقوم الجراح بخياطة الغلاف الخارجي للعصب (Epineurium). يتم أخذ غرز دقيقة جداً لتقريب النهايات دون إحداث أي شد (Tension) على العصب، لأن الشد يمنع تدفق الدم ويؤدي إلى فشل العملية.
الخطوة الرابعة: الترقيع العصبي (إن لزم الأمر)
إذا كان هناك فقدان لجزء من العصب (فجوة عصبية) ولا يمكن تقريب النهايات دون شد، يلجأ الدكتور هطيف إلى تقنية "الترقيع العصبي" (Nerve Graft). يتم أخذ جزء من عصب حسي غير أساسي (مثل العصب الربلي في الساق - Sural Nerve) واستخدامه كجسر لربط الفجوة بين نهايتي العصب المقطوع.

جدول (2): مقارنة بين الخياطة المباشرة والترقيع العصبي
| وجه المقارنة | الخياطة المباشرة (Direct Repair) | الترقيع العصبي (Nerve Grafting) |
|---|---|---|
| دواعي الاستخدام | قطع نظيف بدون فجوة كبيرة بين نهايتي العصب. | وجود فجوة كبيرة، أو تهتك شديد يتطلب إزالة جزء من العصب. |
| الشد الجراحي | يجب أن تكون النهايات متقاربة بدون أي شد ميكانيكي. | يستخدم الجسر العصبي لتجنب الشد تماماً. |
| موقع جراحي إضافي | لا يوجد (جرح واحد في موقع الإصابة). | يوجد (يتم فتح جرح آخر في الساق أو الذراع لأخذ العصب الرقعة). |
| سرعة التعافي | أسرع نسبياً لأن العصب يعبر منطقة اتصال واحدة. | أبطأ، لأن الألياف يجب أن تعبر نقطتي اتصال (بداية ونهاية الرقعة). |
التأهيل والعلاج الطبيعي: نصف طريق الشفاء
الجراحة المجهرية الناجحة هي مجرد البداية. يؤكد الأستاذ الدكتور محمد هطيف دائماً لمرضاه أن الالتزام ببرنامج التأهيل هو ما يضمن نجاح العملية.
ينمو العصب بمعدل بطيء جداً يقدر بـ 1 ملم يومياً (حوالي 2.5 سم إلى 3 سم شهرياً). لذلك، يحتاج المريض إلى الصبر والالتزام التام بالتالي:
1. التثبيت الأولي: يتم وضع الطرف المصاب في جبيرة مخصصة لمدة 3 إلى 4 أسابيع لمنع أي حركة قد تؤدي إلى قطع الغرز الدقيقة.
2. التحريك السلبي: يبدأ المعالج الطبيعي بتحريك المفاصل بلطف لمنع تيبسها دون تشغيل العضلات المرتبطة بالعصب المصاب.
3. إعادة التأهيل الحسي (Sensory Re-education): تدريب الدماغ على فهم الإشارات الحسية الجديدة التي تبدأ في العودة تدريجياً.
4. التحفيز الكهربائي: للحفاظ على حيوية العضلات ومنع ضمورها لحين وصول العصب إليها.
قصص نجاح مبهرة مع الأستاذ الدكتور محمد هطيف
سجلت عيادة الأستاذ الدكتور محمد هطيف في صنعاء العديد من قصص النجاح التي أعادت الأمل للمرضى.
* الحالة الأولى: شاب في العشرينيات تعرض لقطع عميق بالزجاج في منطقة الرسغ، مما أدى إلى انقطاع العصب الأوسط (Median Nerve) وفقدان القدرة على تحريك أصابعه وفقدان الإحساس. بعد تدخل جراحي مجهري عاجل استمر لعدة ساعات، وبرنامج تأهيل مكثف، استعاد الشاب 95% من وظيفة يده وعاد لعمله بشكل طبيعي.
* الحالة الثانية: عامل مصنع تعرض لهرس في ذراعه أدى إلى تلف العصب الكعبري. بفضل تقنية الترقيع العصبي الدقيقة التي أجراها الدكتور هطيف، تم إنقاذ الذراع من الشلل الدائم واستعاد المريض القدرة على رفع معصمه وأصابعه.
هذه النتائج لا تأتي من فراغ، بل هي ثمرة التخصص الدقيق، الأمانة الطبية، واستخدام أحدث التكنولوجيا الطبية في اليمن.
الأسئلة الشائعة (FAQ) حول عمليات خياطة الأعصاب الطرفية
لأن الوعي الطبي هو جزء من العلاج، جمعنا لكم إجابات الأستاذ الدكتور محمد هطيف على أكثر الأسئلة شيوعاً:
1. كم يستغرق العصب للتعافي بعد الخياطة المجهرية؟
نمو العصب عملية بيولوجية بطيئة. ينمو العصب بمعدل 1 ملم في اليوم (حوالي 1 بوصة في الشهر). إذا كان القطع في الساعد والعضلة المستهدفة في اليد تبعد 15 سم، فقد يستغرق العصب حوالي 5 إلى 6 أشهر للوصول إليها وبدء العمل.
2. هل عملية خياطة العصب مؤلمة؟
العملية نفسها تتم تحت التخدير ولا يشعر المريض بأي ألم. بعد الجراحة، يتم السيطرة على الألم بواسطة مسكنات قوية. قد يشعر المريض لاحقاً بوخز أو ألم عصبي خفيف وهو علامة إيجابية على أن العصب ينمو.
3. ماذا يحدث إذا تأخرت في إجراء جراحة خياطة العصب؟
التأخير يقلل من فرص النجاح بشكل كبير. بعد مرور 12 إلى 18 شهراً من انقطاع العصب، تضمر العضلات التي يغذيها هذا العصب بشكل لا رجعة فيه (تتحول إلى أنسجة دهنية وليفية)، وحتى لو تم إصلاح العصب لاحقاً، فلن تتمكن العضلة من العمل مجدداً.
4. ما هي نسبة نجاح عمليات خياطة الأعصاب الطرفية؟
نسبة النجاح مرتفعة جداً وتتجاوز 80-90% إذا توفرت الشروط التالية: إجراء الجراحة مبكراً، استخدام الجراحة المجهرية، مهارة الجراح (مثل خبرة د. محمد هطيف)، وعمر المريض (الشباب والأطفال يتعافون أسرع).
5. كيف أعرف أن العصب بدأ في الشفاء والنمو؟
العلامة الأكثر شيوعاً هي "علامة تينيل المتقدمة". سيشعر المريض بوخز يشبه الكهرباء عند النقر على مسار العصب، وسوف يلاحظ المريض أن نقطة الوخز تتحرك تدريجياً إلى الأسفل (باتجاه الأصابع أو القدم) مع مرور الأشهر، مما يدل على تقدم نمو العصب.
6. ما الفرق بين قطع الوتر وقطع العصب؟
الوتر هو الحبل القوي الذي يربط العضلة بالعظم ويقوم بالحركة الميكانيكية. أما العصب فهو السلك الكهربائي الذي يعطي الأمر للعضلة لتنقبض وتسحب الوتر. كلاهما حرج، لكن التئام الوتر يأخذ أسابيع، بينما التئام العصب يأخذ أشهراً طويلة.
7. هل يمكن استخدام الليزر في خياطة الأعصاب؟
حتى اليوم، تظل الخياطة اليدوية باستخدام الميكروسكوب الجراحي والخيوط فائقة الدقة هي المعيار الذهبي عالمياً. تقنيات الليزر أو الصمغ النسيجي لا تزال قيد الأبحاث ولا تعطي نفس قوة ودقة الخياطة المجهرية.
8. ما هي تكلفة عملية خياطة الأعصاب في اليمن؟
تختلف التكلفة بناءً على تعقيد الحالة، هل تحتاج إلى ترقيع عصبي أم خياطة مباشرة، ونوع المستشفى. يحرص الأستاذ الدكتور محمد هطيف على تقديم أفضل رعاية طبية بأعلى معايير الأمانة الطبية وبأسعار تراعي ظروف المرضى في اليمن، مع ضمان استخدام أفضل الخيوط والمعدات المجهرية.
9. هل أحتاج إلى عملية أخرى لإزالة الغرز؟
لا، الغرز المستخدمة في الغلاف الخارجي للعصب (Epineurium) تُترك داخل الجسم ولا تسبب أي ضرر. أما الغرز الجلدية الخارجية فيتم إزالتها في العيادة بعد حوالي 10 إلى 14 يوماً من الجراحة.
10. لماذا يعتبر الميكروسكوب الجراحي ضرورياً جداً في هذه العمليات؟
الأعصاب الطرفية تحتوي على حزم دقيقة جداً وأوعية دموية مجهرية. محاولة خياطة العصب بالعين المجردة ستؤدي حتماً إلى عدم تطابق الحزم العصبية وتكوين ندبات تمنع نمو العصب. الميكروسكوب يكبر الصورة لتصل إلى 40 ضعفاً، مما يتيح للدكتور محمد هطيف وضع الغرز بدقة هندسية متناهية تضمن نجاح التوصيل.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
