الخلاصة الطبية السريعة: خراج العمود الفقري والحوض هو تجمع صديدي خطير ناتج عن عدوى بكتيرية حادة أو أمراض مزمنة مثل سل العظام (مرض بوت). يؤدي هذا التجمع إلى ضغط مباشر على الأعصاب والحبل الشوكي، مما يسبب ألماً مبرحاً وضعفاً عصبياً قد يتطور إلى الشلل إذا تم إهماله. يعتمد العلاج الجذري على التدخل الجراحي الدقيق لتفريغ الخراج وتخفيف الضغط العصبي، مع إمكانية تثبيت الفقرات المتضررة، متبوعاً ببرنامج مكثف من المضادات الحيوية لضمان التعافي التام ومنع الانتكاس.
مقدمة شاملة عن خراج العمود الفقري والحوض: قنبلة موقوتة داخل الجسد
يعد العمود الفقري الركيزة الأساسية والمحور الميكانيكي لجسم الإنسان، حيث يحمل وزن الجسم ويحمي أثمن شبكة تواصل عصبي وهي "الحبل الشوكي". وعندما يتعرض هذا الهيكل المعقد لعدوى تؤدي إلى تكون خراج (Spinal Abscess)، فإن الأمر يتجاوز كونه مجرد ألم في الظهر، بل يتحول إلى حالة طوارئ طبية تتطلب تدخلاً جراحياً عاجلاً ودقيقاً.
خراج العمود الفقري والحوض هو عبارة عن تجمع للمواد الصديدية، والأنسجة الميتة، والبكتيريا حول فقرات الظهر، أو داخل القناة الشوكية (خراج فوق الجافية Epidural Abscess)، أو في العضلات المحيطة بمنطقة الحوض (مثل خراج العضلة القطنية Psoas Abscess). يمكن أن ينشأ هذا الخراج نتيجة لعدوى بكتيرية حادة تنتقل عبر الدم من مصادر أخرى في الجسم، أو بسبب أمراض مزمنة صامتة مثل السل العظمي الذي يُعرف طبياً باسم "مرض بوت" (Pott's Disease).
إذا تُرِك هذا الخراج دون تشخيص وعلاج فوري، فإن المواد الصديدية لا تبقى ساكنة؛ بل تبحث عن المسار الأقل مقاومة داخل الأنسجة، وتنتشر عبر العضلات والأغشية اللفافية. هذا الانتشار السريع والمدمر قد يؤدي إلى تآكل العظام، وعدم استقرار ميكانيكي كامل في العمود الفقري، أو تسرب البكتيريا إلى مجرى الدم مسببة "تسمم الدم" (Sepsis). والأخطر من ذلك هو الضغط المباشر على الحبل الشوكي، والذي قد يؤدي إلى أضرار عصبية كارثية لا رجعة فيها، تصل إلى الشلل النصفي أو الرباعي التام. لذلك، تعتبر جراحة تفريغ خراج العمود الفقري والحوض من الإجراءات الجراحية الكبرى والمنقذة للحياة، والتي تتطلب مهارة استثنائية وفهماً عميقاً للتشريح الدقيق للأعصاب والأوعية الدموية. في هذا الدليل الشامل والمفصل، سنأخذ بيدك خطوة بخطوة لفهم كل الأبعاد الطبية، التشريحية، والجراحية لهذه الحالة، وكيف يمكن التغلب عليها بنجاح.
التشريح الدقيق ومناطق الإصابة بالخراج في العمود الفقري
لفهم كيفية علاج الخراج والسيطرة عليه، يجب أولاً معرفة كيف يتكون وينتشر داخل الجسم. يتبع الصديد مسارات تشريحية محددة بناءً على مكان العدوى الأولية، وتختلف طرق التدخل الجراحي والمخاطر المحتملة باختلاف المنطقة المصابة.
1. خراج منطقة الرقبة (العمود الفقري العنقي)
العمود الفقري العنقي هو الجزء العلوي والأكثر حركة في العمود الفقري. عندما تتكون العدوى في هذه المنطقة الحساسة، غالباً ما يتجمع الخراج في المسافة خلف البلعوم (Retropharyngeal Space)، أو في المثلث الخلفي للرقبة، أو فوق عظمة الترقوة.
الخطر الأكبر في هذه المنطقة هو أن الصديد قد ينزل بفعل الجاذبية الأرضية عبر الأغشية اللفافية للرقبة ليصل إلى منطقة الصدر، مسبباً خراجاً بالغ الخطورة في "المنصف الصدري" (Mediastinum)، وهو ما يهدد القلب والرئتين بشكل مباشر. كما أن الضغط على الحبل الشوكي العنقي قد يؤدي إلى شلل رباعي وصعوبات في التنفس.
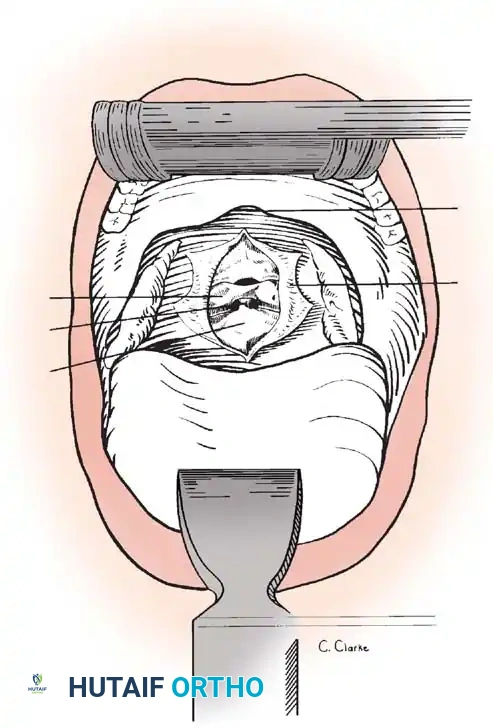
2. خراج المنطقة الصدرية (العمود الفقري الصدري)
تتميز المنطقة الصدرية بانحناء طبيعي للأمام (Kyphosis). عندما يحدث تآكل في الأجزاء الأمامية من الفقرات الصدرية بسبب الخراج (وهو أمر شائع جداً في حالات السل العظمي)، يميل العمود الفقري للانحناء الشديد للأمام، مما يسبب تشوهاً ملحوظاً يُعرف بـ "الحدب" (Gibbus Deformity).
الصديد في هذه المنطقة قد يخترق الأربطة ويتجمع حول الرئتين، أو يضغط بقوة على الحبل الشوكي الصدري، مما يؤدي إلى خدر وضعف في الساقين، وفقدان السيطرة على التبول والتبرز. التدخل الجراحي هنا يتطلب دقة فائقة للوصول إلى الخراج دون الإضرار بالرئتين أو الأوعية الدموية الكبرى.
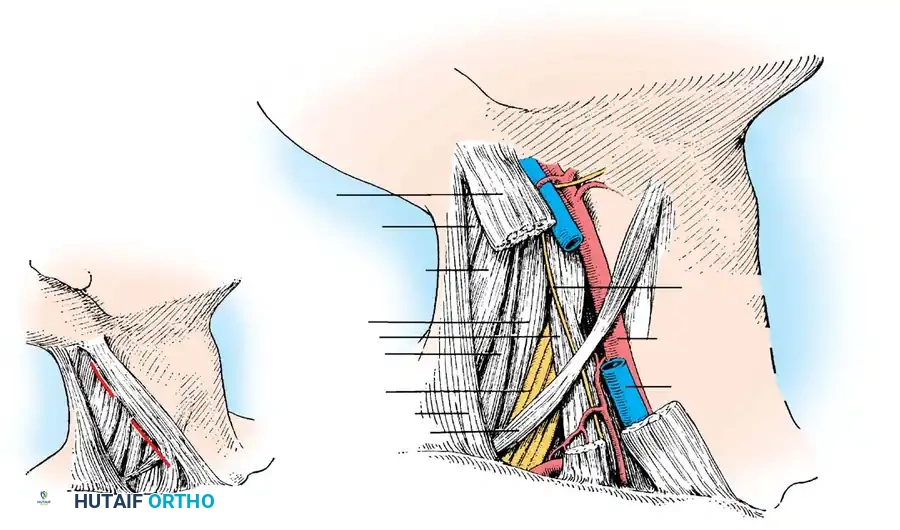
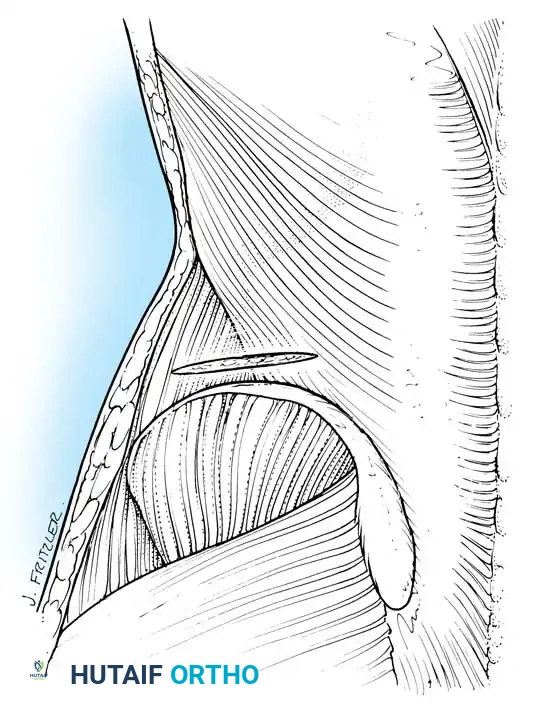
3. خراج المنطقة القطنية والحوض (خراج العضلة القطنية)
المنطقة القطنية (أسفل الظهر) تتحمل الجزء الأكبر من وزن الجسم. الخراج في هذه المنطقة غالباً ما يمتد إلى العضلة القطنية (Psoas Muscle)، وهي عضلة كبيرة تمتد من أسفل الظهر إلى الفخذ. يُعرف هذا بـ "خراج العضلة القطنية" (Psoas Abscess).
ينتقل الصديد على طول غمد هذه العضلة ليصل إلى منطقة الحوض وحتى الفخذ. المريض المصاب بهذا الخراج غالباً ما يعاني من ألم شديد عند محاولة فرد مفصل الفخذ، ويمشي بوضعية منحنية لتخفيف الألم. تشريح الحوض معقد جداً لاحتوائه على الأعضاء التناسلية، المثانة، والأمعاء، مما يجعل تفريغ الخراج في هذه المنطقة تحدياً جراحياً يستوجب خبرة واسعة.
الأسباب العميقة وعوامل الخطر لتكون خراج العمود الفقري
لا يحدث خراج العمود الفقري من فراغ؛ بل هو نتيجة لصراع بين جهاز المناعة ومسببات الأمراض. تشمل الأسباب الرئيسية ما يلي:
- العدوى البكتيرية القيحية (Pyogenic Infections): بكتيريا "المكورات العنقودية الذهبية" (Staphylococcus aureus) هي المسبب الأول للخراجات الحادة. تنتقل عبر الدم من التهاب بسيط في الجلد، أو التهاب في المسالك البولية، أو بعد إجراء جراحي غير معقم، لتستقر في الأوعية الدموية الدقيقة المغذية للفقرات.
- السل العظمي (مرض بوت - Pott's Disease): في الدول النامية، تعتبر بكتيريا الدرن (السل) المسبب الأكثر شيوعاً. تنتقل البكتيريا من الرئتين إلى العمود الفقري، وتتسبب في تدمير بطيء وصامت للفقرات والأقراص الغضروفية، مكونة ما يُعرف بـ "الخراج البارد" (Cold Abscess) لأنه لا يصاحبه احمرار أو حرارة شديدة كالمعتاد.
- الالتهابات الفطرية والطفيلية: نادرة الحدوث، ولكنها تصيب الأشخاص الذين يعانون من نقص حاد في المناعة.
- عوامل الخطر (Risk Factors):
- مرض السكري غير المنتظم.
- الفشل الكلوي المزمن وغسيل الكلى.
- تعاطي المخدرات عن طريق الحقن الوريدي.
- التقدم في السن وضعف الجهاز المناعي.
- المرضى الذين يتلقون علاجات كيميائية أو أدوية مثبطة للمناعة.
الأعراض والعلامات التحذيرية: متى يجب دق ناقوس الخطر؟
تبدأ أعراض خراج العمود الفقري غالباً بشكل مبهم، مما يؤدي إلى تأخر التشخيص. ومع نمو الخراج، تزداد الأعراض حدة. إليك جدول يوضح تصنيف الأعراض لتسهيل التعرف عليها مبكراً:
جدول 1: القائمة المرجعية لأعراض خراج العمود الفقري وتصنيف خطورتها
| تصنيف الأعراض | العلامات والأعراض الشائعة | دلالة الخطورة |
|---|---|---|
| الأعراض المبكرة (التحذيرية) | ألم مستمر في الظهر لا يتحسن بالراحة أو المسكنات، ألم يزداد ليلاً، حمى خفيفة، تعرق ليلي، إرهاق عام وفقدان للوزن (خاصة في السل العظمي). | تتطلب زيارة طبيب العظام فوراً لإجراء الفحوصات الأولية وتجنب تفاقم الحالة. |
| الأعراض المتقدمة (الضاغطة) | ألم حاد يمتد إلى الأطراف (عرق النسا)، تشنج شديد في عضلات الظهر، صعوبة في المشي، ألم عند فرد الفخذ (في خراج الحوض). | تشير إلى بداية ضغط الخراج على الأعصاب المحيطية أو تآكل الفقرات. |
| أعراض الطوارئ القصوى (الرايات الحمراء) | تنميل أو خدر في الساقين أو الذراعين، ضعف مفاجئ في حركة الأطراف، فقدان السيطرة على التبول أو التبرز، شلل جزئي. | حالة طوارئ قصوى! تتطلب تدخلاً جراحياً فورياً (خلال ساعات) لمنع الشلل الدائم. |
التشخيص الدقيق: التكنولوجيا في خدمة الطب
التشخيص المبكر هو مفتاح النجاة. يعتمد الأستاذ الدكتور محمد هطيف على بروتوكول تشخيصي صارم يشمل:
- التصوير بالرنين المغناطيسي (MRI) مع الصبغة: هو المعيار الذهبي لتشخيص خراج العمود الفقري. يوضح بدقة متناهية حجم الخراج، موقعه، مدى انضغاط الحبل الشوكي، وحالة الأقراص الغضروفية.
- التصوير المقطعي المحوسب (CT Scan): يستخدم لتقييم مدى تآكل وتدمير العظام والفقرات، وهو ضروري للتخطيط الجراحي إذا كان المريض يحتاج إلى تثبيت للفقرات.
- الفحوصات المخبرية: تشمل سرعة ترسب الدم (ESR)، وبروتين سي التفاعلي (CRP)، وتعداد الدم الكامل (CBC).
- الخزعة الموجهة (Biopsy): أخذ عينة من الخراج تحت توجيه الأشعة لتحديد نوع البكتيريا بدقة ووصف المضاد الحيوي المناسب.
لماذا تختار الأستاذ الدكتور محمد هطيف لإجراء هذه الجراحة المعقدة؟
عندما يتعلق الأمر بجراحة دقيقة في العمود الفقري، فإن اختيار الجراح هو القرار الأهم في حياتك. الأستاذ الدكتور محمد هطيف يُصنف كخبير أول والمرجع الطبي الأبرز في جراحات العظام والعمود الفقري في العاصمة اليمنية صنعاء، وذلك للأسباب التالية:
- المرتبة الأكاديمية والخبرة الطويلة: أستاذ جراحة العظام والمفاصل والعمود الفقري بكلية الطب - جامعة صنعاء. يمتلك خبرة تتجاوز 20 عاماً في التعامل مع أعقد حالات تشوهات وإصابات العمود الفقري.
- الريادة في التقنيات الحديثة: الدكتور هطيف هو رائد استخدام الجراحة الميكروسكوبية (Microsurgery)، ومناظير المفاصل بدقة 4K (Arthroscopy 4K)، وتقنيات استبدال المفاصل المتقدمة (Arthroplasty) في اليمن. هذه التقنيات تضمن تفريغ الخراج بأقل تدخل جراحي ممكن، مما يقلل النزيف ويسرع التعافي.
- الأمانة العلمية والطبية: يشتهر الدكتور محمد هطيف بصرامته في تطبيق معايير الأمانة الطبية. لا يقرر التدخل الجراحي إلا إذا كان هو الحل الأمثل والضروري لإنقاذ المريض، ويقوم بشرح كافة التفاصيل والمخاطر بشفافية تامة للمريض وعائلته.
- نسب نجاح استثنائية: بفضل مهارته الجراحية، تمكن الدكتور هطيف من إنقاذ مئات المرضى من خطر الشلل المحقق، وأعادهم لممارسة حياتهم الطبيعية.
الخيارات العلاجية: العلاج التحفظي مقابل التدخل الجراحي
لا تتطلب كل حالات خراج العمود الفقري جراحة. يعتمد القرار على حجم الخراج، نوع البكتيريا، والأهم من ذلك: الحالة العصبية للمريض.
جدول 2: مقارنة بين العلاج التحفظي (الدوائي) والعلاج الجراحي
| وجه المقارنة | العلاج التحفظي (المضادات الحيوية فقط) | العلاج الجراحي (تفريغ الخراج والتثبيت) |
|---|---|---|
| دواعي الاستخدام | خراج صغير جداً، لا يوجد ضغط على الأعصاب، المريض لا يعاني من أي ضعف عصبي، أو المريض حالته الصحية لا تتحمل التخدير العام. | خراج كبير يضغط على الحبل الشوكي، وجود ضعف عصبي أو شلل، تآكل شديد في الفقرات، عدم الاستجابة للمضادات الحيوية، ألم مبرح لا يطاق. |
| الآلية العلاجية | مضادات حيوية وريدية مكثفة (لمدة 6-8 أسابيع) متبوعة بمضادات فموية، مع ارتداء دعامات للظهر. | فتح جراحي، تنظيف كامل للصديد والأنسجة الميتة، تخفيف الضغط عن الأعصاب، وتثبيت الفقرات بمسامير وشرائح إذا لزم الأمر. |
| المزايا | تجنب مخاطر الجراحة والتخدير. | إزالة فورية للضغط العصبي، منع الشلل، تنظيف جذري للعدوى، وتصحيح تشوهات العمود الفقري. |
| العيوب/المخاطر | بطء الاستجابة، احتمالية فشل العلاج وتدهور الحالة العصبية فجأة، بقاء تشوه في العظام. | مخاطر الجراحة العامة (نزيف، التهاب الجرح)، تكلفة أعلى، حاجة لفترة تأهيل بالمستشفى. |
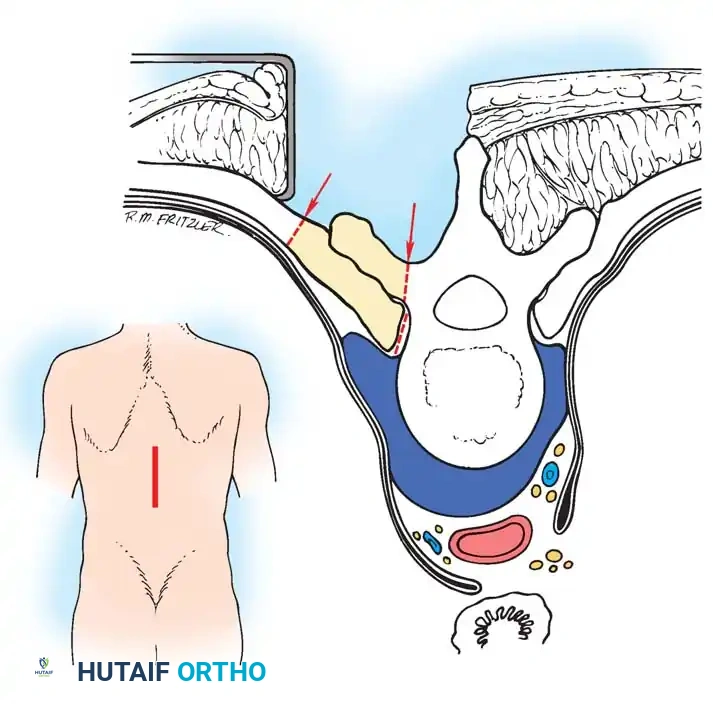
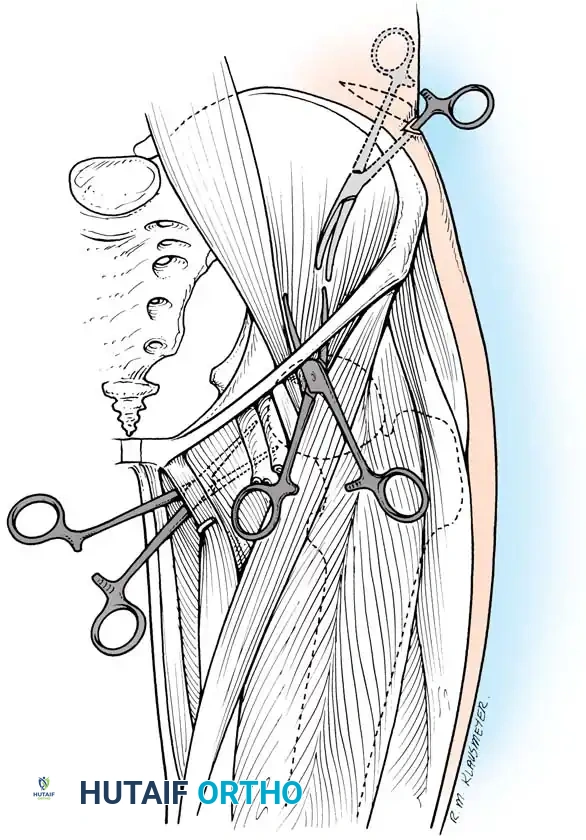
خطوة بخطوة: كيف تتم عملية تفريغ خراج العمود الفقري والحوض جراحياً؟
العملية الجراحية لتفريغ الخراج هي عمل فني دقيق يجمع بين الهندسة الميكانيكية للجسد والتشريح العصبي الدقيق. يقوم الأستاذ الدكتور محمد هطيف وفريقه الطبي بإجراء هذه الجراحة وفق الخطوات القياسية العالمية:
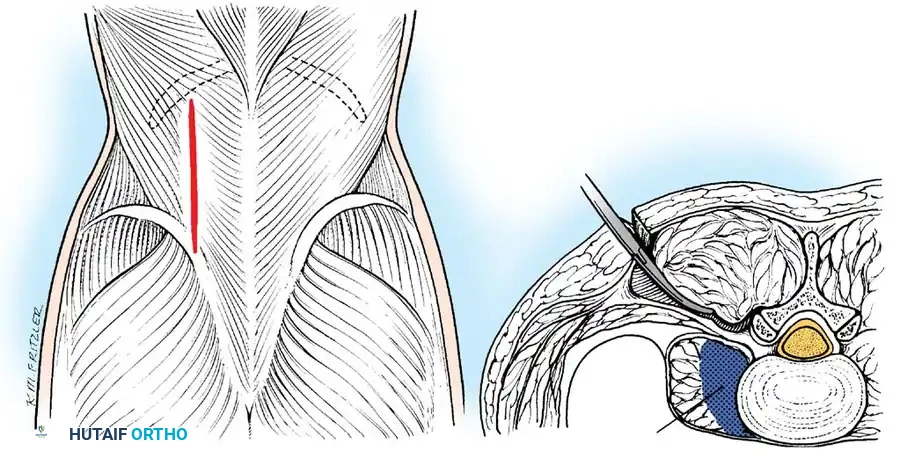
الخطوة الأولى: التخطيط والتحضير (Pre-operative Planning)
يتم دراسة صور الرنين المغناطيسي والأشعة المقطعية ثلاثية الأبعاد لتحديد مسار الدخول الآمن (Approach) سواء من الأمام (عبر الصدر أو البطن) أو من الخلف (عبر الظهر)، وذلك لتقليل الإضرار بالعضلات السليمة.
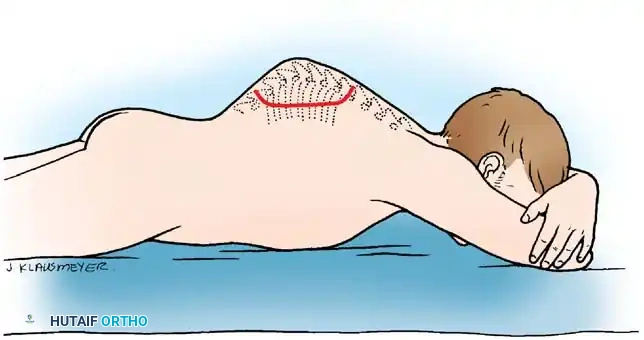
الخطوة الثانية: التخدير والوضعية (Anesthesia & Positioning)
تتم الجراحة تحت التخدير العام الشامل. يتم وضع المريض بعناية فائقة على طاولة العمليات المخصصة لجراحة العمود الفقري لضمان عدم حدوث أي ضغط إضافي على الأعصاب أثناء الجراحة.
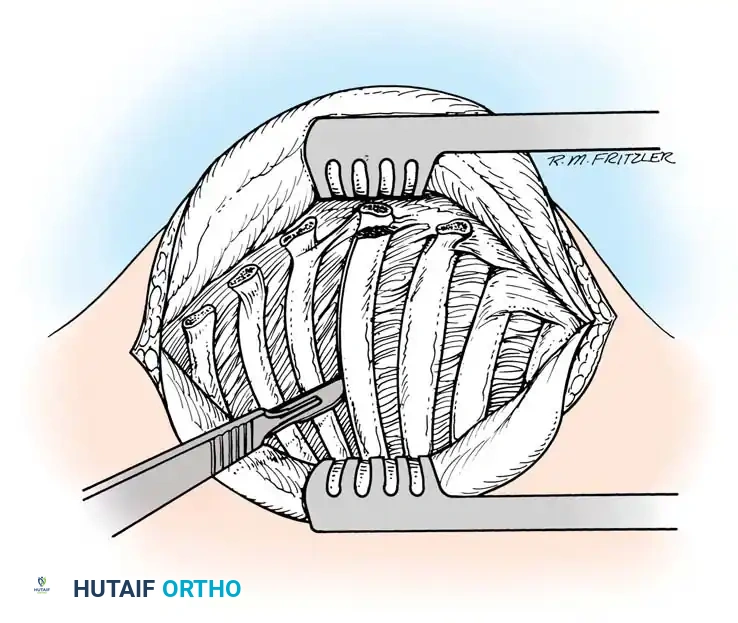
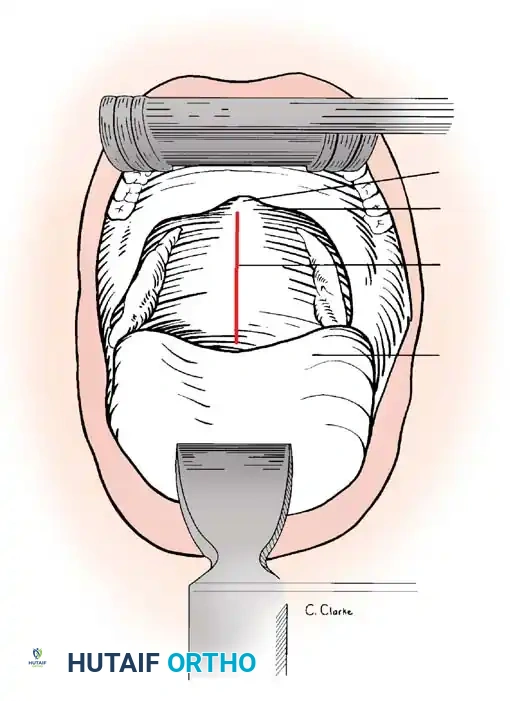
الخطوة الثالثة: الوصول إلى الخراج وتفريغه (Decompression & Drainage)
بواسطة أدوات الجراحة الميكروسكوبية الدقيقة، يقوم الدكتور هطيف بإحداث شق جراحي دقيق. يتم إزاحة العضلات بلطف للوصول إلى الفقرات المصابة. بمجرد تحديد كيس الخراج، يتم فتحه وتفريغ الصديد بالكامل باستخدام أجهزة شفط متقدمة. يتم أخذ عينات من الصديد لإرسالها للزراعة المخبرية.
الخطوة الرابعة: التنظيف الجذري (Debridement)
لا يقتصر الأمر على تفريغ السائل، بل يجب إزالة كافة الأنسجة الميتة، الغضاريف التالفة، والعظام المتعفنة التي دمرتها البكتيريا. هذه الخطوة حاسمة لمنع عودة الخراج مرة أخرى، وتعرف بـ "الإنضار الجراحي".
الخطوة الخامسة: تثبيت ودمج الفقرات (Spinal Fusion & Stabilization) - إن لزم الأمر
إذا أدى الخراج والتنظيف إلى فراغ كبير أو عدم استقرار في العمود الفقري، يقوم الدكتور هطيف بإعادة بناء المنطقة باستخدام طعوم عظمية (من المريض نفسه أو صناعية)، وتثبيت الفقرات السليمة أعلى وأسفل منطقة الإصابة باستخدام مسامير وقضبان من التيتانيوم النقي. هذا يضمن قدرة المريض على الوقوف والمشي بعد الجراحة دون انهيار العمود الفقري.
الخطوة السادسة: الإغلاق ووضع الدرنقة (Closure & Drains)
يتم غسل المنطقة بمحاليل طبية معقمة ومضادات حيوية موضعية. توضع أنابيب تفريغ (درنقة) لسحب أي سوائل أو دماء قد تتجمع بعد الجراحة، ثم يتم إغلاق الجرح تجميلياً.
العناية ما بعد الجراحة وبرنامج التأهيل الشامل
نجاح الجراحة هو نصف المعركة، النصف الآخر يعتمد على الرعاية اللاحقة.
- العناية المركزة والمستشفى: يقضي المريض الأيام الأولى تحت الملاحظة الدقيقة للتأكد من استقرار الوظائف العصبية والحيوية.
- العلاج الدوائي: يستمر المريض على مضادات حيوية وريدية قوية لعدة أسابيع، ثم ينتقل للمضادات الفموية. في حالة السل العظمي (مرض بوت)، يستمر العلاج بأدوية السل لمدة تتراوح بين 9 إلى 12 شهراً كاملة.
- الدعامات الطبية: قد يُطلب من المريض ارتداء حزام ظهر طبي صلب (Brace) لعدة أشهر لدعم العمود الفقري حتى تندمج العظام تماماً.
- العلاج الطبيعي: يبدأ مبكراً جداً (أحياناً في اليوم التالي للجراحة) لمنع تجلط الدم، وتقوية العضلات المحيطة بالعمود الفقري، وإعادة تدريب المريض على المشي والتوازن.
مضاعفات إهمال خراج العمود الفقري: لماذا التأخير مدمر؟
يؤكد الأستاذ الدكتور محمد هطيف دائماً أن "الوقت هو العصب". إهمال الأعراض وتأجيل زيارة الطبيب قد يؤدي إلى:
* تلف عصبي دائم: بمجرد أن يموت العصب نتيجة الضغط الشديد ونقص التروية الدموية، لا يمكن إحياؤه، مما يعني شللاً دائماً.
* تسمم الدم (Septicemia): انتشار البكتيريا في الدم قد يؤدي إلى صدمة إنتانية وفشل في أعضاء الجسم، وهو مهدد مباشر للحياة.
* تشوهات هيكلية حادة: انهيار الفقرات يؤدي إلى تقوس شديد في الظهر (الحدب)، مما يعيق التنفس ويشوه المظهر الخارجي بشكل دائم.
* التهاب السحايا (Meningitis): انتقال العدوى للأغشية المحيطة بالدماغ والحبل الشوكي.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
القصة الأولى: العودة من حافة الشلل
شاب يبلغ من العمر 35 عاماً، وصل إلى عيادة الدكتور هطيف محمولاً على نقالة، يعاني من شلل نصفي سفلي مفاجئ وعدم قدرة على التحكم في الإخراج، مع تاريخ من الحمى وألم الظهر لعدة أشهر. أظهر الرنين المغناطيسي وجود خراج درني ضخم يضغط بالكامل على الحبل الشوكي الصدري مع تدمير لفقرتين.
بقرار حاسم وسريع، أجرى الدكتور هطيف جراحة طارئة لتفريغ الخراج وتخفيف الضغط، مع تثبيت الفقرات. بفضل الله ثم دقة الجراحة، وفي غضون 48 ساعة فقط، بدأت حركة الساقين تعود للمريض. وبعد 3 أشهر من العلاج الطبيعي والمضادات، عاد الشاب لعمله ماشياً على قدميه.
القصة الثانية: إنقاذ مسن من خراج الحوض
مريض سبعيني يعاني من مرض السكري، كان يشتكي من ألم مبرح في منطقة الحوض والفخذ الأيمن، شُخص خطأً في البداية على أنه خشونة في مفصل الفخذ. عند مراجعته للدكتور هطيف، وبفضل الفحص السريري الدقيق، تم اكتشاف "خراج العضلة القطنية" (Psoas Abscess) الممتد إلى الحوض. تم إجراء تدخل جراحي دقيق لتفريغ كمية كبيرة من الصديد دون المساس بأعضاء الحوض الحساسة. تعافى المريض تماماً وتخلص من الألم الذي أقعده لأسابيع.
الأسئلة الشائعة حول خراج العمود الفقري والحوض (FAQ)
1. كم تستغرق عملية تفريغ خراج العمود الفقري؟
تختلف المدة حسب تعقيد الحالة وموقع الخراج وما إذا كانت تت
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
