الخلاصة الطبية السريعة ومقدمة شاملة عن كسور العمود الفقري الصدري والقطني
تُعد كسور العمود الفقري الصدري والقطني من أخطر الإصابات العظمية والعصبية التي تتطلب تقييماً طبياً دقيقاً وتدخلاً عاجلاً. تتراوح هذه الإصابات المعقدة بين شروخ انضغاطية بسيطة يمكن علاجها تحفظياً باستخدام الأحزمة الطبية والراحة الموجهة، وبين كسور انفجارية غير مستقرة تضغط بشدة على الحبل الشوكي والأعصاب الطرفية، مما يهدد المريض بالشلل التام إذا لم يتم التعامل معها باحترافية.
في الحالات المعقدة وغير المستقرة، يصبح التدخل الجراحي الدقيق ضرورة حتمية لا بديل عنها لتثبيت الفقرات، تخفيف الضغط العصبي، وضمان عودة المريض لممارسة حياته الطبيعية. لقد شهد علاج كسور العمود الفقري الصدري والقطني تطوراً هائلاً وثورة علمية وتقنية عبر العقود الماضية. في الماضي غير البعيد، كان الأطباء يعتمدون بشكل شبه كامل على العلاج التحفظي المتمثل في الراحة التامة في السرير لفترات طويلة تمتد لأشهر، وهو ما كان يحمل الكثير من المضاعفات القاتلة للمريض مثل جلطات الدم العميقة، تقرحات الفراش، والالتهابات الرئوية، فضلاً عن ضمور العضلات الشديد.
أما اليوم، وبفضل التقدم الطبي الهائل والأبحاث السريرية الدقيقة، انتقلنا في اليمن وفي العالم إلى عصر الجراحات الميكروسكوبية الدقيقة القائمة على الأدلة العلمية. تهدف هذه التقنيات الحديثة إلى تثبيت العمود الفقري بشكل فوري، حماية الحبل الشوكي من التلف الدائم، والسماح للمريض بالوقوف والعودة إلى الحركة في أسرع وقت ممكن، وغالباً ما يكون ذلك في اليوم التالي للجراحة مباشرة.
في هذا الدليل الطبي الشامل والموسع، نضع بين يديك كل ما تحتاج لمعرفته حول كسور العمود الفقري الصدري والقطني، تحت إشراف الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء، والخبير الأول والمرجع الطبي الأبرز في اليمن في هذا المجال الدقيق.
التشريح الحيوي: لماذا تعتبر المنطقة الصدرية والقطنية شديدة الخطورة؟
لفهم طبيعة كسور العمود الفقري، يجب أولاً فهم الهندسة المعمارية الربانية المذهلة للعمود الفقري. يتكون العمود الفقري من مناطق مختلفة، أهمها في سياق الإصابات الشديدة هي المنطقة الصدرية (12 فقرة) والمنطقة القطنية (5 فقرات).
تعتبر المنطقة الانتقالية بين الجزء الصدري والجزء القطني (الوصلة الصدرية القطنية - Thoracolumbar Junction)، والتي تشمل الفقرات من الصدرية الحادية عشرة (T11) إلى القطنية الثانية (L2)، هي الأكثر عرضة للإصابات والكسور نتيجة الحوادث بنسبة تتجاوز 60% من مجمل كسور العمود الفقري.
السبب الميكانيكي والفيزيائي وراء ذلك هو أن هذه المنطقة تمثل نقطة الانتقال الحرجة بين الجزء الصدري الثابت نسبياً (المدعوم بقوة بالقفص الصدري والأضلاع التي تمنع الحركة المفرطة) والجزء القطني السفلي شديد الحركة والمرونة. هذا التباين الحاد في المرونة يجعل هذه الوصلة بمثابة "نقطة ارتكاز" تتلقى أقصى درجات الضغط الميكانيكي وقوى القص والالتواء أثناء الحوادث المرورية أو السقوط.
التصنيف الطبي الدقيق لكسور العمود الفقري الصدري والقطني
يعتمد الأستاذ الدكتور محمد هطيف في تشخيصه على أحدث التصنيفات العالمية (مثل تصنيف دينيس Denis Classification وتصنيف AO Spine) لتحديد مدى استقرار الكسر ونوع التدخل المطلوب. ينقسم العمود الفقري تشريحياً إلى ثلاثة أعمدة (أمامي، أوسط، وخلفي). وبناءً على تأثر هذه الأعمدة، تُصنف الكسور إلى:
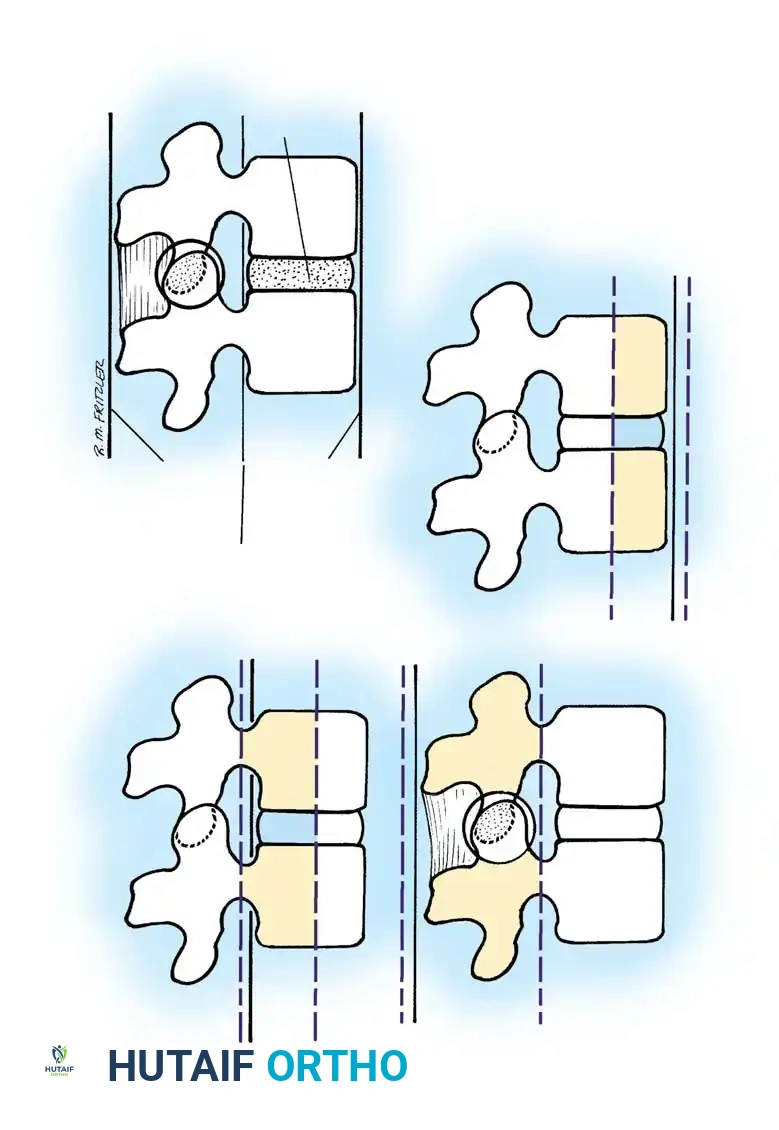
1. الكسور الانضغاطية (Compression Fractures)
تحدث غالباً في العمود الأمامي للفقرة، حيث ينهار الجزء الأمامي من جسم الفقرة بينما يبقى الجزء الخلفي سليماً، مما يعطي الفقرة شكل الإسفين (Wedge). تحدث هذه الكسور غالباً بسبب هشاشة العظام لدى كبار السن، أو نتيجة إصابات بسيطة إلى متوسطة. في معظم الحالات، تكون هذه الكسور مستقرة ولا تضغط على الحبل الشوكي.
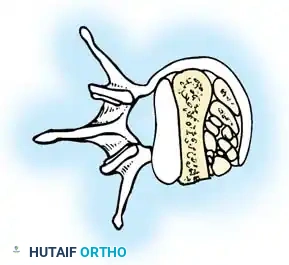
2. الكسور الانفجارية (Burst Fractures)
تعتبر من الكسور شديدة الخطورة. تحدث عندما تتعرض الفقرة لضغط عمودي هائل يؤدي إلى تحطم العمودين الأمامي والأوسط للفقرة. الخطورة البالغة هنا تكمن في اندفاع الشظايا العظمية الناتجة عن الانفجار إلى داخل القناة الشوكية، مما يسبب ضغطاً مباشراً وحاداً على الحبل الشوكي أو جذور الأعصاب، وهو ما يتطلب تدخلاً جراحياً طارئاً لإنقاذ المريض من الشلل.
3. كسور حزام الأمان (Flexion-Distraction / Seatbelt Fractures)
تحدث هذه الكسور غالباً في حوادث السيارات عندما يكون الشخص مرتدياً حزام الأمان حول الخصر فقط (بدون حزام الكتف). عند التوقف المفاجئ، يندفع النصف العلوي من الجسم للأمام بقوة، مما يؤدي إلى تمزق الأربطة الخلفية للعمود الفقري وانفصال الفقرات عن بعضها من الخلف.
4. الكسور مع الخلع (Fracture-Dislocations)
هي أسوأ وأخطر أنواع إصابات العمود الفقري على الإطلاق. تتضمن كسراً في العظام مصحوباً بتمزق كامل في الأربطة المحيطة، مما يؤدي إلى انزلاق الفقرة تماماً من مكانها. هذه الإصابات غير مستقرة بشكل مطلق، وفي الغالبية العظمى من الحالات تصاحبها إصابات بالغة وقطعية في الحبل الشوكي.
الأسباب الرئيسية وعوامل الخطر
تتنوع أسباب كسور العمود الفقري بشكل كبير، ويمكن تقسيمها إلى إصابات ناتجة عن طاقة عالية، وأخرى ناتجة عن طاقة منخفضة:
- حوادث السير والمرور: تعتبر المسبب الأول لكسور العمود الفقري الانفجارية وكسور الخلع في اليمن والعالم، خاصة حوادث الانقلاب أو الاصطدام المباشر.
- السقوط من ارتفاعات شاهقة: مثل السقوط من المباني قيد الإنشاء، أو السقوط من الأشجار والجبال، وهو ما يولد ضغطاً محورياً هائلاً على الفقرات.
- الإصابات الرياضية العنيفة: في الرياضات التي تتطلب احتكاكاً جسدياً عنيفاً أو رياضات السرعة.
- هشاشة العظام (Osteoporosis): المسبب الرئيسي للكسور الانضغاطية لدى كبار السن (خاصة النساء بعد انقطاع الطمث). في هذه الحالات، قد يحدث الكسر نتيجة نشاط يومي بسيط مثل الانحناء أو السعال القوي.
- الأورام السرطانية: الأورام التي تنتشر إلى العظام (Metastasis) تضعف الهيكل العظمي للفقرة، مما يؤدي إلى ما يسمى بـ "الكسور المرضية".
العلامات التحذيرية والأعراض السريرية
تختلف الأعراض بناءً على شدة الكسر وما إذا كان هناك تلف عصبي مصاحب. وجود أي من الأعراض العصبية يستدعي نقل المريض فوراً إلى مستشفى مجهز للتعامل مع حالات العمود الفقري.
- ألم الظهر الحاد والمفاجئ: هو العرض الأكثر شيوعاً. يزداد الألم بشدة مع الحركة أو محاولة الوقوف، ويقل نسبياً عند الاستلقاء.
- التشوه الشكلي: في الكسور الشديدة، قد يلاحظ وجود تحدب واضح (Kyphosis) أو بروز غير طبيعي في الظهر.
- الأعراض العصبية (علامات الخطر القصوى):
- خدر وتنميل يمتد إلى الساقين أو القدمين.
- ضعف في العضلات، أو عدم القدرة على تحريك الأطراف السفلية (شلل جزئي أو كلي).
- فقدان السيطرة على التبول أو التبرز (سلس البول أو احتباسه)، وهي حالة طوارئ جراحية قصوى تُعرف بمتلازمة ذيل الفرس (Cauda Equina Syndrome).
بروتوكول التشخيص المتقدم
التشخيص الدقيق هو حجر الأساس في خطة العلاج. بصفته الخبير الأول في اليمن، يطبق الأستاذ الدكتور محمد هطيف بروتوكولاً تشخيصياً صارماً لتقييم كل حالة:
- الأشعة السينية (X-Rays): الفحص المبدئي والسريع لتحديد وجود كسر، تقييم فقدان ارتفاع الفقرة، وملاحظة أي تحدب في العمود الفقري.
- الأشعة المقطعية (CT Scan): هي المعيار الذهبي لتقييم البنية العظمية للفقرات. توفر صوراً ثلاثية الأبعاد تُظهر بدقة حجم الشظايا العظمية ومدى اندفاعها داخل القناة الشوكية.
- التصوير بالرنين المغناطيسي (MRI): الفحص الأهم لتقييم الأنسجة الرخوة. يُظهر بوضوح حالة الحبل الشوكي، جذور الأعصاب، الأقراص الغضروفية (الديسك)، والأربطة الخلفية. يعتبر الرنين المغناطيسي حاسماً في اتخاذ قرار الجراحة.
جدول مقارنة شامل: العلاج التحفظي مقابل العلاج الجراحي
لتوضيح الخيارات الطبية المتاحة، يقدم هذا الجدول مقارنة تفصيلية بين مساري العلاج بناءً على المعايير الطبية المعتمدة:
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (تثبيت العمود الفقري) |
|---|---|---|
| نوع الكسر المناسب | الكسور الانضغاطية البسيطة، الكسور المستقرة، عدم وجود ضغط عصبي. | الكسور الانفجارية، كسور الخلع، الكسور غير المستقرة. |
| الأعراض العصبية | المريض سليم عصبياً بالكامل (لا يوجد ضعف أو تنميل). | وجود ضعف عضلي، شلل، أو فقدان التحكم بالإخراج. |
| طبيعة العلاج | استخدام أحزمة طبية صلبة (TLSO)، راحة موجهة، أدوية مسكنة، علاج طبيعي. | تدخل جراحي لرفع الضغط عن الأعصاب، وتثبيت الفقرات بمسامير ودعامات معدنية. |
| مدة البقاء في السرير | قد تمتد لعدة أسابيع مع تقييد الحركة لتجنب تفاقم الكسر. | وقوف ومشي غالباً في اليوم التالي أو الثاني للجراحة مباشرة. |
| المزايا الرئيسية | تجنب مخاطر التخدير العام والجراحة والعدوى الجراحية. | استقرار فوري للعمود الفقري، حماية الحبل الشوكي، عودة سريعة للحركة، منع التحدب المستقبلي. |
| العيوب والمخاطر | خطر عدم التئام الكسر، زيادة التحدب بمرور الوقت، مضاعفات قلة الحركة (جلطات). | مخاطر الجراحة العامة، تكلفة مادية أعلى، الحاجة لفترة نقاهة جراحية. |
| نسبة النجاح المتوقعة | عالية جداً في الحالات المختارة بعناية فائقة. | ممتازة في إنقاذ الأعصاب وتوفير الاستقرار الهيكلي. |


تفاصيل العلاج التحفظي (غير الجراحي)
عندما يقرر الأستاذ الدكتور محمد هطيف أن الكسر مستقر ولا يشكل خطراً على الحبل الشوكي، يتم اللجوء إلى العلاج التحفظي بخطوات مدروسة:
- الأحزمة والدعامات الطبية (Bracing): يتم تفصيل حزام طبي صلب (مثل حزام TLSO أو Jewett Brace) يحيط بالجذع. وظيفة هذا الحزام هي منع انثناء العمود الفقري للأمام، مما يقلل الضغط على الجزء الأمامي المكسور من الفقرة ويسمح للعظم بالالتئام في وضعية صحيحة. يجب ارتداء الحزام لمدة تتراوح بين 8 إلى 12 أسبوعاً.
- إدارة الألم والراحة الموجهة: يُنصح المريض بفترة راحة قصيرة في السرير، ولكن مع التأكيد على أهمية الحركة البسيطة بمجرد أن يسمح الألم بذلك، لتجنب مضاعفات الاستلقاء الطويل. يتم وصف مسكنات الألم القوية في البداية، ثم التدرج لأدوية أخف.

متى يصبح التدخل الجراحي حتمياً؟
باعتباره طبيباً يتمتع بـ "أمانة طبية صارمة"، لا يتدخل الدكتور محمد هطيف جراحياً إلا عندما تكون الجراحة هي الخيار الأوحد لحماية مستقبل المريض. المؤشرات المطلقة للجراحة تشمل:
- وجود أي عجز عصبي متزايد (ضعف في حركة القدمين، فقدان الإحساس).
- فقدان أكثر من 50% من ارتفاع الفقرة الأصلية.
- وجود زاوية تحدب (Kyphosis) تزيد عن 20 إلى 30 درجة.
- تضيق القناة الشوكية بنسبة تزيد عن 50% بسبب الشظايا العظمية.
- كسور الخلع والتمزق الكامل للأربطة الخلفية.
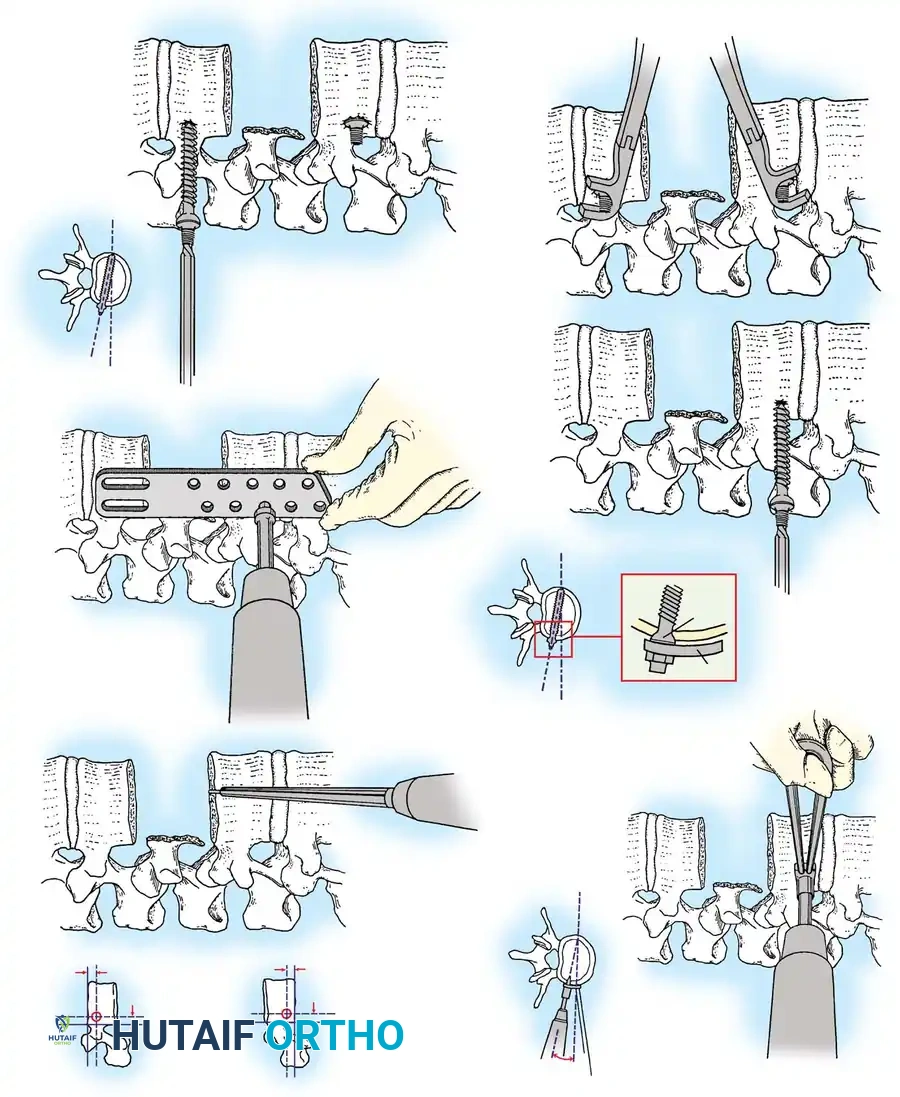
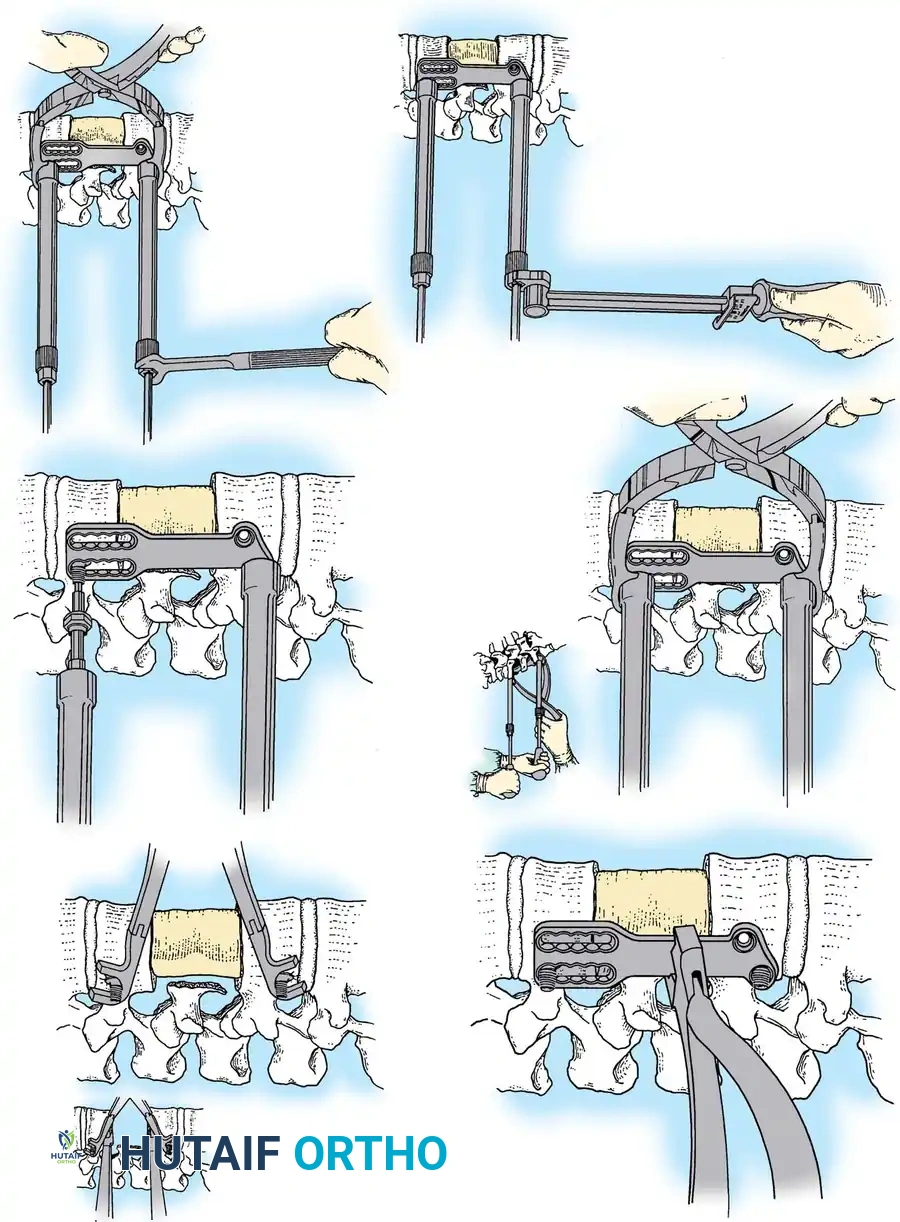
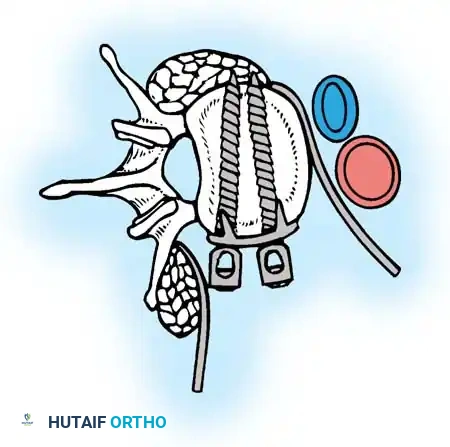
الخطوات التفصيلية لجراحة تثبيت العمود الفقري (Spinal Fusion & Fixation)
تعتبر جراحة تثبيت العمود الفقري من أدق الجراحات التي تتطلب مهارة استثنائية وخبرة طويلة. يطبق أ.د. محمد هطيف أحدث التقنيات العالمية في هذا المجال، متضمنة الجراحة الميكروسكوبية (Microsurgery) لضمان أعلى نسب النجاح.
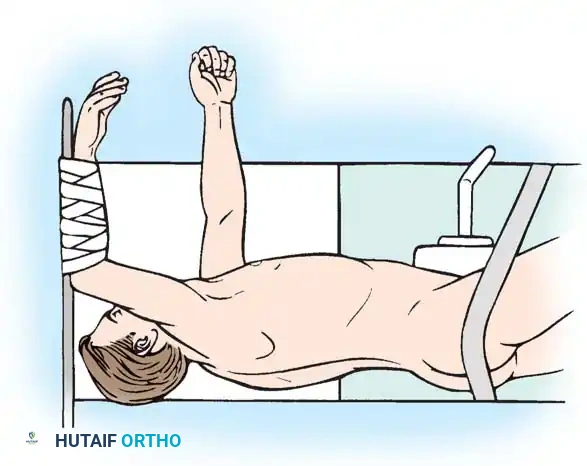
الخطوة الأولى: التخدير والوضعية
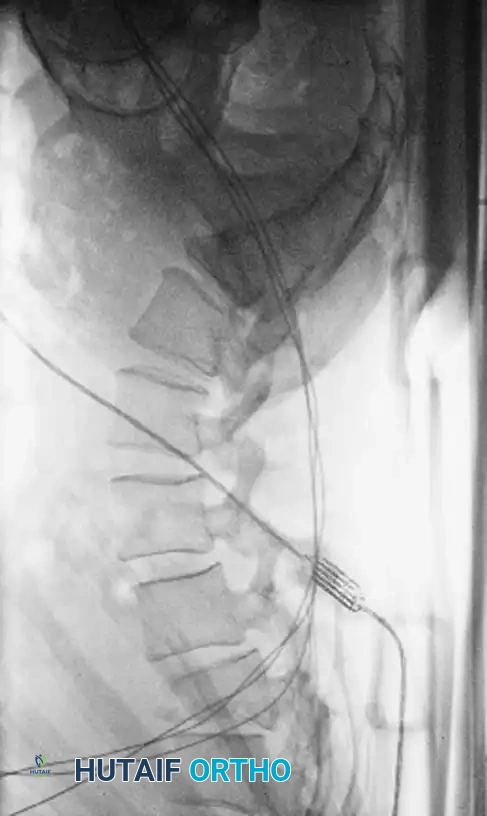
تتم الجراحة تحت التخدير العام. يتم وضع المريض على بطنه على طاولة عمليات خاصة تسمح بتخفيف الضغط عن البطن وتقليل النزيف، مع استخدام أجهزة مراقبة عصبية مستمرة لضمان سلامة الحبل الشوكي طوال العملية.
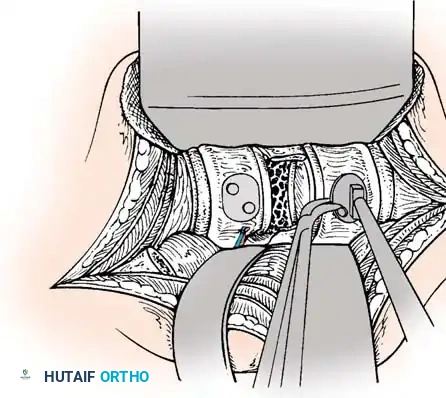
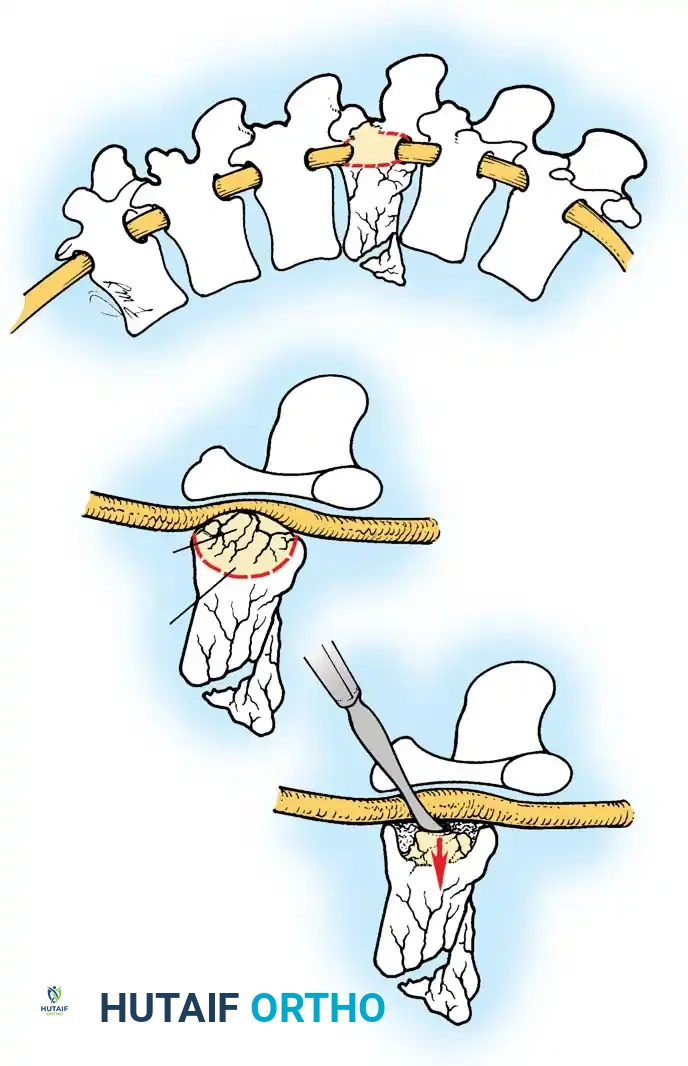
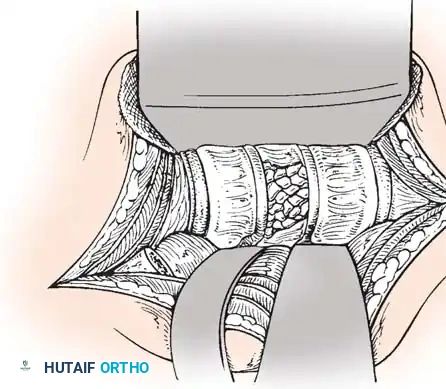
الخطوة الثانية: تحرير الأعصاب وتخفيف الضغط (Decompression)
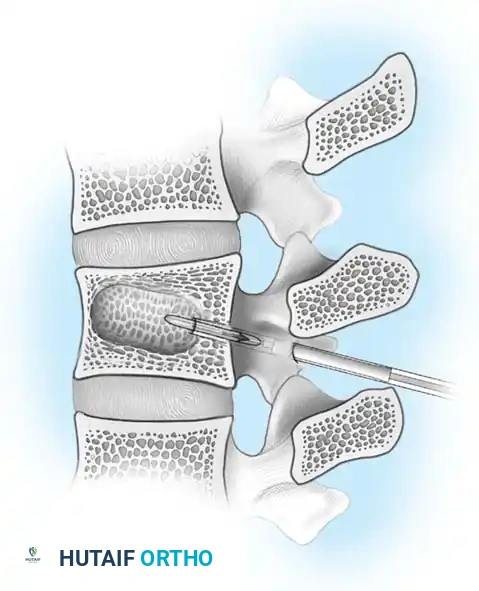
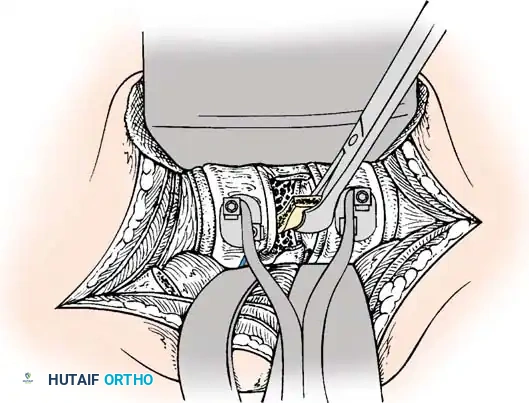
يقوم الجراح بإجراء شق دقيق للوصول إلى الفقرات المصابة. باستخدام الميكروسكوب الجراحي والأدوات الدقيقة، يتم إزالة الأجزاء العظمية المتكسرة (Laminectomy) التي تضغط على الحبل الشوكي وجذور الأعصاب. هذه الخطوة هي الأهم لإنقاذ الوظيفة العصبية للمريض.
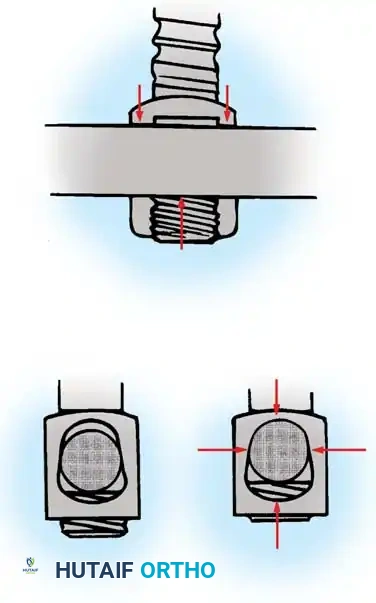
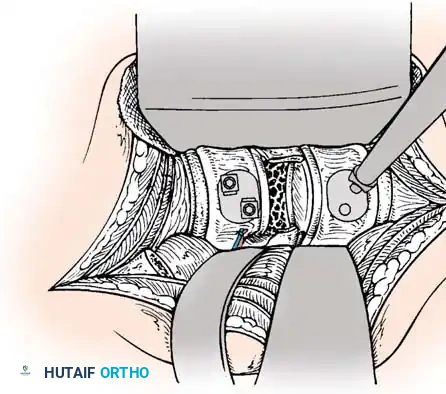
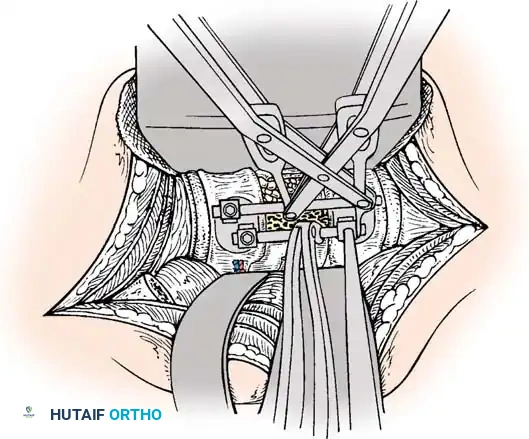
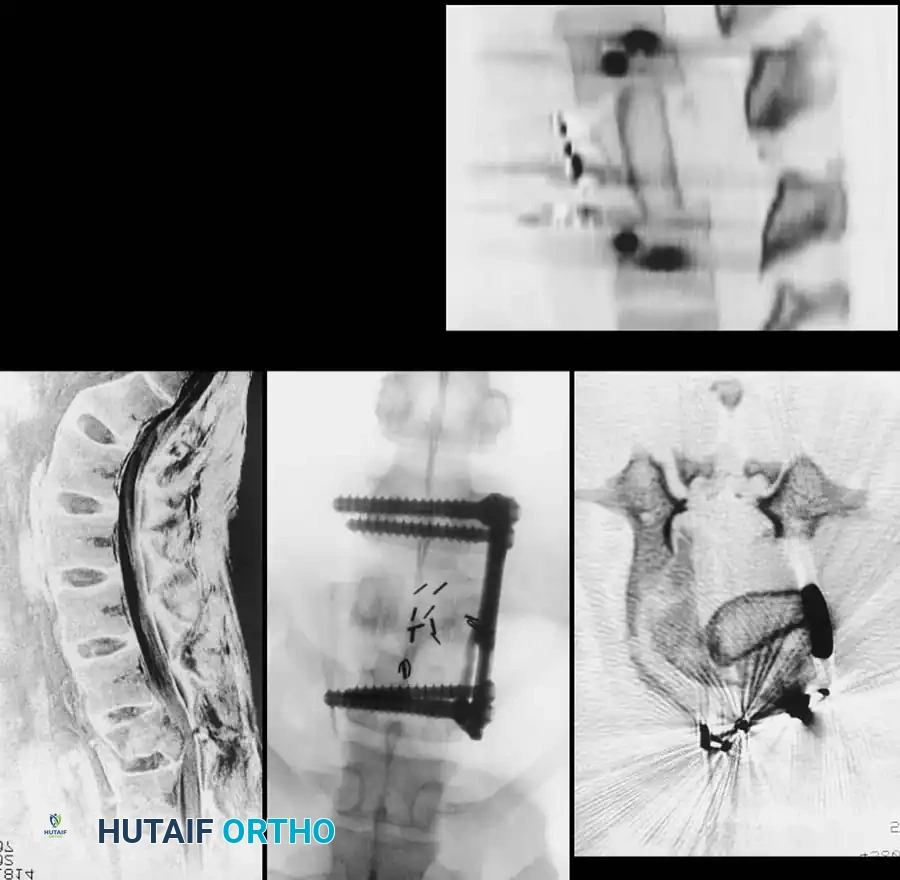
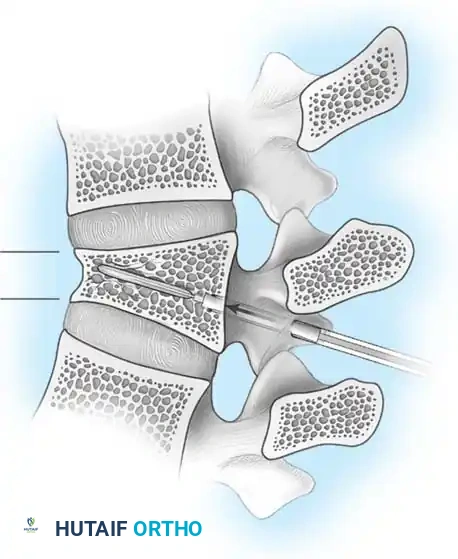
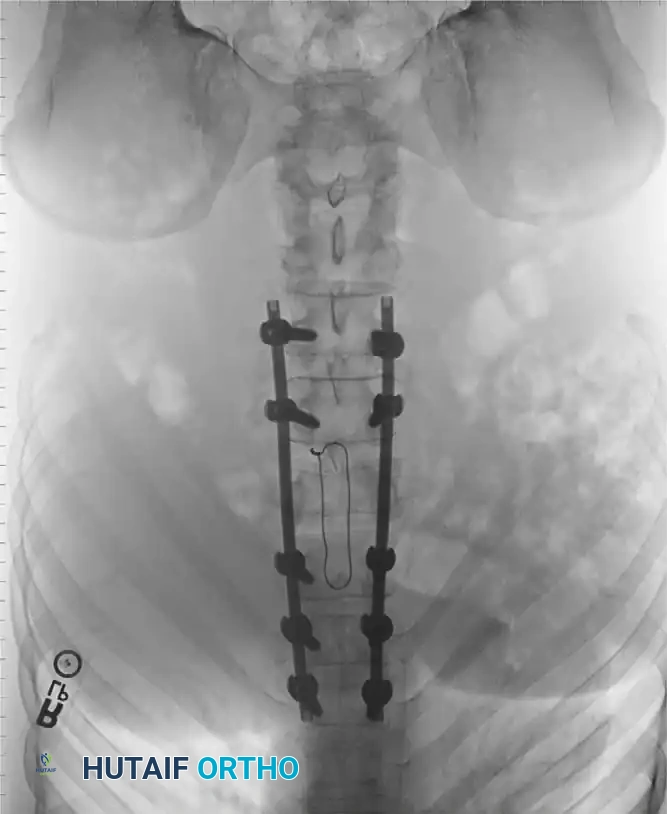
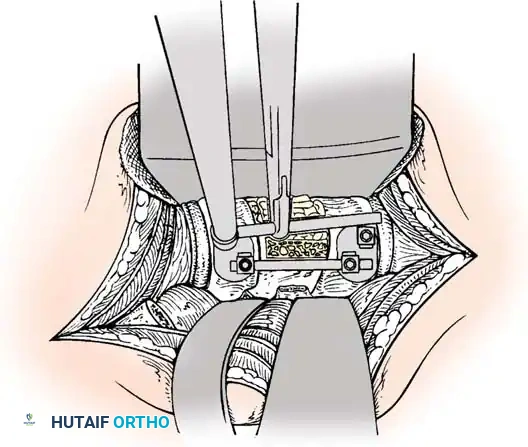
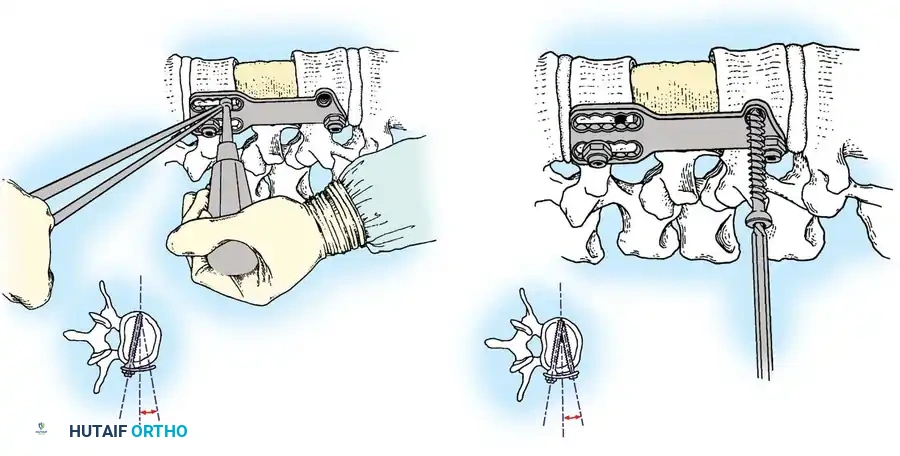
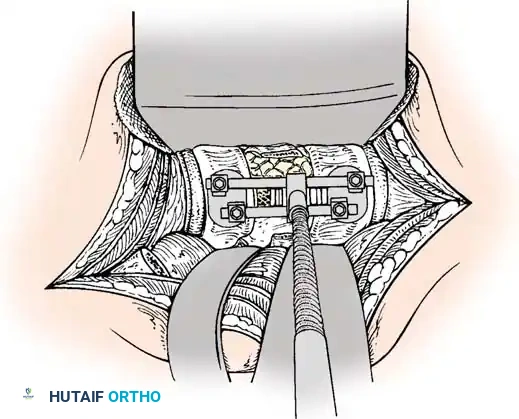
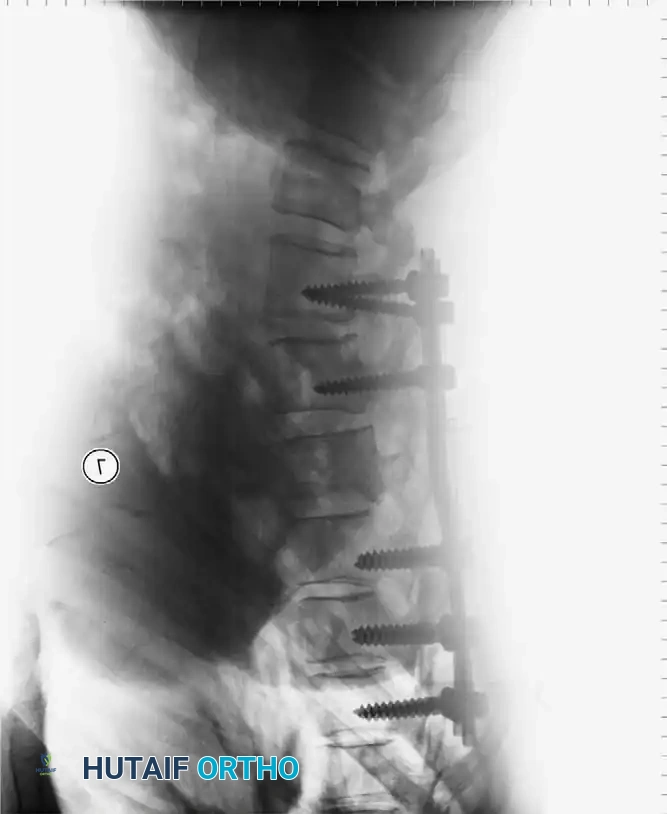
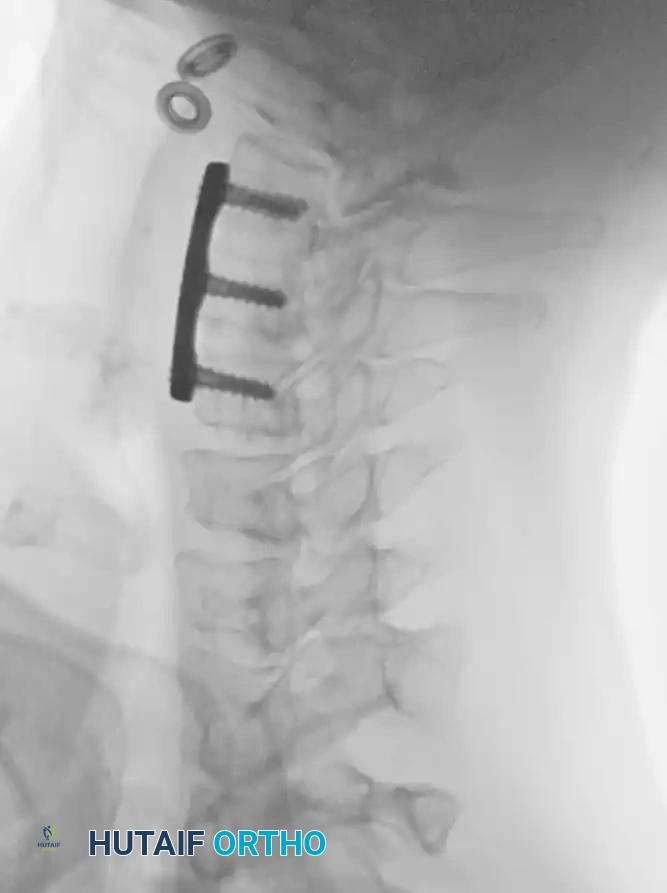
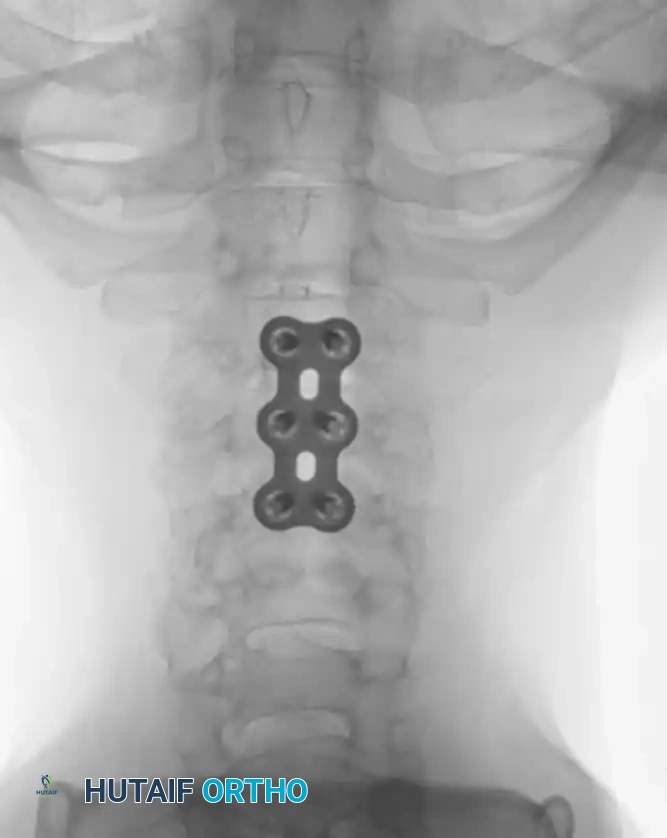
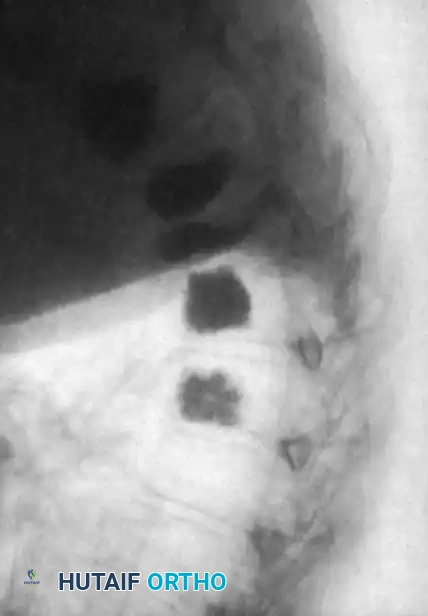
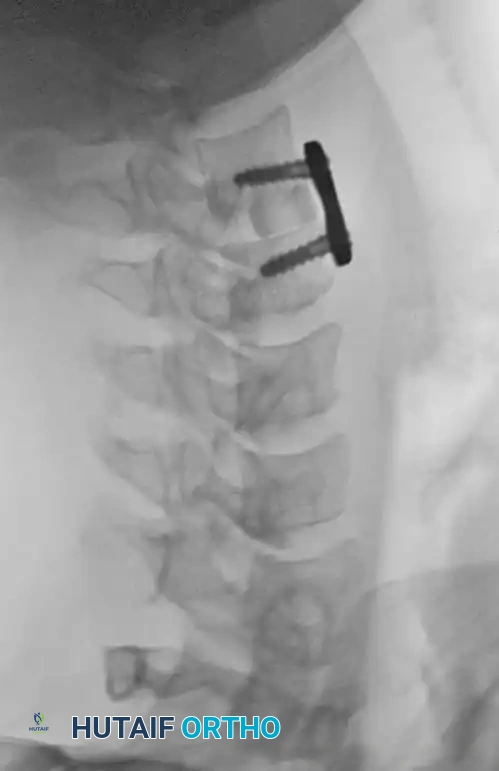
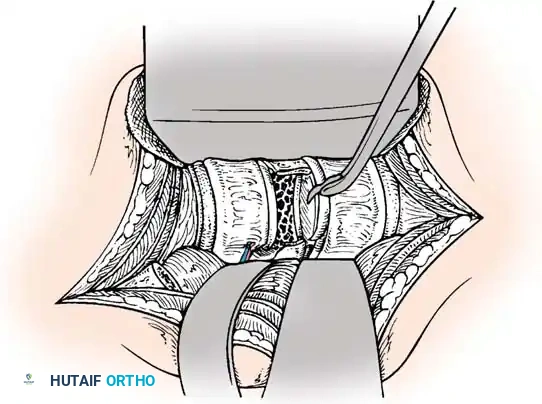
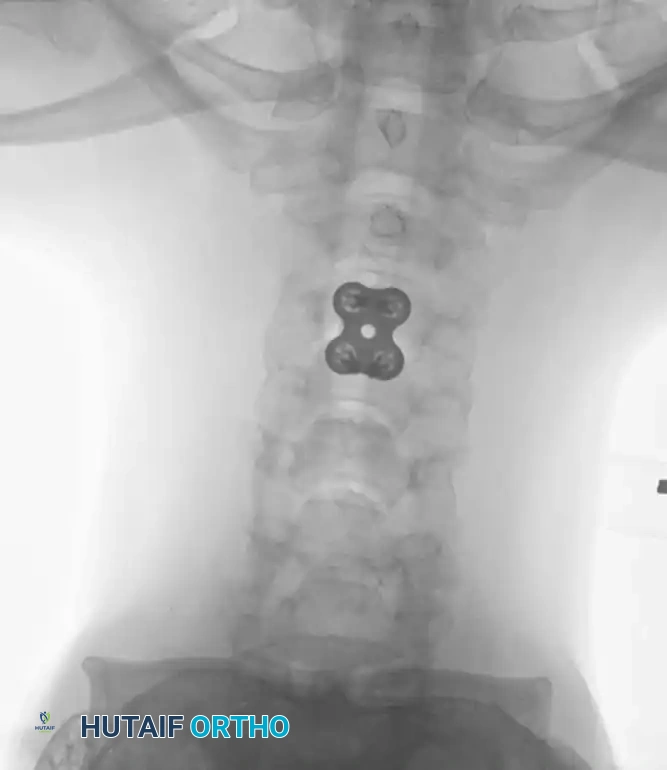
الخطوة الثالثة: التثبيت المعدني (Instrumentation)
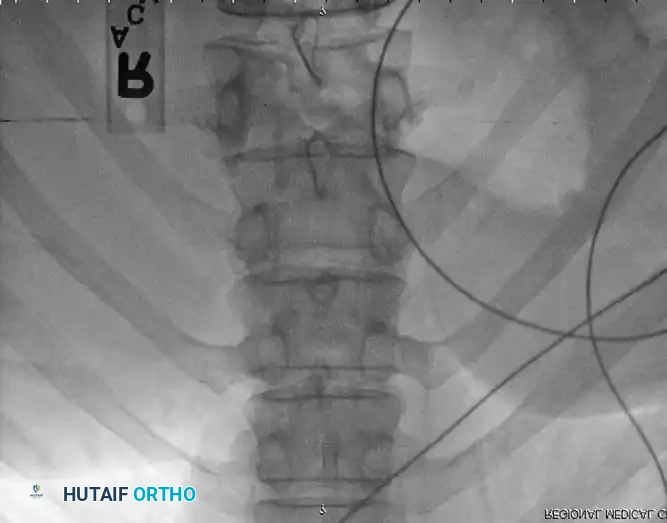
لإعادة بناء العمود الفقري وتوفير الاستقرار الفوري، يتم إدخال مسامير من التيتانيوم الطبي (Pedicle Screws) بدقة متناهية في الفقرات السليمة فوق وتحت مستوى الكسر. يتم توجيه هذه المسامير باستخدام جهاز الأشعة السينية المباشر (C-arm) داخل غرف العمليات. بعد ذلك، يتم توصيل هذه المسامير بقضبان معدنية صلبة لتثبيت المنطقة بالكامل ومنع أي حركة غير طبيعية.
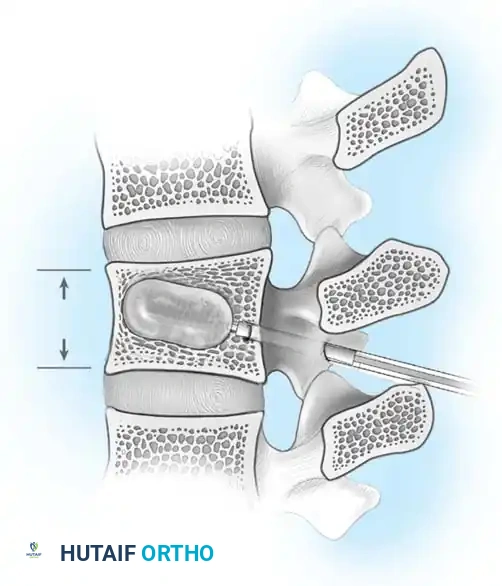
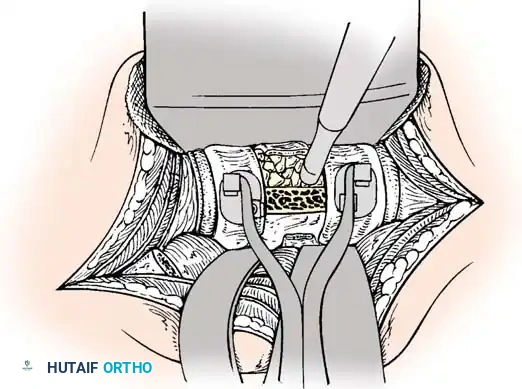
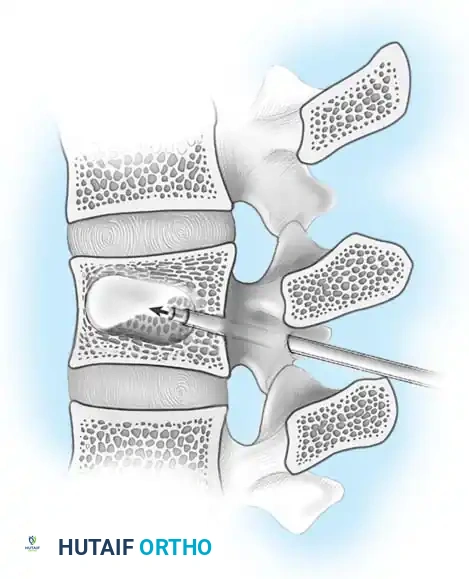
الخطوة الرابعة: الالتحام العظمي (Spinal Fusion)
التثبيت المعدني وحده لا يكفي على المدى الطويل؛ يجب أن تلتحم العظام معاً لتكوين كتلة صلبة واحدة. يتم وضع طعوم عظمية (Bone Grafts) - تؤخذ غالباً من حوض المريض أو من العظام التي تمت إزالتها أثناء الجراحة - حول الفقرات المثبتة. بمرور الأشهر، تنمو هذه الطعوم وتدمج الفقرات معاً بشكل دائم.
لماذا تختار الأستاذ الدكتور محمد هطيف؟ (الخبير الأول في اليمن)
عندما يتعلق الأمر بإصابات العمود الفقري الخطيرة، فإن اختيار الجراح هو القرار الأهم في حياتك. يمثل الأستاذ الدكتور محمد هطيف قمة الهرم الطبي في هذا التخصص في العاصمة صنعاء واليمن ككل، وذلك للأسباب التالية:
- المكانة الأكاديمية والخبرة: أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء، بخبرة سريرية وجراحية تتجاوز 20 عاماً في التعامل مع أعقد إصابات الحوادث.
- الريادة في التقنيات الحديثة: هو الرائد في إدخال وتطبيق تقنيات الجراحة الميكروسكوبية الدقيقة (Microsurgery)، ومناظير المفاصل بدقة 4K (Arthroscopy)، وجراحات المفاصل الصناعية (Arthroplasty) في اليمن.
- الأمانة الطبية والمصداقية المطلقة: يُعرف د. هطيف بصرامته في تطبيق المعايير الطبية العالمية. فهو لا ينصح بالتدخل الجراحي إلا إذا كان ضرورياً بنسبة 100%، مما يجنب المرضى جراحات وتكاليف لا داعي لها.
- النتائج السريرية الموثقة: يمتلك سجلاً حافلاً بالنجاحات في إعادة مرضى الشلل النصفي (الناتج عن الكسور الانفجارية) إلى المشي والحياة الطبيعية بفضل التدخل الجراحي الدقيق والسريع.
