الخلاصة الطبية السريعة: قصور وتر قصبة الساق الخلفي (Posterior Tibial Tendon Insufficiency) هو حالة مرضية متدرجة تؤدي إلى فقدان القوس الداخلي للقدم وظهور ما يُعرف بـ "تسطح القدم المكتسب" لدى البالغين. تبدأ الحالة بالتهاب بسيط في الوتر، وقد تتطور بمرور الوقت إلى تمزق جزئي أو كامل، مما يؤدي إلى انهيار ميكانيكية القدم بالكامل. يشمل العلاج خيارات تحفظية في المراحل المبكرة، وتدخلات جراحية دقيقة ومتقدمة في المراحل المتأخرة مثل نقل الأوتار، قطع العظام وتعديلها، أو دمج المفاصل. يُعد التشخيص المبكر والدقيق هو المفتاح لتجنب التدخلات الجراحية المعقدة.
مقدمة شاملة عن قصور وتر قصبة الساق الخلفي وتسطح القدم المكتسب
تعتبر القدم البشرية تحفة من الهندسة الحيوية المعقدة، حيث تعمل شبكة دقيقة من العظام (26 عظمة)، والمفاصل (33 مفصلاً)، والأربطة، والأوتار بتناغم تام لحمل وزن الجسم، امتصاص الصدمات، وتسهيل الحركة الديناميكية. من بين هذه المكونات الحيوية، يلعب وتر قصبة الساق الخلفي (Posterior Tibial Tendon) دوراً محورياً وأساسياً في الحفاظ على استقرار القدم وبنيتها.
عندما يتعرض هذا الوتر للإجهاد المستمر، الالتهاب المزمن، أو التمزق، فإنه يفقد قدرته على أداء مهامه الميكانيكية الحيوية. هذه الحالة الطبية المنهكة تُعرف علمياً باسم قصور وتر قصبة الساق الخلفي (PTTI).
باستثناء تمزق وتر أخيل، لا توجد أي وحدة عضلية وترية أسفل الركبة يمكن أن تسبب عجزاً وظيفياً عميقاً ومؤلماً مثل فقدان وظيفة وتر قصبة الساق الخلفي. أي حالة مَرَضية تقلل من كفاءة هذا الوتر تؤدي حتماً إلى ظهور تشوه سريري مميز ومؤلم يُعرف باسم "تسطح القدم المكتسب لدى البالغين" (الفلات فوت غير المتماثل - Adult Acquired Flatfoot).
في هذا الدليل الطبي الشامل والموسوعي، والذي تمت مراجعته وإعداده وفقاً لأعلى المعايير الطبية العالمية، وتحت إشراف الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، والاستشاري الأول في اليمن بخبرة تتجاوز 20 عاماً، سنأخذك في رحلة مفصلة لفهم هذه الحالة من الألف إلى الياء.

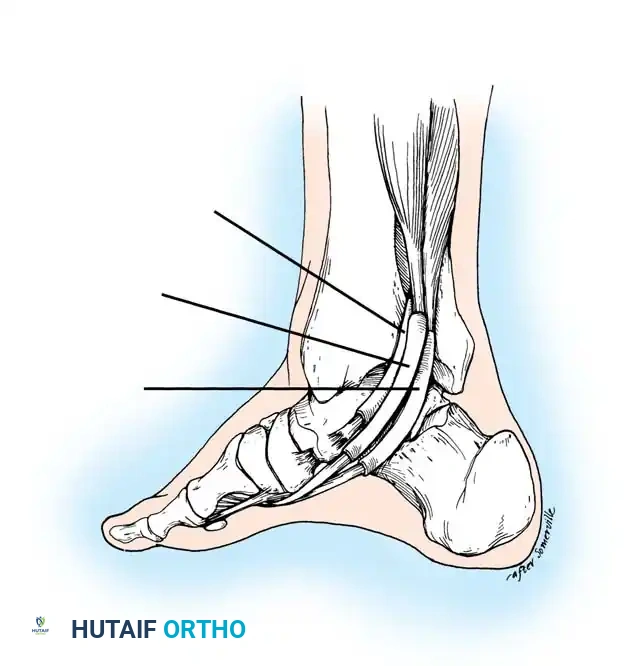
التشريح والميكانيكا الحيوية للقدم: كيف يعمل وتر قصبة الساق الخلفي؟
لفهم كيف يؤثر هذا المرض على قدمك وجودة حياتك، من الضروري التعرف بعمق على الدور الحيوي الذي يلعبه هذا الوتر، وكيف تتغير ميكانيكية القدم بالكامل عند إصابته.
الموقع التشريحي للوتر
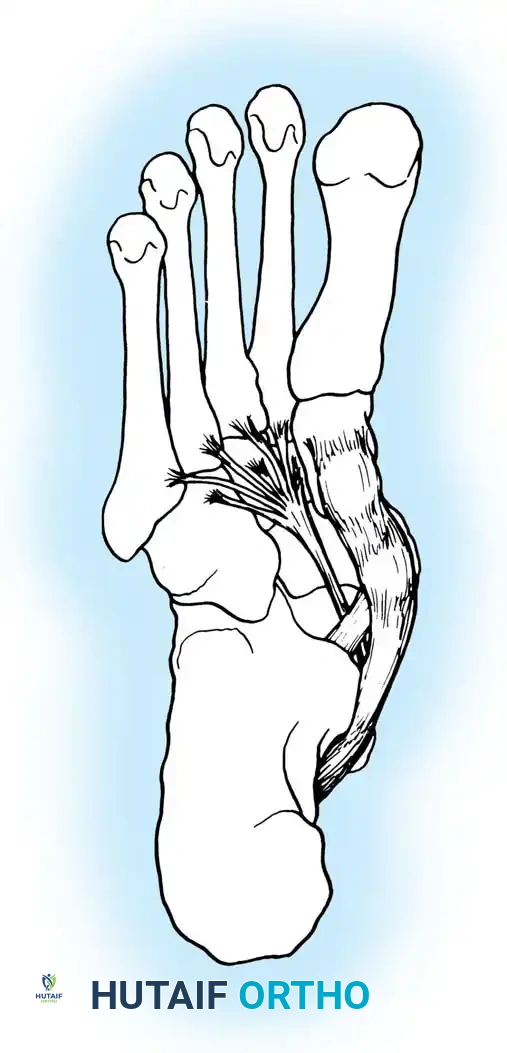
تبدأ العضلة الظنبوبية الخلفية (Posterior Tibialis Muscle) في الجزء الخلفي من الساق. يمتد الوتر الخاص بها نزولاً خلف الكعب الداخلي (البروز العظمي في الجزء الداخلي من الكاحل - Medial Malleolus)، ثم يمتد تحت القدم ليرتبط بعدة عظام في منتصف القدم، أهمها العظمة الزورقية (Navicular bone).
الوظائف الميكانيكية الحيوية
يقوم وتر قصبة الساق الخلفي بثلاث مهام حيوية رئيسية أثناء المشي، الجري، والوقوف:
1. الثني الأخمصي للقدم (Plantar Flexion): المساعدة في توجيه القدم للأسفل، وهي حركة أساسية لدفع الجسم للأمام أثناء المشي.
2. قلب الكعب للداخل (Hindfoot Inversion): الحفاظ على توازن الكعب ومنعه من الانحراف للخارج بشكل مفرط.
3. التثبيت الديناميكي للقوس الطولي الداخلي: يعتبر هذا الوتر هو "الرافعة" الرئيسية التي ترفع قوس القدم وتمنعه من الانهيار تحت تأثير وزن الجسم.
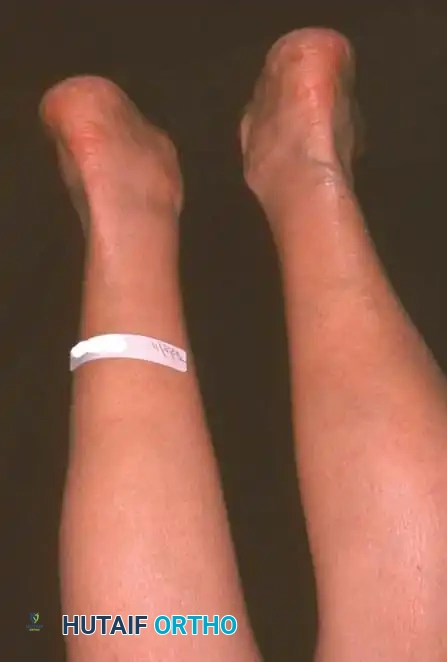
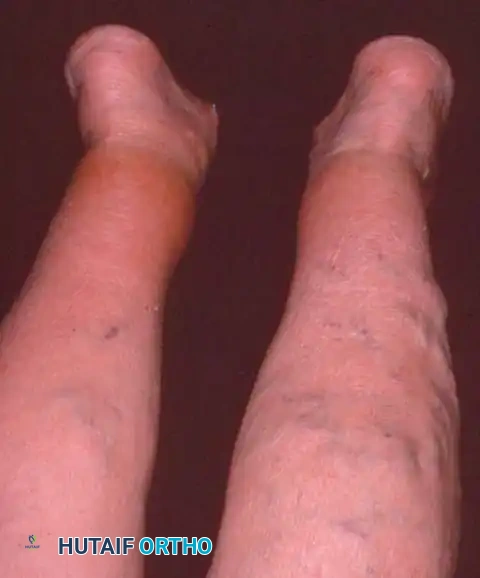
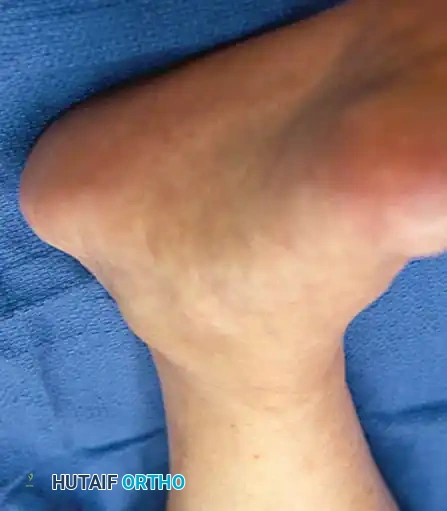
ماذا يحدث عندما يفشل الوتر؟ (تشوه الفلات فوت غير المتماثل)
عندما يضعف الوتر أو يتمزق، ينهار القوس الداخلي للقدم تدريجياً. هذا الانهيار ليس مجرد تغير في الشكل، بل هو كارثة ميكانيكية تبدأ بسلسلة من التغيرات:
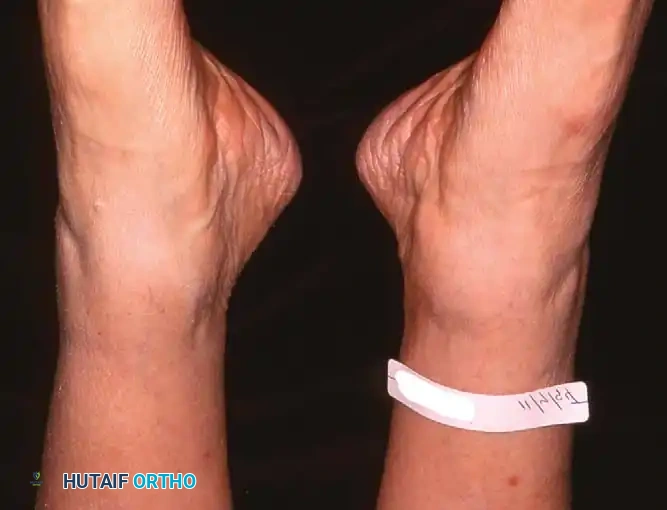
* ينحرف الكعب إلى الخارج (Valgus deformity).
* تتجه مقدمة القدم للخارج (Abduction).
* يقصر وتر أخيل نتيجة الوضعية الخاطئة المستمرة.
* تتأثر مفاصل الركبة، الورك، وأسفل الظهر بسبب اختلال التوازن الحركي.
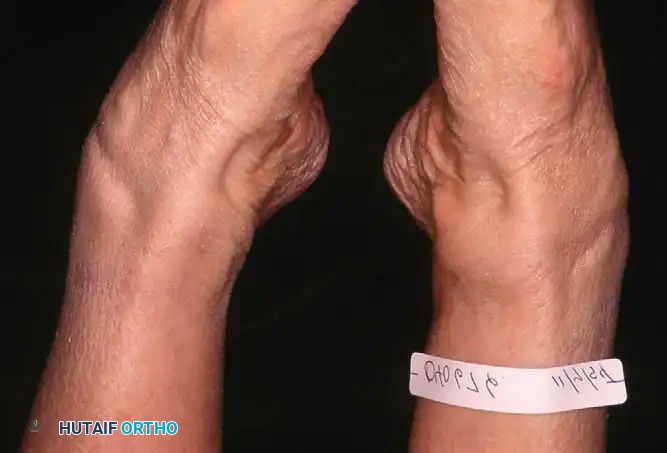

أسباب وعوامل الخطر للإصابة بقصور وتر قصبة الساق الخلفي
لا يحدث هذا المرض عادةً بين عشية وضحاها، بل هو نتيجة لتراكم الإجهاد أو وجود عوامل خطر معينة. من خلال خبرة الأستاذ الدكتور محمد هطيف في تشخيص آلاف الحالات في صنعاء، يمكن تلخيص الأسباب وعوامل الخطر فيما يلي:
- التقدم في العمر والتنكس الطبيعي: مع التقدم في العمر، يقل الإمداد الدموي للأوتار، مما يجعلها أكثر عرضة للالتهاب والتمزق البطيء (Degeneration).
- السمنة وزيادة الوزن: كل كيلوجرام إضافي في وزن الجسم يضع ضغطاً مضاعفاً على وتر قصبة الساق الخلفي، مما يعجل بانهياره.
- الأمراض المزمنة:
- داء السكري: يؤثر على الدورة الدموية الدقيقة ويضعف التئام الأنسجة.
- ارتفاع ضغط الدم: يقلل من تدفق الدم للأطراف.
- الاستخدام المفرط (Overuse): الرياضات التي تتطلب الجري المستمر، القفز، أو المشي لمسافات طويلة على أسطح صلبة.
- الإصابات الحادة (Trauma): التعرض لالتواء شديد في الكاحل أو كسر في عظام القدم قد يؤدي إلى تمزق مفاجئ في الوتر.
- التهاب المفاصل الروماتويدي: الأمراض المناعية التي تهاجم الأغشية الزليليّة المحيطة بالأوتار.
- حقن الكورتيزون الموضعية: الاستخدام الخاطئ أو المتكرر لحقن الكورتيزون حول الوتر قد يؤدي إلى إضعافه وتمزقه.
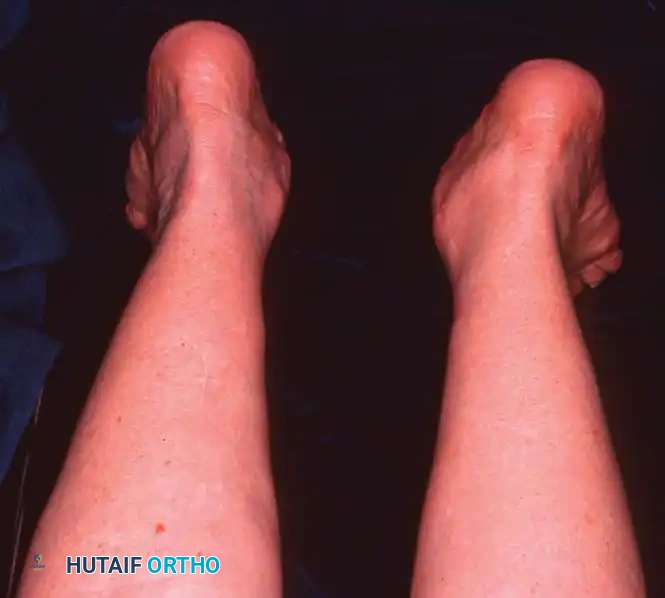
مراحل تطور مرض قصور وتر قصبة الساق الخلفي
يُصنف الطب الحديث هذا المرض إلى أربع مراحل رئيسية. هذا التصنيف حاسم جداً، حيث يعتمد الأستاذ الدكتور محمد هطيف عليه لتحديد خطة العلاج المثلى، انطلاقاً من مبدأ "الأمانة الطبية" التي ترفض إجراء جراحات غير ضرورية في المراحل المبكرة.
جدول: تصنيف ومراحل قصور وتر قصبة الساق الخلفي
| المرحلة | حالة الوتر | شكل القدم (القوس) | حركة المفاصل | الأعراض البارزة |
|---|---|---|---|---|
| المرحلة الأولى (I) | ملتهب، سليم تشريحياً (لا يوجد تمزق) | طبيعي (لا يوجد تسطح) | مرنة وطبيعية | ألم وتورم على طول مسار الوتر من الداخل. |
| المرحلة الثانية (II) | متمزق جزئياً، ممتد ومترهل | تسطح مكتسب (انهيار القوس) | المفاصل لا تزال مرنة (يمكن تعديلها يدوياً) | ألم شديد، ضعف في الوقوف على أطراف الأصابع. |
| المرحلة الثالثة (III) | تمزق شديد أو كامل | تسطح شديد | المفاصل متصلبة (Rigid) ولا يمكن تعديلها يدوياً | ألم ينتقل إلى الجزء الخارجي من الكاحل بسبب احتكاك العظام. |
| المرحلة الرابعة (IV) | تمزق كامل | تسطح شديد جداً | متصلبة مع تأثر مفصل الكاحل نفسه | ألم مبرح، التهاب مفاصل الكاحل، صعوبة بالغة في المشي. |
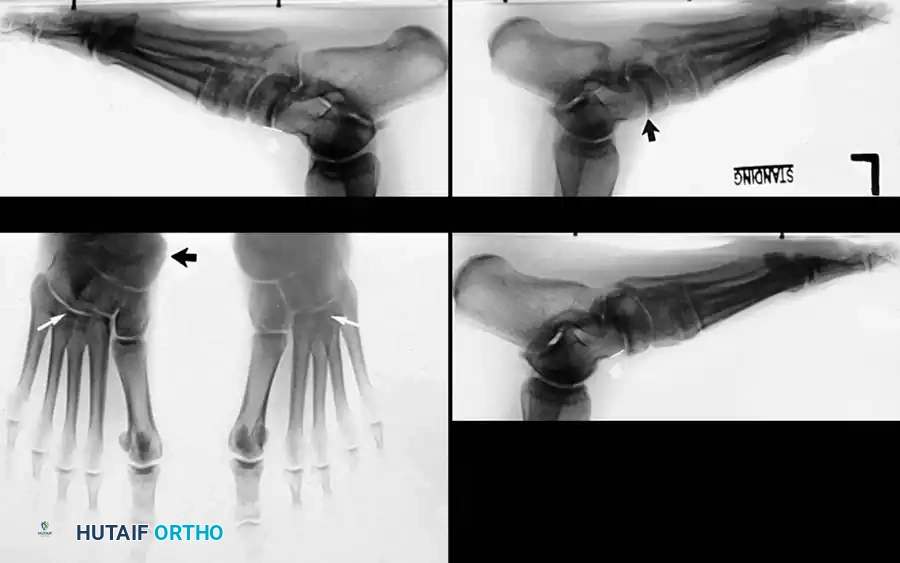
الأعراض والعلامات السريرية: متى يجب عليك زيارة الطبيب؟
تبدأ الأعراض عادةً بشكل خفي وتزداد سوءاً بمرور الوقت. تجاهل هذه الأعراض يؤدي إلى تسريع الانتقال من مرحلة إلى أخرى.
- ألم وتورم في الجزء الداخلي للكاحل: يتركز الألم خلف العظمة البارزة في الكاحل الداخلي ويمتد إلى منتصف القدم.
- الألم عند النشاط: يزداد الألم سوءاً مع المشي، الجري، أو صعود السلالم، ويقل مع الراحة.
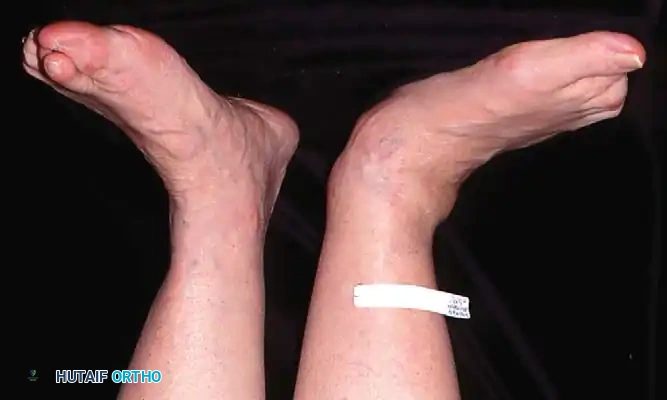
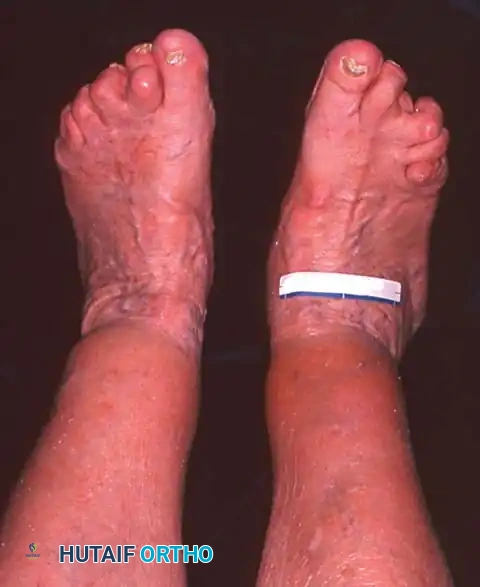
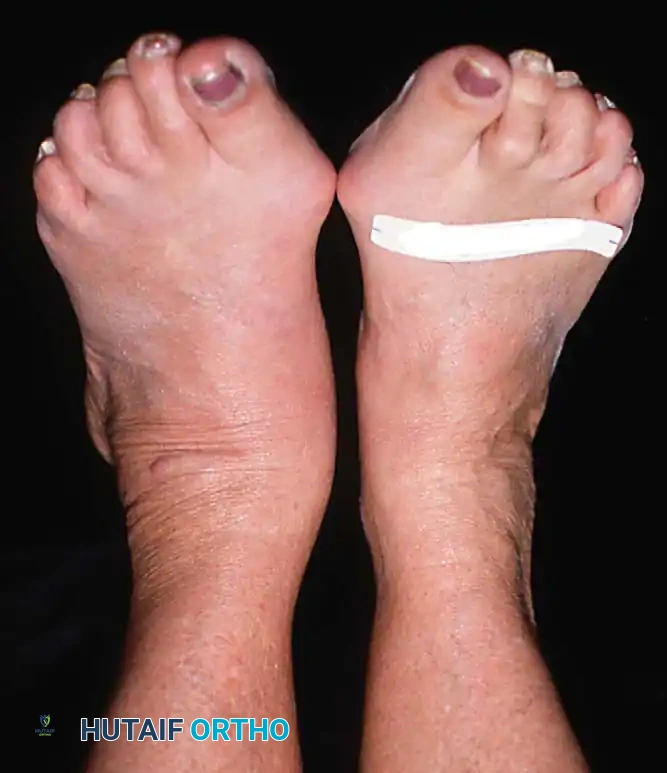
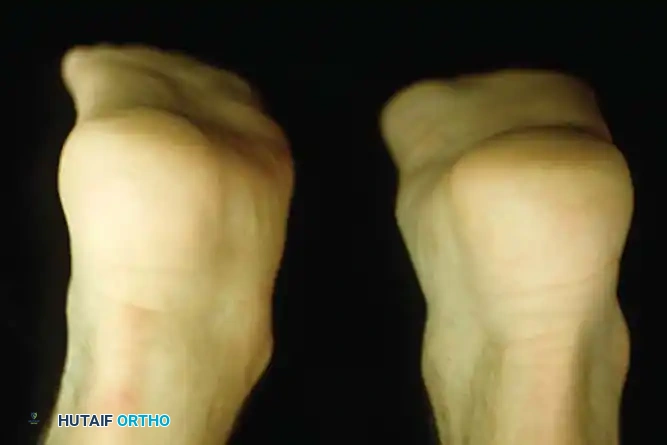
- تغير ملحوظ في شكل القدم: يلاحظ المريض أن قدمه أصبحت "مسطحة" بشكل مفاجئ مقارنة بالقدم الأخرى.
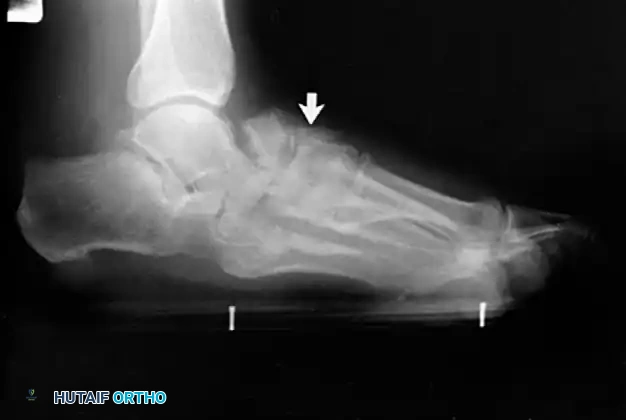
- علامة "أصابع القدم الكثيرة" (Too Many Toes Sign): عند النظر إلى المريض من الخلف، يمكن رؤية عدد أكبر من أصابع القدم من الجهة الخارجية بسبب انحراف القدم للخارج.
- الألم في الجزء الخارجي للكاحل: في المراحل المتقدمة (المرحلة الثالثة والرابعة)، ينهار الكعب للخارج مما يسبب اصطدام عظمة الكعب بعظمة الشظية (Fibula)، مسبباً ألماً حاداً في الخارج.
- عدم القدرة على الوقوف على أطراف الأصابع: ضعف شديد يمنع المريض من رفع كعبه عن الأرض بقدم واحدة.
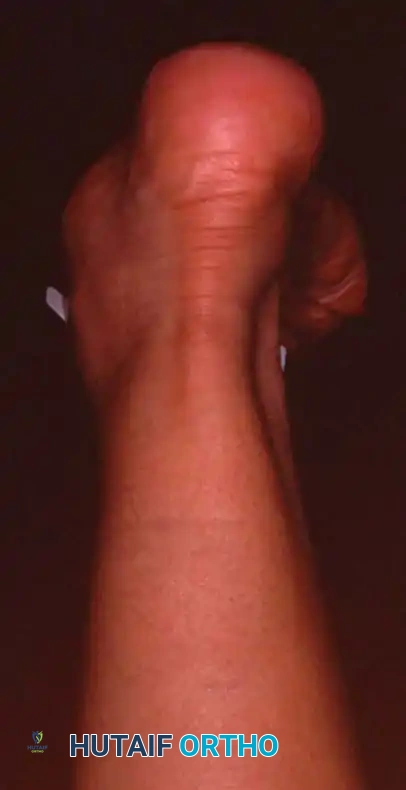
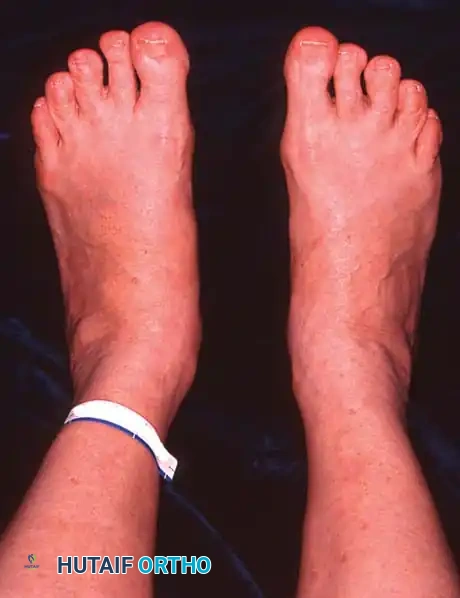
التشخيص الدقيق: بصمة الأستاذ الدكتور محمد هطيف
يعتبر التشخيص الدقيق هو حجر الزاوية في نجاح العلاج. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تشخيصي عالمي يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي.
1. الفحص السريري الدقيق
- اختبار الوقوف على كعب واحد (Single Heel Rise Test): يُطلب من المريض الوقوف على القدم المصابة فقط ورفع الكعب عن الأرض. إذا كان الوتر متمزقاً، فلن يتمكن المريض من القيام بذلك، أو سيقوم به بصعوبة بالغة وألم.
- فحص مرونة المفاصل: لتحديد ما إذا كان التشوه مرناً (المرحلة الثانية) أو متصلباً (المرحلة الثالثة).
- تقييم وتر أخيل: فحص ما إذا كان هناك قصر مصاحب في وتر أخيل.
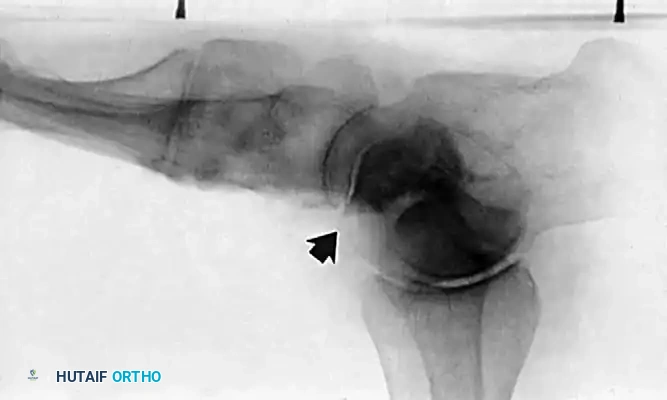
2. التصوير الطبي المتقدم
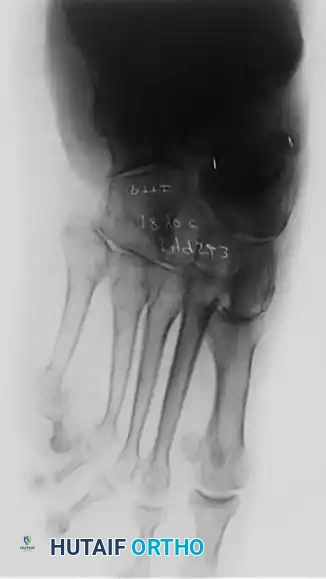
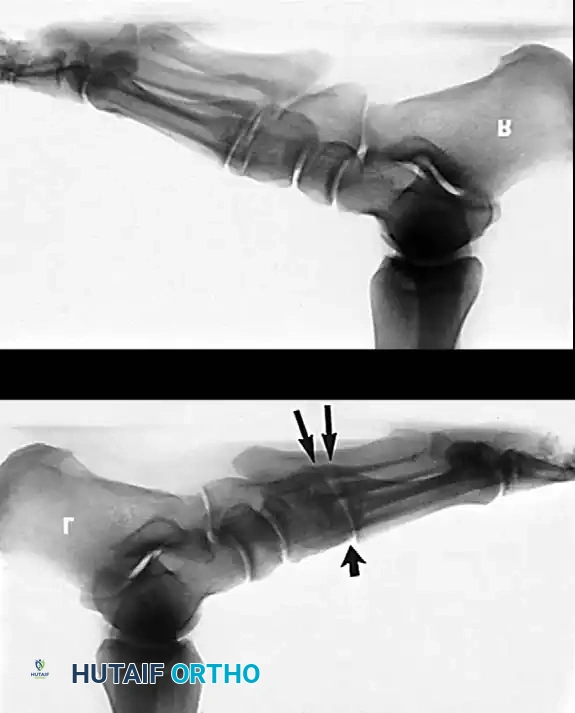
- الأشعة السينية (X-rays): يتم إجراؤها والمريض واقف (Weight-bearing) لتقييم درجة انهيار القوس، زوايا العظام، ووجود أي التهاب مفاصل.
- الموجات فوق الصوتية (Ultrasound): ممتازة لتقييم وجود التهاب أو سوائل حول الوتر بشكل فوري في العيادة.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لتقييم الأنسجة الرخوة. يُظهر بدقة متناهية درجة تمزق الوتر، الالتهاب، وحالة الأربطة المحيطة (مثل رباط Spring Ligament).
الخيارات العلاجية: من التحفظي إلى الجراحي
يتميز الأستاذ الدكتور محمد هطيف بأمانته الطبية العالية؛ فهو لا يلجأ للتدخل الجراحي إلا بعد استنفاد كافة الطرق التحفظية، أو إذا كانت حالة المريض في مرحلة متقدمة تستدعي التدخل الفوري لمنع الإعاقة.
أولاً: العلاج التحفظي (غير الجراحي)
يُستخدم العلاج التحفظي بشكل أساسي في المرحلة الأولى، وأحياناً في المرحلة الثانية المبكرة.
- الراحة وتعديل النشاط: التوقف الفوري عن الأنشطة عالية التأثير (مثل الجري) والتحول إلى أنشطة منخفضة التأثير (مثل السباحة أو ركوب الدراجة).
- الأدوية المضادة للالتهابات (NSAIDs): مثل الإيبوبروفين لتخفيف الألم والتورم.
- الجبائر والأحذية الداعمة (Orthotics & Braces):
- استخدام ضبانات طبية مخصصة (Custom Orthotics) لدعم القوس الداخلي وتخفيف الضغط عن الوتر.
- في الحالات الأكثر ألماً، قد يُستخدم حذاء المشي الطبي (CAM Boot) أو جبيرة الكاحل والقدم (AFO) لتثبيت المفصل تماماً لعدة أسابيع.
- العلاج الطبيعي (Physical Therapy): تمارين مخصصة لتقوية العضلات المحيطة، إطالة وتر أخيل، وتحسين التوازن.
- إنقاص الوزن: خطوة حيوية لتقليل الحمل الميكانيكي على القدم.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| المرحلة المناسبة | المرحلة الأولى والثانية (المبكرة) | المرحلة الثانية (المتأخرة)، الثالثة، والرابعة |
| الهدف الرئيسي | تخفيف الألم، إيقاف تطور المرض، دعم القوس | إصلاح التمزق، إعادة بناء القوس، دمج المفاصل المتضررة |
| فترة التعافي | أسابيع إلى أشهر (استجابة تدريجية) | 3 إلى 6 أشهر للتعافي الكامل |
| المخاطر | شبه معدومة | مخاطر جراحية عامة (عدوى، جلطات) - نادرة مع طبيب خبير |
| النتائج طويلة المدى | تعتمد على التزام المريض بالدعامات وتغيير نمط الحياة | تصحيح جذري للتشوه واستعادة الوظيفة الميكانيكية |
ثانياً: التدخل الجراحي المتقدم مع أ.د. محمد هطيف
عندما تفشل العلاجات التحفظية، أو عندما يكون المريض في المرحلة الثالثة أو الرابعة، يصبح التدخل الجراحي هو الحل الوحيد لاستعادة القدرة على المشي بدون ألم. بفضل استخدام تقنيات مثل الجراحة الميكروسكوبية ومناظير المفاصل بدقة 4K، يقدم الأستاذ الدكتور محمد هطيف نسب نجاح مبهرة.
تختلف نوع الجراحة جذرياً بناءً على مرحلة المرض:
1. جراحات المرحلة الأولى (المبكرة جداً)
- استئصال الغمد الزليلي (Tenosynovectomy): إذا كان الوتر ملتهباً ولكن غير متمزق، يتم تنظيف الأنسجة الملتهبة المحيطة بالوتر جراحياً لمنع تآكله مستقبلاً.

2. جراحات المرحلة الثانية (تسطح القدم المرن)
في هذه المرحلة، يكون الوتر قد تلف ولكن المفاصل لا تزال مرنة. الجراحة هنا تهدف إلى إعادة بناء القوس.
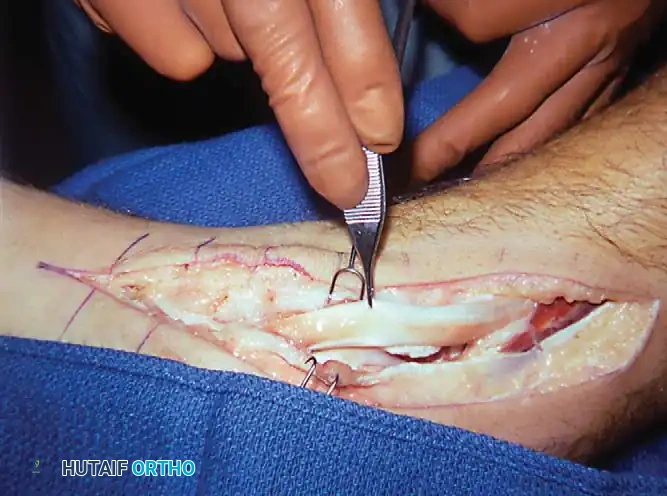
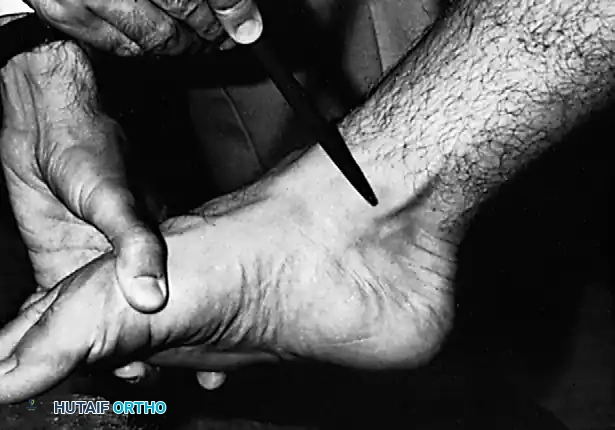
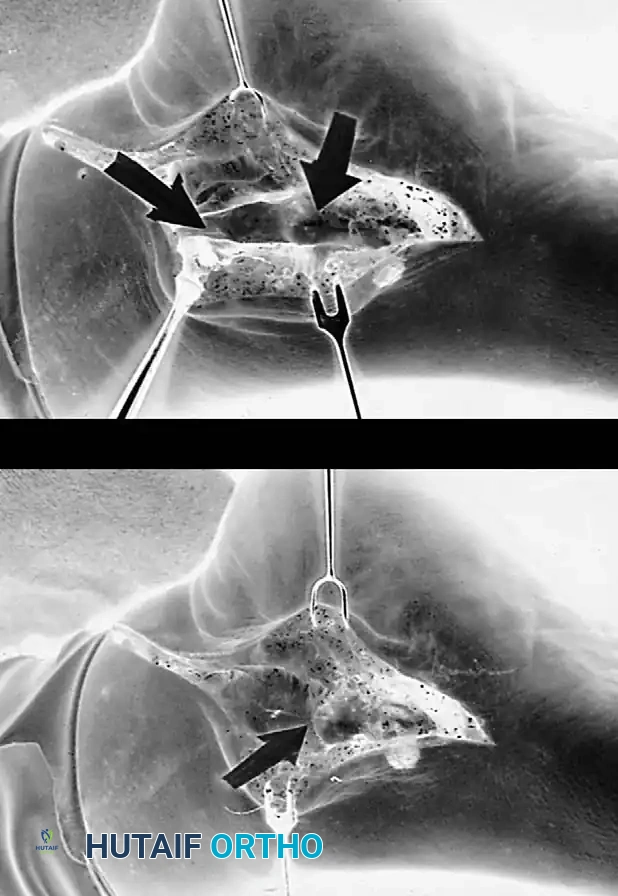
* نقل الأوتار (Tendon Transfer): يتم استبدال الوتر التالف بوتر آخر سليم (عادةً وتر العضلة المثنية الطويلة للأصابع - FDL). يتم قطع هذا الوتر من إحدى أصابع القدم وتوصيله بالعظمة الزورقية ليقوم بوظيفة الوتر التالف.
* قطع وتعديل عظمة الكعب (Calcaneal Osteotomy): نقل الوتر وحده لا يكفي. يتم عمل قطع دقيق في عظمة الكعب وإزاحتها للداخل، ثم تثبيتها بمسامير طبية. هذا يعيد التوازن الميكانيكي للكعب ويحمي الوتر المنقول من التمزق مجدداً.
* إطالة العمود الجانبي (Lateral Column Lengthening): في بعض الحالات، يتم وضع طعم عظمي في الجزء الخارجي من القدم للمساعدة في استدارة مقدمة القدم للداخل وإعادة بناء القوس.
* إطالة وتر أخيل (Gastrocnemius Recession): إجراء مصاحب ضروري في معظم الحالات لتخفيف الشد على القدم.
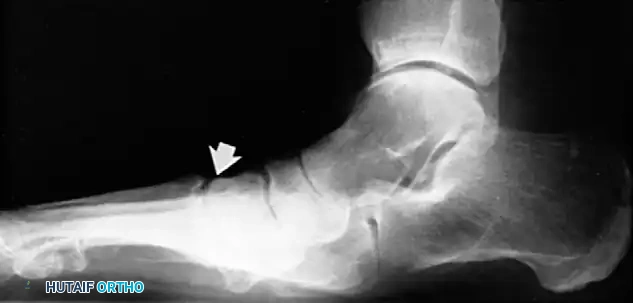
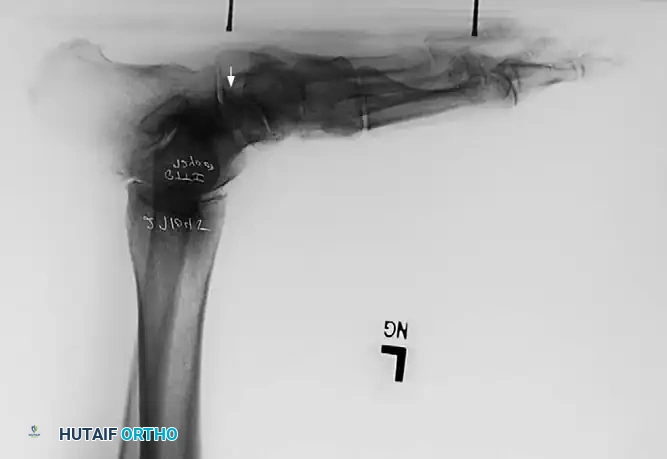
3. جراحات المرحلة الثالثة والرابعة (تسطح القدم المتصلب)
هنا تكون المفاصل قد تيبست وتدمرت الغضاريف، لذا فإن نقل الأوتار لن يجدي نفعاً. الحل الجذري هو دمج المفاصل.
* الدمج الثلاثي (Triple Arthrodesis): يتم إزالة الغضاريف التالفة من ثلاثة مفاصل رئيسية في مؤخرة القدم، ودمج العظام معاً باستخدام مسامير وشرائح معدنية في الوضعية الصحيحة. يزيل هذا الإجراء الألم تماماً ويصحح التشوه، ولكنه يقلل من حركة القدم من جانب إلى آخر (حركة الصعود والهبوط في الكاحل تبقى سليمة).
* دمج الكاحل (Ankle Arthrodesis): في المرحلة الرابعة، إذا تضرر مفصل الكاحل نفسه، قد يتطلب الأمر دمج مفصل الكاحل، أو في بعض الحالات المتقدمة إجراء تغيير مفصل الكاحل الصناعي (Arthroplasty).
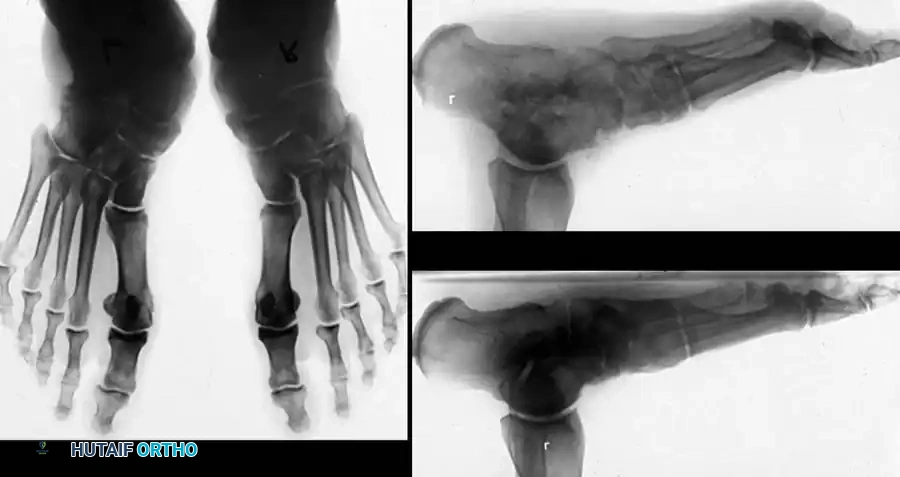
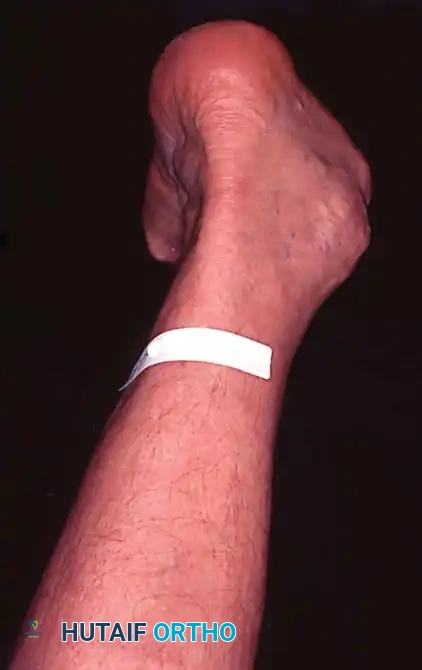
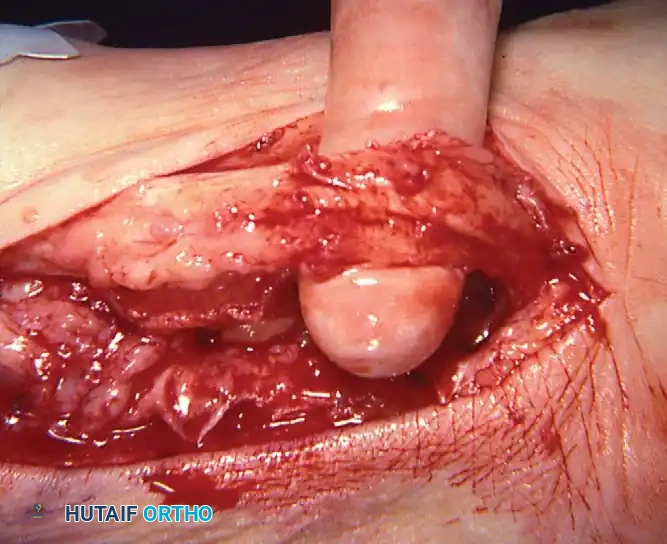
خطوات العملية الجراحية (دليل خطوة بخطوة)
لفهم ما يحدث داخل غرفة العمليات، إليك تسلسل الإجراءات التي يقوم بها فريق الأستاذ الدكتور محمد هطيف:
- التحضير والتخدير: يتم تقييم المريض من قبل استشاري التخدير. غالباً ما يُستخدم التخدير النصفي مع مهدئ، أو التخدير العام. يتم وضع عاصبة (Tourniquet) لتقليل النزيف.
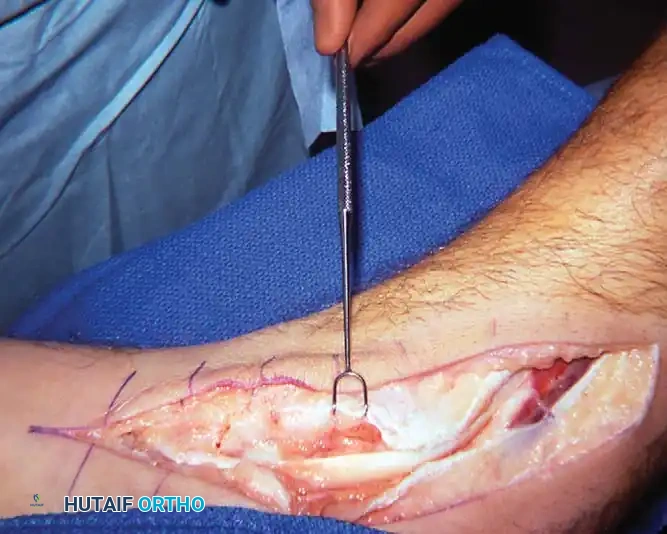
- الشق الجراحي الدقيق: باستخدام تقنيات الجراحة الميكروسكوبية، يتم عمل شقوق دقيقة لتقليل الندبات وسرعة الالتئام.
- التعامل مع الوتر: يتم استكشاف الوتر التالف، إزالته أو تنظيفه، ثم تحضير الوتر البديل (FDL) ونقله.
- تعديل العظام: يتم إجراء القطع العظمي (Osteotomy) بدقة متناهية باستخدام أحدث المناشير الجراحية، وتثبيت العظام بمسامير التيتانيوم.
- الإغلاق التجميلي: يتم إغلاق الجروح بخيوط تجميلية ووضع القدم في جبيرة خلفية مبطنة لحمايتها.
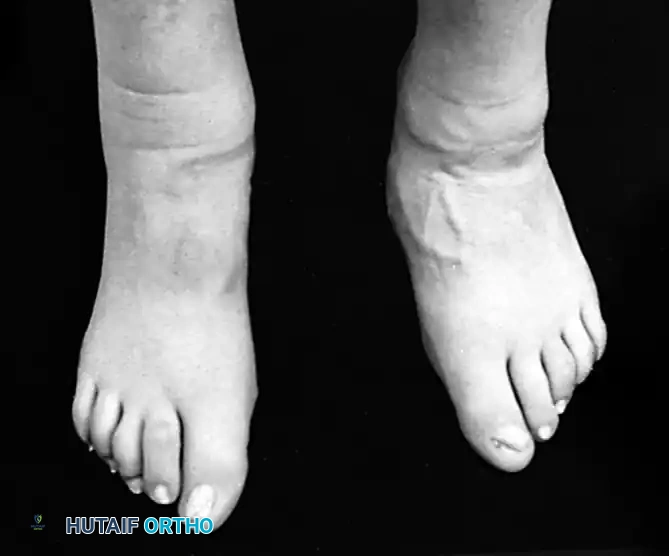
بروتوكول إعادة التأهيل والتعافي بعد الجراحة
النجاح الجراحي يمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد على التزام المريض ببروتوكول إعادة التأهيل الذي يضعه الدكتور هطيف بعناية.
- الأسابيع (0 - 2): راحة تامة. القدم مرفوعة فوق مستوى القلب لتقليل التورم. يمنع منعاً باتاً وضع أي وزن على القدم المريضة (Non-weight bearing).
- الأسابيع (2 - 6): يتم إزالة الغرز الجراحية واستبدال الجبيرة بحذاء طبي داعم (CAM Boot). يستمر منع تحميل الوزن، مع البدء بتمارين خفيفة جداً لتحريك الأصابع.
- الأسابيع (6 - 12): يتم إجراء أشعة سينية للتأكد من التئام العظام (في حال إجراء Osteotomy أو الدمج). يبدأ المريض بالتحميل الجزئي للوزن تدريجياً باستخدام العكازات، مع بدء جلسات العلاج الطبيعي المكثفة.
- الأشهر (3 - 6): العودة التدريجية للمشي الطبيعي بالأحذية الرياضية الداعمة. يستمر العلاج الطبيعي لتقوية الوتر المنقول واستعادة التوازن.
- بعد 6 أشهر: يمكن لمعظم المرضى العودة إلى أنشطتهم الطبيعية، مع ملاحظة أن التعافي الكامل واختفاء التورم قد يستغرق حتى عام كامل.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاجك؟
عندما يتعلق الأمر بجراحات القدم والكاحل المعقدة، فإن اختيار الجراح هو القرار الأهم في حياتك. الأستاذ الدكتور محمد هطيف يمثل قمة الهرم الطبي في هذا التخصص في اليمن والمنطقة، وذلك للأسباب التالية:
- المكانة الأكاديمية: أستاذ جراحة العظام والمفاصل في جامعة صنعاء، مما يعني اطلاعه الدائم على أحدث الأبحاث والتقنيات العالمية.
- خبرة رائدة: أكثر من 20 عاماً من الخبرة السريرية والجراحية في علاج أعقد حالات تشوهات القدم.
- تقنيات متطورة: رائد في استخدام الجراحات الميكروسكوبية، مناظير المفاصل بتقنية 4K، والمفاصل الصناعية.
- الأمانة الطبية الصارمة: يُعرف د. هطيف برفضه التام لإجراء جراحات غير ضرورية، وتقديم مصلحة المريض فوق كل اعتبار.
- رعاية متكاملة: متابعة دقيقة للمريض من لحظة التشخيص وحتى انتهاء فترة التأهيل والعودة للحياة الطبيعية.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
