الخلاصة الطبية السريعة: تمزق وتر أخيل المزمن أو المهمل هو إصابة معقدة تتطلب تدخلاً جراحياً دقيقاً ومتقدماً بسبب تراجع أطراف الوتر وتآكل الأنسجة بمرور الوقت. يُعد إجراء "نقل وتر العضلة المثنية الطويلة لإبهام القدم" (FHL Transfer) من أفضل التقنيات الجراحية لتعويض الوتر التالف واستعادة القدرة على المشي، الركض، والحركة الطبيعية بفعالية وأمان تام. يتطلب هذا الإجراء خبرة جراحية استثنائية لضمان أفضل النتائج الحركية.
مقدمة شاملة عن تمزق وتر أخيل المزمن والمهمل
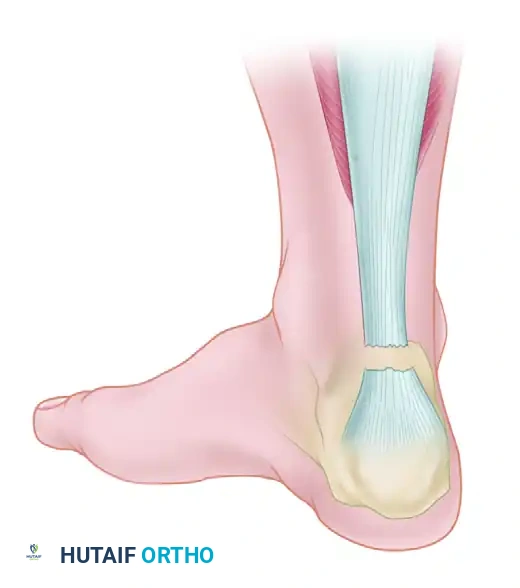
يُعد وتر أخيل (Achilles Tendon) أقوى وأكبر وتر في جسم الإنسان على الإطلاق، وهو المسؤول الأساسي عن ربط عضلات الساق الخلفية (عضلة السمانة) بعظمة الكعب (العقب). بفضل هذا الوتر، نكتسب القدرة على أداء الحركات الأساسية مثل المشي، الركض، القفز، والوقوف على أطراف الأصابع. في بعض الأحيان، قد يتعرض هذا الوتر للتمزق الجزئي أو الكلي نتيجة إصابة رياضية عنيفة، أو حركة مفاجئة، أو تدهور تنكسي في أنسجة الوتر.
ولكن التحدي الطبي الأكبر والأكثر تعقيداً يكمن عندما لا يتم تشخيص هذا التمزق في الوقت المناسب، أو عندما يتجاهل المريض الإصابة ظناً منه أنها مجرد التواء بسيط. يؤدي هذا التأخير إلى ما يُعرف طبياً باسم "تمزق وتر أخيل المزمن أو المهمل" (Chronic or Neglected Achilles Tendon Rupture). يُصنف التمزق على أنه مزمن إذا مر على الإصابة أكثر من 4 إلى 6 أسابيع دون تدخل علاجي صحيح.
عندما يمر وقت طويل على الإصابة، تبدأ أطراف الوتر الممزق في التراجع والانكماش للأعلى نحو الساق، وتتكون أنسجة ندبية (Scar Tissue) ضعيفة وغير وظيفية تملأ الفجوة الكبيرة بين طرفي الوتر. هذا الوضع التشريحي المعقد يجعل من المستحيل إعادة خياطة طرفي الوتر معاً بشكل مباشر كما يحدث في الإصابات الحديثة. لحسن الحظ، تطور طب جراحة العظام الحديث ليقدم حلولاً جراحية مبتكرة وفعالة للغاية، مثل تقنية نقل الأوتار، والتي أثبتت نجاحاً باهراً في استعادة وظيفة القدم وقوتها.
يهدف هذا الدليل الطبي الشامل والمفصل إلى تقديم صورة واضحة وعلمية لكل مريض يعاني من هذه الحالة، بدءاً من الفهم الدقيق لطبيعة الإصابة، مروراً بالخيارات الجراحية المتقدمة، ووصولاً إلى برامج إعادة التأهيل الصارمة التي تضمن عودة المريض إلى حياته الطبيعية بكل ثقة، تحت إشراف نخبة من أفضل جراحي العظام.
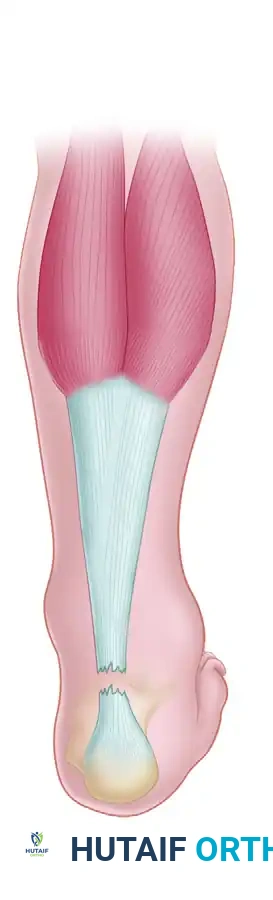
التشريح الوظيفي لوتر أخيل وأوتار القدم المجاورة
لفهم طبيعة الجراحة المعقدة وكيفية علاج تمزق وتر أخيل المزمن، من الضروري إلقاء نظرة تشريحية مفصلة على المنطقة المصابة. يتكون وتر أخيل من اندماج ألياف أوتار عضلتين رئيسيتين في بطة الساق هما:
1. العضلة التوأمية (Gastrocnemius): العضلة السطحية الكبيرة.
2. العضلة النعلية (Soleus): العضلة العميقة أسفل العضلة التوأمية.
يعمل هذا الوتر كرافعة بيوميكانيكية قوية ترفع كعب القدم عن الأرض أثناء المشي، وتتحمل قوى تعادل أضعاف وزن الجسم أثناء الركض أو القفز.
بالقرب من وتر أخيل، وتحديداً في الجزء الخلفي والداخلي من الكاحل، يمر وتر آخر بالغ الأهمية يُسمى وتر العضلة المثنية الطويلة لإبهام القدم (Flexor Hallucis Longus - FHL). هذا الوتر مسؤول بشكل أساسي عن ثني إصبع القدم الكبير للأسفل، ويتميز بخصائص فريدة تجعله "المرشح التشريحي المثالي" لتعويض وتر أخيل التالف:
* أولاً: يتمتع هذا الوتر بقوة ميكانيكية عالية تتناسب مع متطلبات المشي وتحمل الوزن.
* ثانياً: ينقبض هذا الوتر في نفس المرحلة من دورة المشي (Gait Cycle) التي ينقبض فيها وتر أخيل، مما يجعل الدماغ يتكيف بسرعة مع وظيفته الجديدة دون الحاجة لإعادة تدريب عصبي معقد.
* ثالثاً: موقعه التشريحي قريب جداً من وتر أخيل وعظمة الكعب، مما يسهل نقله جراحياً بأقل قدر من التدخل.
لماذا يتحول التمزق إلى حالة مزمنة ومهملة؟ (الأسباب وعوامل الخطر)
يتساءل الكثيرون: كيف يمكن لإصابة بحجم تمزق وتر أخيل أن تُهمل؟ الإجابة تكمن في عدة عوامل تشخيصية وسلوكية:
- التشخيص الخاطئ (Misdiagnosis): تشير الدراسات إلى أن أكثر من 20% من حالات تمزق وتر أخيل الحادة يتم تشخيصها خطأً في أقسام الطوارئ على أنها مجرد التواء شديد في الكاحل.
- غياب الألم المستمر: في لحظة التمزق، يشعر المريض بألم حاد وصوت فرقعة، ولكن الغريب أن الألم قد يختفي أو يقل بشكل كبير بعد أيام قليلة، مما يخدع المريض ويجعله يعتقد أن الإصابة كانت طفيفة.
- الاعتماد على العضلات التعويضية: يمكن لبعض العضلات الأخرى في الساق أن تساعد في تحريك القدم للأسفل بشكل ضعيف، مما يجعل المريض قادراً على المشي (وإن كان بعرج واضح)، فيؤجل زيارة الطبيب.
- الحقن المتكرر للكورتيزون: المرضى الذين يعانون من التهاب وتر أخيل المزمن ويتلقون حقن الكورتيزون الموضعية يكونون عرضة لتمزق صامت وتآكل تدريجي في الوتر لا يُلاحظ إلا بعد فوات الأوان.
الأعراض والعلامات السريرية للتمزق المزمن
يختلف التمزق المزمن عن الحاد في أعراضه. المريض الذي يعاني من تمزق وتر أخيل المهمل عادة ما يشتكي من:
- ضعف شديد في الدفع (Push-off Weakness): عدم القدرة على المشي بسرعة، الركض، أو صعود السلالم بشكل طبيعي.
- العرج المستمر: تغير واضح في طريقة المشي (Gait Abnormality) لتجنب التحميل على مقدمة القدم.
- عدم القدرة على الوقوف على أطراف الأصابع: وهي العلامة السريرية الأبرز؛ حيث يفشل المريض تماماً في رفع كعبه عن الأرض والوقوف على أصابع القدم المصابة بمفردها.
- فجوة ملموسة (Palpable Gap): عند الفحص السريري، يمكن للطبيب الشعور بفراغ أو انخفاض واضح في مسار الوتر فوق الكعب، وغالباً ما يكون هذا الفراغ ممتلئاً بأنسجة ندبية متضخمة وغير منتظمة.
- إجهاد عضلي وتيبس: الشعور بتعب سريع في الساق المصابة وضمور (صغر حجم) ملحوظ في عضلة السمانة مقارنة بالساق السليمة.
جدول (1): مقارنة بين تمزق وتر أخيل الحاد والمزمن (المهمل)
| وجه المقارنة | تمزق وتر أخيل الحاد (Acute Rupture) | تمزق وتر أخيل المزمن (Chronic/Neglected) |
|---|---|---|
| زمن الإصابة | أقل من 4 أسابيع. | أكثر من 4 إلى 6 أسابيع. |
| حالة أطراف الوتر | الأطراف قريبة من بعضها ويمكن تقريبها. | الأطراف متراجعة بشدة (Retracted) ومتهالكة. |
| الأنسجة الندبية | غير موجودة. | تملأ الفجوة بأنسجة ليفية ضعيفة وغير وظيفية. |
| الألم | ألم حاد وشديد مصحوب بتورم وكدمات. | ألم خفيف إلى متوسط، أو انعدام الألم مع ضعف شديد. |
| الخيارات الجراحية | خياطة مباشرة للوتر (Direct Repair). | يتطلب جراحات معقدة (نقل أوتار، ترقيع، تطويل). |
التشخيص الطبي الدقيق
للوصول إلى خطة علاجية ناجحة، يعتمد الأستاذ الدكتور محمد هطيف على منهجية تشخيصية دقيقة تشمل:
1. اختبار طومسون (Thompson Test): يتم إجراؤه والمريض مستلقٍ على بطنه. يقوم الطبيب بالضغط على عضلة السمانة؛ إذا لم تتحرك القدم للأسفل، فهذا يؤكد وجود تمزق كامل.
2. التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي في حالات التمزق المزمن. يحدد الرنين المغناطيسي بدقة حجم الفجوة بين طرفي الوتر، مدى تراجع العضلة، وجودة الأنسجة المتبقية، مما يساعد الجراح في اختيار التقنية الجراحية الأنسب.
3. الموجات فوق الصوتية (Ultrasound): تستخدم كأداة سريعة وديناميكية لتقييم حركة الوتر أثناء الفحص.
لماذا يعد التدخل الجراحي الخيار الوحيد للتمزق المزمن؟
في حالات التمزق الحاد، قد يُطرح خيار العلاج التحفظي (الجبس أو الحذاء الطبي) لبعض المرضى. أما في التمزق المزمن والمهمل، فإن العلاج التحفظي يُعد غير مجدٍ على الإطلاق. الأنسجة الندبية التي تكونت لا تمتلك القوة الميكانيكية لرفع وزن الجسم، وترك الحالة دون جراحة يعني تقبل المريض لإعاقة حركية دائمة، عرج مستمر، وضمور لا رجعة فيه في عضلات الساق.
لذلك، التدخل الجراحي المتقدم هو الحل الجذري والوحيد لاستعادة الوظيفة الحيوية للقدم.
الخيارات والتقنيات الجراحية المتقدمة
نظراً لوجود فجوة كبيرة (أكبر من 3 سم غالباً) بين طرفي الوتر في الحالات المزمنة، لا يمكن إجراء خياطة مباشرة. يعتمد الجراح على تقنيات ترميمية معقدة، أبرزها:
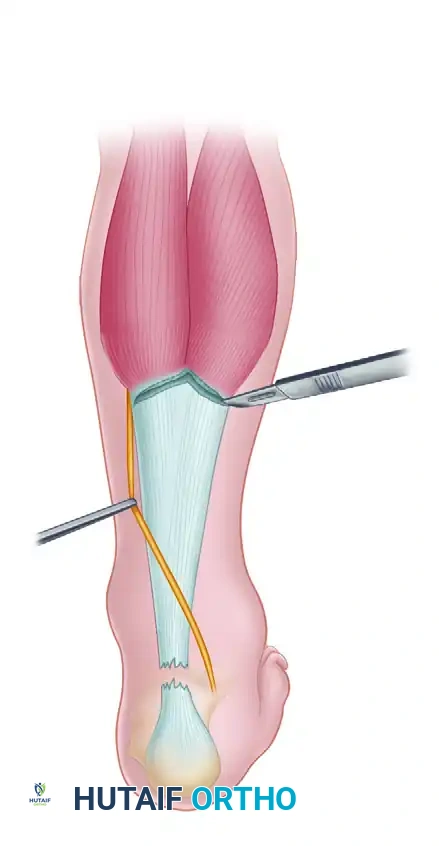
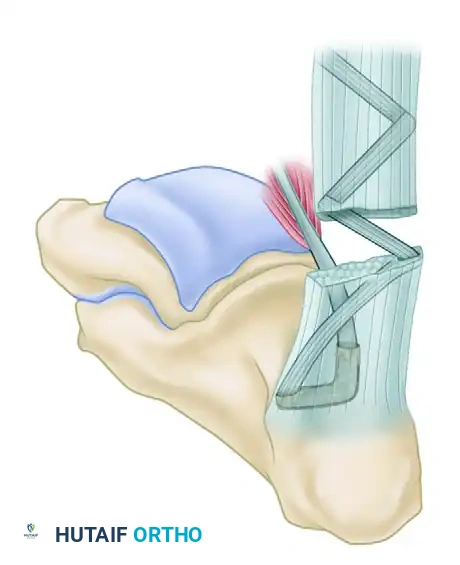
1. تقنية نقل وتر العضلة المثنية الطويلة لإبهام القدم (FHL Tendon Transfer)
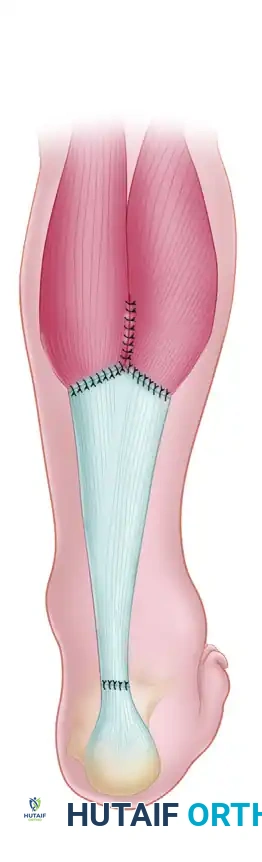
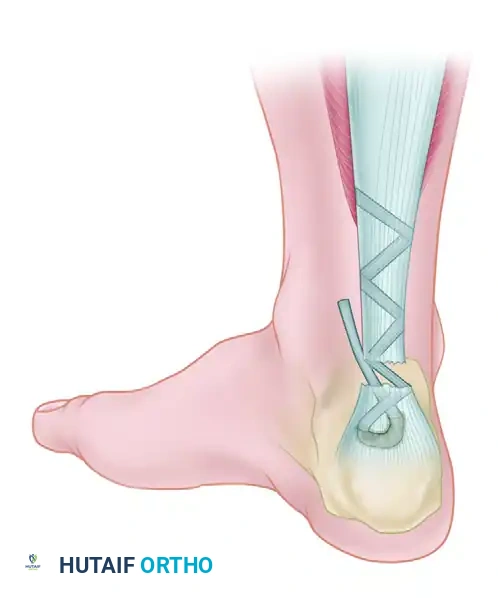
وهي التقنية الأنجح والأكثر استخداماً للحالات التي تعاني من فجوة كبيرة وضعف شديد. يقوم الجراح بتحرير وتر الإبهام (FHL) من مساره الطبيعي، ثم يقوم بتثبيته داخل عظمة الكعب (Calcaneus) باستخدام مسامير تداخلية (Interference Screws) متطورة. يتميز هذا الإجراء بأنه يوفر وتراً دموياً قوياً وحيوياً يعوض وظيفة وتر أخيل بشكل شبه كامل.
2. تقنية التطويل على شكل V-Y (V-Y Advancement)
تُستخدم إذا كانت الفجوة متوسطة (من 2 إلى 5 سم). يقوم الجراح بعمل شق على شكل حرف V مقلوب في الجزء العلوي من الوتر (عند اتصاله بالعضلة)، ثم يتم سحب الأنسجة للأسفل لإغلاق الفجوة، وتُخاط على شكل حرف Y.
3. تقنية الطية المقلوبة (Turn-down Flap)
تعتمد على أخذ شريحة من الغشاء المغلف لوتر أخيل من الجزء العلوي السليم، وطيّها للأسفل لتغطية الفجوة وربطها بالجزء السفلي المتبقي في الكعب.
جدول (2): مقارنة بين التقنيات الجراحية لترميم وتر أخيل المزمن
| التقنية الجراحية | متى يتم استخدامها؟ | المميزات الرئيسية | العيوب المحتملة |
|---|---|---|---|
| نقل وتر (FHL Transfer) | الفجوات الكبيرة (> 5 سم) وتآكل الأنسجة الشديد. | يوفر وتراً قوياً وحيوياً، يستعيد القوة بشكل ممتاز. | ضعف طفيف جداً في ثني إصبع القدم الكبير (غالباً غير ملحوظ). |
| تطويل V-Y | الفجوات المتوسطة (2 إلى 5 سم). | يحافظ على التشريح الطبيعي للأوتار الأخرى. | قد يضعف قوة العضلة السمانة بنسبة بسيطة بسبب التطويل. |
| شريحة (Turn-down Flap) | الفجوات المتوسطة مع توفر أنسجة علوية جيدة. | يوفر نسيجاً محلياً دون الحاجة لنقل أوتار أخرى. | النسيج المستخدم أقل قوة من الأوتار الأصلية. |
خطوات الجراحة بالتفصيل (كيف يتم الإجراء؟)
تتطلب هذه الجراحة دقة متناهية وبيئة معقمة ومجهزة بأحدث التقنيات.
- التخدير والتحضير: يتم إجراء الجراحة تحت التخدير النصفي أو العام. ينام المريض على بطنه للوصول إلى الجزء الخلفي من الساق.
- الشق الجراحي والتنظيف (Debridement): يتم عمل شق طولي خلف الكاحل. يقوم الجراح أولاً باستئصال كافة الأنسجة الندبية الميتة والضعيفة التي تملأ الفجوة حتى يصل إلى أنسجة وترية صحية وقابلة للبناء.
- تجهيز الوتر البديل (Harvesting FHL): يتم تحديد وتر العضلة المثنية لإبهام القدم، ويتم قطعه من نقطة منخفضة لضمان الحصول على طول كافٍ.
- التثبيت العظمي (Bone Fixation): يتم حفر نفق صغير ودقيق في عظمة الكعب. يُسحب وتر (FHL) ويدخل في هذا النفق، ويتم تثبيته بإحكام شديد باستخدام "مسمار تداخلي" (Interference Screw) مصنوع من مواد تذوب حيوياً وتندمج مع العظم.
- الترميم الإضافي: إذا كان هناك بقايا من وتر أخيل الأصلي، يتم خياطتها حول الوتر المنقول لزيادة القوة وتوفير بيئة دموية ممتازة للشفاء.
- الإغلاق: يتم إغلاق الجرح بخيوط تجميلية دقيقة، وتوضع الساق في جبيرة أو حذاء طبي مخصص بحيث تكون القدم موجهة للأسفل (Equinus position) لتقليل الشد على مكان الجراحة.
الأستاذ الدكتور محمد هطيف: الخبير الأول وجراح العظام الأفضل في صنعاء واليمن
عند الحديث عن جراحات الأوتار المعقدة والترميم الدقيق، يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل دكتور عظام في صنعاء واليمن بلا منازع. اختيارك للجراح هو العامل الحاسم في نجاح عملية نقل الأوتار وإصلاح تمزق أخيل المهمل.
- مكانة أكاديمية مرموقة: أستاذ جراحة العظام والمفاصل في كلية الطب البشري بجامعة صنعاء، مما يجعله مرجعاً علمياً وطبياً رفيع المستوى.
- خبرة تتجاوز 20 عاماً: أجرى آلاف العمليات الناجحة في مجالات جراحة العظام المعقدة، الإصابات الرياضية، والكسور المستعصية.
- ريادة في التقنيات الحديثة: الدكتور هطيف هو رائد استخدام الجراحات الميكروسكوبية الدقيقة (Microsurgery)، ومناظير المفاصل بتقنية 4K العالية الدقة، وجراحات المفاصل الصناعية (Arthroplasty) في اليمن.
- الأمانة الطبية الفائقة: يُعرف الأستاذ الدكتور محمد هطيف بالشفافية المطلقة والصدق مع المرضى. لا ينصح بالتدخل الجراحي إلا إذا كان هو الحل الأمثل والوحيد لحالة المريض، معتمداً على أحدث البروتوكولات الطبية العالمية.
- رعاية شاملة: يقدم الدكتور هطيف خطة علاجية متكاملة تبدأ من التشخيص الدقيق، مروراً بالجراحة الاحترافية، ووصولاً إلى الإشراف المباشر على برامج العلاج الطبيعي وإعادة التأهيل.
الدليل الشامل لإعادة التأهيل بعد الجراحة (Rehabilitation Protocol)
نجاح جراحة إصلاح وتر أخيل المزمن يعتمد بنسبة 50% على مهارة الجراح، و50% على التزام المريض ببرنامج العلاج الطبيعي. يستغرق التعافي الكامل عدة أشهر، ويتم تقسيمه إلى مراحل دقيقة:
المرحلة الأولى: الحماية القصوى (من الأسبوع 1 إلى 2)
- الوضعية: وضع الساق في جبيرة أو حذاء طبي (CAM Boot) مع رفع الكعب بزاوية 20-30 درجة للأسفل لحماية الوتر الجديد من الشد.
- التحميل: يمنع منعاً باتاً تحميل أي وزن على القدم المصابة (Non-weight bearing). استخدام العكازات إلزامي.
- العلاج: رفع الساق لتقليل التورم، وتحريك أصابع القدم بلطف لتنشيط الدورة الدموية.
المرحلة الثانية: التحميل التدريجي (من الأسبوع 3 إلى 6)
- الوضعية: الاستمرار في ارتداء الحذاء الطبي، ولكن يتم تقليل زاوية الكعب تدريجياً (إزالة أسافين الكعب أسبوعياً) للوصول إلى الوضع المحايد (90 درجة).
- التحميل: السماح بتحميل جزئي للوزن (Partial weight bearing) باستخدام العكازات، بناءً على توجيهات الطبيب.
- العلاج الطبيعي: البدء بتمارين المدى الحركي السلبي والنشط الخفيف للكاحل، دون أي تمارين إطالة عنيفة.
المرحلة الثالثة: استعادة الحركة والقوة (من الأسبوع 7 إلى 12)
- الوضعية: التخلي التدريجي عن الحذاء الطبي والانتقال إلى حذاء رياضي مريح يحتوي على دعامة كعب سيليكون.
- التحميل: المشي بتحميل كامل للوزن بدون عكازات.
- العلاج الطبيعي: تكثيف تمارين تقوية عضلات السمانة باستخدام أربطة المقاومة (Therabands)، تمارين التوازن (Proprioception)، وركوب الدراجة الثابتة.
المرحلة الرابعة: العودة للنشاط الطبيعي (من الشهر 3 إلى 6 وما بعده)
- التركيز على تمارين القوة المتقدمة، مثل الوقوف على أطراف الأصابع (Calf raises) تدريجياً.
- البدء بتمارين الهرولة الخفيفة والقفز البسيط تحت إشراف أخصائي العلاج الطبيعي.
- العودة الكاملة للأنشطة الرياضية التنافسية قد تستغرق من 9 إلى 12 شهراً لضمان اندماج الوتر البديل وقوته الكاملة.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
الحالة الأولى: استعادة القدرة على المشي بعد عام من المعاناة
المريض (أحمد. س)، 45 عاماً، يعمل معلماً. تعرض لإصابة أثناء لعب كرة القدم وتم تشخيصه خطأً في أحد المراكز الطبية على أنه التواء في الكاحل. استمر أحمد في المعاناة من العرج وضعف شديد في ساقه لمدة عام كامل. بعد زيارته لعيادة الأستاذ الدكتور محمد هطيف، أظهر الرنين المغناطيسي تمزقاً مهملاً مع فجوة تبلغ 6 سم. أجرى الدكتور هطيف جراحة نقل وتر (FHL) بنجاح باهر. اليوم، وبعد 8 أشهر من الجراحة والتأهيل، عاد أحمد لعمله ويمشي بشكل طبيعي تماماً دون أي عرج أو ألم.
الحالة الثانية: العودة للرياضة بعد تشخيص متأخر
المريض (خالد. م)، 35 عاماً، رياضي هاوٍ. أهمل إصابته معتمداً على المسكنات. شخص الدكتور هطيف الحالة وقام بإجراء تقنية التطويل (V-Y Advancement) مع تعزيز الوتر. التزم خالد ببرنامج التأهيل الصارم الموصى به، وتمكن من العودة لممارسة رياضة الجري الخفيف بعد 6 أشهر، وهو الآن في طريقه لاستعادة لياقته الكاملة.
الأسئلة الشائعة (FAQ) حول تمزق وتر أخيل المزمن وجراحته
لتوفير مرجعية شاملة، قمنا بجمع أكثر الأسئلة التي يطرحها المرضى والإجابة عليها بدقة:
1. ما هو الفرق الأساسي بين التمزق الحاد والمزمن لوتر أخيل؟
التمزق الحاد هو الإصابة الحديثة (أقل من 4 أسابيع) حيث يمكن خياطة الوتر مباشرة. التمزق المزمن هو الإصابة القديمة التي ترافقت مع انكماش الوتر وتكون أنسجة ندبية، مما يستحيل معه الخياطة المباشرة ويستدعي جراحات نقل الأوتار.
2. هل يمكن علاج التمزق المهمل والمزمن بدون جراحة؟
لا. العلاج التحفظي غير فعال إطلاقاً في الحالات المزمنة لأن الفجوة كبيرة والأنسجة المتبقية ضعيفة. الجراحة هي الحل الوحيد لاستعادة القدرة على المشي الطبيعي.
3. في جراحة نقل وتر الإبهام (FHL)، هل سأفقد القدرة على تحريك إصبع قدمي الكبير؟
هذا قلق شائع ولكنه غير مبرر طبياً. لن تفقد القدرة على تحريك الإصبع الكبير لأن هناك روابط تشريحية بين وتر الإبهام ووتر الأصابع الأخرى (FDL) تعوض الوظيفة. قد تلاحظفقط ضعفاً طفيفاً جداً عند محاولة ثني الإصبع بقوة قصوى، وهو أمر لا يؤثر أبداً على المشي أو الحياة الطبيعية.
4. كم تستغرق العملية الجراحية؟
تستغرق جراحة إصلاح وتر أخيل المزمن ونقل الأوتار عادة ما بين ساعة ونصف إلى ساعتين، وتعتمد على مدى تعقيد الحالة وحجم الفجوة.
5. متى يمكنني المشي بشكل طبيعي بدون عكازات أو حذاء طبي؟
عادة ما يبدأ المريض بالمشي المستقل تدريجياً بين الأسبوع الثامن إلى الثاني عشر بعد الجراحة، معتمداً على تقدمه في العلاج الطبيعي.
6. هل الجراحة مؤلمة؟
يتم التحكم في الألم بشكل ممتاز بعد الجراحة باستخدام الأدوية المسكنة الحديثة والكمادات الباردة. الألم يقل بشكل ملحوظ بعد الأيام الثلاثة الأولى.
7. متى يمكنني العودة لقيادة السيارة؟
إذا كانت الإصابة في القدم اليمنى، فقد يستغرق الأمر من 8 إلى 12 أسبوعاً حتى تستعيد القوة الكافية للضغط على دواسة الفرامل بأمان. إذا كانت في القدم اليسرى (وسيارتك أوتوماتيكية)، يمكنك القيادة بمجرد التوقف عن تناول المسكنات القوية والشعور بالراحة.
8. ما هي المخاطر والمضاعفات المحتملة لهذه الجراحة؟
مثل أي تدخل جراحي، هناك احتمالات نادرة لحدوث التهاب في الجرح، جلطات في الساق، أو تضرر للأعصاب السطحية. ولكن مع خبرة الأستاذ الدكتور محمد هطيف واتباع بروتوكولات التعقيم العالمية، تنخفض هذه النسب إلى أدنى مستوي
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
