الدليل الشامل لعلاج تشوهات الشلل الناتجة عن شلل الأطفال والصلب المشقوق
الدليل الشامل لعلاج تشوهات القدم في الشلل الدماغي عند الأطفال
الخلاصة الطبية
تشوهات القدم في الشلل الدماغي هي حالة شائعة ناتجة عن التشنج العضلي المستمر، وأبرزها القدم الخيلية أو المشي على أطراف الأصابع. يبدأ العلاج بالطرق التحفظية مثل الجبائر وحقن البوتكس، وقد يتطلب تدخلاً جراحياً دقيقاً لتطويل الأوتار وتصحيح العظام لضمان قدرة الطفل على المشي بشكل طبيعي ومستقل.
الخلاصة الطبية السريعة: تشوهات القدم في الشلل الدماغي هي حالة شائعة ناتجة عن التشنج العضلي المستمر، وأبرزها القدم الخيلية أو المشي على أطراف الأصابع. يبدأ العلاج بالطرق التحفظية مثل الجبائر وحقن البوتكس، وقد يتطلب تدخلاً جراحياً دقيقاً لتطويل الأوتار وتصحيح العظام لضمان قدرة الطفل على المشي بشكل طبيعي ومستقل.
مقدمة شاملة
نتفهم تماماً حجم القلق والتساؤلات التي تدور في ذهن كل أب وأم عند تشخيص طفلهم بحالة الشلل الدماغي، وخاصة عندما يبدأ هذا التأثير بالظهور على طريقة مشي الطفل وشكل قدميه. تعتبر تشوهات القدم في الشلل الدماغي من أكثر التحديات الطبية شيوعاً، حيث تؤثر على نسبة تتراوح بين سبعين إلى تسعين بالمائة من الأطفال المصابين بهذه الحالة.
القدم هي الأساس الذي يرتكز عليه جسم الإنسان، وأي خلل في توازنها يؤثر بشكل مباشر على قدرة الطفل على المشي، وبذل المجهود، وممارسة حياته اليومية. في هذا الدليل الطبي الشامل والمفصل، سنأخذكم في رحلة علمية مبسطة لفهم طبيعة هذه التشوهات، أسبابها، وكيفية تطورها، وصولاً إلى أحدث بروتوكولات العلاج التحفظي والجراحي المعتمدة عالمياً لضمان أفضل جودة حياة لطفلك.

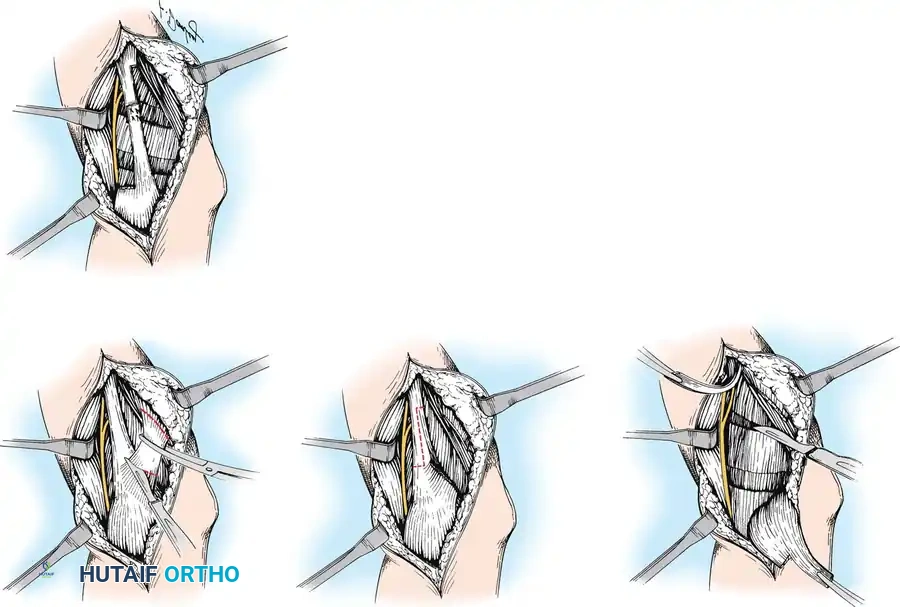
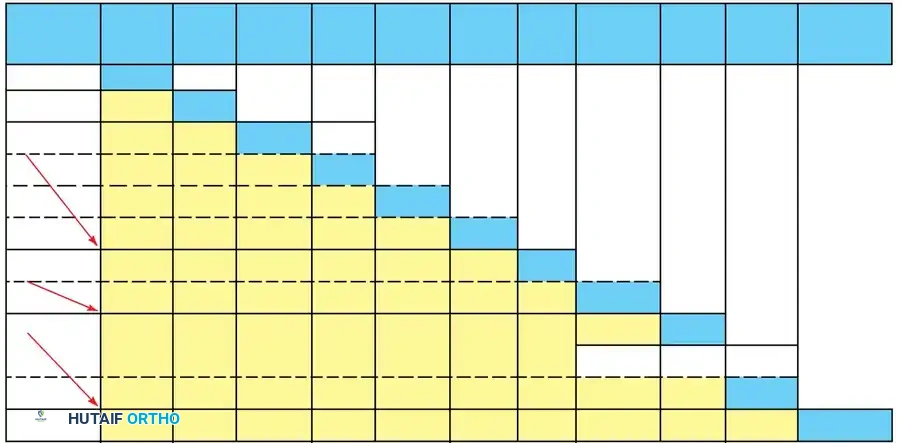
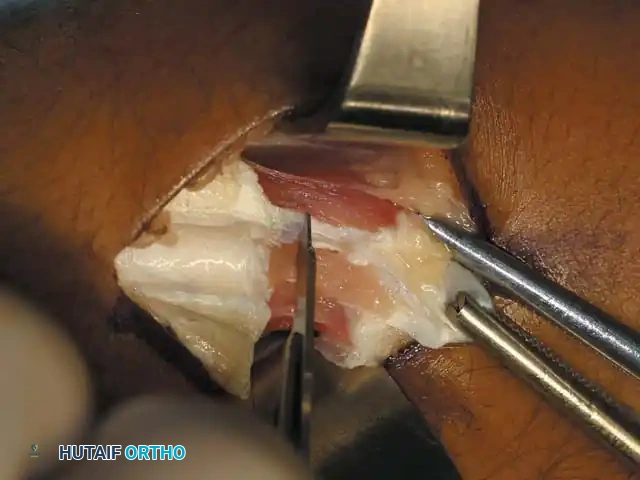
 ## فهم طبيعة تشوهات القدم في الشلل الدماغي لفهم كيف تحدث هذه التشوهات، يجب أن ننظر إلى الميكانيكا الحيوية للقدم. في الحالة الطبيعية، تعمل عضلات الساق والقدم في تناغم تام، حيث تنقبض مجموعة وتنبسط الأخرى لتسهيل حركة المشي. ولكن في حالة الشلل الدماغي، يؤدي الخلل في الإشارات العصبية القادمة من الدماغ إلى حدوث "تشنج عضلي" مستمر وغير متوازن. هذا التشنج يجعل بعض العضلات تعمل بقوة مفرطة تسحب القدم في اتجاهات غير طبيعية، بينما تضعف العضلات المقابلة لها. مع مرور الوقت، وخلال فترات النمو السريع لهيكل الطفل العظمي، تتحول هذه القوى غير المتوازنة إلى تشوهات ثابتة في القدم. وقد أثبتت الدراسات الطبية الكبرى أن وجود تشوه في القدمين، بغض النظر عن نوعه، يؤثر بشكل سلبي وكبير على قدرة الطفل على المشي المستقل ويزيد من استهلاكه للطاقة بشكل يجعله يشعر بالإرهاق السريع. ## أنواع تشوهات القدم المرتبطة بالشلل الدماغي تتخذ التشوهات أشكالاً متعددة بناءً على نوع الشلل الدماغي ومجموعة العضلات المتأثرة بالتشنج. إليكم أبرز هذه الأنواع بالتفصيل. ### تشوه القدم الخيلية يعد هذا التشوه السمة المميزة والأكثر شيوعاً على الإطلاق لدى أطفال الشلل الدماغي. يُعرف طبياً بالقدم الخيلية، ويتمثل في عدم قدرة الطفل على وضع كعب قدمه على الأرض، مما يضطره للمشي على أطراف أصابعه. يحدث هذا نتيجة التشنج الشديد والقصر في وتر أخيل ومجموعة عضلات السمانة الخلفية. ### تشوه القدم المسطحة للخارج يُعرف أيضاً بالقدم الأروح، ويحدث عندما تميل القدم وتسطح نحو الخارج. يكثر هذا النوع لدى الأطفال الذين يعانون من الشلل الدماغي التشنجي المزدوج. يؤدي هذا التشوه إلى بروز عظام القدم من الداخل، مما يسبب ألماً شديداً وصعوبة بالغة في ارتداء الأحذية العادية أو الأجهزة التعويضية. ### تشوه القدم المقوسة للداخل يُعرف بالقدم الأفحج، وهو أقل شيوعاً من النوع السابق ولكنه يسبب إعاقة حركية أكبر. تميل القدم في هذه الحالة للداخل، مما يجعل الطفل يمشي على الحافة الخارجية للقدم. هذا الوضع غير المستقر يؤدي إلى تكوين مسامير لحمية مؤلمة ويجعل التوازن أثناء المشي أمراً بالغ الصعوبة. 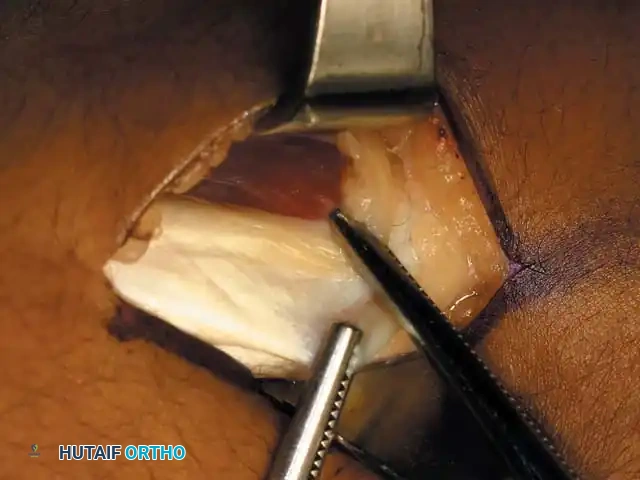 ## أسباب وعوامل خطر تطور التشوهات التشوه في قدم طفل الشلل الدماغي ليس حالة ثابتة، بل هو عملية ديناميكية تتطور مع الوقت. تبدأ المشكلة بتشنج عضلي مرن يمكن تصحيحه يدوياً، ولكن مع إهمال العلاج أو خلال طفرات النمو، يتحول إلى تيبس مفصلي وتشوه عظمي صلب. السبب الرئيسي يكمن في التفاوت بين سرعة نمو العظام وسرعة نمو العضلات المتشنجة. العظام تنمو بشكل طولي طبيعي، بينما العضلات المتشنجة تفقد مرونتها وتنمو ببطء شديد. هذا يؤدي إلى أن العضلة تصبح مثل الحبل القصير الذي يشد العظام بقوة، مما يؤدي إلى انحراف المفاصل عن مسارها الطبيعي. بالإضافة إلى ذلك، فإن التشنج في العضلات الدقيقة داخل القدم يمكن أن يؤدي إلى تشوهات ثانوية مثل انحراف إصبع القدم الأكبر أو تقوس أصابع القدم. ## العلامات والأعراض السريرية مراقبة تطور مشية الطفل هي المفتاح للتدخل المبكر. يجب على الأهل الانتباه إلى العلامات التالية التي تستدعي استشارة طبيب جراحة عظام الأطفال المتخصص: * المشي المستمر على أطراف الأصابع وعدم ملامسة الكعب للأرض. * تآكل حذاء الطفل من جهة واحدة بشكل غير طبيعي سواء من الداخل أو الخارج. * شكوى الطفل من ألم في القدم أو الساق بعد المشي لمسافات قصيرة. * ظهور احمرار أو تقرحات جلدية في مناطق الضغط غير الطبيعي في القدم. * رجوع الركبة للخلف بشدة أثناء الوقوف كمحاولة لتعويض قصر وتر أخيل. * صعوبة متزايدة في ارتداء الجبائر أو الأحذية الطبية. 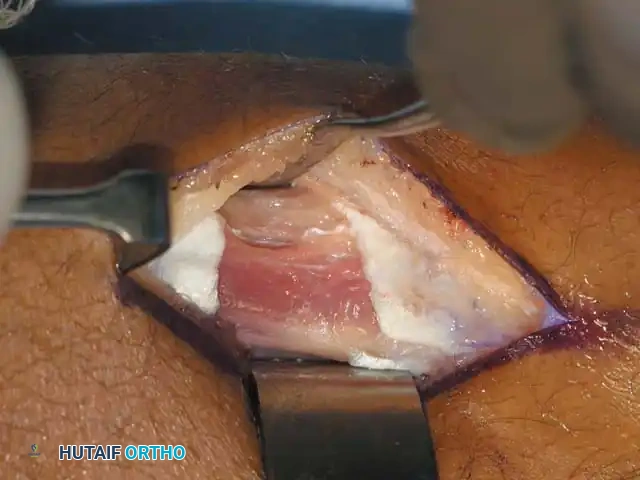 ## طرق التشخيص والتقييم الطبي يقوم طبيب جراحة العظام بإجراء فحص سريري دقيق ومفصل لتحديد نوع التشوه ودرجة التيبس. من أهم الاختبارات السريرية هو اختبار تقييم مرونة العضلات وتحديد ما إذا كان القصر في عضلة السمانة العلوية فقط أم يمتد ليشمل وتر أخيل بالكامل. كما يتم تقييم طريقة مشي الطفل وتحليلها بدقة، وفي بعض المراكز المتقدمة يتم إجراء "تحليل المشي المحوسب" لفهم القوى الحيوية المؤثرة على كل مفصل. يطلب الطبيب أيضاً صوراً شعاعية للقدمين في وضعية الوقوف لتقييم حالة العظام والمفاصل وتحديد ما إذا كان التشوه قد أثر على البنية العظمية. ## الخيارات العلاجية غير الجراحية دائماً ما يكون العلاج التحفظي غير الجراحي هو خط الدفاع الأول. الهدف الأساسي من هذه العلاجات هو الحفاظ على مرونة المفاصل، وتأخير الحاجة للتدخل الجراحي قدر الإمكان حتى يصل الطفل إلى عمر مناسب يقلل من احتمالية عودة التشوه. ### العلاج الطبيعي المكثف يعتبر العلاج الطبيعي حجر الزاوية في إدارة حالة الطفل. يركز المعالج على تمارين الإطالة السلبية للعضلات المتشنجة وتقوية العضلات الضعيفة المضادة لها. أثبتت الدراسات أن إطالة العضلات لفترات طويلة يومياً تساعد بشكل كبير في منع تكون الانكماشات العضلية الثابتة. ### الجبائر والأجهزة التعويضية تلعب الجبائر البلاستيكية الصلبة دوراً حيوياً في الحفاظ على القدم في وضعية معتدلة، خاصة أثناء الليل لمواجهة التشنجات اللاإرادية التي تحدث أثناء النوم. تساعد هذه الجبائر في إطالة العضلات بشكل مستمر ومنع تدهور التشوه. ### حقن البوتكس والجبس المتسلسل في حالات التشنج الديناميكي النشط، يتم استخدام حقن توكسين البوتولينوم لإرخاء العضلة المستهدفة مؤقتاً. غالباً ما يتبع هذا الحقن وضع جبس متسلسل يتم تغييره كل أسبوعين إلى ثلاثة أسابيع للحصول على استطالة تدريجية ولطيفة للعضلة والوتر، مما يحسن من وضعية القدم بشكل ملحوظ لفترة قد تمتد لعدة أشهر. ## المؤشرات التي تستدعي التدخل الجراحي على الرغم من الجهود المبذولة في العلاج التحفظي، قد يصل حوالي ربع الأطفال المصابين إلى مرحلة يصبح فيها التدخل الجراحي ضرورة حتمية لتحسين جودة حياتهم. تتضمن المؤشرات الرئيسية للجراحة ما يلي: * عدم قدرة الطفل القادر على المشي على وضع كعبه على الأرض أثناء المشي، مما يسبب إجهاداً شديداً وتأثيراً سلبياً على مفصل الركبة. * في الأطفال غير القادرين على المشي، يتم اللجوء للجراحة إذا كان التشوه يمنع ارتداء الأحذية، أو يعيق استخدام أجهزة الوقوف، أو يسبب تقرحات جلدية مستمرة تعيق العناية اليومية. تحذير جراحي بالغ الأهمية يجب على الجراحين توخي الحذر الشديد لتجنب "الإطالة المفرطة" لوتر أخيل، خاصة لدى الأطفال القادرين على المشي. الإطالة الزائدة تدمر القوة الدافعة للقدم وتؤدي إلى ظهور ما يسمى "مشية القرفصاء"، وهي حالة كارثية من الناحية الميكانيكية تؤدي إلى إرهاق سريع لعضلات الفخذ وفقدان القدرة على المشي المستقل بمرور الوقت. ## العمليات الجراحية لتصحيح القدم الخيلية تتنوع التقنيات الجراحية المتاحة لتصحيح تشوه القدم الخيلية، ويتم اختيار التقنية الأنسب بناءً على شدة التيبس، وعمر الطفل، وقدرته على المشي. ### جراحة تطويل وتر أخيل المفتوحة تستخدم هذه التقنية، المعروفة بتعديل وايت، طريقة الانزلاق التي تعتمد على الدوران الطبيعي لألياف وتر أخيل. 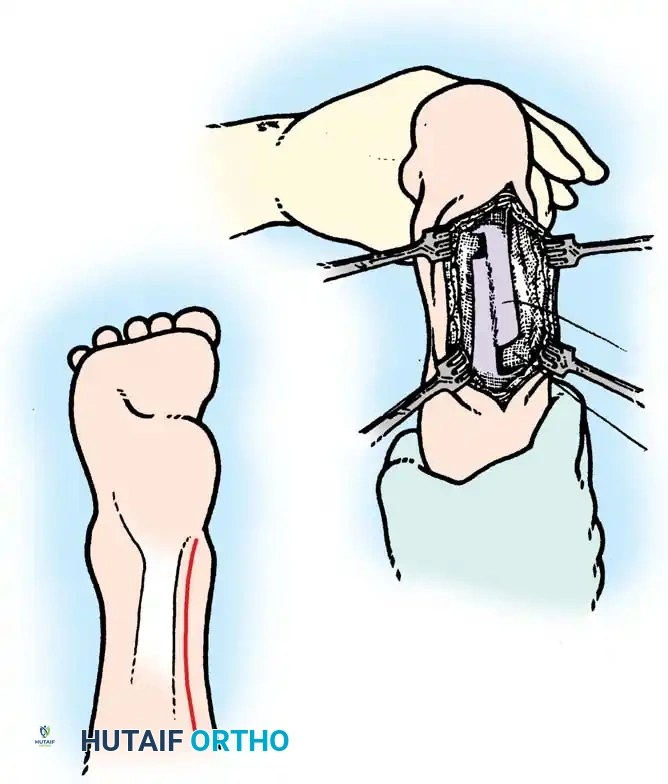 يتم إجراء شق جراحي طولي خلف الكعب الداخلي. يقوم الجراح بعمل قطعين جزئيين في الوتر في اتجاهين متعاكسين. عند دفع القدم للأعلى ببطء، تنزلق ألياف الوتر على بعضها البعض محققة الطول المطلوب دون قطع الوتر بالكامل. 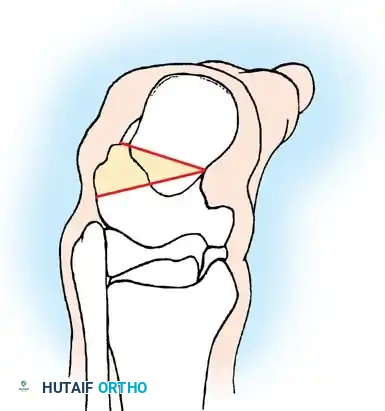  ### جراحة التطويل على شكل حرف زد توفر هذه التقنية تحكماً دقيقاً للغاية في مقدار التطويل المطلوب، وتُخصص للحالات الشديدة والمتيبسة جداً. 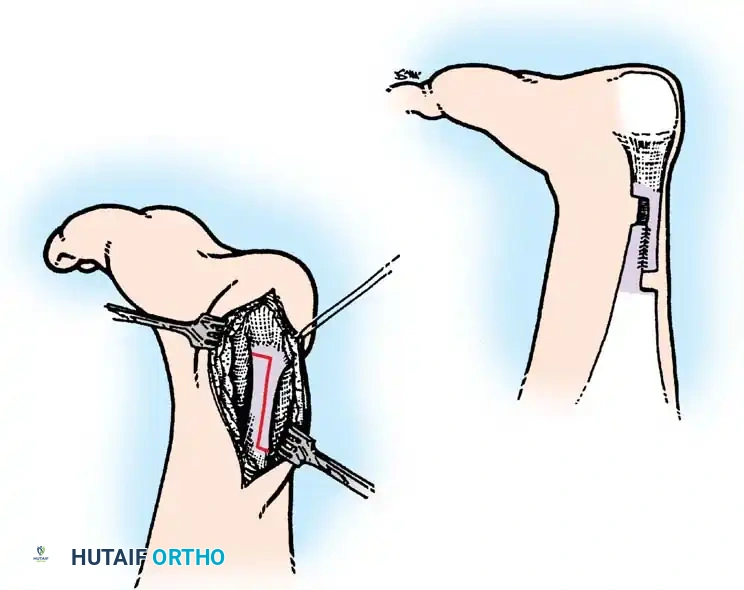 يقوم الجراح بشق الوتر طولياً في المنتصف، ثم قطعه عرضياً من الأعلى والأسفل في اتجاهين متعاكسين، مما يفصل الوتر إلى جزأين. يتم شد الوتر للطول المثالي ثم خياطة الجزأين معاً بخيوط قوية قابلة للامتصاص.  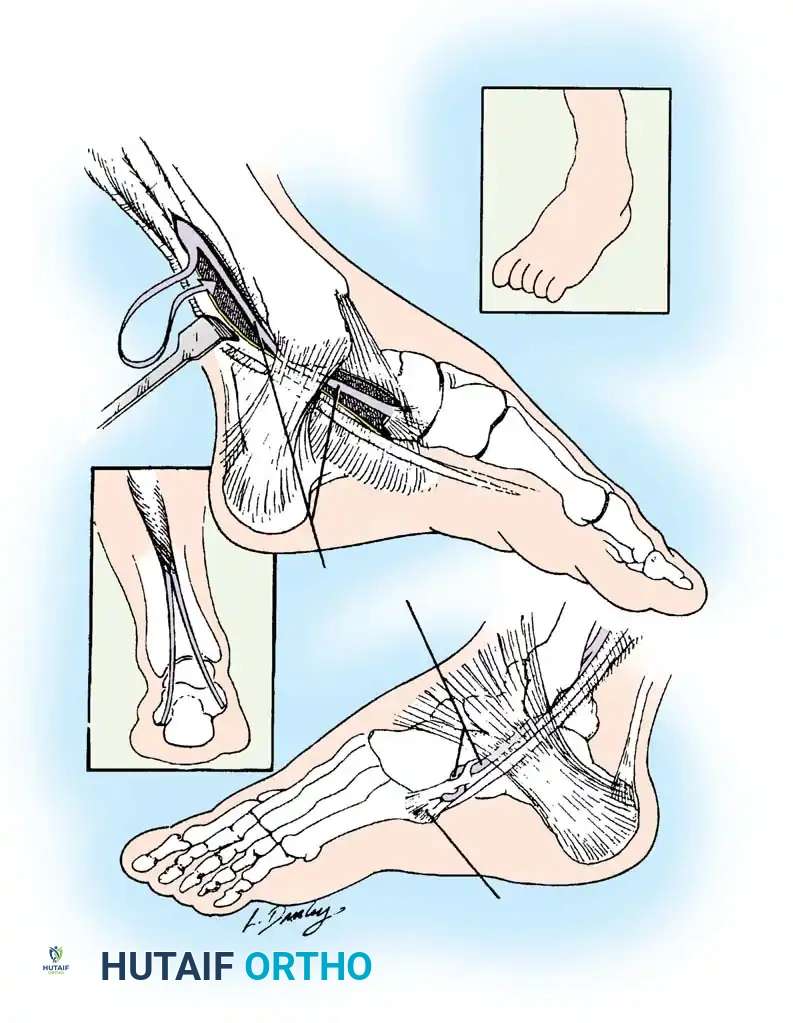 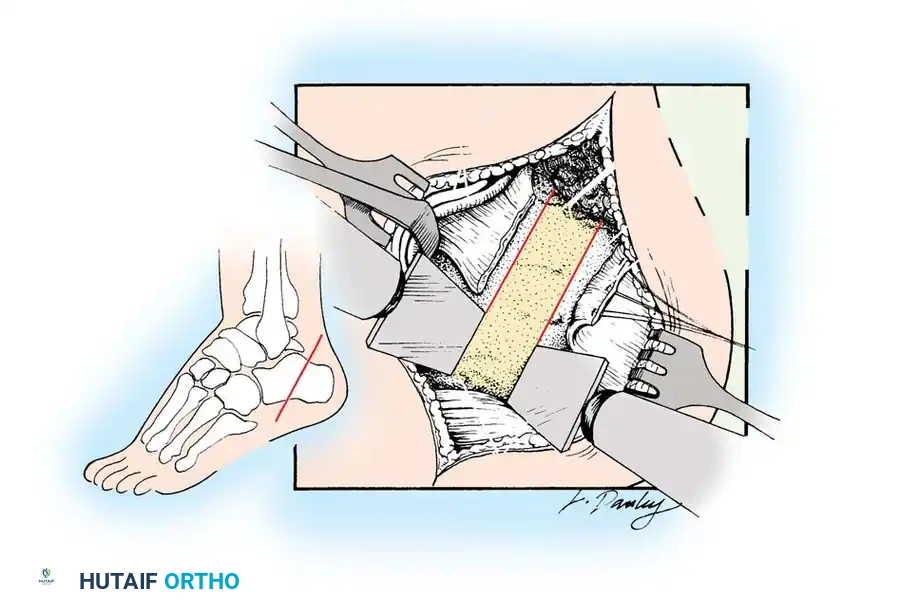 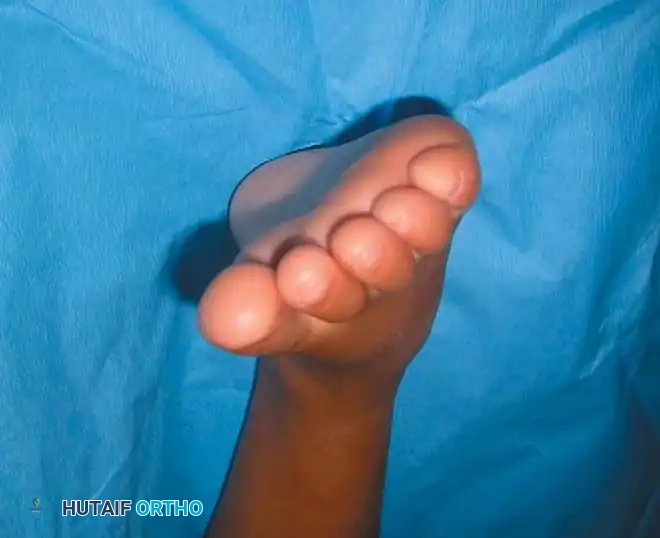 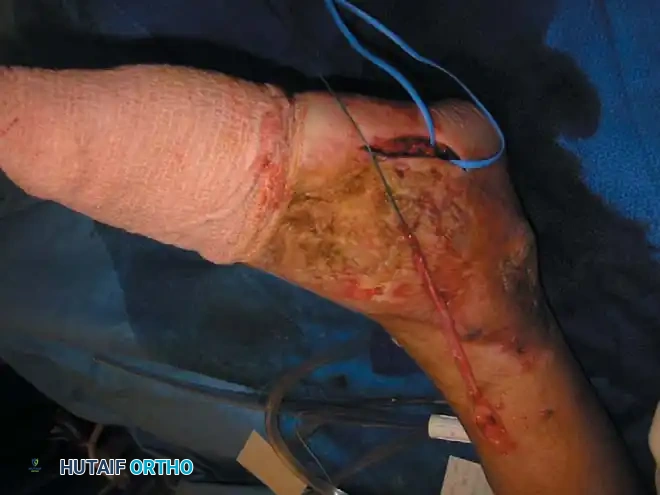 ### جراحة التطويل عن طريق الجلد تعتبر هذه التقنية إجراءً سريعاً وفعالاً يتم غالباً كجراحة يوم واحد. تتميز بكونها طفيفة التوغل ولا تترك ندبات كبيرة. 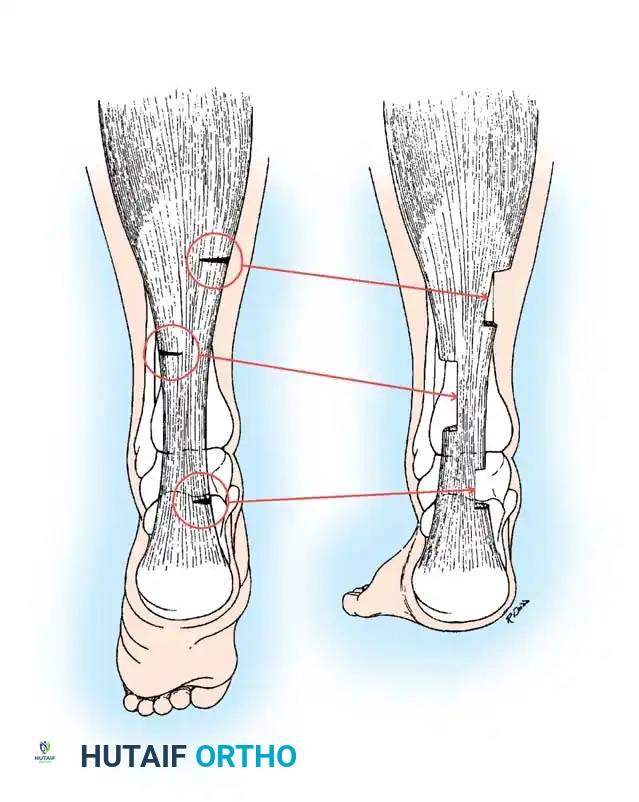 يقوم الجراح بعمل ثلاثة شقوق دقيقة جداً عبر الجلد لقطع أجزاء محددة من الوتر بينما تكون القدم في حالة شد. بمجرد إجراء القطع، يتم دفع القدم بقوة للأعلى، مما يؤدي إلى انزلاق الألياف وسماع صوت طقطقة خفيفة تدل على تحرر الوتر وحصول القدم على الزاوية الصحيحة. لا تحتاج هذه التقنية إلى خياطة، بل تكتفي بالشرائط اللاصقة المعقمة. 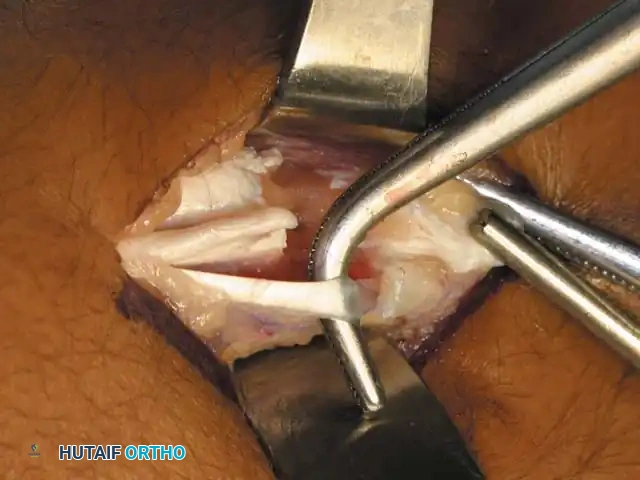 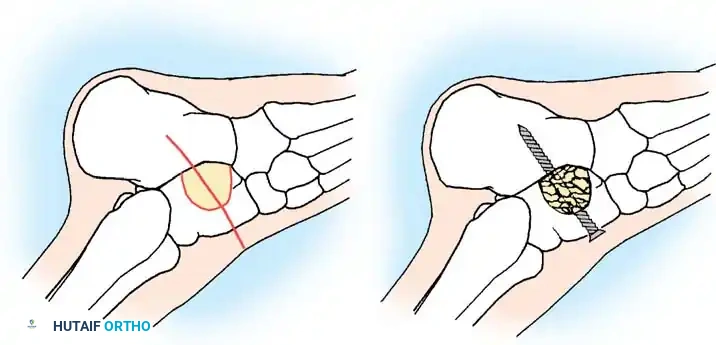 ### جراحة إطالة عضلة السمانة عندما يثبت الفحص السريري أن القصر يتركز فقط في عضلة السمانة العلوية، أو عندما نريد تقليل خطر الإطالة المفرطة لدى الطفل الذي يمشي بطلاقة، يتم اللجوء لعملية إطالة اللفافة العضلية. 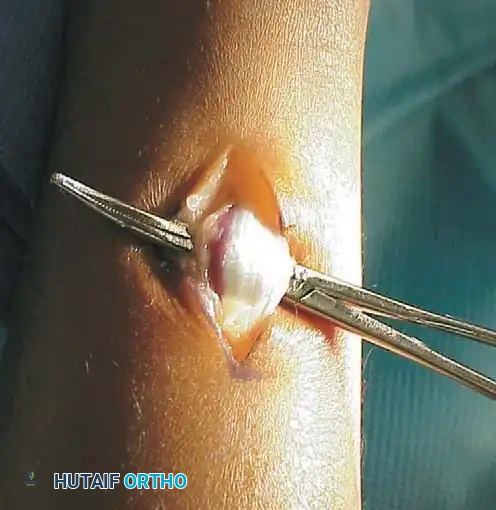 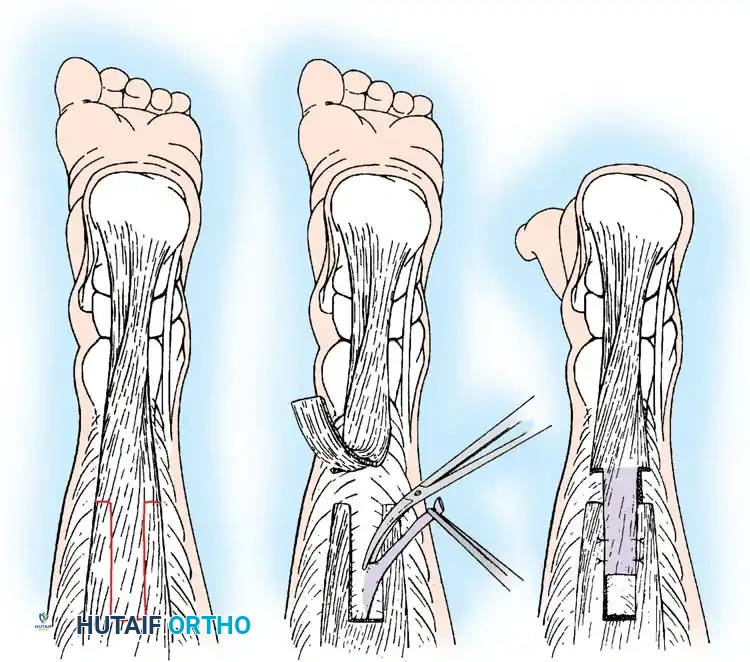 تتضمن هذه العملية قطع الغشاء الليفي المحيط بالعضلة وترك العضلة تنزلق للأسفل دون المساس بوتر أخيل نفسه. أثبتت الدراسات أن هذه الطريقة تعطي نتائج ممتازة وتقلل من احتمالية عودة التشوه بشكل كبير. من الجدير بالذكر أن العمليات القديمة التي كانت تعتمد على قطع الأعصاب المغذية للعضلة لم تعد مستخدمة في الطب الحديث، حيث تم استبدالها بهذه التقنيات العضلية المأمونة. 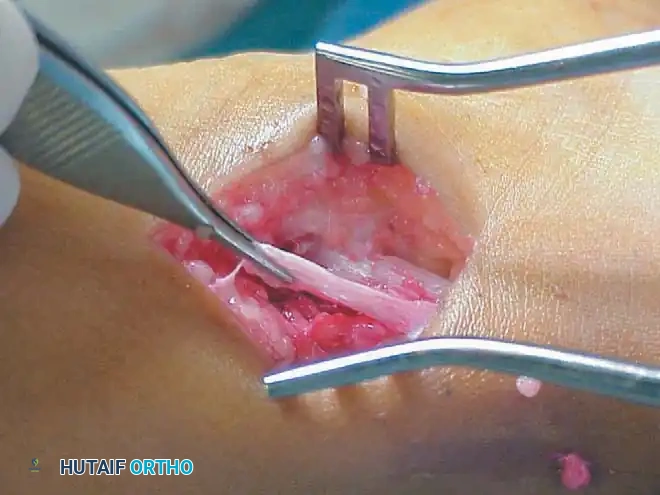 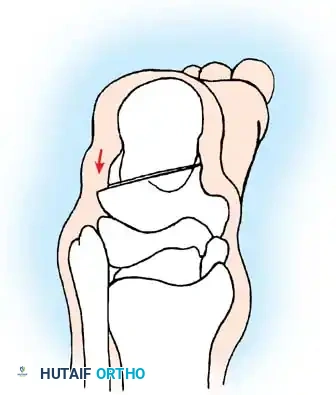  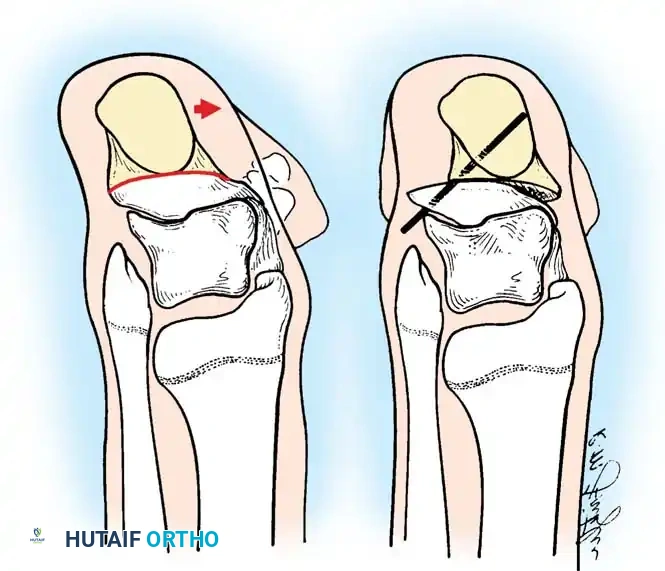 ## جراحات تصحيح انحراف القدم للداخل أو الخارج لا يقتصر التشوه على المشي على أطراف الأصابع، بل يصاحبه غالباً انحراف للقدم إما للداخل أو للخارج. يعتمد اتجاه الانحراف على نوع الشلل الدماغي والعضلات المتأثرة. تتطلب هذه التشوهات المعقدة تدخلاً جراحياً مزدوجاً يعالج المشكلة من جذورها: 1. **علاج الخلل العضلي الديناميكي:** يتم ذلك من خلال عمليات نقل الأوتار. على سبيل المثال، في حالة انحراف القدم للداخل، يتم نقل نصف الوتر الأمامي للقدم إلى الجهة الخارجية لإعادة التوازن العضلي ومنع القدم من الميلان. 2. **علاج التشوه العظمي الثابت:** إذا كان التشوه قد أثر على شكل العظام، فلا تكفي جراحة الأوتار وحدها. يقوم الجراح بإجراء قص عظمي في عظمة الكعب وإعادة توجيهها، أو إطالة العمود الخارجي للقدم لضمان الحصول على قدم مسطحة وقابلة للارتكاز بثبات داخل الحذاء الطبي. 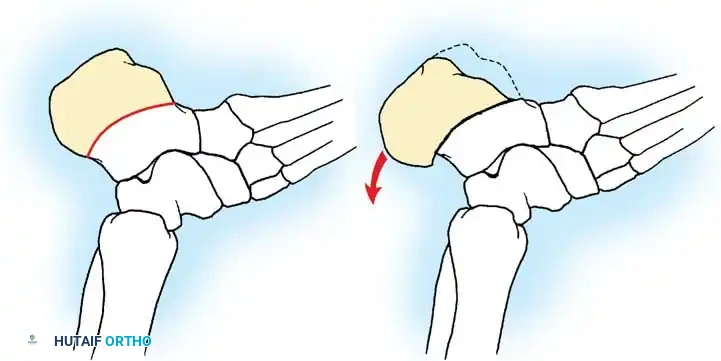 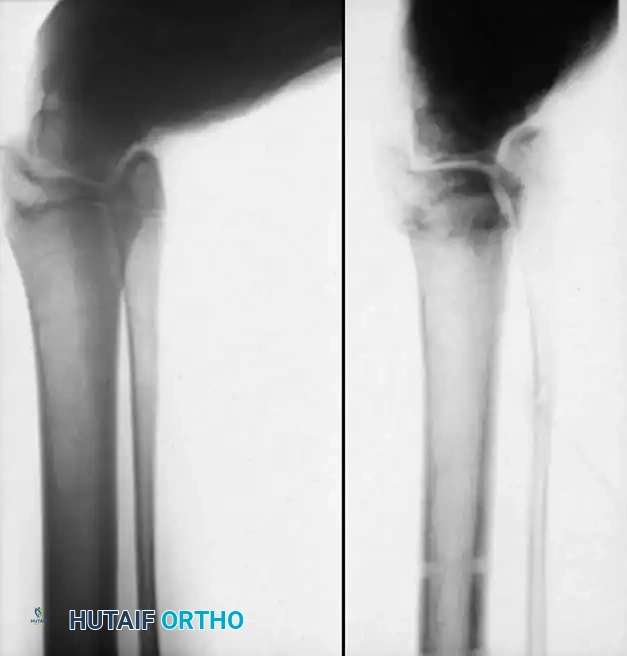 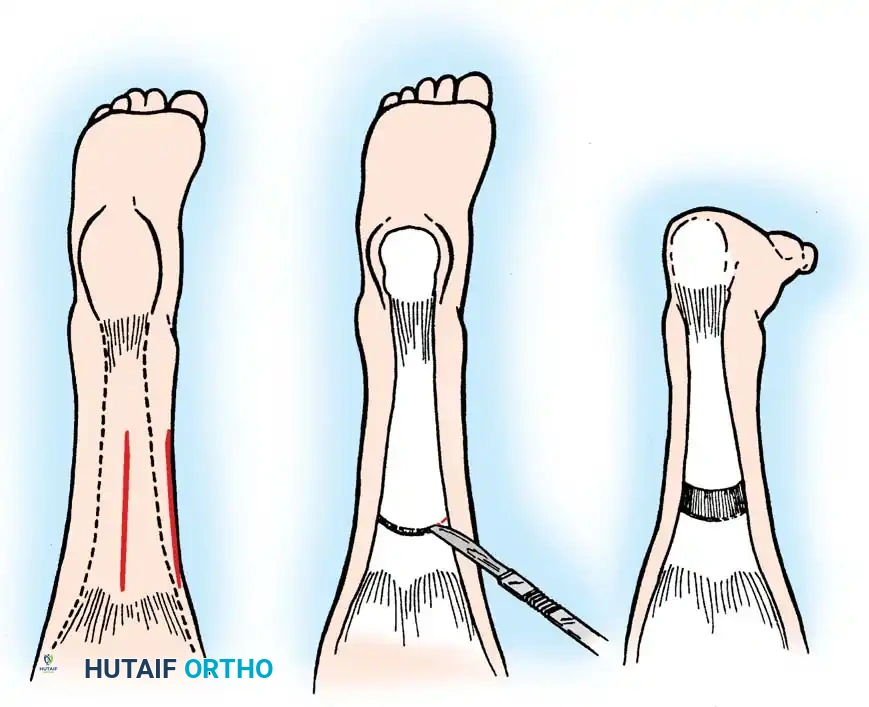 ## مرحلة التعافي وما بعد الجراحة نجاح الجراحة لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بشكل متساوٍ على الالتزام الصارم ببرنامج التعافي. بعد الجراحة مباشرة، يتم وضع قدم الطفل وساقه في جبس للحفاظ على الوضعية المصححة، وتستمر فترة التجبس عادة من أربعة إلى ستة أسابيع. يُسمح للطفل بالمشي وتحميل الوزن على الجبس بمجرد زوال الألم، وهو ما يساعد في الحفاظ على قوة العظام. بعد إزالة الجبس، تبدأ مرحلة حاسمة تتضمن: * **استخدام الجبائر التقويمية:** يجب ارتداء جبيرة بلاستيكية صلبة مخصصة للحفاظ على النتيجة ومنع انتكاس العضلات، خاصة أثناء الليل. * **العلاج الطبيعي المكثف:** للتدريب على نمط المشي الجديد، وتقوية العضلات التي كانت ضعيفة، وتحسين التوازن والتناسق الحركي. | الإجراء | المدة المتوقعة | الهدف الطبي | | :--- | :--- | :--- | | وضع الجبس | 4 إلى 6 أسابيع | التئام الأوتار والعظام في الوضعية الصحيحة | | العلاج الطبيعي | 3 إلى 6 أشهر | استعادة قوة العضلات وتصحيح نمط المشي | | ارتداء الجبائر الليلية | سنة على الأقل | منع الانكماش العضلي المتأخر والحفاظ على النتيجة | ## الأسئلة الشائعة حول تشوهات القدم في الشلل الدماغي ### متى يمكن للطفل المشي بعد الجراحة يُسمح لمعظم الأطفال بالبدء في المشي وتحميل الوزن على القدم المجبرة بعد حوالي 5 إلى 10 أيام من الجراحة، بمجرد أن يقل الألم الجراحي الأولي. المشي المبكر مفيد جداً للتعافي. ### احتمالية عودة التشوهات بعد العملية تعتمد نسبة عودة التشوه بشكل كبير على عمر الطفل وقت الجراحة. الأطفال الذين يجرون الجراحة قبل سن الرابعة لديهم احتمالية أكبر لعودة التشوه مقارنة بمن يجرونها بعد سن السادسة. الالتزام بالجبائر الليلية يقلل هذه النسبة بشكل كبير. ### السن المناسب لإجراء الجراحة يفضل جراحو العظام تأخير التدخل الجراحي قدر الإمكان باستخدام الطرق التحفظية حتى يبلغ الطفل سن السادسة أو السابعة، وذلك لتقليل خطر الحاجة لعمليات متكررة بسبب النمو السريع. ### دور حقن البوتكس كبديل للجراحة حقن البوتكس ممتازة لإرخاء العضلات بشكل مؤقت وتأخير الحاجة للجراحة، لكنها ليست بديلاً نهائياً إذا تحول التشنج المرن إلى قصر وتيبس ثابت في الوتر. ### مشية القرفصاء وكيفية تجنبها مشية القرفصاء تحدث نتيجة ضعف أو إطالة مفرطة في وتر أخيل، مما يجعل الطفل يمشي وركبتاه مثنيتان باستمرار. يتجنب الجراحون ذلك باختيار تقنية الإطالة المناسبة وتجنب إرخاء الوتر أكثر من اللازم. ### مدة بقاء الجبس بعد العملية تتراوح مدة وضع الجبس عادة بين 4 إلى 6 أسابيع حسب نوع الجراحة وما إذا كانت تتضمن تدخلاً في العظام أم تقتصر على الأوتار فقط. ### إمكانية علاج التشوه بالعلاج الطبيعي فقط العلاج الطبيعي ضروري ومهم جداً، ولكنه قد لا يكون كافياً وحده إذا حدث قصر هيكلي ثابت في العضلات والأوتار. في هذه المرحلة، تصبح الجراحة ضرورية لتهيئة القدم للعلاج الطبيعي الفعال. ### الفرق بين تطويل الوتر وإطالة العضلة تطويل الوتر يتم في الجزء السفلي القريب من الكعب ويستخدم للحالات الشديدة، بينما إطالة العضلة تتم في الجزء العلوي من الساق وتفضل للأطفال القادرين على المشي لتقليل خطر ضعف الدفع بالقدم. ### مستوى الألم المتوقع للطفل بعد الجراحة يتم السيطرة على الألم بشكل ممتاز باستخدام المسكنات الحديثة والأدوية المرخية للعضلات، وعادة ما يزول الألم الشديد خلال الأيام الثلاثة الأولى بعد العملية. ### أهمية الجبائر الليلية بعد التعافي الجبائر الليلية تعتبر خط الدفاع الأهم بعد الجراحة. نظراً لأن التشنج العضلي يستمر بسبب طبيعة الشلل الدماغي، فإن الجبيرة تمنع العضلة من الانكماش مجدداً أثناء النوم.
This academic synthesis is based on established protocols from Hutaifortho's Operative Orthopaedics and has been medically reviewed by Prof. Dr. Mohammed Hutaif, Consultant Orthopedic & Spine Surgeon. It is designed to assist orthopedic residents, fellows, and practicing surgeons ---
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك