الدليل الشامل لعلاج إصابات العصب فوق الكتف وعملية نقل الأعصاب
الخلاصة الطبية
إصابات العصب فوق الكتف هي حالة طبية تؤدي إلى ألم عميق وضعف في حركة الكتف نتيجة انضغاط العصب أو تمزقه. يعتمد العلاج على شدة الإصابة، بدءاً من العلاج التحفظي وصولاً إلى التدخل الجراحي الدقيق مثل عملية نقل الأعصاب لاستعادة وظيفة العضلات وحركة المفصل الطبيعية.
الخلاصة الطبية السريعة: إصابات العصب فوق الكتف هي حالة طبية تؤدي إلى ألم عميق وضعف في حركة الكتف نتيجة انضغاط العصب أو تمزقه. يعتمد العلاج على شدة الإصابة، بدءاً من العلاج التحفظي وصولاً إلى التدخل الجراحي الدقيق مثل عملية نقل الأعصاب لاستعادة وظيفة العضلات وحركة المفصل الطبيعية.
مقدمة عن العصب فوق الكتف وأهميته
يُعد مفصل الكتف من أكثر المفاصل تعقيداً ومرونة في جسم الإنسان، وتعتمد هذه المرونة بشكل أساسي على شبكة دقيقة من الأعصاب والعضلات التي تعمل بتناغم تام. في قلب هذه الشبكة الحيوية يوجد العصب فوق الكتف، وهو عصب محيطي بالغ الأهمية يحمل خصائص حركية وحسية مزدوجة. يلعب هذا العصب دوراً محورياً في الحفاظ على الاستقرار الديناميكي للكتف وتسهيل حركته السلسة.
يوفر العصب فوق الكتف الإمداد العصبي الحركي الأساسي لعضلتين من أهم عضلات الكفة المدورة، وهما العضلة فوق الشوكة والعضلة تحت الشوكة. هاتان العضلتان مسؤولتان بشكل مباشر عن قدرتك على رفع ذراعك بعيداً عن جسمك وتدوير كتفك إلى الخارج. عندما يتعرض هذا العصب الحيوي لأي خلل، سواء كان ذلك بسبب انضغاط مزمن أو إصابة شديدة، فإن النتيجة تكون ألماً مبرحاً وفقداناً ملحوظاً في وظيفة الكتف.
تتراوح الحالات المرضية التي تصيب العصب فوق الكتف من حالات الانضغاط العصبي المزمن في الممرات التشريحية الضيقة، وصولاً إلى الإصابات الكارثية الناتجة عن حوادث السير التي تؤدي إلى تمزق أو اقتلاع جذور الضفيرة العضدية. في الحالات التي يتعرض فيها العصب لتلف لا يمكن إصلاحه، يبرز الطب الحديث ليقدم حلولاً جراحية متقدمة، وعلى رأسها عملية نقل الأعصاب. تُعد هذه الجراحة، وتحديداً نقل العصب الإضافي الشوكي، المعيار الذهبي العالمي لاستعادة وظيفة الكتف وإعادة الأمل للمرضى الذين فقدوا القدرة على تحريك أذرعهم بحرية.
التشريح المبسط للعصب فوق الكتف
لفهم طبيعة الإصابات التي تلحق بالعصب فوق الكتف وكيفية علاجها، من الضروري إلقاء نظرة مبسطة وشاملة على المسار التشريحي المعقد الذي يسلكه هذا العصب داخل الجسم. الفهم العميق لهذا المسار هو ما يمكن الجراحين من إجراء تدخلات دقيقة وآمنة.
مسار العصب من الرقبة إلى الكتف
ينشأ العصب فوق الكتف بشكل رئيسي من الجذع العلوي للضفيرة العضدية في منطقة الرقبة، وتحديداً من الجذور العصبية العنقية الخامسة والسادسة. بعد خروجه من الحبل الشوكي، يبدأ العصب رحلته نزولاً عبر المثلث الخلفي للرقبة، ويمر تحت عضلات محددة متجهاً نحو الحافة العلوية لعظمة لوح الكتف. يشبه هذا المسار تمديد سلك كهربائي رئيسي من لوحة المفاتيح المركزية في الرقبة لتشغيل محركات حيوية في الكتف.
مناطق الاختناق العصبي المحتملة
خلال رحلته، يمر العصب عبر ممرات تشريحية ضيقة تجعله عرضة للانضغاط أو الإصابة. المحطة الأولى والأكثر أهمية هي الثلم فوق الكتف، وهو عبارة عن شق صغير في الحافة العلوية للوح الكتف، يغطيه رباط ليفي قوي. يمر العصب تحت هذا الرباط، بينما يمر الشريان المغذي فوقه. هذه المنطقة بالذات تعتبر نقطة اختناق شائعة.
بعد عبور هذه النقطة، يتفرع العصب ليعطي الأوامر الحركية للعضلة فوق الشوكة، كما يرسل فروعاً حسية لمفصل الكتف ذاته، مسؤولة عن نقل الإحساس بالألم. يكمل العصب مساره ليلتف حول شوكة لوح الكتف ويمر عبر ممر ضيق آخر يسمى الثلم الشوكي الحقاني، ليصل في النهاية إلى وجهته الأخيرة وهي العضلة تحت الشوكة. أي ضغط أو تضيق في هذه الممرات يؤدي مباشرة إلى ظهور أعراض مرضية واضحة.
الأسباب وعوامل الخطر المؤدية للإصابة
تتعدد الأسباب التي قد تؤدي إلى تضرر العصب فوق الكتف، وتختلف في شدتها وطبيعتها. من المهم للمريض والطبيب تحديد السبب الدقيق لوضع الخطة العلاجية الأنسب.
الإصابات الرضية والحوادث
تُعد الحوادث القوية من أبرز أسباب تلف العصب فوق الكتف. يشمل ذلك حوادث السيارات والدراجات النارية التي تؤدي إلى شد عنيف للرقبة والكتف في اتجاهين متعاكسين، مما قد يسبب تمزقاً في الضفيرة العضدية. كما أن الخلع الأمامي المتكرر لمفصل الكتف، أو الكسور المعقدة في عظمة الترقوة ولوح الكتف، يمكن أن تؤدي إلى إصابة العصب بشكل مباشر أو شده بقوة تفوق قدرته على التحمل.
الانضغاط المزمن والرياضات المجهدة
الرياضيون الذين يمارسون رياضات تتطلب رفع الذراع فوق مستوى الرأس بشكل متكرر وعنيف، مثل لاعبي الكرة الطائرة، التنس، والبيسبول، هم الأكثر عرضة للإصابة بانضغاط العصب المزمن. تؤدي هذه الحركات المتكررة إلى تضخم في الرباط الليفي الذي يغطي العصب، مما يقلل من المساحة المتاحة للعصب ويؤدي إلى اختناقه تدريجياً، وهي حالة تُعرف بالاعتلال العصبي الانضغاطي.
الأكياس الزلالية والأورام الحميدة
في بعض الحالات، تتكون أكياس زلالية مليئة بالسوائل داخل مفصل الكتف، غالباً نتيجة لتمزقات في الغضروف المحيط بالمفصل. يمكن لهذه الأكياس أن تنمو وتتمدد لتضغط مباشرة على العصب فوق الكتف في مناطق الاختناق التشريحية، مما يعيق انتقال الإشارات العصبية ويسبب ألماً وضعفاً ملحوظاً.
الأعراض والعلامات التحذيرية للمرضى
تختلف الأعراض التي يواجهها المريض بناءً على موقع الإصابة وشدتها. الفهم الدقيق لهذه الأعراض يساعد في التفريق بين إصابات العصب ومشاكل الكتف الأخرى الشائعة.
الألم المزمن في الكتف
الشكوى الأولى والأكثر شيوعاً هي الشعور بألم عميق ومبهم في الجزء الخلفي من الكتف. يصف المرضى هذا الألم بأنه وجع مستمر يزداد سوءاً مع المجهود أو عند محاولة رفع الذراع. قد يمتد الألم أحياناً إلى الرقبة أو أسفل الذراع، مما يجعله مشابهاً لأعراض الانزلاق الغضروفي العنقي، وهنا تبرز أهمية التشخيص الطبي الدقيق.
ضعف الحركة وضمور العضلات
مع استمرار انضغاط العصب أو تلفه، تبدأ العضلات التي يغذيها في الضعف والضمور. يلاحظ المريض صعوبة بالغة في رفع ذراعه إلى الجانب أو تدوير يده للخارج لتسريح شعره أو ارتداء ملابسه.
| موقع الإصابة | العضلات المتأثرة | الأعراض الحركية البارزة |
|---|---|---|
| انضغاط علوي في الثلم فوق الكتف | العضلة فوق الشوكة والعضلة تحت الشوكة | ضعف شديد في رفع الذراع وتدويرها للخارج مع ضمور عضلي واضح في كامل لوح الكتف الخلفي |
| انضغاط سفلي في الثلم الشوكي الحقاني | العضلة تحت الشوكة فقط | القدرة على رفع الذراع سليمة، ولكن يوجد ضعف ملحوظ في تدوير الذراع للخارج مع ضمور في الجزء السفلي من لوح الكتف |
من الأخطاء الشائعة جداً الخلط بين ضمور العضلة تحت الشوكة المعزول وبين التمزق الضخم في الكفة المدورة. لذلك، يجب دائماً وضع احتمالية وجود كيس زلالي يضغط على العصب في الحسبان، خاصة لدى الشباب والرياضيين.
متلازمة العضلة الصدرية الصغرى وعلاقتها بألم الكتف
عند تقييم آلام الكتف ولوح الكتف، يجب على الطبيب المتمرس أن يأخذ في الاعتبار متلازمات الانضغاط الأخرى التي قد تتشابه أعراضها مع إصابات العصب فوق الكتف. من أبرز هذه الحالات متلازمة العضلة الصدرية الصغرى.
تحدث هذه المتلازمة عندما تنضغط حزمة الأعصاب والأوعية الدموية الخارجة من الصدر تحت وتر العضلة الصدرية الصغرى المشدود، خاصة عند رفع الذراع لفترات طويلة. يعاني المريض من ألم يمتد للذراع والكتف، مع شعور بالتنميل والوخز. يتم علاج هذه الحالة غالباً بطرق تحفظية تركز على تعديل القوام وتقوية عضلات الكتف، وفي الحالات المستعصية قد يُلجأ للتدخل الجراحي لتحرير الوتر الضاغط.
التشخيص الطبي الدقيق لإصابات الأعصاب
للوصول إلى خطة علاجية ناجحة، يجب أولاً تأكيد التشخيص وتحديد موقع وشدة الإصابة بدقة متناهية. يعتمد الأطباء على مجموعة متكاملة من الأدوات التشخيصية.
الفحص السريري الشامل
يبدأ التشخيص بجلسة استماع مفصلة لتاريخ المريض الطبي وطبيعة الأعراض. يقوم الطبيب بعد ذلك بفحص دقيق للكتف، باحثاً عن أي علامات لضمور العضلات في المنطقة الخلفية للكتف. يتم إجراء اختبارات حركية محددة لتقييم قوة العضلات المسؤولة عن رفع الذراع وتدويرها، ومقارنتها بالكتف السليم.
تخطيط الأعصاب والعضلات
يُعد هذا الفحص المعيار الذهبي لتأكيد وجود تلف في العصب. من خلال استخدام أقطاب كهربائية دقيقة، يقوم الطبيب بقياس سرعة وقوة الإشارات الكهربائية المنتقلة عبر العصب فوق الكتف. يساعد هذا الفحص في تحديد مكان الانضغاط بدقة، وتقييم مدى شدة الفقدان المحوري للعصب، مما يوجه الطبيب نحو قرار العلاج التحفظي أو الجراحي.
التصوير بالرنين المغناطيسي
لا غنى عن التصوير بالرنين المغناطيسي في تقييم إصابات الكتف. فهو يوفر صوراً عالية الدقة للأنسجة الرخوة، مما يسمح باكتشاف أي أكياس زلالية أو أورام تضغط على العصب. كما يوضح الرنين المغناطيسي جودة العضلات نفسها، ويبين ما إذا كانت قد بدأت في التحول إلى نسيج دهني نتيجة لفقدان التغذية العصبية لفترة طويلة، وهو عامل حاسم في تحديد فرص نجاح الجراحة.
العلاج الجراحي وعملية نقل الأعصاب
عندما تكون الإصابة شديدة، مثل حالات تمزق الضفيرة العضدية، أو عندما تفشل العلاجات التحفظية في تخفيف الألم واستعادة الحركة، يصبح التدخل الجراحي ضرورة حتمية لإنقاذ وظيفة الكتف.
متى نلجأ للتدخل الجراحي
يُوصى بالتدخل الجراحي في حالات الاقتلاع الكامل لجذور الأعصاب من الحبل الشوكي، أو التمزقات العلوية التي لا يمكن خياطتها مباشرة. كما يُنصح بالجراحة في حالات الإصابات المتأخرة التي لا تزال فيها العضلات قابلة للاستجابة، ويُفضل دائماً إجراء الجراحة خلال الأشهر الستة إلى التسعة الأولى من الإصابة لضمان أفضل النتائج قبل حدوث ضمور عضلي لا رجعة فيه.
التحضير قبل العملية الجراحية
قبل الجراحة، يتم التأكد من سلامة العصب المانح الذي سيتم استخدامه، وهو العصب الإضافي الشوكي المسؤول عن تغذية عضلة شبه المنحرف في الرقبة والظهر. يتم تخطيط العملية بعناية لضمان أخذ الجزء المناسب من العصب المانح دون التأثير سلباً على قدرة المريض على رفع كتفه. تتم العملية تحت التخدير العام، مع تجنب استخدام مرخيات العضلات طويلة المفعول، للسماح للجراح باستخدام جهاز تحفيز الأعصاب أثناء العملية للتأكد من وظائف الأعصاب.
خطوات عملية نقل العصب الإضافي الشوكي
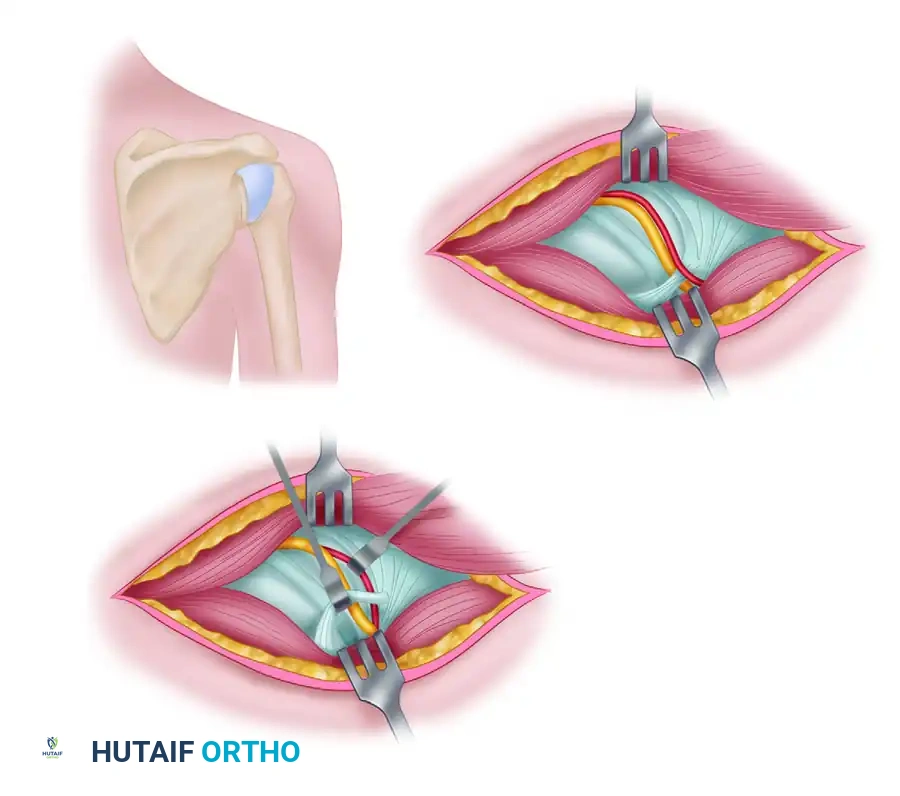
تُعد تقنية نقل العصب الإضافي الشوكي إلى العصب فوق الكتف من أدق العمليات الجراحية المجهرية. يقوم الجراح بعمل شق عرضي أعلى شوكة لوح الكتف، ثم يتم فصل العضلات بلطف للوصول إلى منطقة الثلم فوق الكتف.
يقوم الجراح بتحرير العصب فوق الكتف من أي أربطة ضاغطة، ويتم اختباره كهربائياً لتأكيد عدم وجود استجابة حركية. بعد ذلك، يتم البحث عن العصب الإضافي الشوكي في المنطقة المجاورة، ويتم قطعه من نقطة محددة مع الحفاظ على الفروع العلوية لضمان استمرار عمل عضلة الرقبة.
تأتي الخطوة الأكثر دقة وهي التوصيل المجهري. تحت المجهر الجراحي المكبر، يتم توصيل نهاية العصب المانح السليم بنهاية العصب فوق الكتف المتضرر. يجب أن يتم هذا التوصيل بدون أي شد أو توتر على الإطلاق لضمان نمو الألياف العصبية بنجاح. تُستخدم خيوط جراحية أرفع من شعرة الإنسان، وتُدعم المنطقة بغراء حيوي خاص لمنع تسرب الألياف العصبية أثناء نموها.
التعافي وإعادة التأهيل بعد الجراحة
لا تنتهي الرحلة العلاجية بانتهاء الجراحة، بل تبدأ مرحلة لا تقل أهمية وهي إعادة التأهيل. يعتمد نجاح عملية نقل الأعصاب بشكل كبير على التزام المريض ببرنامج العلاج الطبيعي المخصص.
مرحلة الحماية القصوى
في الأسابيع الأربعة الأولى بعد الجراحة، يُمنع المريض تماماً من تحريك كتفه لتجنب أي شد على منطقة التوصيل العصبي الدقيقة. يتم ارتداء دعامة خاصة للكتف مع وسادة إبعاد. ومع ذلك، يُشجع المريض على تحريك الكوع والمعصم واليد لمنع تيبس المفاصل وتنشيط الدورة الدموية.
مرحلة الحركة المبكرة
من الأسبوع الرابع إلى الثامن، يتم التخلص من الدعامة تدريجياً. يبدأ أخصائي العلاج الطبيعي في تحريك كتف المريض بلطف شديد وبشكل سلبي، مع التركيز على حركات الرفع والدوران الخارجي. يُمنع في هذه المرحلة أي شد عنيف أو حركات مفاجئة قد تضر بالعصب في طور نموه.
مرحلة إعادة التأهيل العضلي
تنمو الأعصاب بمعدل بطيء يقارب مليمتراً واحداً في اليوم. لذلك، قد يستغرق ظهور علامات التعافي السريري من أربعة إلى ستة أشهر. بمجرد أن يبدأ العصب في الوصول إلى العضلة وتظهر بوادر الحركة، تبدأ مرحلة إعادة التعليم الحركي.
يتعلم المريض كيف يرسل إشارات من دماغه لرفع كتفه باستخدام العصب الجديد. مع مرور الوقت والتدريب المستمر، تتكيف مسارات الدماغ العصبية لتجعل هذه الحركة تبدو طبيعية وتلقائية. لا يتم البدء في تمارين المقاومة وتقوية العضلات إلا بعد تأكد الطبيب من استعادة العضلة لقوة أساسية كافية.
الأسئلة الشائعة
ما هي وظيفة العصب فوق الكتف الأساسية
يقوم هذا العصب بنقل الأوامر الحركية من الدماغ إلى عضلات الكتف الرئيسية، وتحديداً العضلة فوق الشوكة وتحت الشوكة، مما يسمح لك برفع ذراعك وتدويرها. كما ينقل الإحساس بالألم من مفصل الكتف إلى الدماغ.
كيف أعرف أن ألم كتفي ناتج عن إصابة في العصب
يتميز ألم إصابة العصب بأنه ألم عميق ومستمر في الجزء الخلفي من الكتف، وقد يصاحبه ضعف ملحوظ في القدرة على رفع الذراع أو تدويرها للخارج، بالإضافة إلى ملاحظة ضمور أو صغر في حجم عضلات الكتف الخلفية مقارنة بالكتف السليم.
هل يمكن علاج انضغاط العصب بدون جراحة
نعم، في حالات الانضغاط البسيطة أو الناتجة عن إجهاد رياضي، يمكن البدء بالعلاج التحفظي الذي يشمل الراحة، تعديل النشاط البدني، العلاج الطبيعي لتقوية العضلات المحيطة، وتناول الأدوية المضادة للالتهابات.
ما هو تخطيط الأعصاب وهل هو مؤلم
تخطيط الأعصاب هو فحص طبي يستخدم أقطاباً كهربائية دقيقة لقياس كفاءة الإشارات العصبية. قد يسبب الفحص شعوراً بسيطاً بعدم الراحة أو وخزاً خفيفاً يشبه النبضات الكهربائية الدقيقة، ولكنه محتمل جداً ويعتبر الفحص الأهم لتأكيد التشخيص.
متى يقرر الطبيب إجراء عملية نقل الأعصاب
يلجأ الطبيب لهذه العملية المعقدة في حالات التلف الشديد للعصب الذي لا يمكن إصلاحه، مثل حالات الحوادث القوية التي تؤدي إلى اقتلاع العصب من جذوره في الرقبة، أو عند فشل العلاجات الأخرى وتدهور حالة العضلات.
من أين يتم أخذ العصب البديل في العملية
في عملية نقل الأعصاب للكتف، يتم غالباً استخدام جزء من العصب الإضافي الشوكي، وهو عصب قريب يغذي عضلة الرقبة والظهر. يتم أخذ فرع من هذا العصب بطريقة لا تؤثر بشكل ملحوظ على وظيفة الرقبة الأصلية.
كم يستغرق العصب للتعافي بعد الجراحة
تنمو الألياف العصبية ببطء شديد، بمعدل مليمتر واحد يومياً تقريباً. لذلك، قد يستغرق الأمر من 4 إلى 6 أشهر لبدء ملاحظة أي تحسن في حركة العضلات، وقد يستمر التحسن التدريجي لمدة تصل إلى عامين بعد الجراحة.
هل سأستعيد حركة كتفي بالكامل بعد العملية
تعتمد النتيجة على شدة الإصابة الأصلية والوقت المنقضي قبل إجراء الجراحة. في معظم الحالات الناجحة، يستعيد المريض قدرة وظيفية ممتازة تمكنه من أداء مهام حياته اليومية باستقلالية، وإن كان قد لا يعود الكتف بقوة 100% كما كان قبل الإصابة.
ما هي المخاطر المحتملة لعملية نقل الأعصاب
كأي تدخل جراحي دقيق، تشمل المخاطر احتمالية النزيف، العدوى، أو عدم نجاح العصب في النمو والوصول للعضلة. يقوم الجراحون المتخصصون باتخاذ كافة التدابير المجهرية لتجنب هذه المضاعفات وضمان أعلى نسب النجاح.
ما أهمية العلاج الطبيعي بعد الجراحة
العلاج الطبيعي هو النصف الآخر لنجاح الجراحة. بدون برنامج تأهيل متخصص لحماية العصب في البداية ثم إعادة تعليم الدماغ كيفية استخدام العصب الجديد لتحريك العضلات، لن يتمكن المريض من الاستفادة من الجراحة بالشكل المطلوب.
===
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة متقدمة في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك