الخلاصة الطبية السريعة: إصابات العصب الوركي والشظوي هي حالات طبية تؤدي إلى ضعف أو فقدان الحركة والإحساس في الساق والقدم، وأبرز علاماتها سقوط القدم. يعتمد العلاج على تحرير العصب المنضغط أو إجراء جراحة مجهرية لترقيع العصب التالف، يليه برنامج تأهيل شامل لاستعادة الوظيفة الحركية.
مقدمة شاملة حول إصابات أعصاب الساق
تعتبر شبكة الأعصاب في الطرف السفلي من الجسم من أعقد وأهم الأنظمة التي تتحكم في حركتنا اليومية وقدرتنا على المشي بتوازن. عندما يتعرض المريض لإصابة في هذه الأعصاب، وخاصة العصب الوركي أو تفرعاته مثل العصب الشظوي، فإن التأثير يمتد ليؤثر بشكل مباشر على جودة الحياة، حيث قد يواجه المريض صعوبات بالغة في رفع قدمه، وهو ما يعرف طبيا بحالة سقوط القدم.
هذا الدليل الطبي الشامل مصمم خصيصا للمرضى في جميع أنحاء الوطن العربي، ليقدم لهم فهما عميقا ومبسطا في آن واحد حول طبيعة هذه الإصابات. نهدف من خلال هذا المحتوى إلى إزالة الغموض حول التشريح العصبي للساق، شرح الأسباب التي تؤدي إلى تلف هذه الأعصاب، وتوضيح أحدث الخيارات الجراحية وبروتوكولات إعادة التأهيل المتبعة عالميا. إن المعرفة الدقيقة هي الخطوة الأولى نحو التعافي، وفهمك لحالتك سيساعدك على اتخاذ القرارات الطبية الصحيحة بالتعاون مع جراح العظام والأعصاب الطرفية.
التشريح المبسط للعصب الوركي والشظوي
لفهم كيف تحدث الإصابة وكيف يتم علاجها، من الضروري التعرف على خريطة الأعصاب في الطرف السفلي. يمكن تشبيه الأعصاب بالكابلات الكهربائية التي تنقل الأوامر من الدماغ والحبل الشوكي إلى العضلات لتتحرك، وتنقل الإحساس من الجلد عائدا إلى الدماغ.
العصب الوركي
العصب الوركي هو أطول وأضخم عصب في جسم الإنسان. ينشأ هذا العصب من أسفل الظهر، وتحديدا من الجذور العصبية القطنية والعجزية، ثم يخرج من الحوض ويمر عبر الأرداف ليمتد إلى أسفل الجزء الخلفي من الفخذ. ما لا يعرفه الكثيرون هو أن العصب الوركي ليس عصبا واحدا بسيطا، بل هو عبارة عن حزمة تضم جذعين عصبيين رئيسيين مغلفين بغمد واحد، وهما العصب الظنبوبي والعصب الشظوي المشترك.
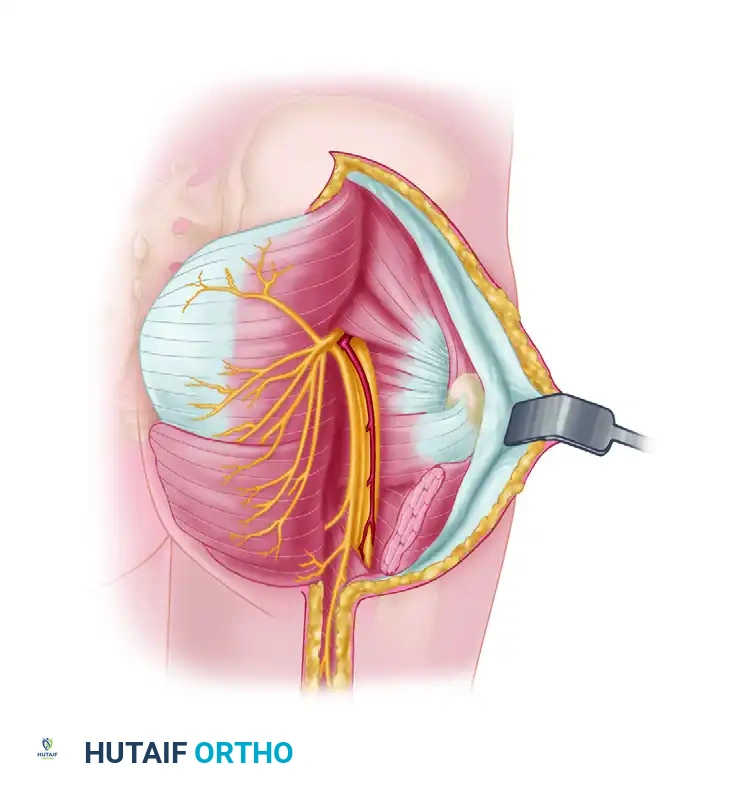
القسم الشظوي من العصب الوركي يكون أكثر عرضة للإصابة بشكل فريد، حتى عندما يكون محاطا بالغمد الواقي في منطقة الفخذ الخلفية أو الأرداف. يرجع هذا الضعف إلى موقعه الجانبي، وحجم أليافه الكبيرة التي تفتقر إلى الأنسجة الضامة الواقية الكافية، بالإضافة إلى مساره المشدود نسبيا.
العصب الشظوي المشترك
بالقرب من منطقة الركبة من الخلف، ينقسم العصب الوركي إلى فرعيه الرئيسيين. العصب الشظوي المشترك هو الأصغر بينهما، وينحرف نحو الجانب الخارجي للركبة، ويمر خلف رأس عظمة الشظية، ثم يلتف حول عنق هذه العظمة بشكل محكم جدا قبل أن يخترق العضلات.
هذا العصب بحد ذاته قصير ولا يعطي فروعا حركية مباشرة للعضلات، ولكنه يوفر فروعا حسية هامة مسؤولة عن الإحساس في الجزء الخارجي من الركبة وأعلى الساق. كما أنه يساهم في تكوين العصب الربلي الذي يغذي الإحساس في الكعب والقدم.
العصب الشظوي السطحي والعميق
بمجرد أن يلتف العصب الشظوي المشترك حول عنق عظمة الشظية، ينقسم إلى فرعين نهائيين رئيسيين يتحكمان في حركة وإحساس أجزاء مختلفة من الساق والقدم.
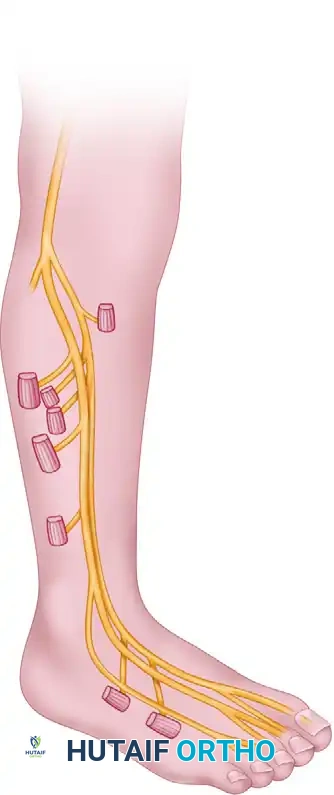
| اسم العصب | الوظيفة الحركية | الوظيفة الحسية |
|---|---|---|
| العصب الشظوي السطحي | يتحكم في العضلات المسؤولة عن قلب القدم للخارج | يغذي الإحساس في الجزء الأمامي والجانبي من الساق ومعظم ظهر القدم |
| العصب الشظوي العميق | يتحكم في العضلات المسؤولة عن رفع القدم وأصابع القدم لأعلى | يغذي الإحساس في منطقة صغيرة ومحددة جدا بين إصبع القدم الكبير والإصبع الثاني |
الأسباب وعوامل الخطر
يعتبر العصب الشظوي المشترك أكثر عرضة للإصابة بكثير مقارنة بالعصب الظنبوبي. مساره السطحي والمشدود حول عنق عظمة الشظية الصلبة يجعله هدفا سهلا للإصابات المباشرة أو الشد غير المباشر. تتعدد الأسباب التي قد تؤدي إلى تلف هذا العصب، ويمكن تصنيفها إلى عدة فئات رئيسية.
الإصابات الرضية والحوادث
تعتبر الحوادث القوية التي تصيب منطقة الركبة من أبرز أسباب تلف العصب الشظوي. يشمل ذلك:
* تمزق الأربطة المتعدد في الركبة، وخاصة إصابات الزاوية الخلفية الجانبية.
* خلع مفصل الركبة، وهي حالة طارئة وقوية تؤدي إلى تمدد شديد للأعصاب.
* الكسور التي تصيب عظمة الشظية، وتحديدا الكسور القريبة من رأس وعنق العظمة حيث يمر العصب مباشرة.
الانضغاط العصبي
يمكن أن يتعرض العصب للتلف التدريجي أو المفاجئ نتيجة الضغط المستمر عليه. قد يحدث هذا الانضغاط بسبب:
* الجبائر الجبسية الضيقة جدا أو غير المبطنة بشكل جيد والتي تضغط على العصب عند منطقة الركبة.
* الوضعيات الجراحية الخاطئة لفترات طويلة.
* العادات اليومية الخاطئة مثل الجلوس بوضعية وضع ساق على ساق لفترات زمنية طويلة، مما يضغط العصب بين عظمتي الركبة.
متلازمات الانحشار
في بعض الحالات، ينحشر العصب بين الأنسجة أو العظام المتضررة. يمكن أن يحدث انحشار للعصب الشظوي السطحي بعد التئام كسور عظمة الشظية بشكل غير طبيعي. كما أن ممارسة الرياضة العنيفة قد تؤدي إلى تضخم العضلات داخل حجرات الساق، مما يضغط على العصب فيما يعرف بمتلازمة الحيز المجهد.
التدخل الطبي المبكر لتحرير العصب من الأنسجة الضاغطة غالبا ما يخفف الأعراض المؤلمة ويستعيد الوظيفة إذا تم إجراؤه قبل حدوث تلف دائم في الألياف العصبية. التأخير في العلاج يجعل فرصة الشفاء التام أقل.
الأعراض والعلامات السريرية
تختلف الأعراض بناء على شدة الإصابة وموقعها الدقيق، سواء كانت في العصب الوركي الرئيسي أو في أحد تفرعات العصب الشظوي. التعرف المبكر على هذه الأعراض يساعد في تسريع عملية التشخيص والعلاج.
سقوط القدم
العلامة الأبرز والأكثر إزعاجا للمريض عند إصابة العصب الشظوي هي حالة سقوط القدم. تتمثل هذه الحالة في عدم قدرة المريض على رفع مقدمة قدمه أو أصابعه لأعلى أثناء المشي. نتيجة لذلك، يضطر المريض إلى رفع ركبته عاليا أثناء المشي لتجنب احتكاك أصابع قدمه بالأرض، وهي مشية تعويضية مميزة يلاحظها الطبيب فور دخول المريض إلى العيادة. بالإضافة إلى ذلك، قد يلاحظ المريض ضعفا أو عدم قدرة على لف القدم نحو الخارج.
التغيرات الحسية والتنميل
إلى جانب الضعف الحركي، يعاني المريض من تغيرات في الإحساس تشمل التنميل، الخدر، أو الشعور بوخز يشبه الإبر في مناطق محددة من الساق والقدم. الفحص السريري الدقيق للإحساس يعتبر حاسما لتحديد مكان الإصابة بدقة.

المنطقة الحسية المستقلة للعصب الشظوي العميق هي تلك المسافة الصغيرة بين إصبع القدم الكبير والإصبع الذي يليه. إذا فقد المريض الإحساس تماما في هذه المنطقة بالذات بالتزامن مع وجود سقوط في القدم، فهذا مؤشر قوي جدا للطبيب على وجود إصابة في العصب الشظوي العميق أو في مستوى أعلى قبل تفرع العصب.
التشخيص والتقييم الطبي
التشخيص الدقيق هو حجر الأساس لوضع خطة علاجية ناجحة. يقوم جراح العظام أو طبيب الأعصاب بإجراء سلسلة من الفحوصات لتحديد مدى التلف وموقعه الدقيق.
الفحص السريري
يبدأ الطبيب بأخذ التاريخ الطبي المفصل ومعرفة كيفية حدوث الإصابة. بعد ذلك، يقوم بفحص قوة العضلات في الساق والقدم، ويختبر ردود الفعل العصبية. كما يقوم برسم خريطة دقيقة للمناطق التي فقدت الإحساس في الساق والقدم. قد يقوم الطبيب بالنقر الخفيف على مسار العصب عند رأس عظمة الشظية للبحث عن علامة تينيل، وهي شعور بكهرباء تسري في الساق، والتي تدل على محاولة العصب للتعافي.
التخطيط الكهربائي للعضلات والأعصاب
يعد تخطيط كهربية العضل وتخطيط سرعة توصيل العصب من أهم الفحوصات التشخيصية. يتم إجراء هذا الفحص عادة بعد مرور عدة أسابيع من الإصابة (غالبا من 3 إلى 6 أسابيع) للسماح بظهور التغيرات الكهربائية في العضلات. يساعد هذا الفحص في تحديد ما إذا كان العصب مقطوعا تماما، أو مجرد مضغوط، كما يحدد مدى شدة الإصابة ويراقب علامات التعافي المبكرة التي قد لا تكون ظاهرة بالفحص السريري.
العلاج والخيارات الجراحية
يعتمد قرار العلاج على نوع الإصابة، شدتها، والمدة التي مرت منذ حدوثها. الهدف الأساسي من العلاج هو استعادة وظيفة العضلات ومنع حدوث إعاقة دائمة.
متى نلجأ للجراحة
لا تتطلب كل إصابات الأعصاب تدخلا جراحيا فوريا. يتم اتخاذ قرار الجراحة في الحالات التالية:
* الإصابات المفتوحة (مثل الجروح القطعية) حيث يُشتبه في انقطاع العصب تماما.
* الإصابات المغلقة التي لا تظهر أي علامات للتحسن السريري أو الكهربائي بعد مرور 3 إلى 6 أشهر من المتابعة.
* حالات الانضغاط العصبي المتزايد الذي يسبب ألما شديدا وضعفا مستمرا.
في الماضي، كانت بعض المدارس الجراحية تقترح تقصير عظام الساق أو الفخذ لتتمكن من خياطة أطراف العصب المقطوع دون شد. أما اليوم، ومع التقدم الطبي، لم يعد هذا الإجراء مقبولا إلا في حالات نادرة جدا تترافق مع كسور عظمية شديدة. المعيار الذهبي الحديث هو استخدام تقنيات ترقيع الأعصاب.
تقنيات الجراحة المجهرية
تجرى جراحات الأعصاب الطرفية تحت التخدير العام وباستخدام الميكروسكوب الجراحي الدقيق. يقوم الجراح بعمل شق جراحي مدروس للوصول إلى مسار العصب المتضرر.
إذا كان العصب متصلا ولكنه محاط بأنسجة ندبية تضغط عليه، يقوم الجراح بعملية تحرير العصب الدقيقة، حيث يزيل التليفات المحيطة بالغلاف الخارجي للعصب للسماح له بالعمل بحرية.
أما إذا كان العصب مقطوعا والمسافة بين طرفيه قصيرة جدا، فيمكن للجراح خياطة الطرفين مباشرة باستخدام خيوط دقيقة جدا لا ترى بالعين المجردة، مع التأكد من عدم وجود أي شد على منطقة الخياطة.
ترقيع الأعصاب
في الحالات التي يكون فيها التلف كبيرا وتوجد فجوة واسعة بين طرفي العصب المقطوع، يلجأ الجراح إلى عملية ترقيع الأعصاب. يتم أخذ جزء من عصب حسي أقل أهمية (غالبا العصب السورالي الموجود في الساق) واستخدامه كجسر لتوصيل طرفي العصب المتضرر. يتم خياطة هذه الرقع العصبية بدقة متناهية لتوجيه الألياف العصبية النامية نحو مسارها الصحيح. تضمن هذه التقنية إصلاح العصب بدون أي توتر أو شد، مما يعزز من فرص نجاح العملية.
التعافي وبروتوكول إعادة التأهيل
العملية الجراحية هي مجرد بداية لرحلة العلاج. التعافي من إصابات الأعصاب يتطلب وقتا طويلا وصبرا كبيرا من المريض، بالإضافة إلى التزام صارم بتعليمات الطبيب.
التثبيت بعد الجراحة
حماية منطقة الجراحة من أي شد أو توتر هو أمر بالغ الأهمية، خاصة في جراحات العصب الوركي. بعد الجراحة المباشرة للعصب الوركي، قد يتم وضع المريض في جبيرة جبسية تمتد من الصدر إلى أصابع القدم، مع إبقاء الركبة مثنية والفخذ ممدودا لتقليل الشد على العصب لأقصى درجة.
أما في حالات ترقيع الأعصاب، فإن الإصلاح يكون خاضعا لتوتر أقل، مما قد يسمح باستخدام جبائر أقل تقييدا وإزالتها في وقت أبكر للبدء في تحريك المفاصل بحذر.
العلاج الطبيعي والتأهيل
ينمو العصب بمعدل بطيء جدا يقارب 1 مليمتر في اليوم (أي حوالي 2.5 سنتيمتر في الشهر). خلال هذه الفترة الطويلة التي قد تستغرق أشهرا، يجب الحفاظ على مرونة المفاصل وحيوية العضلات.
يبدأ العلاج الطبيعي المكثف لمنع تيبس المفاصل وتجنب قصر الأوتار. كما يتم وصف جبيرة خاصة للمريض تعرف بجيرة الكاحل والقدم لدعم القدم ومنع سقوطها أثناء المشي، مما يحسن من توازن المريض ويحميه من التعثر لحين تعافي العصب وعودة العضلات للعمل.
النتائج المتوقعة ونسبة النجاح
تعتمد نتائج الجراحة بشكل كبير على مستوى الإصابة، عمر المريض، وآلية حدوث الإصابة. بشكل عام، تكون النتائج الوظيفية أفضل في العضلات القريبة من مكان الإصابة مقارنة بالعضلات البعيدة (مثل عضلات القدم).
في حالات إصلاح العصب الوركي المرتفعة، قد يكون التعافي الحركي الكامل في القدم صعبا بسبب المسافة الطويلة التي يجب أن ينمو فيها العصب وبسبب ضمور العضلات الذي قد يحدث خلال فترة الانتظار. ومع ذلك، فإن عودة الإحساس الواقي للقدم تعتبر نتيجة ممتازة بحد ذاتها لأنها تحمي المريض من التقرحات والإصابات غير المحسوسة. التدخل الجراحي المبكر، الدقة المجهرية، والتأهيل المستمر هي الركائز الأساسية لتحقيق أفضل النتائج الممكنة.
الأسئلة الشائعة
ما هو سقوط القدم
سقوط القدم هو عرض طبي ناتج عن ضعف أو شلل في العضلات المسؤولة عن رفع الجزء الأمامي من القدم. يؤدي ذلك إلى تدلي القدم أثناء المشي واضطرار المريض لرفع ركبته عاليا لتجنب تعثر أصابعه بالأرض. يحدث غالبا بسبب تلف في العصب الشظوي.
هل يمكن الشفاء من اصابة العصب الشظوي
نعم، يمكن الشفاء من إصابة العصب الشظوي. يعتمد ذلك على شدة الإصابة. الكدمات البسيطة والانضغاط المؤقت قد تشفى تلقائيا خلال أسابيع أو أشهر. أما القطع الكامل أو التلف الشديد فيتطلب تدخلا جراحيا متخصصا لاستعادة الوظيفة.
متى يجب اجراء الجراحة
يُنصح بالجراحة الفورية إذا كان هناك جرح قطعي مفتوح أدى لقطع العصب. في الإصابات المغلقة، يفضل الأطباء الانتظار ومراقبة التحسن السريري وتخطيط الأعصاب لمدة تتراوح بين 3 إلى 6 أشهر. إذا لم يظهر أي تقدم، تصبح الجراحة ضرورية.
كم يستغرق العصب للنمو
تنمو الأعصاب الطرفية ببطء شديد، حيث يقدر معدل النمو بحوالي 1 مليمتر يوميا، أو ما يعادل بوصة واحدة شهريا. لذلك، قد يستغرق وصول العصب من منطقة الركبة إلى عضلات القدم عدة أشهر، ويتطلب الأمر صبرا طويلا.
هل العلاج الطبيعي ضروري
العلاج الطبيعي ضروري جدا وحيوي. خلال فترة انتظار نمو العصب، تكون العضلات مشلولة ومعرضة للضمور، والمفاصل معرضة للتيبس. يحافظ العلاج الطبيعي على مرونة الأنسجة ويضمن أن تكون العضلات جاهزة للعمل بمجرد وصول الإشارات العصبية إليها.
ما هي نسبة نجاح عملية ترقيع العصب
تعتبر عمليات ترقيع الأعصاب من الجراحات الدقيقة والناجحة، خاصة عند الشباب وعند إجرائها في الوقت المناسب (قبل مرور فترة طويلة على الإصابة). تزيد هذه التقنية من فرص استعادة الإحساس والحركة بشكل كبير مقارنة بترك العصب تالفا.
هل الجبيرة ضرورية بعد العملية
نعم، حماية منطقة الجراحة أمر بالغ الأهمية. تمنع الجبيرة تمدد العصب أو حدوث شد على منطقة الخياطة الدقيقة. تختلف مدة ونوع الجبيرة بناء على نوع الجراحة، ولكنها تعتبر جزءا أساسيا من بروتوكول الشفاء.
ما الفرق بين العصب الوركي والشظوي
العصب الوركي هو العصب الرئيسي الكبير الذي يخرج من أسفل الظهر ويمتد في الفخذ. العصب الشظوي هو أحد الفرعين الرئيسيين اللذين ينقسم إليهما العصب الوركي عند الركبة، وهو المسؤول المباشر عن حركة رفع القدم والإحساس في الجزء الخارجي من الساق.
هل يمكن علاج انضغاط العصب بدون جراحة
في حالات الانضغاط البسيطة الناتجة عن عادات خاطئة أو جبائر ضيقة، يمكن أن يزول الانضغاط بمجرد إزالة المسبب وتعديل الوضعيات، مع استخدام الأدوية الداعمة للأعصاب. الجراحة تخصص للحالات المستعصية أو التي تسبب ألما وضعفا متزايدا.
متى يسمح بالمشي بعد جراحة العصب
يختلف وقت السماح بالمشي من مريض لآخر بناء على توجيهات الجراح. في البداية، قد يمنع المريض من تحميل الوزن على الساق لحماية الجراحة. لاحقا، يسمح بالمشي التدريجي باستخدام عكازات وجبيرة داعمة للقدم لمنع التعثر.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
