الخلاصة الطبية السريعة: إبهام القدم الصمل (Hallux Rigidus) هو حالة طبية متقدمة تتميز بخشونة وتيبس في مفصل قاعدة الإصبع الكبير للقدم (المفصل المشطي السلامي الأول)، مما يسبب ألماً شديداً، وتورماً، وصعوبة بالغة في الحركة والمشي. يبدأ مسار العلاج بتعديل نمط الأحذية، واستخدام الأجهزة التقويمية، ومسكنات الألم، والحقن الموضعي. وفي الحالات المتقدمة التي تعيق الحياة اليومية، يتم اللجوء للتدخل الجراحي الدقيق، مثل استئصال النتوءات العظمية (Cheilectomy) أو دمج المفصل (Arthrodesis) أو استبداله، وذلك لاستعادة القدرة على المشي بدون ألم.
مقدمة شاملة عن إبهام القدم الصمل (تيبس مفصل الإبهام)
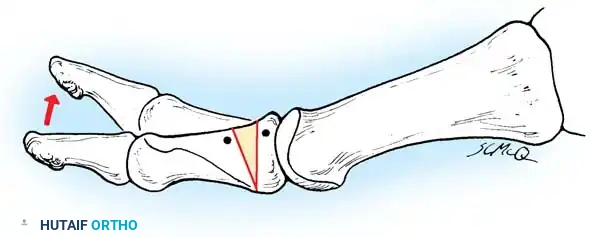
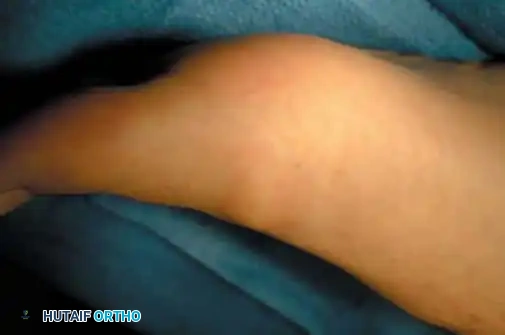
يعد إبهام القدم الصمل، أو ما يُعرف طبياً بتيبس مفصل إبهام القدم، واحداً من أكثر حالات التهاب المفاصل التنكسية (خشونة المفاصل) شيوعاً التي تصيب القدم، وهو السبب الثاني الأكثر شيوعاً لآلام الإصبع الكبير بعد حالة "وكعة القدم" أو انحراف الإبهام (Hallux Valgus). يشير هذا المصطلح، الذي تمت صياغته لأول مرة في أواخر القرن التاسع عشر، إلى الفقدان التدريجي للقدرة على تحريك المفصل المشطي السلامي الأول (First MTP Joint)، وتحديداً صعوبة ثني الإصبع الكبير إلى الأعلى (Dorsiflexion).
يعاني المرضى المصابون بهذه الحالة من ألم منهك يؤثر بشكل مباشر على جودة حياتهم. لا يقتصر الأمر على الألم الموضعي، بل يمتد ليشمل ظهور نتوءات عظمية بارزة (Osteophytes) أعلى المفصل، وتغيرات ملحوظة في الميكانيكا الحيوية لطريقة المشي، حيث يحاول المريض لا شعورياً تجنب الضغط على المنطقة المؤلمة، مما قد يؤدي إلى آلام ثانوية في الركبة، والورك، وأسفل الظهر.
إن فهم طبيعة هذا المرض هو الخطوة الأولى نحو الشفاء. تتدرج الحالة من تصلب بسيط في الصباح الباكر أو بعد فترات الراحة، لتتطور بمرور الوقت إلى تيبس كامل ومستمر يمنع المريض من ارتداء الأحذية العادية، أو ممارسة الأنشطة اليومية، أو حتى الوقوف لفترات طويلة براحة.
التشريح الدقيق والميكانيكا الحيوية للمفصل
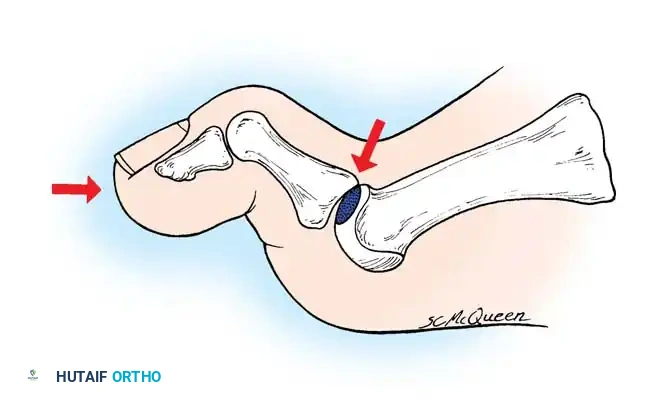
لفهم كيف يتطور إبهام القدم الصمل، يجب أن نغوص في التفاصيل التشريحية المعقدة للقدم. المفصل المشطي السلامي الأول هو المفصل المحوري الذي يربط بين رأس العظمة المشطية الأولى (First Metatarsal) في القدم، وقاعدة السلامية الدانية (Proximal Phalanx) للإصبع الكبير.
يلعب هذا المفصل دوراً حيوياً ومحورياً أثناء دورة المشي الطبيعية (Gait Cycle)، خاصة في "مرحلة الدفع" (Toe-off phase) عندما يرتفع الكعب عن الأرض. في هذه اللحظة الحرجة، يتحمل الإصبع الكبير قوة تعادل ما يقارب ضعف وزن الجسم لدفعه إلى الأمام. لكي تتم هذه الحركة بسلاسة، يجب أن يكون المفصل قادراً على الانثناء للأعلى بزاوية تتراوح بين 65 إلى 75 درجة.
تبدأ المشكلة الحقيقية في إبهام القدم الصمل على المستوى المجهري. يحدث تلف أو شق دقيق في الغضروف المفصلي الأملس المبطن لرأس العظمة المشطية. ومع مرور الوقت، وبسبب الاحتكاك المستمر والضغط الهائل، يبدأ الغضروف في التآكل والترقق. من الناحية الإشعاعية، قد تكون العلامة الأولى لهذا التآكل هي انخفاض طفيف جداً في قبة رأس المشط، وهو أمر يتطلب طبيباً استشارياً متمرساً لاكتشافه في مراحله المبكرة.
الأسباب الخفية وعوامل الخطر المؤدية لتيبس الإبهام
لا يحدث إبهام القدم الصمل بين عشية وضحاها، بل هو نتيجة لتراكم عوامل متعددة تؤدي في النهاية إلى انهيار الغضروف المفصلي. من أهم هذه الأسباب:
- التشوهات الميكانيكية الحيوية (Biomechanical Faults): الأشخاص الذين يعانون من تسطح القدم (Flat feet) أو القدم الجوفاء، أو أولئك الذين لديهم عظمة مشطية أولى طويلة بشكل غير طبيعي، يكونون أكثر عرضة لزيادة الضغط على المفصل.
- الإصابات والصدمات (Trauma): التعرض لإصابة مباشرة في الإصبع الكبير، مثل التواء المفصل الشديد (Turf Toe) أو سقوط جسم ثقيل على القدم، يمكن أن يضر بالغضروف ويطلق شرارة الالتهاب التنكسي.
- العوامل الوراثية والجينية: تلعب الوراثة دوراً كبيراً؛ فإذا كان أحد الوالدين يعاني من هذه المشكلة، فإن احتمالية إصابة الأبناء تزداد بسبب وراثة بنية القدم وطريقة المشي.
- الإجهاد المتكرر (Repetitive Stress): المهن والأنشطة الرياضية التي تتطلب الجلوس في وضعية القرفصاء المتكررة، أو الوقوف على أطراف الأصابع (مثل راقصي الباليه، والعمال)، تضع ضغطاً هائلاً ومستمراً على المفصل.
- أمراض المفاصل الالتهابية: مثل النقرس (Gout) أو التهاب المفاصل الروماتويدي، والتي تسرع من تدمير الغضروف.
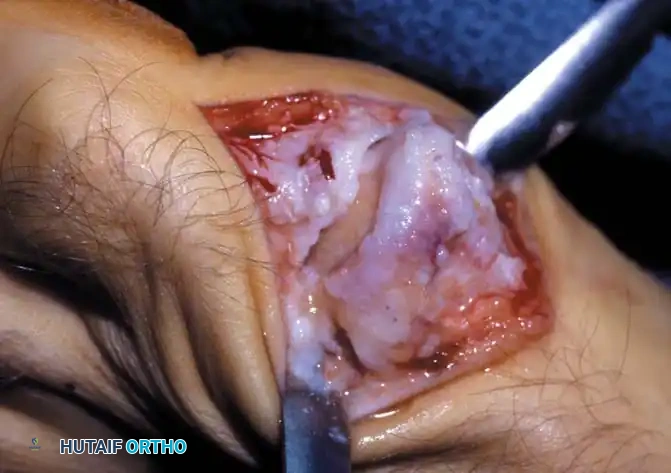
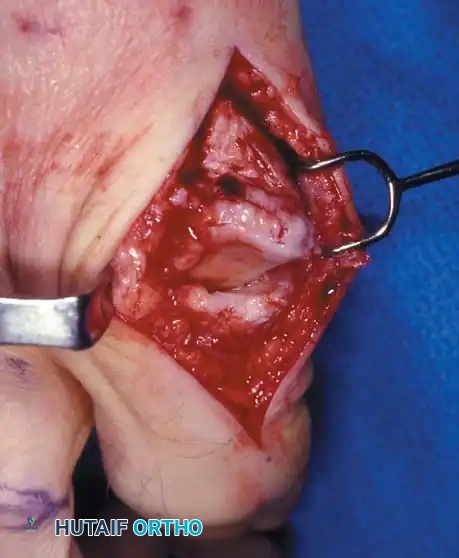
الأعراض والعلامات السريرية: كيف تتعرف على المرض؟
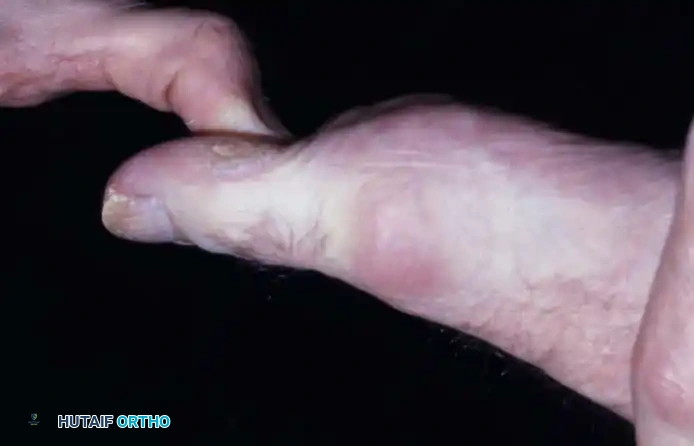
تتطور أعراض إبهام القدم الصمل بشكل تدريجي، وغالباً ما يتجاهلها المرضى في البدايات ظناً منهم أنه مجرد إرهاق عابر. تشمل الأعراض الرئيسية ما يلي:
- ألم في قاعدة الإصبع الكبير: يكون الألم أكثر حدة أثناء المشي، خاصة عند دفع القدم عن الأرض، أو عند ممارسة الرياضة.
- تيبس ومحدودية الحركة: صعوبة متزايدة في ثني الإصبع للأعلى أو للأسفل. يشعر المريض وكأن المفصل "متجمد".
- تورم والتهاب: احمرار وتورم حول المفصل، يزداد سوءاً مع المجهود أو في الطقس البارد والرطب.
- ظهور نتوء عظمي (Bone Spur): مع تآكل الغضروف، يحاول الجسم إصلاح نفسه عن طريق تكوين عظام جديدة، مما يؤدي إلى ظهور نتوء صلب أعلى المفصل. هذا النتوء يسبب ألماً شديداً عند احتكاكه بالحذاء.
- تغير في نمط المشي (Limping): لتجنب الألم، يبدأ المريض في المشي على الحافة الخارجية للقدم، مما يسبب آلاماً في الركبة وأسفل الظهر بمرور الوقت.
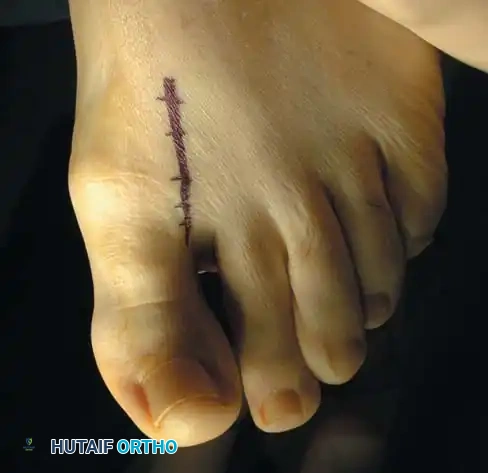
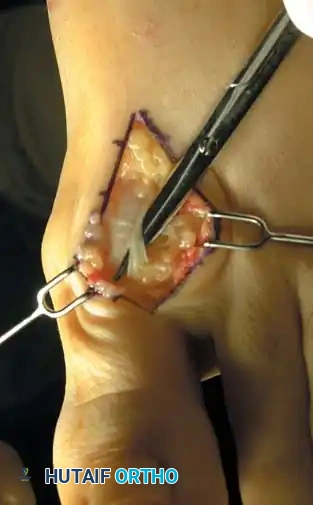
التشخيص الدقيق: حجر الأساس للعلاج الناجح
التشخيص المبكر والدقيق هو مفتاح منع تدهور المفصل. يقوم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل، بإجراء تقييم شامل يبدأ بأخذ التاريخ الطبي المفصل، يليه فحص سريري دقيق لاختبار نطاق حركة المفصل، وتحديد مواقع الألم، وتقييم طريقة المشي.
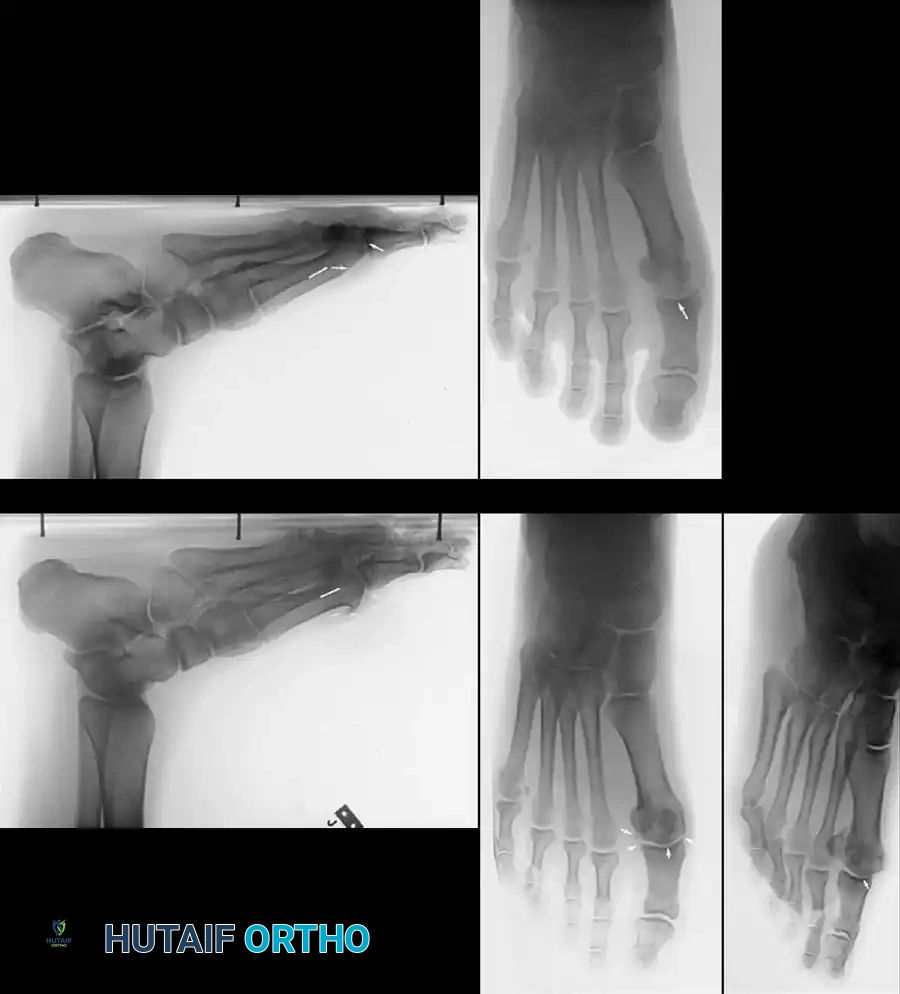
تُعد الأشعة السينية (X-rays) أداة التشخيص الذهبية هنا. يتم أخذ صور بأوضاع مختلفة (أثناء الوقوف وتحميل الوزن) لتقييم:
* مدى تضيق المسافة المفصلية (دليل على تآكل الغضروف).
* حجم وموقع النتوءات العظمية.
* وجود أي تكيسات عظمية أو تصلب تحت الغضروف.
في بعض الحالات النادرة أو المعقدة، قد يطلب الدكتور هطيف إجراء تصوير بالرنين المغناطيسي (MRI) لتقييم حالة الغضروف والأنسجة الرخوة المحيطة بدقة متناهية.
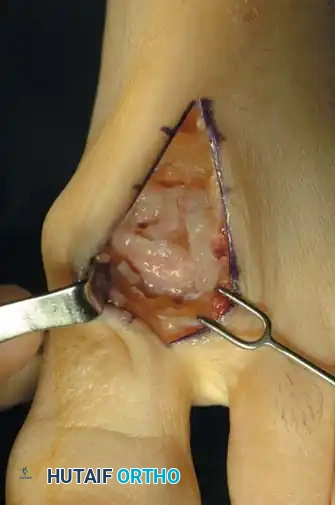
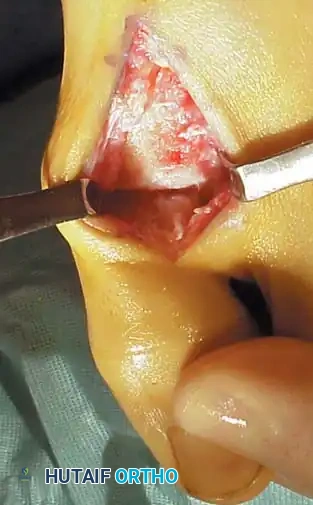
جدول (1): مراحل تطور إبهام القدم الصمل (تصنيف كوفلين وشورناس)
يعتمد الأستاذ الدكتور محمد هطيف على التصنيفات العالمية لتحديد درجة المرض بدقة، مما يوجه خطة العلاج:
| الدرجة (Grade) | الأعراض السريرية | التغيرات في الأشعة السينية (X-ray) | نطاق الحركة (Dorsiflexion) |
|---|---|---|---|
| الدرجة 0 | تيبس بسيط، ألم خفيف عرضي. | طبيعية، لا يوجد تضيق أو نتوءات. | 40 إلى 60 درجة (شبه طبيعي). |
| الدرجة 1 | ألم متقطع، خاصة عند أقصى ثني للمفصل. | نتوء عظمي صغير أعلى المفصل، تضيق طفيف. | 30 إلى 40 درجة. |
| الدرجة 2 | ألم مستمر مع المشي، تيبس ملحوظ. | نتوءات عظمية واضحة، تضيق متوسط في المفصل. | 10 إلى 30 درجة. |
| الدرجة 3 | ألم شديد ومستمر، صعوبة بالغة في ارتداء الأحذية. | تضيق شديد إلى انعدام المسافة المفصلية، نتوءات كبيرة، تكيسات عظمية. | أقل من 10 درجات. |
| الدرجة 4 | ألم حتى في وقت الراحة، تيبس كامل. | تدمير كامل للمفصل. | حركة شبه معدومة. |
الخيارات العلاجية التحفظية (بدون جراحة)
في عيادة الأستاذ الدكتور محمد هطيف، يتم الالتزام الصارم بمبدأ "الأمانة الطبية"، حيث لا يُنصح بالتدخل الجراحي إلا إذا استُنفدت كافة الحلول التحفظية ولم تُظهر استجابة، خاصة في الدرجات المبكرة (0، 1، وأحياناً 2). تشمل العلاجات التحفظية:
- تعديل الأحذية (Shoe Modifications): الخطوة الأهم هي ارتداء أحذية ذات مقدمة واسعة (Toe box) لمنع الضغط على النتوء العظمي. يُنصح بشدة باستخدام الأحذية ذات النعل الهزاز (Rocker-bottom shoes) أو النعل الصلب الذي يقلل من حاجة المفصل للانثناء أثناء المشي.
- التقويمات والفرشات الطبية (Orthotics): استخدام ضبانات مخصصة لدعم قوس القدم وتخفيف الضغط الميكانيكي عن مفصل الإبهام.
- العلاج الدوائي: استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين لتقليل الألم والتورم، سواء عن طريق الفم أو ككريمات موضعية.
- العلاج بالحقن الموضعي:
- حقن الكورتيزون: لتقليل الالتهاب والألم الحاد بشكل سريع.
- حقن البلازما الغنية بالصفائح الدموية (PRP): لتحفيز التئام الأنسجة وتقليل التدهور التنكسي في المراحل المبكرة.
- العلاج الطبيعي والكمادات: استخدام كمادات الثلج والماء الدافئ بالتناوب (Contrast baths)، وتمارين الإطالة اللطيفة للحفاظ على مرونة الأوتار المحيطة بالمفصل.
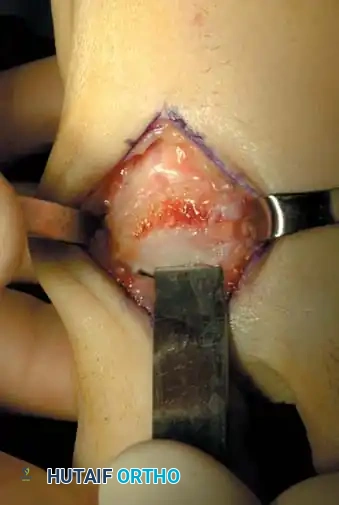
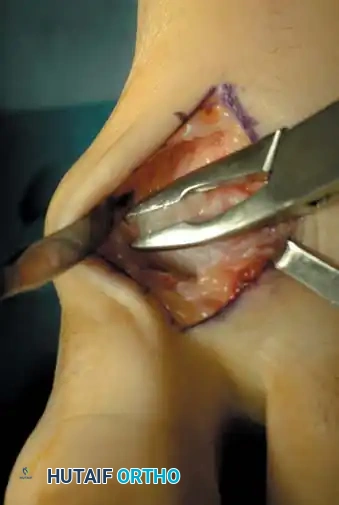
التدخل الجراحي: متى وكيف؟ (الخيارات الجراحية المتقدمة)
عندما يصبح الألم غير محتمل، وتفشل العلاجات التحفظية في تحسين جودة حياة المريض، يصبح التدخل الجراحي هو الحل الأمثل. يتميز الأستاذ الدكتور محمد هطيف في صنعاء بتقديم أحدث التقنيات الجراحية العالمية، بما في ذلك الجراحات الميكروسكوبية واستخدام مناظير المفاصل بتقنية 4K لضمان أعلى نسب النجاح وأقل فترة تعافي.
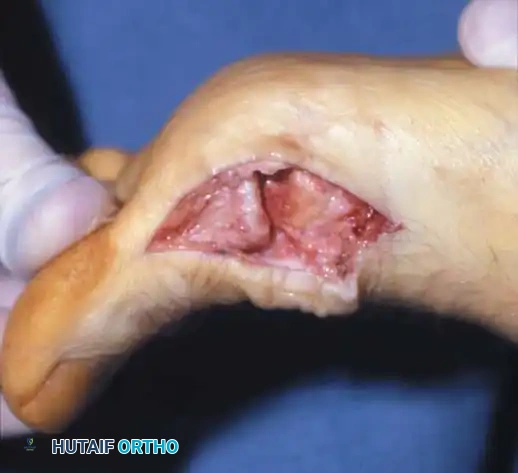
1. استئصال النتوءات العظمية وتنظيف المفصل (Cheilectomy)
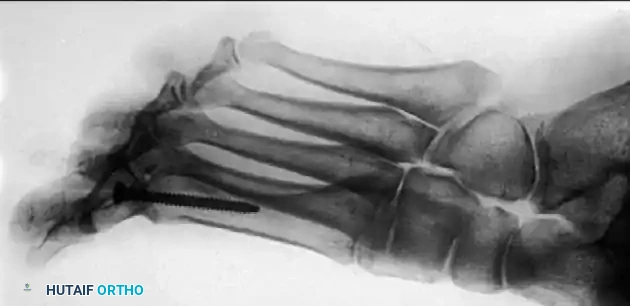
تُجرى هذه العملية للحالات من الدرجة 1 و 2. تتضمن الجراحة إزالة النتوء العظمي (Spur) الموجود أعلى المفصل، بالإضافة إلى إزالة حوالي 25-30% من الجزء العلوي لرأس العظمة المشطية. الهدف هو إزالة العائق الميكانيكي الذي يمنع المفصل من الانثناء للأعلى، مما يخفف الألم ويزيد من نطاق الحركة. يمكن إجراؤها كجراحة تدخل محدود (Minimally Invasive).
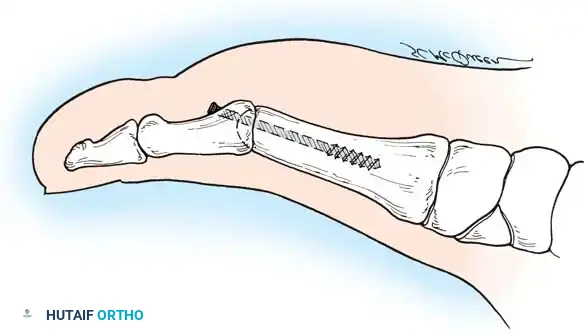
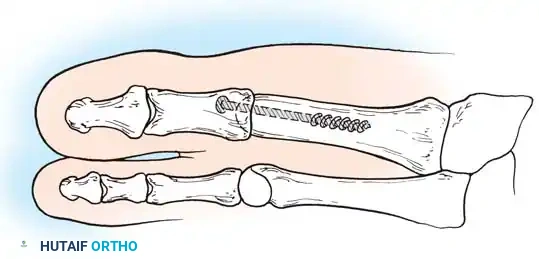
2. إيثاق / دمج المفصل (Arthrodesis)
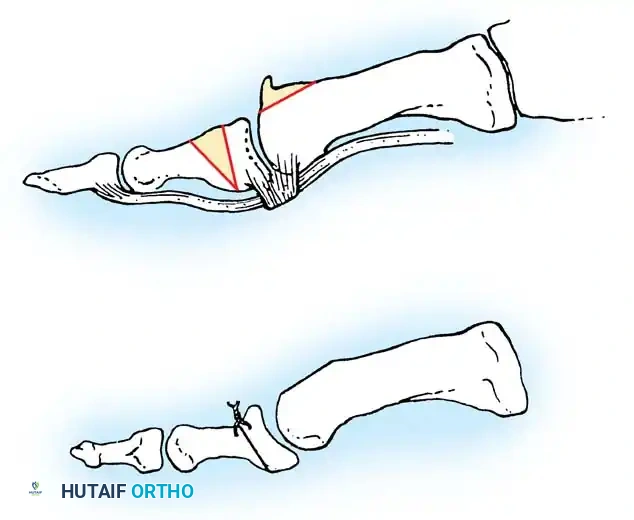
يُعد دمج المفصل المعيار الذهبي (Gold Standard) لعلاج الحالات المتقدمة (الدرجة 3 و 4) من إبهام القدم الصمل. يقوم الدكتور هطيف بإزالة الغضروف التالف تماماً، ثم يثبت العظمتين (المشطية والسلامية) معاً باستخدام براغي أو شرائح معدنية صغيرة من التيتانيوم. بمرور الوقت، تلتحم العظمتان لتصبحا عظمة واحدة صلبة.
النتيجة: القضاء على الألم بنسبة 100%، ولكن مع فقدان القدرة على ثني الإبهام. ومع ذلك، فإن غالبية المرضى يعودون للمشي والجري بشكل طبيعي جداً دون أن يلاحظوا هذا النقص في الحركة.
3. رأب / استبدال المفصل (Arthroplasty)
في بعض الحالات المختارة بعناية (غالباً كبار السن الذين لا يمارسون أنشطة بدنية عنيفة)، يمكن إزالة جزء من المفصل التالف واستبداله بمفصل صناعي دقيق، أو وضع فاصل من الأنسجة (Interpositional Arthroplasty). يحافظ هذا الإجراء على حركة المفصل، ولكنه قد لا يكون مناسباً للأشخاص النشطين أو الرياضيين نظراً لاحتمالية تآكل المفصل الصناعي بمرور الوقت.
جدول (2): مقارنة شاملة بين الخيارات الجراحية
| وجه المقارنة | استئصال النتوءات (Cheilectomy) | دمج المفصل (Arthrodesis) | استبدال المفصل (Arthroplasty) |
|---|---|---|---|
| أفضل استخدام | المراحل المبكرة والمتوسطة | المراحل المتقدمة والشديدة | كبار السن، قليلي النشاط |
| الحفاظ على الحركة | نعم، يحسن نطاق الحركة | لا، يتم تثبيت المفصل بالكامل | نعم، يحافظ على الحركة |
| تخفيف الألم | جيد جداً، لكن قد يعود مستقبلاً | ممتاز، دائم ونهائي | جيد، لكن قد يفشل المفصل الصناعي |
| فترة التعافي للعودة للحذاء الطبيعي | 3 إلى 5 أسابيع | 8 إلى 12 أسبوعاً | 4 إلى 6 أسابيع |
| القدرة على الجري والرياضة العنيفة | نعم، ممكنة | نعم، بقوة وثبات عاليين | غير منصوح بها |
لماذا تختار الأستاذ الدكتور محمد هطيف في صنعاء، اليمن؟
عندما يتعلق الأمر بجراحة العظام الدقيقة، فإن اختيار الجراح هو القرار الأهم. يُعتبر الأستاذ الدكتور محمد هطيف الخبير الأول والمرجع الطبي الأبرز في اليمن في مجال جراحات العظام والمفاصل، وذلك للأسباب التالية:
- الرتبة الأكاديمية والخبرة: أستاذ جراحة العظام والمفاصل بجامعة صنعاء، بخبرة سريرية وجراحية تتجاوز 20 عاماً في علاج أعقد الحالات.
- التقنيات الحديثة: رائد في استخدام الجراحات الميكروسكوبية، ومناظير المفاصل بدقة 4K، وتقنيات استبدال المفاصل المتقدمة في اليمن.
- الأمانة الطبية المطلقة: يشتهر الدكتور هطيف بنهجه الصارم في عدم اللجوء للجراحة إلا كخيار أخير وضروري، مع شرح كافة الخيارات للمريض بشفافية تامة.
- الرعاية الشاملة: متابعة دقيقة وحثيثة لكل مريض منذ لحظة التشخيص، مروراً بالعملية الجراحية، وحتى إتمام برامج العلاج الطبيعي وإعادة التأهيل.
دليل التعافي وإعادة التأهيل الشامل بعد الجراحة
تعتمد سرعة التعافي على نوع الإجراء الجراحي، ولكن وضع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً لضمان أفضل النتائج:
الأسبوع الأول والثاني:
* الراحة التامة مع رفع القدم لتقليل التورم.
* ارتداء حذاء جراحي خاص (Post-op shoe) لحماية القدم.
* المشي مسموح للضرورة فقط باستخدام العكازات مع تحميل الوزن على الكعب (حسب توجيهات الطبيب).
* العناية بالجرح وتغيير الضمادات.
الأسبوع الثالث إلى السادس:
* إزالة الغرز الجراحية (عادة في الأسبوع الثاني).
* البدء التدريجي في العلاج الطبيعي. في حالة (Cheilectomy)، يتم التركيز على تمارين تحريك المفصل لمنع التيبس.
* في حالة (Arthrodesis)، يتم التأكد من التحام العظام عبر الأشعة السينية قبل السماح بتحميل الوزن الكامل.
من الأسبوع السادس وما بعده:
* العودة التدريجية لارتداء الأحذية الرياضية الواسعة.
* استئناف الأنشطة اليومية والمشي لفترات أطول.
* العودة للرياضة تتطلب عادة من 3 إلى 6 أشهر لضمان قوة المفصل واستقراره.
قصص نجاح ملهمة من عيادة الدكتور محمد هطيف
قصة المريض "أحمد. ع" (45 عاماً - رياضي وهاوي تسلق):
عانى أحمد من ألم شديد في إبهام قدمه اليمنى منعه من ممارسة رياضته المفضلة لأكثر من عامين. بعد زيارة عيادة أ.د. محمد هطيف، تم تشخيصه بإبهام قدم صمل من الدرجة الثانية. أجرى له الدكتور هطيف عملية استئصال النتوءات العظمية (Cheilectomy) بتقنية التدخل المحدود. بعد 6 أسابيع من التأهيل، عاد أحمد للمشي بدون ألم، وبعد 3 أشهر عاد لممارسة التسلق بكفاءة عالية، معبراً عن امتنانه للتشخيص الدقيق والمهارة الجراحية الفائقة.
قصة المريضة "فاطمة. س" (60 عاماً - معلمة):
كانت فاطمة تعاني من تيبس كامل وألم مستمر يمنعها من الوقوف في الفصل الدراسي، وتغيرت طريقة مشيها مما سبب لها آلاماً في الظهر. أظهرت الأشعة تدميراً كاملاً للمفصل (الدرجة الرابعة). قرر الدكتور هطيف إجراء عملية دمج المفصل (Arthrodesis). تقول فاطمة: "كنت خائفة من فكرة دمج المفصل وفقدان الحركة، لكن الدكتور هطيف شرح لي الأمر بصدق وأمانة. اليوم، أمشي بشكل طبيعي جداً، والأهم أن الألم المبرح قد اختفى تماماً وكأنه لم يكن".
