الخلاصة الطبية السريعة: جراحة نقل الأنسجة المركبة (Composite Tissue Transfer) هي إجراء جراحي مجهري دقيق ومتقدم جداً، يهدف إلى إعادة بناء العظام والأطراف والأنسجة المفقودة نتيجة الأورام، أو الحوادث المرورية الشديدة، أو التشوهات الخلقية. يتم خلال هذه الجراحة نقل أنسجة حية متكاملة (كالعظام، والجلد، والعضلات، والأوعية الدموية) من مناطق "مانحة" في جسم المريض نفسه، مثل الضلوع أو القدم، إلى المنطقة "المستقبِلة" المصابة. تتطلب هذه العملية إعادة توصيل الأوعية الدموية الدقيقة تحت المجهر الجراحي لضمان التروية الدموية الفورية، ونجاح الترقيع، واستعادة الوظيفة الحركية والشكلية للمريض بشكل كامل.
مقدمة شاملة عن الجراحات المجهرية الترميمية المتقدمة
شهدت الجراحة المجهرية الترميمية (Reconstructive Microsurgery) تطوراً هائلاً وغير مسبوق في العقود الأخيرة، مما فتح أبواب الأمل الواسعة للمرضى الذين يعانون من فقدان أجزاء كبيرة ومعقدة من العظام أو الأنسجة الرخوة. في الماضي القريب، كانت الإصابات البالغة الناتجة عن الحوادث الشديدة، أو عمليات الاستئصال الجذري للأورام الخبيثة، أو حتى التهابات العظام المزمنة (Osteomyelitis) تؤدي حتمياً إلى خيارات قاسية مثل البتر أو فقدان الوظيفة الحركية بشكل دائم.
أما اليوم، وفي ظل التقدم الطبي المذهل، وبفضل تقنيات جراحة نقل الأنسجة المركبة، أصبح بإمكان نخبة جراحي العظام والترميم إعادة بناء هذه الأجزاء المفقودة بدقة متناهية ووظيفية عالية. تعتمد هذه الجراحات المتقدمة على مبدأ استغلال "قطع الغيار" الطبيعية في جسم الإنسان؛ حيث يتم أخذ أنسجة حية من جسم المريض نفسه (Autografts) تشمل العظام، والعضلات، والأعصاب، والجلد، ونقلها ككتلة واحدة حية إلى المنطقة المتضررة.
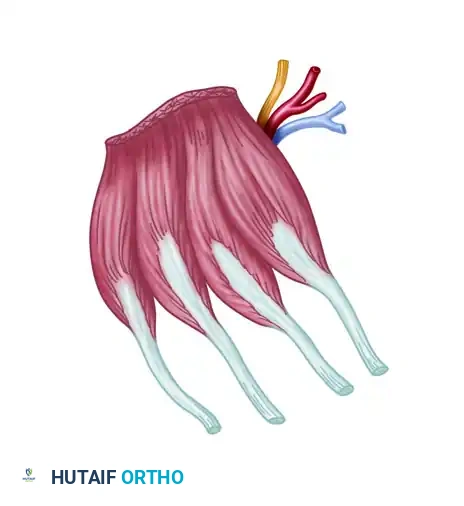
ولضمان بقاء هذه الأنسجة حية وقادرة على الاندماج والنمو، يقوم الجراح بإعادة توصيل أوعيتها الدموية الدقيقة (الشرايين والأوردة التي لا يتجاوز قطرها 1 إلى 2 مليمتر) باستخدام خيوط جراحية أرفع من شعرة الإنسان، وذلك تحت تكبير المجهر الجراحي المتقدم. يسلط هذا الدليل الطبي الشامل الضوء على أدق التفاصيل المتعلقة بمنطقتين من أهم المناطق المانحة للأنسجة في الجسم: الضلوع (Ribs) والقدم (Foot Flaps)، وكيف يتم استخدامهما ببراعة لإعادة بناء الأطراف والفكين وإنقاذ المرضى من الإعاقة.
الأستاذ الدكتور محمد هطيف: الخبير الأول في اليمن للجراحات المجهرية وترميم الأطراف
عند الحديث عن جراحات دقيقة ومعقدة كجراحة نقل الأنسجة المركبة، فإن اختيار الجراح يمثل 90% من نسبة نجاح العملية. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل دكتور عظام في صنعاء واليمن بلا منازع في هذا التخصص الدقيق.
يمتلك الأستاذ الدكتور محمد هطيف مكانة علمية وطبية مرموقة تتوجت بكونه أستاذ جراحة العظام والمفاصل بجامعة صنعاء، واستشاري أول جراحة العظام والكسور والجراحات المجهرية. بخبرة تمتد لأكثر من 20 عاماً في غرف العمليات، نجح الدكتور هطيف في إنقاذ مئات الأطراف من البتر وإعادة الأمل لمرضى فقدوا الأمل في الشفاء.
لماذا يعتبر الدكتور محمد هطيف المرجع الأول في هذه الجراحات؟
* الريادة في الجراحة المجهرية: يمتلك مهارات استثنائية في إجراء المفاغرة الوعائية الدقيقة (Microvascular Anastomosis) لضمان نجاح السدائل الحرة.
* التقنيات الحديثة: يعتمد في عيادته وعملياته على أحدث ما توصل إليه الطب، مثل استخدام مناظير المفاصل بتقنية 4K، والتقنيات المتقدمة في المفاصل الصناعية.
* الأمانة الطبية الصارمة: يُعرف الدكتور هطيف بشفافيته المطلقة مع مرضاه، حيث يقدم التقييم الطبي الدقيق والموضوعي دون مبالغة، ويضع مصلحة المريض فوق كل اعتبار.
* الخبرة الأكاديمية والعملية: كونه أستاذاً جامعياً يجعله دائم الاطلاع على أحدث الأبحاث والبروتوكولات العلاجية العالمية وتطبيقها في اليمن.
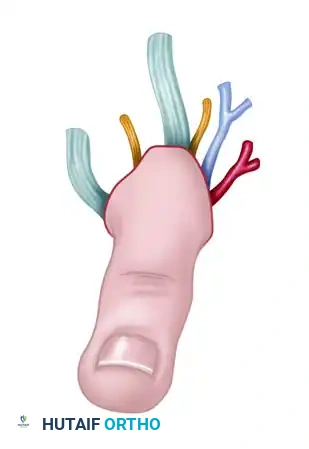
الفهم العميق لمفهوم نقل الأنسجة المركبة (Composite Tissue Transfer)
عندما نتحدث في الأوساط الطبية عن "نقل الأنسجة المركبة"، فإننا نعني نقل أكثر من نوع واحد من الأنسجة في نفس الوقت وبنفس التروية الدموية. في العديد من الإصابات المعقدة، لا يكون الفقد مقتصراً على العظم فقط، بل يشمل الجلد والعضلات والأوعية الدموية.
على سبيل المثال، مريض تعرض لحادث دراجة نارية أدى إلى فقدان جزء من عظم الساق مع تهتك كامل للجلد المغطي له. في هذه الحالة، زراعة عظم تقليدي ستفشل حتماً لعدم وجود غطاء جلدي يحميه ولضعف التروية الدموية. الحل الأمثل هنا هو نقل سديلة حرة مركبة (Free Composite Flap) تتكون من عظم وجلد معاً، يتم استئصالها مع الشريان والوريد المغذي لها من منطقة أخرى في الجسم.
المزايا الفسيولوجية للطعوم المركبة المروية (Vascularized Grafts)
- تروية دموية فورية: بمجرد توصيل الأوعية الدموية في المنطقة المستقبلة، يتدفق الدم فوراً إلى العظم والجلد المنقول، مما يمنع تموت الأنسجة.
- مقاومة العدوى: الأنسجة ذات التروية الدموية الجيدة تمتلك قدرة هائلة على مقاومة البكتيريا والالتهابات، وهو أمر حاسم في الجروح الملوثة أو حالات التهاب العظم.
- التئام عظمي أسرع: العظم المنقول حياً (Vascularized Bone) يندمج مع العظم الأصلي للمريض بسرعة تعادل سرعة التئام الكسر العادي، على عكس الطعوم العظمية الميتة (Non-vascularized) التي تأخذ أشهراً أو سنوات وقد تذوب.
- استمرارية النمو: في حالات الأطفال، إذا تم نقل العظم مع "مراكز النمو" الخاصة به (Epiphyseal plates)، فإن العظم المنقول سيستمر في النمو مع الطفل.
التشريح الدقيق ومناطق التبرع بالأنسجة (Donor Sites)
لفهم كيف تتم هذه الجراحات المعقدة، يجب أن نتعرف بعمق على المناطق التي يتم أخذ الأنسجة منها، والتي تسمى بالمناطق المانحة. يختار الجراح المنطقة المانحة بناءً على نوع الأنسجة المطلوبة، شكلها، حجمها، وطول الأوعية الدموية المتاحة.
أولاً: تشريح الطعوم الضلعية (Rib Grafts)
الضلوع ليست مجرد عظام مقوسة وظيفتها حماية القلب والرئتين فحسب، بل هي "بنك" ممتاز ومرن للعظام القابلة للتشكيل. يتم استخدام الضلوع بشكل واسع في الجراحات الترميمية، خاصة لترميم الفك السفلي، أو عظام الوجه، أو حتى أجزاء من الأطراف.
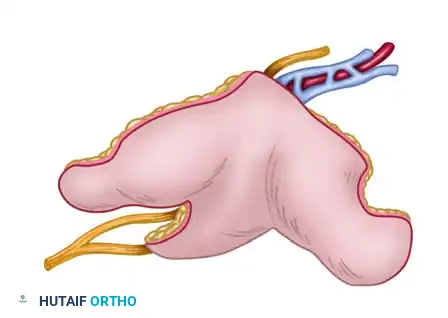
- التركيب التشريحي: يمكن أخذ الضلع كطعم عظمي نقي، أو كطعم مركب يشمل العظم وجزء من العضلات الوربية (Intercostal muscles) والجلد المغطي لها.
- التروية الدموية: تعتمد هذه السديلة على الشرايين والأوردة الوربية (Intercostal vessels) التي تمتاز بقطر مناسب للمفاغرة المجهرية.
- المميزات: العظم الضلعي مرن وقابل للثني والتشكيل ليطابق الأجزاء المنحنية (مثل الفك). كما أن أخذ ضلع أو ضلعين لا يؤثر إطلاقاً على وظيفة التنفس لدى المريض.
ثانياً: سدائل القدم ونقل الأصابع (Foot Flaps & Toe Transfer)
القدم هي واحدة من أهم وأعقد المناطق المانحة في الجسم، وخاصة عندما يتعلق الأمر بترميم اليدين أو تغطية العيوب الدقيقة في الأطراف.
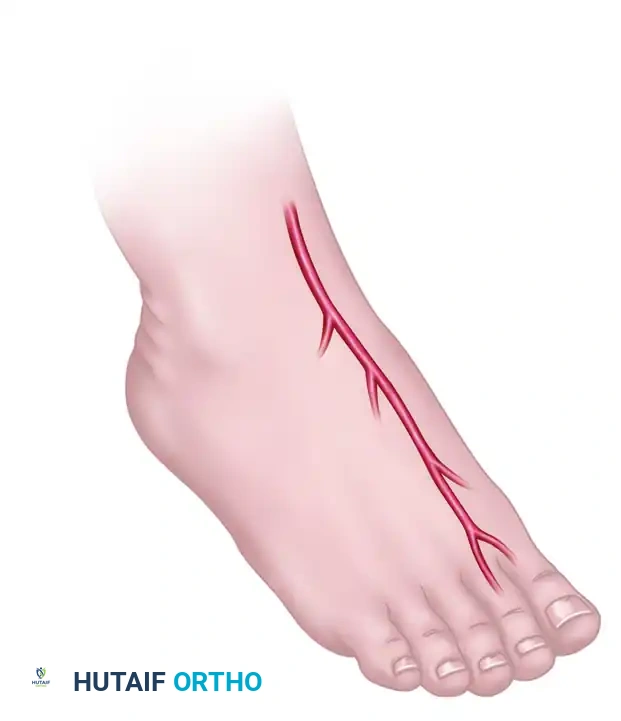
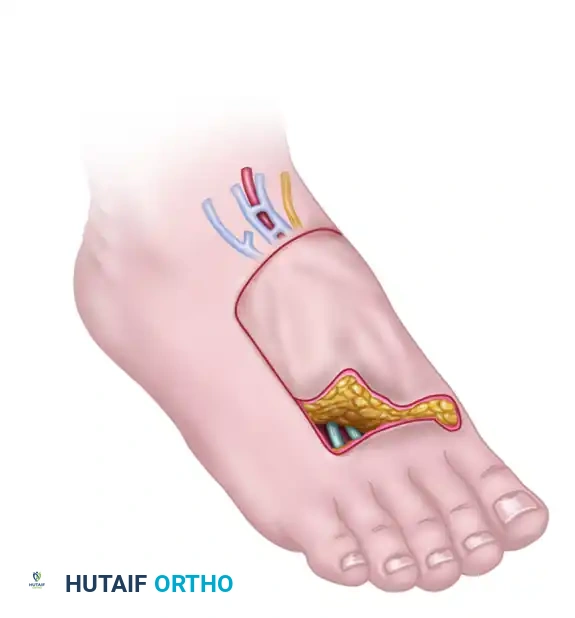
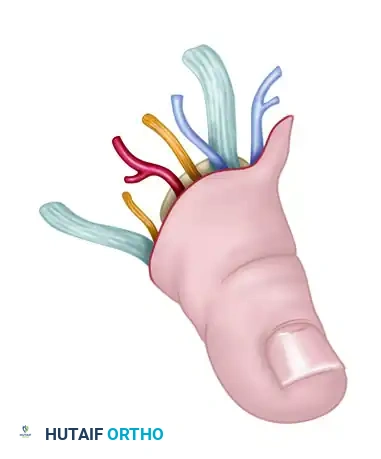
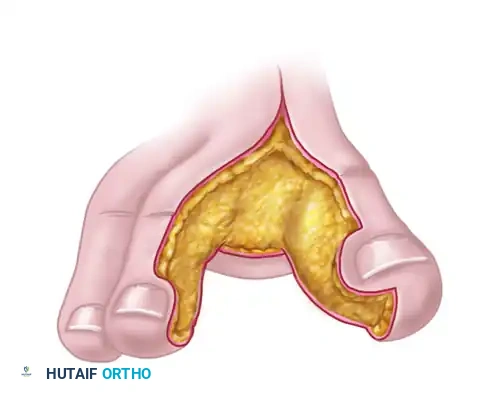
- نقل أصابع القدم إلى اليد (Toe-to-Hand Transfer): في حالات البتر الرضحي لإبهام اليد (الذي يمثل 50% من وظيفة اليد)، يقوم الدكتور محمد هطيف بنقل إصبع القدم الكبير (أو الإصبع الثاني) ليزرعه مكان إبهام اليد المفقود. يتم نقل الإصبع بعظامه، ومفاصله، وأوتاره، وأعصابه، وأوعيته الدموية.
- سدائل ظهر القدم (Dorsalis Pedis Flap): يتم أخذ طبقة رقيقة وقوية من الجلد مع ترويتها الدموية من ظهر القدم لتغطية الجروح المعقدة في اليد أو الوجه.
- المميزات: توفر القدم أنسجة متخصصة جداً (مثل الجلد السميك، والأظافر، والمفاصل الصغيرة) لا يمكن إيجادها في أي مكان آخر في الجسم.
مقارنة شاملة بين خيارات المناطق المانحة
لتوضيح الفروق بين المناطق المانحة المختلفة، يوضح الجدول التالي أهم الخصائص:
| المنطقة المانحة | نوع الأنسجة المتوفرة | الاستخدام الجراحي الشائع | المزايا الرئيسية | العيوب أو التحديات |
|---|---|---|---|---|
| الضلوع (Ribs) | عظم مرن، غضروف، عضلات، جلد | ترميم الفك، عظام الوجه، الأطراف العلوية | عظم قابل للتشكيل، توفر كمية جيدة من الأنسجة | ندبة في الصدر، ألم مؤقت عند التنفس |
| القدم (Foot/Toes) | مفاصل دقيقة، أوتار، أعصاب حسية، أظافر | ترميم أصابع اليد، تغطية عيوب اليد الرخوة | تعويض وظيفي وشكلي ممتاز لليدين | تتطلب دقة مجهرية فائقة، قد تؤثر طفيفاً على شكل القدم |
| عظمة الشظية (Fibula) | عظم طويل صلب، جلد، عضلات | ترميم العظام الطويلة (الفخذ، الساق)، الفك | أطول عظم متاح (حتى 25 سم)، صلب جداً ويتحمل الوزن | قد تسبب ضعفاً بسيطاً في الكاحل إذا لم تؤخذ بدقة |
الدواعي والأسباب: متى نلجأ لجراحة نقل الأنسجة المركبة؟
لا يتم اتخاذ قرار إجراء هذه الجراحة الكبرى إلا في حالات محددة تتطلب تدخلاً جذرياً، ومن أهم هذه الدواعي التي يعالجها الأستاذ الدكتور محمد هطيف في عيادته:
- الحوادث المرورية وإصابات السحق (Crush Injuries): والتي تؤدي إلى فقدان مساحات واسعة من الجلد وتهشم العظام وخروجها من الجسم.
- استئصال الأورام العظمية (Bone Sarcomas): عند استئصال ورم خبيث من العظم، يضطر الجراح لإزالة جزء كبير من العظم والأنسجة المحيطة لضمان الأمان، ويتم تعويض هذا الفراغ بالطعوم المركبة.
- التهاب العظام والنقي المزمن (Chronic Osteomyelitis): الالتهابات المزمنة تدمر العظم والجلد المغطي له. نقل نسيج حي مروي دموياً هو العلاج السحري للقضاء على البكتيريا المستوطنة.
- التشوهات الخلقية (Congenital Deformities): مثل غياب بعض العظام منذ الولادة (كالغياب الخلقي لعظمة الكعبرة أو الشظية)، حيث يتم ترميم الطرف باستخدام الطعوم المروية.
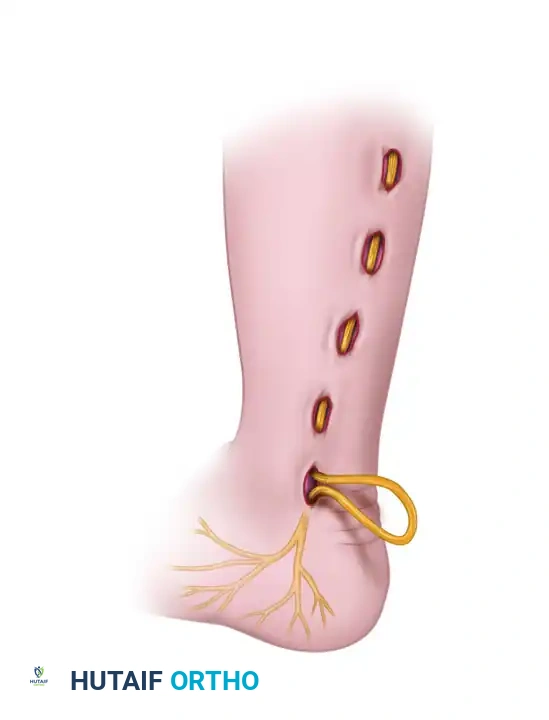
الخطوات الجراحية التفصيلية: رحلة داخل غرفة العمليات
تعتبر جراحة نقل الأنسجة المركبة ماراثوناً جراحياً قد يستغرق من 6 إلى 12 ساعة متواصلة، وتتطلب فريقاً طبياً متكاملاً بقيادة جراح خبير مثل الدكتور محمد هطيف. تنقسم العملية إلى مراحل دقيقة:
المرحلة الأولى: التخطيط والتحضير (Pre-operative Planning)
قبل الجراحة، يتم إجراء تصوير مقطعي (CT Scan) وتصوير الأوعية الدموية (Angiography) لرسم خريطة دقيقة للشرايين والأوردة في كل من المنطقة المانحة والمنطقة المصابة.
المرحلة الثانية: استخراج السديلة (Harvesting the Flap)
يبدأ الجراح بفتح المنطقة المانحة (الضلع أو القدم). يتم تشريح الأنسجة بحذر شديد مع تتبع الشريان والوريد المغذي لها. هذه الخطوة تتطلب معرفة تشريحية عميقة لعدم إتلاف الأوعية الدموية الدقيقة التي ستبقي النسيج حياً.
المرحلة الثالثة: تحضير المنطقة المستقبلة (Recipient Site Preparation)
في نفس الوقت، يتم تنظيف المنطقة المصابة تماماً من أي أنسجة ميتة أو ملتهبة (Debridement)، وتجهيز الأوعية الدموية المستقبلة (الشريان والوريد في الساق أو اليد) لتكون جاهزة لعملية التوصيل.
المرحلة الرابعة: المفاغرة الوعائية المجهرية (Microvascular Anastomosis)
هذه هي قمة الإعجاز الجراحي. يتم نقل السديلة إلى المكان الجديد، وتثبيت العظم باستخدام شرائح ومسامير طبية. ثم يجلس الجراح خلف المجهر الجراحي الذي يكبر الرؤية لعشرات المرات. باستخدام خيوط جراحية مقاس (9-0 أو 10-0) وهي أدق من خيوط العنكبوت، يتم خياطة الشريان المانح بالشريان المستقبل، والوريد بالوريد. بمجرد إزالة الملاقط، يتدفق الدم ليعيد الحياة للنسيج المنقول.
الطعوم التقليدية مقابل السدائل المركبة المروية
لفهم القيمة العظيمة لهذه التقنية، نضع هذه المقارنة العلمية:
| وجه المقارنة | الطعوم العظمية التقليدية (غير المروية) | السدائل العظمية المركبة (المروية دموياً) |
|---|---|---|
| التروية الدموية | تعتمد على تسرب الدم البطيء من الأنسجة المحيطة | تروية دموية فورية ومستقلة عبر المفاغرة المجهرية |
| معدل الشفاء والاندماج | بطيء جداً، قد يأخذ سنوات | سريع جداً، يشبه التئام الكسور العادية (أسابيع/أشهر) |
| مقاومة العدوى | ضعيفة جداً، عرضة للالتهاب والذوبان | ممتازة جداً، بفضل توفر الخلايا المناعية عبر الدم |
| القدرة على تحمل الوزن | ضعيفة في البداية وعرضة للكسور الإجهادية | قوية وتتضخم مع مرور الوقت لتحمل أوزان ثقيلة |
| الاستخدام الأمثل | الفجوات العظمية الصغيرة (أقل من 6 سم) | الفجوات العظمية الكبيرة جداً (أكثر من 6 سم) والعيوب المعقدة |
دليل إعادة التأهيل والتعافي (Rehabilitation Guide)
نجاح العملية في غرفة العمليات هو نصف المشوار، النصف الآخر يعتمد على العناية الحثيثة وبرنامج العلاج الطبيعي.
- العناية في العناية المركزة (ICU): يقضي المريض الأيام الأولى تحت المراقبة الدقيقة. يتم فحص حرارة السديلة، ولونها، ونبضها كل ساعة للتأكد من عدم حدوث أي تجلطات في الأوعية الدموية الدقيقة.
- البيئة الدافئة والمنع التام للتدخين: النيكوتين هو العدو الأول للجراحات المجهرية لأنه يسبب انقباض الأوعية الدموية. يُمنع التدخين منعاً باتاً لعدة أسابيع قبل وبعد الجراحة. يتم الحفاظ على تدفئة الغرفة لضمان توسع الأوعية وتدفق الدم.
- العلاج الطبيعي المتدرج: يبدأ المريض بتمارين الحركة السلبية، ثم الإيجابية. في حالات نقل عظام الساق، يتم التدرج في تحميل الوزن (Weight-bearing) بناءً على صور الأشعة السينية التي تؤكد اندماج العظم، وهو ما يتابعه الدكتور محمد هطيف شخصياً.
قصص نجاح ملهمة من واقع العيادة
تعكس قصص المرضى الأثر الحقيقي لهذه الجراحات في تغيير مسار حياتهم:
حالة إنقاذ طرف من البتر:
شاب في العشرينيات من عمره تعرض لحادث سيارة مروع أدى إلى فقدان 12 سم من عظمة الساق (Tibia) مع تهتك كامل لعضلات وجلد الساق الأمامي. كانت التوصيات المبدئية في بعض المستشفيات هي البتر تحت الركبة. بعد تحويله للأستاذ الدكتور محمد هطيف، تم إجراء جراحة نقل سديلة مركبة من عظمة الشظية مع الجلد المغطي لها. بعد 6 أشهر من الجراحة والعلاج الطبيعي، عاد الشاب للمشي على قدميه دون الحاجة لأي أطراف صناعية.
حالة ترميم بعد ورم عظمي:
مريضة عانت من ورم حميد ولكنه شرس (Giant Cell Tumor) أدى إلى تدمير مفصل الرسغ ونهاية عظمة الكعبرة. قام الدكتور هطيف باستئصال الورم بالكامل، واستخدام طعم عظمي مركب لإعادة بناء المفصل. استعادت المريضة حركة يدها وقدرتها على أداء مهامها اليومية بكفاءة.
الأسئلة الشائعة حول جراحة نقل الأنسجة المركبة (FAQ)
لتوفير مرجع متكامل، جمعنا إجابات الأستاذ الدكتور محمد هطيف على أكثر الأسئلة شيوعاً:
1. ما هي نسبة نجاح جراحات نقل الأنسجة المركبة؟
بفضل التقنيات الحديثة والخبرة العالية للدكتور محمد هطيف، تتجاوز نسبة نجاح هذه الجراحات 90-95%. النجاح يعتمد بشكل كبير على كفاءة المفاغرة المجهرية والتزام المريض بتعليمات ما بعد الجراحة.
2. كم تستغرق مدة العملية الجراحية؟
هي جراحات معقدة وطويلة، تتراوح مدتها عادة بين 6 إلى 12 ساعة، وتتطلب صبراً ودقة متناهية من الفريق الجراحي.
3. هل ستتضرر المنطقة المانحة (مثل الضلع أو القدم) بشكل دائم؟
لا. يتم اختيار المناطق المانحة بعناية شديدة بحيث يمكن للجسم تعويضها أو الاستغناء عنها دون ترك أثر وظيفي ملحوظ. أخذ ضلع لا يؤثر على التنفس، وأخذ أنسجة من القدم يتم بطريقة تضمن استمرار القدرة على المشي بشكل طبيعي.
4. متى يمكنني العودة للمشي أو استخدام الطرف المصاب؟
يختلف ذلك حسب حجم الإصابة ونوع العظم المنقول. عادة يبدأ التحميل الجزئي للوزن بعد 6 إلى 8 أسابيع، والتحميل الكامل بعد 3 إلى 6 أشهر بعد التأكد من الاندماج العظمي التام بالأشعة.
5. هل يوجد خطر لرفض الجسم للأنسجة المنقولة؟
إطلاقاً. نظراً لأن الأنسجة (العظام، الجلد، الأوعية) مأخوذة من جسم المريض نفسه (Autograft)، فإن جهاز المناعة لا يعتبرها جسماً غريباً، وبالتالي لا يوجد أي خطر للرفض المناعي ولا يحتاج المريض لأدوية مثبطة للمناعة.
6. لماذا يعتبر التدخين خطيراً جداً على هذه العملية؟
النيكوتين يسبب تشنجاً وانقباضاً في الأوعية الدموية الدقيقة التي تم توصيلها للتو. تدخين سيجارة واحدة قد يؤدي إلى انسداد هذه الأوعية، مما يسبب تجلط الدم وموت السديلة المنقولة بالكامل وفشل العملية.
7. ما هو "مراقبة السديلة" (Flap Monitoring) بعد الجراحة؟
هو إجراء حيوي يتم في الأيام الثلاثة الأولى بعد العملية، حيث يقوم الفريق الطبي بفحص لون الجلد المنقول، ودرجة حرارته، ووخزه بإبرة دقيقة للتأكد من نزف دم أحمر قاني، واستخدام جهاز الدوبلر (Doppler) لسماع نبض الشريان المغذي.
8. هل هذه الجراحات المتقدمة متوفرة في اليمن؟
نعم، بكل تأكيد. الأستاذ الدكتور محمد هطيف يقدم هذه الجراحات المجهرية المعقدة في صنعاء بأعلى المعايير العالمية، مما يوفر على المرضى عناء وتكاليف السفر الباهظة للخارج.
9. هل تترك العملية ندبات كبيرة؟
سيترك الجرح في المنطقة المانحة والمستقبلة ندبات، لكن الجراحين التجميليين والترميميين يحرصون على إغلاق الجروح بطرق تجميلية للحد من وضوح الندبات قدر الإمكان. الأولوية دائماً هي استعادة الوظيفة وإنقاذ الطرف.
10. كيف يمكنني حجز استشارة مع الأستاذ الدكتور محمد هطيف لتقييم حالتي؟
يمكنكم زيارة عيادة الدكتور محمد هطيف في صنعاء، حيث سيقوم بإجراء تقييم سريري شامل، ودراسة صور الأشعة والتقارير الطبية الخاصة بكم، ووضع الخطة العلاجية الترميمية الأنسب لضمان أفضل النتائج الممكنة.
خشونة الركبة وآلامها المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.. نلتزم بإعادتك لحياة خالية من الألم وحركة ركبة طبيعية.
