الخلاصة الطبية السريعة: سل العمود الفقري أو مرض بوت هو عدوى بكتيرية تدمر فقرات الظهر وتسبب تقوسه. يعتمد العلاج الأساسي على المضادات الحيوية، ولكن يتم اللجوء للجراحة المتقدمة مثل التنظيف الجذري والدمج الفقري عند وجود ضغط على الأعصاب أو خراجات كبيرة لضمان استقرار العمود الفقري.
مقدمة عن سل العمود الفقري
يعد سل العمود الفقري، والذي يُعرف تاريخياً وطبياً باسم "مرض بوت"، واحداً من أكثر التحديات الطبية في مجال جراحة العظام والعمود الفقري. على الرغم من أن مرض السل يرتبط في أذهان الكثيرين بالرئتين، إلا أن البكتيريا المسببة له تمتلك قدرة استثنائية على الانتقال عبر مجرى الدم لتستقر في العظام، وتحديداً في العمود الفقري.
عندما تهاجم هذه البكتيريا الفقرات، فإنها تستهدف بشكل أساسي الجزء الأمامي من الفقرة والقرص الغضروفي الذي يفصل بين الفقرات. يؤدي هذا الهجوم المستمر إلى تدمير تدريجي وصامت للأنسجة العظمية، مما ينتج عنه ما يسمى بـ "الخراج البارد"، وهو تجمع للصديد والأنسجة الميتة. ومع استمرار تآكل الجزء الأمامي من العمود الفقري، تفقد الفقرات قدرتها على تحمل وزن الجسم، مما يؤدي حتماً إلى انهيارها وتكوّن تقوس أو حدبة واضحة في الظهر. في الحالات المتقدمة، قد يمتد هذا الدمار ليضغط على الحبل الشوكي، مما قد يسبب ضعفاً عصبياً أو حتى الشلل النصفي.
نحن ندرك تماماً أن تشخيص الإصابة بسل العمود الفقري قد يكون مقلقاً للمريض وعائلته، ولكن بفضل التقدم الهائل في بروتوكولات العلاج الدوائي والتقنيات الجراحية الحديثة، أصبحت نسب الشفاء والتعافي التام مرتفعة للغاية. يهدف هذا الدليل الشامل إلى تزويدك بكل المعلومات الطبية الموثوقة التي تحتاجها لفهم حالتك، والخيارات الجراحية المتاحة، وكيفية الاستعداد لرحلة التعافي.
التشريح المبسط للعمود الفقري وتأثير المرض
لفهم كيف يؤثر مرض السل على ظهرك، من المهم أن نأخذ نظرة مبسطة على تشريح العمود الفقري. يتكون العمود الفقري من سلسلة من العظام المتراصة تسمى "الفقرات". يمكن تقسيم كل فقرة إلى جزأين رئيسيين:
الجزء الأمامي (جسم الفقرة) وهو الجزء الأكبر والمسؤول عن تحمل معظم وزن الجسم، والجزء الخلفي الذي يشكل حلقة عظمية تحمي الحبل الشوكي والأعصاب.
تميل بكتيريا السل إلى الاستقرار في الجزء الأمامي من الفقرات بسبب غزارة التروية الدموية في هذه المنطقة. عندما تبدأ البكتيريا في التكاثر، فإنها تدمر العظم الإسفنجي الداخلي للفقرة والقرص الغضروفي المجاور لها. هذا التدمير يفرغ الفقرة من محتواها الصلب، ومع ضغط وزن الجسم من الأعلى، تنهار الفقرة من الأمام بينما يبقى الجزء الخلفي سليماً نسبياً. هذا الانهيار غير المتكافئ هو ما يسبب التقوس الأمامي للظهر (الحدب).
الأسباب وعوامل الخطر
السبب المباشر لمرض سل العمود الفقري هو الإصابة ببكتيريا المتفطرة السلية. في معظم الحالات، تبدأ العدوى في الرئتين، ثم تنتقل البكتيريا عبر مجرى الدم أو الأوعية اللمفاوية لتستقر في العظام. هناك عدة عوامل قد تزيد من خطر الإصابة بهذا المرض وتطوره:
- ضعف الجهاز المناعي نتيجة لأمراض مزمنة أو استخدام أدوية مثبطة للمناعة.
- سوء التغذية ونقص الفيتامينات والمعادن الأساسية التي تدعم مناعة الجسم.
- العيش في مناطق ذات كثافة سكانية عالية حيث تنتشر عدوى السل الرئوي.
- الاحتكاك المباشر والمستمر مع أشخاص مصابين بالسل النشط دون اتخاذ التدابير الوقائية.
- تأخر تشخيص وعلاج السل الرئوي، مما يعطي البكتيريا فرصة للانتشار إلى أجزاء أخرى من الجسم.
الأعراض والعلامات التحذيرية
يتسم سل العمود الفقري بكونه مرضاً "خفياً" في مراحله الأولى، حيث تتطور الأعراض ببطء شديد على مدار أسابيع أو أشهر. من أهم الأعراض التي يجب الانتباه إليها:
- ألم مستمر في الظهر يزداد سوءاً مع الحركة أو الوقوف لفترات طويلة.
- تصلب وتيبس في عضلات الظهر، خاصة في الصباح الباكر.
- أعراض عامة للعدوى مثل الحمى الخفيفة، التعرق الليلي الغزير، فقدان الشهية، ونقص الوزن غير المبرر.
- ظهور تقوس أو بروز غير طبيعي في الظهر (تحدب) نتيجة انهيار الفقرات.
- أعراض عصبية خطيرة (في الحالات المتقدمة) تشمل التنميل، الخدر، ضعف في عضلات الساقين، أو صعوبة في التحكم بالمثانة والأمعاء. هذه الأعراض تتطلب تدخلاً طبياً طارئاً.
التشخيص الدقيق للمرض
التشخيص المبكر والدقيق هو حجر الزاوية في نجاح علاج سل العمود الفقري. يعتمد الأطباء على مجموعة من الفحوصات المتكاملة لتأكيد التشخيص وتحديد مدى تضرر الفقرات:
- الأشعة السينية لتقييم شكل الفقرات والبحث عن أي انهيار أو تآكل في العظام.
- التصوير بالرنين المغناطيسي وهو الفحص الأهم والأكثر دقة، حيث يوضح تفاصيل الأنسجة الرخوة، حجم الخراج البارد، ومدى الضغط الواقع على الحبل الشوكي والأعصاب.
- الأشعة المقطعية لتقديم صورة ثلاثية الأبعاد للعظام، مما يساعد الجراح في التخطيط للعملية الجراحية.
- التحاليل المخبرية لعلامات الالتهاب في الدم.
- أخذ خزعة (عينة) من الأنسجة المصابة أو الخراج الموجهة بالأشعة، وزراعتها في المختبر لتأكيد وجود بكتيريا السل وتحديد المضادات الحيوية الفعالة ضدها.
الخيارات العلاجية لسل العمود الفقري
يعتبر العلاج الدوائي باستخدام المضادات الحيوية المضادة للسل هو الأساس في التعامل مع هذا المرض. يستمر هذا العلاج لفترات طويلة تتراوح بين تسعة إلى ثمانية عشر شهراً لضمان القضاء التام على البكتيريا. ومع ذلك، لا يكون العلاج الدوائي كافياً في جميع الحالات.
يتم اتخاذ القرار بالتدخل الجراحي بشكل صارم ومدروس عندما يواجه المريض أياً من الحالات التالية:
* ظهور أو تفاقم الأعراض العصبية (مثل ضعف الساقين) نتيجة ضغط الخراج أو العظام المكسورة على الحبل الشوكي.
* زيادة ملحوظة في تقوس الظهر (الحدب) رغم تلقي العلاج الدوائي.
* وجود خراجات كبيرة جداً لا تستجيب للأدوية وتسبب ألماً شديداً أو ضغطاً على الأعضاء المجاورة.
* تدمير واسع النطاق للفقرات يهدد استقرار العمود الفقري بأكمله.
* فشل العلاج الدوائي في السيطرة على العدوى بعد فترة كافية من الاستخدام.
التدخل الجراحي وتقنيات دمج الفقرات
الهدف الأساسي من جراحة سل العمود الفقري ليس فقط القضاء على العدوى، بل أيضاً استعادة استقرار العمود الفقري ومنع أي ضرر مستقبلي للأعصاب. القاعدة الذهبية في هذه الجراحات، والتي أرساها كبار جراحي العظام، تعتمد على مبدأين أساسيين: التنظيف الجذري للمنطقة المصابة، والدمج الفقري الهيكلي.
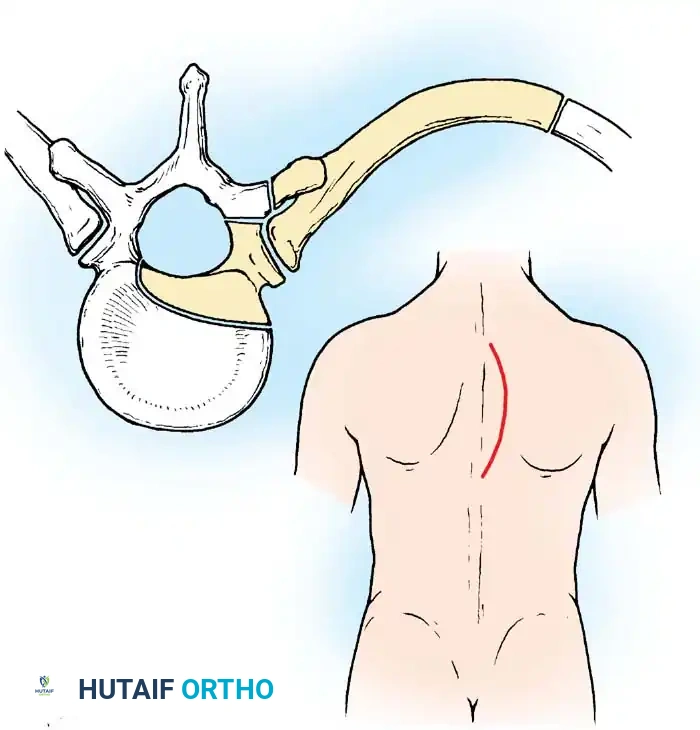
من الملاحظات السريرية الهامة جداً أن الجراحين يفضلون دائماً الوصول إلى الفقرات المصابة من "الأمام" (سواء من الرقبة، الصدر، أو البطن) بدلاً من الخلف. السبب في ذلك طبي وميكانيكي بحت؛ فالمرض يدمر الجزء الأمامي من الفقرة، وإذا قام الجراح بإزالة العظام من الخلف فقط لتخفيف الضغط، فإنه سيزيد من عدم استقرار العمود الفقري ويسرع من انهياره.
جراحة الفقرات العنقوية العلوية
عندما يصيب المرض الفقرات العلوية جداً في الرقبة، يتطلب الأمر دقة متناهية وإدارة دقيقة لمجرى الهواء. يمكن للجراح الوصول إلى هذه المنطقة إما عن طريق الفم أو من خلال شق صغير في أعلى الرقبة. في هذه الحالات الدقيقة، قد يتم إجراء فتحة مؤقتة في القصبة الهوائية لضمان تنفس المريض بأمان تام أثناء وبعد الجراحة، ولإبقاء منطقة الحلق خالية تماماً للعمل الجراحي. يتم إزالة الأنسجة المريضة بحذر شديد لضمان عدم المساس بالحبل الشوكي في هذه المنطقة الحساسة.
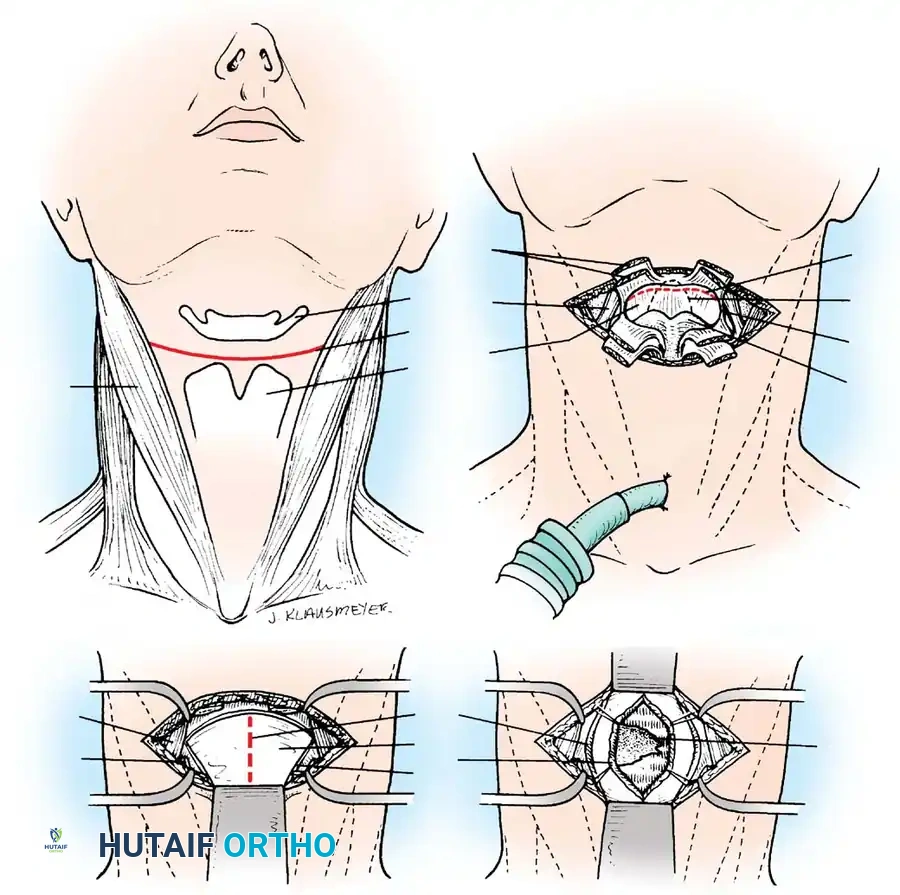
جراحة الفقرات العنقوية السفلية والصدرية العلوية
للوصول إلى الفقرات في أسفل الرقبة، يتم عمل شق جراحي تجميلي في الجزء الأمامي من الرقبة (مشابه لشق جراحة الغدة الدرقية). يتم إبعاد الأوعية الدموية والمريء بلطف للوصول إلى الفقرات المصابة وتنظيف الخراج. أما في المنطقة الانتقالية بين الرقبة والصدر، فقد يتطلب الأمر شقاً جراحياً مختلفاً قليلاً للتعامل مع التشريح المعقد لهذه المنطقة، مع الحفاظ التام على الأوعية الدموية الرئيسية التي تغذي الذراعين والدماغ.
جراحة الفقرات الصدرية الوسطى
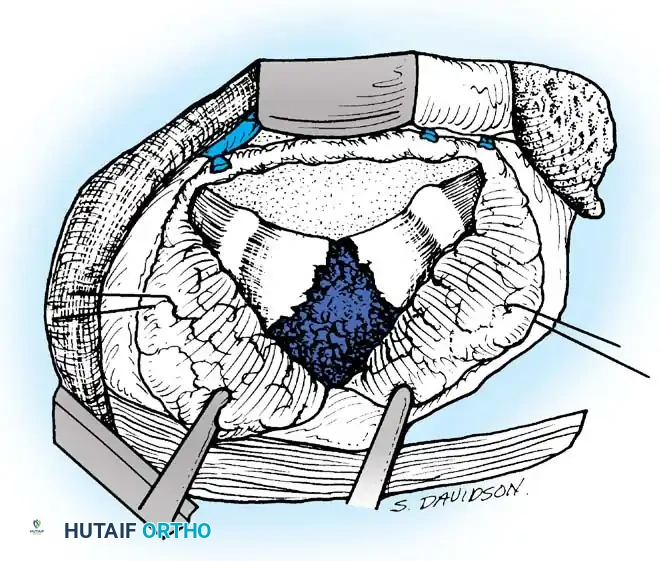
تعتبر الفقرات الصدرية من أكثر الأماكن عرضة للإصابة بمرض بوت. للوصول المباشر إلى الجزء الأمامي من هذه الفقرات، يتم إجراء الجراحة عادة من خلال فتح الصدر (غالباً من الجهة اليسرى).
يقوم الجراح بإزالة جزء من أحد الضلوع (والذي سيتم استخدامه لاحقاً كرقعة عظمية). يتم إبعاد الرئة بلطف شديد للوصول إلى العمود الفقري. في هذه المرحلة، يظهر الخراج السلي بوضوح. يقوم الجراح بعمل شق دقيق في جدار الخراج لتفريغ الصديد والمواد الميتة، مع اتخاذ أقصى درجات الحذر للتعامل مع الشريان الأورطي (الشريان الرئيسي في الجسم) والأوعية الدموية المجاورة.
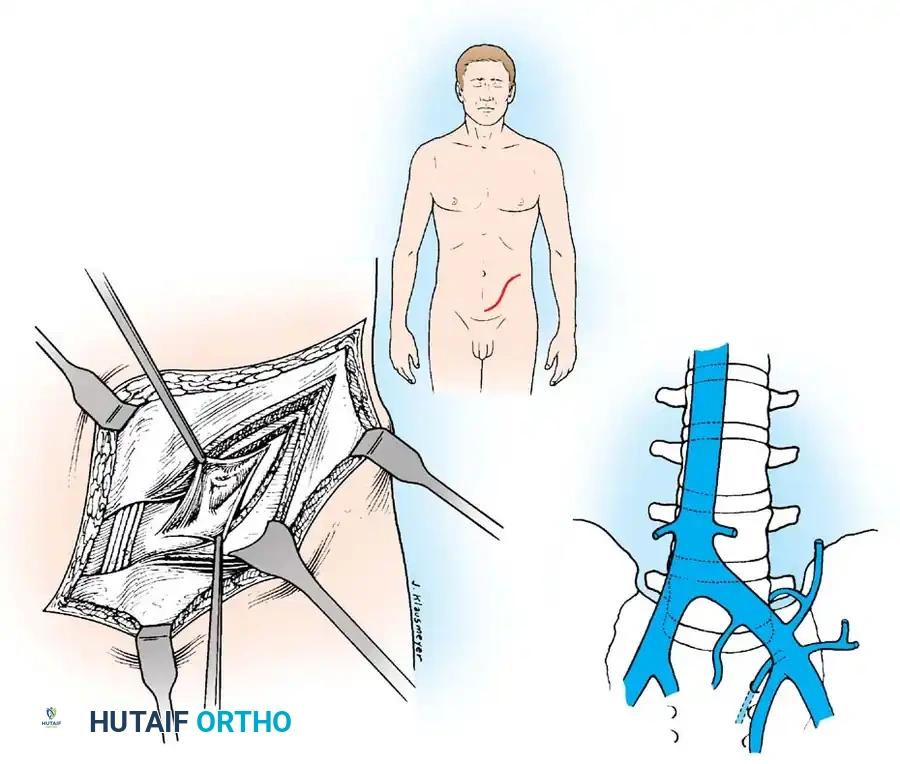
جراحة الفقرات القطنية والمنطقة الانتقالية
عندما تكون الإصابة في أسفل الظهر (الفقرات القطنية)، يتم الوصول إليها من خلال شق جانبي في البطن أو الخاصرة، دون الحاجة للدخول إلى تجويف الأمعاء (نهج خلف الصفاق).
من التحديات الشائعة في هذه المنطقة هو امتداد الخراج السلي إلى العضلة القطنية (عضلة البسواس) التي تمتد من الظهر إلى الفخذ. يتعامل الجراح بحذر شديد مع هذه العضلة لتنظيف الخراج بالكامل دون المساس بشبكة الأعصاب الحساسة التي تغذي الساقين والتي تقع خلف هذه العضلة مباشرة.
أما عند الوصول إلى المنطقة السفلية جداً (بين الفقرة القطنية الخامسة والعجزية الأولى)، فإن الجراح يتنقل بمهارة فائقة بين الأوعية الدموية الكبرى في الحوض لضمان الوصول الآمن للفقرات وتنظيفها.
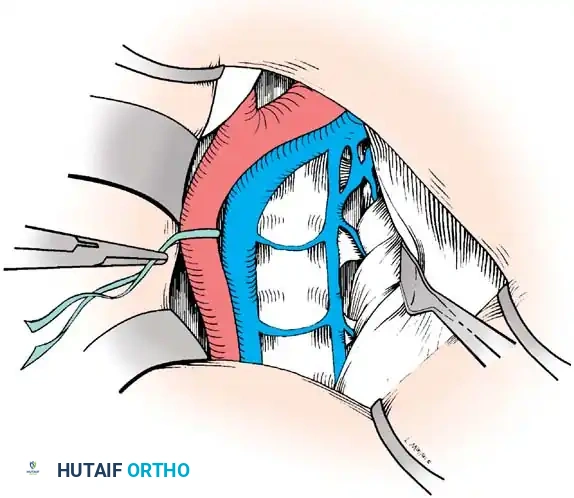
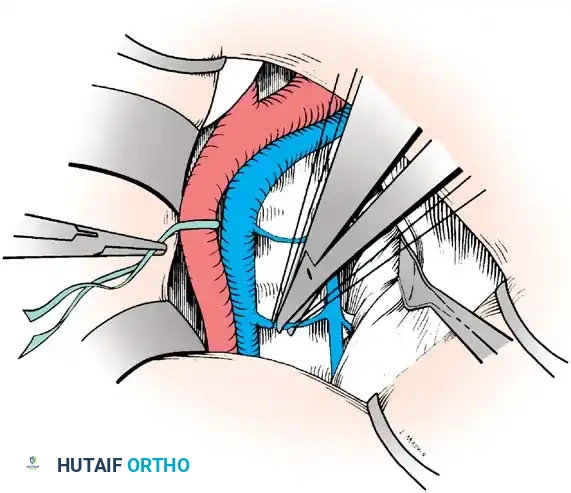
استئصال الأنسجة المريضة وزرع العظام
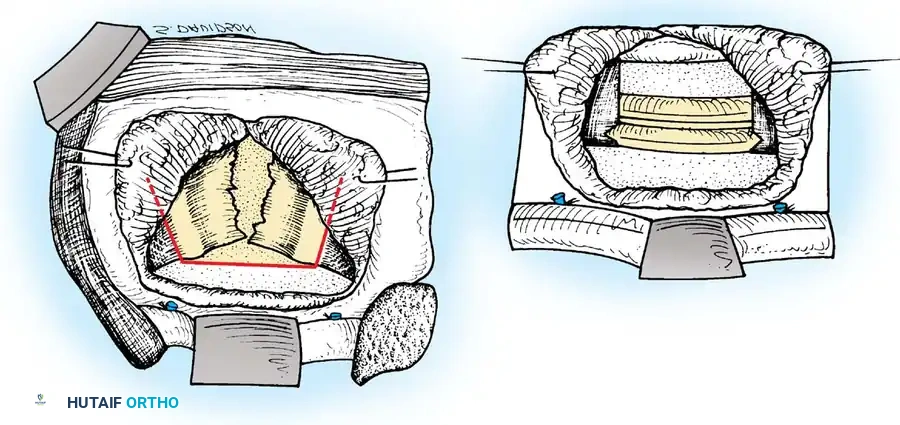
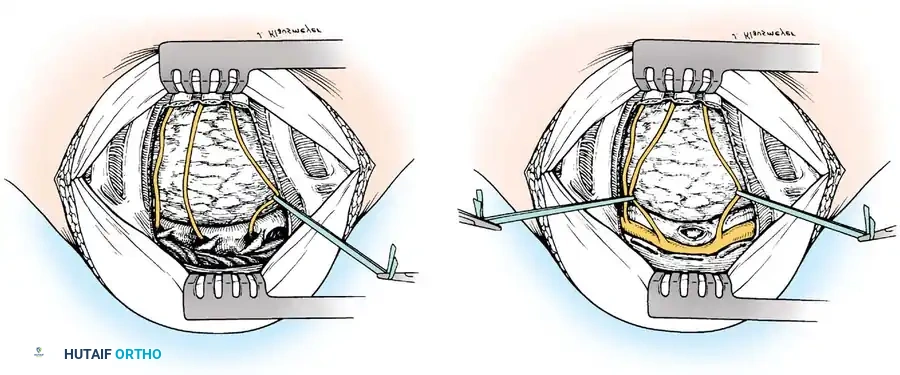
بغض النظر عن موقع الإصابة في العمود الفقري، فإن المبدأ الجراحي يظل ثابتاً: يجب إزالة كل الأنسجة المصابة والميتة حتى نصل إلى عظم سليم ينزف بشكل طبيعي. هذا العظم السليم سيوفر بيئة دموية ممتازة لنجاح عملية زراعة العظام.
- التنظيف الجذري: يتم شفط كل الصديد وإزالة بقايا العظام المتآكلة والغضاريف التالفة. يتأكد الجراح من إزالة الضغط تماماً عن الغشاء المحيط بالحبل الشوكي.
- الدمج الفقري الهيكلي: بعد إزالة الفقرة المريضة، يتبقى فراغ كبير في العمود الفقري. لملء هذا الفراغ وتصحيح تقوس الظهر، يقوم الجراح بوضع "رقعة عظمية" قوية. يتم قياس الفراغ بدقة، وتُقطع الرقعة العظمية بحجم أكبر قليلاً، ثم يتم حشرها بقوة بين الفقرات السليمة العلوية والسفلية. هذا الضغط يضمن ثبات الرقعة في مكانها فوراً ويمنع تحركها.
من أين تأتي هذه الرقع العظمية؟
يعتمد اختيار الرقعة العظمية على موقع الجراحة وحجم الفراغ:
* في منطقة الصدر، غالباً ما يستخدم الجراح الضلع الذي تم إزالته أثناء فتح الصدر.
* في منطقة الرقبة، يمكن أخذ قطعة عظمية صغيرة من عظم الحوض الخاص بالمريض، أو استخدام عظام من بنك العظام.
* في منطقة أسفل الظهر (القطنية)، نظراً لأنها تتحمل وزناً كبيراً، يجب استخدام رقعة عظمية ضخمة وقوية جداً، وتؤخذ عادة من عظم حوض المريض.
قبل إغلاق الجرح، يقوم الجراح بوضع مسحوق من المضادات الحيوية المضادة للسل مباشرة في التجويف الذي تم تنظيفه لضمان القضاء على أي بكتيريا متبقية.
المدخل الجانبي الخلفي للعمود الفقري
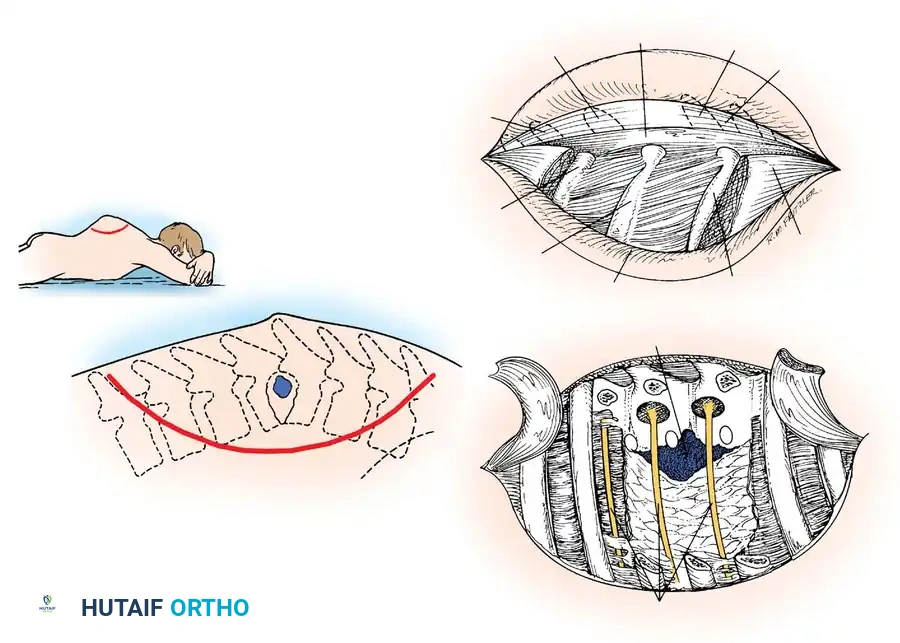
في بعض الحالات الخاصة، قد يكون المريض يعاني من مشاكل تنفسية شديدة تمنع إجراء جراحة فتح الصدر من الأمام. في هذه الحالات، يلجأ الجراحون لتقنية بديلة ممتازة تُعرف بالمدخل الجانبي الخلفي.
من خلال شق مقوس في الظهر، يقوم الجراح بإزالة أجزاء من ثلاثة ضلوع متجاورة من الخلف. يتيح هذا المدخل للجراح الوصول إلى الجزء الأمامي والجانبي من الفقرات لتفريغ الخراجات الضخمة وتنظيف العظام الميتة دون الحاجة لفتح التجويف الصدري أو المساس بالرئتين بشكل مباشر. تتطلب هذه التقنية دقة عالية في تحديد الأعصاب وتجنب إحداث أي ثقب في الغشاء المحيط بالرئة.
مرحلة التعافي وإعادة التأهيل
نجاح جراحة سل العمود الفقري لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بنفس القدر على التزام المريض ببروتوكول التعافي الصارم بعد الجراحة.
- التثبيت والدعامات: في الماضي، كان المرضى يوضعون في قوالب جبسية كاملة للظهر. أما اليوم، بفضل التطور الطبي، يتم تفصيل دعامة طبية صلبة من البلاستيك الطبي المبطن (TLSO أو CTO) تناسب جسم المريض تماماً. يجب ارتداء هذه الدعامة بشكل صارم ومستمر لحماية الرقعة العظمية المزروعة حتى تندمج تماماً مع الفقرات المجاورة.
- مدة التثبيت: في المتوسط، يحتاج المريض إلى الالتزام بارتداء الدعامة الصلبة لمدة تقارب الثلاثة أشهر.
- الحركة التدريجية: بعد مرور الأشهر الثلاثة الأولى، وبعد التأكد من بداية التئام العظام من خلال صور الأشعة، يبدأ المريض في برنامج إعادة تأهيل حركي تدريجي يستمر من 6 إلى 8 أسابيع. خلال هذه الفترة، يتم متابعة المريض بدقة لرصد أي تغيرات في شكل العمود الفقري.
- الاستمرار في العلاج الدوائي: من أهم القواعد التي يجب أن يدركها المريض هي أن الجراحة هي جزء مكمل للعلاج الدوائي وليست بديلاً عنه. يجب الاستمرار في تناول المضادات الحيوية الخاصة بالسل بانتظام تام لمدة تتراوح بين 9 إلى 18 شهراً بعد الجراحة، تحت إشراف طبيب الأمراض المعدية.
الأسئلة الشائعة
هل يمكن الشفاء التام من سل العمود الفقري
نعم، مع التشخيص المبكر، والالتزام الصارم بتناول المضادات الحيوية للفترة المقررة، وإجراء التدخل الجراحي عند الحاجة، فإن نسب الشفاء التام من مرض بوت مرتفعة جداً، ويمكن للمريض العودة لممارسة حياته الطبيعية.
مدة العلاج بالمضادات الحيوية بعد الجراحة
الجراحة تزيل الأنسجة الميتة والصديد وتصلح العمود الفقري، لكن البكتيريا قد تظل كامنة. لذلك، يجب الاستمرار في تناول الأدوية المضادة للسل لمدة تتراوح بين 9 إلى 18 شهراً بعد الجراحة لضمان عدم عودة العدوى.
متى يسمح بالمشي بعد عملية دمج الفقرات
يختلف ذلك من مريض لآخر بناءً على حجم الجراحة واستقرار العمود الفقري. في العادة، يتم تشجيع المريض على الوقوف والمشي بخطوات بسيطة بمساعدة الأجهزة الداعمة وارتداء الدعامة الصلبة خلال الأيام القليلة الأولى بعد الجراحة لمنع تجلط الدم.
الفرق بين الخراج البارد والخراج العادي
الخراج العادي ينتج عن بكتيريا شائعة ويصاحبه احمرار، حرارة شديدة في الجلد الموضعي، وألم حاد سريع التطور. أما "الخراج البارد" الناتج عن السل، فيتكون ببطء شديد ويحتوي على صديد وأنسجة ميتة دون أن يصاحبه ارتفاع ملحوظ في حرارة الجلد المحيط به، ولذلك سمي بالبارد.
خطورة تأخير التدخل الجراحي
تأخير الجراحة عند وجود استطباب طبي واضح (مثل ضعف الأعصاب أو زيادة التقوس) قد يؤدي إلى تلف دائم في الحبل الشوكي مما يسبب شللاً نصفياً لا يمكن علاجه لاحقاً، بالإضافة إلى تشوه شديد ودائم في شكل الظهر.
نسبة نجاح عملية دمج الفقرات في مرض بوت
نسب نجاح عمليات التنظيف الجذري والدمج الفقري الأمامي عالية جداً وتتجاوز 90% في المراكز المتخصصة، خاصة إذا التزم المريض بارتداء الدعامة الطبية واستمر في تناول أدويته بانتظام.
أهمية ارتداء الدعامة الطبية بعد الجراحة
الدعامة الطبية تعمل كـ "جبس خارجي" يمنع حركة الفقرات. هذا الثبات التام ضروري جداً للسماح للخلايا العظمية بالنمو عبر الرقعة العظمية المزروعة ودمج الفقرات معاً لتصبح كتلة عظمية واحدة صلبة.
إمكانية عودة المرض بعد العلاج
احتمالية عودة المرض نادرة جداً إذا أكمل المريض كورس العلاج الدوائي بالكامل (9-18 شهراً). التوقف المبكر عن تناول الأدوية بمجرد الشعور بالتحسن هو السبب الرئيسي لعودة العدوى وتكوين بكتيريا مقاومة للأدوية.
تأثير الجراحة على حركة العمود الفقري مستقبلا
عملية الدمج تلغي الحركة بين الفقرات المصابة فقط (عادة فقرتين أو ثلاث). نظراً لأن العمود الفقري يحتوي على فقرات عديدة، فإن المريض لن يلاحظ فقداناً كبيراً في مرونة ظهره بشكل عام، وسيتمكن من أداء مهامه اليومية بكفاءة.
دور التغذية في تسريع التئام العظام
التغذية السليمة تلعب دوراً محورياً في التعافي. يحتاج الجسم إلى كميات كافية من البروتين، الكالسيوم، وفيتامين د لبناء العظام الجديدة حول الرقعة المزروعة، بالإضافة إلى دعم جهاز المناعة لمحاربة أي بقايا لبكتيريا السل.
